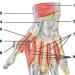
Bentuk klinis sifilis. Penyakit sipilis pada wanita. Klinik (Gejala), Diagnosis dan Pengobatan Sifilis. Sifilis di Eropa Timur
Meskipun percobaan laboratorium berhasil menginfeksi hewan, dalam kondisi alami, hewan tidak rentan terhadap sifilis. Penularan infeksi secara alami hanya mungkin terjadi dari orang ke orang. Sebagai sumber infeksi, pasien menimbulkan bahaya terbesar dalam 2 tahun pertama penyakit ini. Setelah 2 tahun terinfeksi, penularan pada pasien berkurang, dan infeksi pada contact person lebih jarang terjadi. Kondisi yang diperlukan untuk infeksi adalah adanya gerbang masuk - kerusakan (mikrotrauma) pada stratum korneum epidermis atau epitel selaput lendir.
Ada tiga cara penularan infeksi: kontak, transfusi dan transplasental. Paling sering, infeksi sifilis terjadi melalui kontak.
Jalur kontak
Penularan dapat terjadi melalui kontak langsung (segera) dengan orang yang sakit: seksual dan non-seksual (rumah tangga).
Paling sering, infeksi terjadi melalui kontak seksual langsung. Jalur infeksi non-seksual langsung jarang disadari dalam praktiknya (akibat ciuman, gigitan). Di lingkungan rumah tangga, anak kecil mempunyai risiko tertular jika orang tuanya mengidap sifilis aktif. Perawatan pencegahan terhadap anak-anak yang pernah melakukan kontak dekat dengan penderita sifilis adalah wajib. Kasus penularan langsung di tempat kerja terhadap tenaga medis (dokter gigi, ahli bedah, dokter kandungan-ginekolog, ahli patologi) pada saat pemeriksaan pasien sifilis, melakukan tindakan medis, kontak dengan organ dalam selama operasi, dan otopsi jarang terjadi.
Infeksi dapat terjadi melalui kontak tidak langsung (dimediasi) - melalui benda apa pun yang terkontaminasi bahan biologis yang mengandung treponema patogen. Paling sering, infeksi terjadi melalui benda yang bersentuhan dengan mukosa mulut - gelas, sendok, sikat gigi.
Risiko tertular sifilis di rumah tangga adalah nyata bagi orang-orang yang melakukan kontak dekat setiap hari dengan pasien: anggota keluarga, anggota kelompok tertutup. Infeksi tidak langsung di institusi medis melalui instrumen medis yang dapat digunakan kembali tidak termasuk jika diproses dengan benar.
Seorang penderita sifilis menular selama semua periode penyakit, dimulai dari masa inkubasi. Bahaya terbesar ditimbulkan oleh pasien sifilis primer dan terutama sekunder, yang memiliki ruam menangis pada kulit dan selaput lendir - sifiloma primer erosif atau ulseratif, papula maserasi, erosif, vegetatif, terutama bila terletak di selaput lendir mulut, alat kelamin , dan juga di lipatan kulit.
Sifilis kering kurang menular. Treponema tidak ditemukan pada isi unsur papulopustular. Manifestasi sifilis tersier praktis tidak menular, karena hanya mengandung treponema tunggal yang terletak jauh di dalam infiltrat.
Air liur penderita sifilis menular dengan adanya ruam pada mukosa mulut. Air susu ibu, air mani dan cairan vagina menular meskipun tidak ada ruam di payudara dan area genital. Sekresi kelenjar keringat, cairan air mata dan urin pasien tidak mengandung treponema.
Pada pasien dengan sifilis bentuk awal, setiap lesi nonspesifik yang menyebabkan pelanggaran integritas kulit dan selaput lendir menular: ruam herpes, erosi serviks.
Rute transfusi
Sifilis transfusi berkembang selama transfusi darah yang diambil dari donor yang menderita sifilis, dan dalam praktiknya sangat jarang terjadi - hanya dalam kasus transfusi langsung. Pengguna narkoba memaparkan diri mereka pada risiko infeksi yang nyata ketika berbagi jarum suntik dan jarum suntik. Ketika ditularkan melalui transfusi, patogen segera memasuki aliran darah dan organ dalam, sehingga sifilis muncul rata-rata 2,5 bulan setelah infeksi dengan ruam umum pada kulit dan selaput lendir. Namun, tidak ada manifestasi klinis sifilis periode primer.
Rute transplasental
Seorang wanita hamil dengan sifilis mungkin mengalami infeksi intrauterin pada janin dengan perkembangan sifilis kongenital. Dalam hal ini, treponema menembus plasenta langsung ke aliran darah dan organ dalam janin. Dengan infeksi bawaan, pembentukan chancre dan manifestasi lain dari periode primer tidak diamati. Infeksi transplasenta biasanya terjadi paling cepat pada minggu ke-16 kehamilan, setelah pembentukan plasenta selesai.
2. Patogenesis
Varian perjalanan infeksi sifilis berikut telah ditetapkan: klasik (bertahap) dan tanpa gejala.
Sifilis ditandai dengan perjalanan bertahap seperti gelombang dengan periode manifestasi dan keadaan laten yang bergantian. Ciri lain dari perjalanan penyakit sifilis adalah perkembangan, yaitu perubahan bertahap dalam gambaran klinis dan patomorfologi menuju manifestasi yang semakin tidak menguntungkan.
3. Perjalanan penyakit sifilis
Periode
Selama sifilis, ada empat periode - inkubasi, primer, sekunder dan tersier.
Masa inkubasi. Periode ini dimulai dari saat infeksi dan berlanjut hingga munculnya sifiloma primer - rata-rata 30 - 32 hari. Masa inkubasi dapat diperpendek atau diperpanjang dibandingkan dengan durasi rata-rata yang disebutkan. Inkubasi digambarkan dipersingkat menjadi 9 hari dan diperpanjang menjadi 6 bulan.
Saat masuk ke dalam tubuh, sudah di area pintu masuk, treponema bertemu dengan sel-sel sistem makrofag monosit, namun terjadi proses pengenalan zat asing oleh makrofag jaringan, serta transfer informasi oleh T. -limfosit pada sifilis terganggu karena beberapa alasan: glikopeptida dinding sel treponema memiliki struktur dan komposisi yang mirip dengan glikopeptida limfosit manusia; Treponema mengeluarkan zat yang memperlambat proses pengenalan; setelah masuk ke dalam tubuh, treponema dengan cepat menembus kapiler limfatik, pembuluh darah dan kelenjar getah bening, sehingga menghindari reaksi makrofag; bahkan ketika difagositosis, treponema dalam banyak kasus tidak mati, tetapi menjadi tidak dapat diakses oleh pertahanan tubuh.
Tahap awal sifilis ditandai dengan penghambatan parsial imunitas seluler, yang mendorong reproduksi dan penyebaran patogen ke seluruh tubuh.
Sudah 2-4 jam setelah infeksi, patogen mulai bergerak melalui saluran limfatik dan menyerang kelenjar getah bening. Sejak infeksi, treponema mulai menyebar melalui jalur hematogen dan neurogenik, dan pada hari pertama infeksi menjadi umum. Mulai saat ini, bakteri ditemukan di dalam darah, organ dalam dan sistem saraf, namun di jaringan orang yang sakit selama periode ini masih belum ada respon morfologis terhadap masuknya patogen.
Komponen imunitas humoral tidak mampu memastikan kehancuran total dan eliminasi Treponema pallidum. Selama masa inkubasi, patogen aktif berkembang biak di area gerbang masuk, sistem limfatik, dan organ dalam. Pada akhir masa inkubasi, jumlah treponema dalam tubuh meningkat secara signifikan, sehingga pasien dapat menularkan penyakit pada periode ini.
Periode primer. Ini dimulai dengan timbulnya dampak primer dan diakhiri dengan munculnya ruam umum pada kulit dan selaput lendir. Durasi rata-rata sifilis primer adalah 6–8 minggu, namun dapat dikurangi menjadi 4–5 minggu dan ditingkatkan menjadi 9–12 minggu.
Beberapa hari setelah timbulnya pengaruh primer, terjadi peningkatan dan penebalan kelenjar getah bening yang paling dekat dengannya. Limfadenitis regional merupakan gejala sifilis primer yang hampir selalu terjadi. Pada akhir periode primer, kira-kira 7 sampai 10 hari sebelum berakhir, kelompok kelenjar getah bening yang jauh dari daerah pintu masuk infeksi membesar dan menebal.
Selama periode primer sifilis, terjadi produksi antibodi antitreponemal secara intensif. Pertama-tama, jumlah mereka dalam aliran darah meningkat. Antibodi yang bersirkulasi melumpuhkan treponema, membentuk kompleks imun yang menyerang membran, yang menyebabkan penghancuran patogen dan pelepasan produk lipopolisakarida dan protein ke dalam darah. Oleh karena itu, pada akhir periode primer – awal periode sekunder, beberapa pasien mengalami periode prodromal: suatu gejala kompleks yang disebabkan oleh keracunan tubuh dengan zat-zat yang dilepaskan sebagai akibat dari kematian besar-besaran treponema dalam aliran darah.
Tingkat antibodi dalam jaringan meningkat secara bertahap. Ketika jumlah antibodi menjadi cukup untuk memastikan kematian jaringan treponema, terjadi reaksi inflamasi lokal, yang secara klinis dimanifestasikan oleh ruam yang meluas pada kulit dan selaput lendir. Mulai saat ini penyakit sipilis memasuki stadium kedua.
Periode sekunder. Periode ini dimulai dari saat ruam umum pertama kali muncul (rata-rata 2,5 bulan setelah infeksi) dan dalam banyak kasus berlangsung selama 2 hingga 4 tahun.
Durasi periode sekunder bersifat individual dan ditentukan oleh karakteristik sistem kekebalan pasien. Kekambuhan ruam sekunder dapat diamati 10-15 tahun atau lebih setelah infeksi, sedangkan pada pasien yang lemah, periode sekunder dapat dipersingkat.
Pada periode sekunder, perjalanan penyakit sifilis yang bergelombang paling menonjol, yaitu pergantian periode nyata dan laten penyakit. Selama gelombang pertama ruam sekunder, jumlah treponema dalam tubuh paling banyak - mereka berkembang biak dalam jumlah besar selama masa inkubasi dan periode primer penyakit.
Intensitas imunitas humoral saat ini juga maksimal yang menyebabkan terbentuknya kompleks imun, berkembangnya inflamasi dan matinya jaringan treponema secara masif. Kematian beberapa patogen di bawah pengaruh antibodi disertai dengan penyembuhan sifilis sekunder secara bertahap dalam waktu 1,5 - 2 bulan. Penyakit ini memasuki tahap laten, yang durasinya mungkin berbeda-beda, tetapi rata-rata 2,5 - 3 bulan.
Kekambuhan pertama terjadi sekitar 6 bulan setelah infeksi. Sistem kekebalan kembali merespons perkembangbiakan patogen berikutnya dengan meningkatkan sintesis antibodi, yang mengarah pada penyembuhan sifilis dan peralihan penyakit ke tahap laten. Perjalanan penyakit sifilis yang bergelombang disebabkan oleh kekhasan hubungan antara Treponema pallidum dan sistem kekebalan tubuh pasien.
Perjalanan infeksi sifilis lebih lanjut ditandai dengan terus meningkatnya sensitisasi terhadap treponema dengan penurunan jumlah patogen dalam tubuh.
Setelah rata-rata 2 - 4 tahun sejak infeksi, respons jaringan terhadap patogen mulai berlangsung sesuai dengan jenis fenomena Arthus, diikuti dengan pembentukan granuloma menular yang khas - infiltrasi limfosit, plasma, epiteloid, dan raksasa. sel dengan nekrosis di tengahnya.
Periode tersier. Periode ini berkembang pada pasien yang belum mendapat pengobatan sama sekali atau belum mendapat pengobatan yang memadai, biasanya 2 sampai 4 tahun setelah infeksi.
Keseimbangan yang ada antara patogen dan sistem kekebalan yang mengendalikan selama perjalanan sifilis laten dapat terganggu di bawah pengaruh faktor-faktor yang merugikan - cedera (memar, patah tulang), melemahnya tubuh karena penyakit, keracunan. Faktor-faktor ini berkontribusi terhadap aktivasi (pemulihan) spirochetes di bagian mana pun dari organ tertentu.
Pada tahap akhir sifilis, reaksi imun seluler mulai memainkan peran utama dalam patogenesis penyakit ini. Proses-proses ini terjadi tanpa latar belakang humoral yang cukup jelas, karena intensitas respons humoral menurun seiring dengan berkurangnya jumlah treponema dalam tubuh.
Perjalanan penyakit sifilis ganas
Penyakit penyerta yang parah (seperti tuberkulosis, infeksi HIV), keracunan kronis (alkoholisme, kecanduan narkoba), gizi buruk, kerja fisik yang berat dan alasan lain yang melemahkan tubuh pasien mempengaruhi tingkat keparahan sifilis, berkontribusi terhadap perjalanan penyakitnya yang ganas. Penyakit sipilis ganas pada setiap masanya mempunyai ciri khas tersendiri.
Pada periode primer, chancre ulseratif diamati, rentan terhadap nekrosis (gangrenisasi) dan pertumbuhan perifer (fagedenisme), tidak ada reaksi sistem limfatik, seluruh periode dapat dipersingkat menjadi 3-4 minggu.
Pada periode sekunder, ruam cenderung memborok, dan sifilis papulopustular diamati. Kondisi umum pasien terganggu, demam dan gejala keracunan dinyatakan. Lesi nyata pada sistem saraf dan organ dalam sering terjadi. Terkadang terjadi kekambuhan terus menerus, tanpa periode laten. Treponema sulit dideteksi pada keluarnya ruam.
Sifilis tersier pada sifilis ganas dapat muncul lebih awal: setahun setelah infeksi (perjalanan penyakit yang cepat). Reaksi serologis pada pasien sifilis ganas seringkali negatif, namun bisa menjadi positif setelah dimulainya pengobatan.
Infeksi ulang sifilis
Benar, atau steril, kekebalan tidak berkembang dengan sifilis. Artinya, seseorang yang pernah sakit bisa tertular kembali, sama seperti orang yang belum pernah mengidap penyakit tersebut sebelumnya. Infeksi berulang sifilis pada seseorang yang sebelumnya mengidap penyakit tersebut dan telah sembuh total disebut infeksi ulang. Yang terakhir ini dianggap sebagai bukti yang meyakinkan bahwa sifilis dapat disembuhkan sepenuhnya.
Dengan sifilis, tubuh pasien mengembangkan apa yang disebut kekebalan non-steril, atau menular. Intinya, infeksi baru tidak mungkin terjadi selama treponema pallidum masih ada di dalam tubuh.
4. Manifestasi klinis
Periode primer
Periode primer sifilis ditandai dengan serangkaian gejala klinis berikut: sifiloma primer, limfadenitis regional, limfadenitis spesifik, poliadenitis spesifik, fenomena prodromal.
Sifiloma primer adalah manifestasi klinis pertama dari penyakit ini, yang terjadi di tempat penetrasi Treponema pallidum melalui kulit dan selaput lendir (di area pintu masuk).
Munculnya cacat erosif atau ulseratif didahului dengan munculnya bintik inflamasi hiperemik kecil, yang setelah 2-3 hari berubah menjadi papula. Perubahan ini tidak menunjukkan gejala dan tidak diperhatikan oleh pasien atau dokter. Segera setelah munculnya papula, epidermis (epitel) yang menutupinya mengalami disintegrasi, dan erosi atau ulkus terbentuk - sifiloma primer itu sendiri. Kedalaman cacat tergantung pada tingkat keparahan dan sifat reaksi jaringan terhadap masuknya patogen.
Tanda-tanda klinis sifiloma primer yang khas.
1. Sifiloma primer adalah erosi atau ulkus superfisial.
2. Sifiloma primer bersifat tunggal atau tunggal (2 - 3 unsur).
3. Sifiloma primer berbentuk bulat atau lonjong.
4. Sifiloma primer biasanya berukuran 5 – 15 mm. Ada juga pengaruh primer kerdil dengan diameter 1 – 3 mm. Chancre raksasa dengan diameter hingga 4-5 cm atau lebih bersifat ulseratif, ditutupi dengan krusta serosa-hemoragik atau purulen-hemoragik dan memiliki lokalisasi ekstragenital atau perigenital.
5. Setelah mencapai ukuran tertentu, sifiloma primer cenderung tidak tumbuh ke perifer.
6. Batas sifiloma primer halus dan jelas.
7. Permukaan sifiloma primer berwarna merah cerah (warna daging segar), kadang ditutupi lapisan padat berwarna kuning keabu-abuan (warna lemak babi busuk).
8. Tepi dan dasar sifiloma erosif terletak pada tingkat yang sama. Tepi dan dasar chancre ulseratif dipisahkan satu sama lain berdasarkan kedalaman defek.
9. Bagian bawah sifiloma primer halus, ditutupi dengan sedikit cairan transparan atau opalescent, memberikan semacam kilau cermin atau pernis.
10. Pada dasar sifiloma primer terdapat infiltrasi elastis padat, berbatas jelas dari jaringan sekitarnya dan memanjang 2 - 3 mm di luar sifiloma.
11. Sifiloma primer tidak disertai sensasi subjektif. Rasa sakit di area pengaruh primer muncul ketika infeksi sekunder melekat.
12. Tidak ada perubahan inflamasi akut pada kulit di sekitar sifiloma primer.
Lokalisasi sifiloma primer: sifiloma primer dapat ditemukan di area mana pun pada kulit dan selaput lendir di mana kondisi telah berkembang untuk masuknya treponema, yaitu di area pintu masuk infeksi. Berdasarkan lokalisasinya, sifiloma primer dibagi menjadi genital, perigenital, ekstragenital, dan bipolar.
Sifiloma primer atipikal. Selain pengaruh primer dengan gambaran klinis yang khas dan banyak variasinya, chancre atipikal dapat diamati yang tidak memiliki ciri khas yang melekat pada sifiloma khas. Ini termasuk edema induratif, chancre-felon, chancre-amigdalitis. Bentuk sifiloma atipikal jarang terjadi, memiliki perjalanan penyakit yang panjang dan sering menyebabkan kesalahan diagnostik.
Edema induratif adalah limfangitis spesifik persisten pada pembuluh limfatik kecil di kulit, disertai gejala limfostasis.
Ini terjadi di area genital dengan jaringan limfatik yang berkembang pesat: pada pria, kulup dan skrotum terpengaruh, pada wanita - labia mayora dan sangat jarang - labia minora, klitoris, dan bibir faring serviks.
Penjahat chancre terlokalisasi di tulang jari distal jari dan sangat mirip dengan penjahat biasa. Hal ini ditandai dengan terbentuknya ulkus pada permukaan punggung tulang jari terminal. Borok yang dalam hingga ke tulang dengan tepi yang tidak rata, berliku-liku dan rusak, berbentuk bulan sabit atau tapal kuda. Bagian bawah ulkus berlubang, ditutupi dengan massa nekrotik bernanah, kerak, ada banyak cairan bernanah atau bernanah-hemoragik dengan bau yang tidak sedap.
Chancroid-amigdalitis adalah pembesaran unilateral spesifik dan penebalan amandel yang signifikan tanpa cacat pada permukaannya. Amandel memiliki warna merah stagnan, namun tidak disertai hiperemia difus.
Komplikasi sifiloma primer berikut ini dibedakan:
1) impetiginisasi. Mahkota hiperemik muncul di sepanjang pinggiran sifiloma, jaringan menjadi bengkak parah, kecerahan elemen meningkat, keluarnya cairan menjadi banyak, serosa-purulen atau bernanah, sensasi terbakar dan nyeri muncul di area sifiloma dan getah bening regional. node;
2) balanitis dan balanoposthitis - pada pria, vulvitis dan vulvovaginitis - pada wanita. Kelembaban tinggi, suhu konstan, dan adanya media nutrisi berupa smegma di kantung preputial berkontribusi terhadap perkembangbiakan mikroorganisme dan perkembangan manifestasi klinis balanitis - peradangan pada kulit glans penis. Pada wanita, infeksi sekunder berkontribusi terhadap terjadinya vulvovaginitis;
3) fimosis. Pada pria yang belum menjalani sunat, proses inflamasi pada kulit kantung preputial, akibat jaringan limfatik yang berkembang, sering menyebabkan phimosis - penyempitan cincin kulup. Fimosis inflamasi ditandai dengan hiperemia difus yang cerah, pembengkakan ringan dan peningkatan volume kulup, akibatnya penis berbentuk labu dan menjadi nyeri;
4) paraphimosis, yaitu terjepitnya kepala penis oleh cincin kulup yang menyempit, ditarik ke arah sulkus mahkota. Ini terjadi akibat paparan paksa kepala pada phimosis. Hal ini menyebabkan terganggunya aliran darah dan getah bening, memperburuk pembengkakan pada cincin preputial dan nyeri hebat pada penis;
5) gangrenisasi. Sifiloma mengalami pembusukan nekrotik, yang secara klinis diekspresikan dengan pembentukan keropeng kotor berwarna abu-abu, coklat atau hitam, menyatu erat dengan jaringan di bawahnya dan tidak menimbulkan rasa sakit;
6) fagdenisme, yang dimulai dengan munculnya area nekrosis yang besarnya lebih besar atau lebih kecil dengan latar belakang tukak. Tapi proses nekrotik tidak terbatas pada chancre dan meluas tidak hanya jauh ke dalam, tapi juga melampaui batas sifiloma.
Limfadenitis regional. Ini adalah pembesaran kelenjar getah bening yang mengalirkan darah ke tempat sifiloma primer. Ini adalah manifestasi klinis kedua dari sifilis primer.
Limfangitis spesifik. Ini adalah peradangan pada pembuluh limfatik dari chancre hingga kelenjar getah bening regional. Ini adalah komponen ketiga dari gambaran klinis sifilis primer.
Poliadenitis spesifik. Pada akhir periode primer sifilis, pasien mengalami poliadenitis spesifik - peningkatan beberapa kelompok kelenjar getah bening subkutan yang jauh dari area pintu masuk infeksi.
Sindrom prodromal. Kira-kira 7-10 hari sebelum akhir periode primer dan selama 5-7 hari pertama periode sekunder, gejala umum diamati akibat keracunan akibat banyaknya treponema dalam aliran darah. Ini termasuk kelelahan, kelemahan, insomnia, penurunan nafsu makan dan kinerja, sakit kepala, pusing, demam tidak teratur, mialgia, leukositosis dan anemia.
Periode sekunder
Sifilis periode sekunder ditandai dengan manifestasi klinis yang kompleks seperti sifilis tutul (roseola sifilis), sifilis papular, sifilis papulopustular, alopecia sifilis (kebotakan), leucoderma sifilis (sifilis berpigmen).
Sifilis berbintik, atau roseola sifilis. Ini adalah manifestasi paling umum dan paling awal dari periode sekunder penyakit ini. Ruam roseate muncul secara bertahap, dalam semburan, 10 hingga 12 elemen per hari. Ruam mencapai perkembangan penuh dalam 8 - 10 hari, berlangsung rata-rata 3 - 4 minggu tanpa pengobatan, terkadang kurang atau lebih (hingga 1,5 - 2 bulan). Ruam roseate hilang tanpa meninggalkan bekas.
Roseola sifilis adalah tempat peradangan hiperemik. Warna roseola bervariasi dari merah muda pucat hingga merah jambu tua, terkadang dengan semburat kebiruan. Paling sering warnanya merah muda pucat dan pudar. Roseola yang sudah lama ada memperoleh warna coklat kekuningan. Ukuran bintik berkisar antara 2 hingga 25 mm, dengan rata-rata 5 – 10 mm. Bentuk roseola berbentuk bulat atau lonjong, batasnya tidak jelas. Bintik-bintik tersebut tidak tumbuh di perifer, tidak menyatu, dan tidak disertai sensasi subjektif. Tidak ada pengelupasan.
Ruam roseate terlokalisasi terutama pada permukaan lateral batang tubuh, dada, dan perut bagian atas. Ruam juga dapat terlihat pada kulit paha atas dan permukaan fleksor lengan bawah, dan jarang pada wajah.
Selain roseola sifilis yang khas, varietas atipikalnya juga dibedakan: roseola meninggi, konfluen, folikuler, dan bersisik.
Roseola yang meninggi (meningkat), roseola urtikaria, roseola eksudatif. Dengan bentuk ini, bintik-bintik tampak sedikit terangkat di atas permukaan kulit dan menjadi mirip dengan ruam urtikaria.
Roseola plum. Terjadi bila terdapat bintik-bintik ruam yang sangat banyak, yang karena banyaknya, menyatu satu sama lain dan membentuk daerah eritematosa yang terus menerus.
Roseola folikular. Varietas ini merupakan unsur peralihan antara roseola dan papula. Dengan latar belakang bintik merah muda terdapat nodul folikel kecil berupa butiran titik-titik merah tembaga.
Roseola terkelupas. Variasi atipikal ini ditandai dengan munculnya elemen bercak sisik pipih di permukaan, mengingatkan pada kertas tisu kusut. Bagian tengah elemen tampak agak cekung.
Sifilis papular. Terjadi pada pasien dengan sifilis berulang sekunder. Sifilis papular juga terjadi pada sifilis segar sekunder; dalam kasus ini, papula biasanya muncul 1 hingga 2 minggu setelah timbulnya ruam roseola dan digabungkan dengannya (sifilis makulopapular). Sifilis papular muncul di kulit secara tiba-tiba, mencapai perkembangan penuh dalam 10-14 hari, setelah itu bertahan selama 4-8 minggu.
Elemen morfologi utama sifilis papular adalah papula dermal, berbatas tegas dari kulit di sekitarnya, berbentuk bulat atau lonjong secara teratur. Bentuknya bisa setengah bola dengan bagian atas terpotong atau runcing. Warna unsur awalnya merah jambu-merah, kemudian menjadi merah kekuningan atau merah kebiruan. Konsistensi papula sangat elastis. Unsur-unsur tersebut terletak terisolasi; hanya jika terlokalisasi dalam lipatan dan iritasi, terdapat kecenderungan terhadap pertumbuhan dan fusi perifernya.
Tidak ada sensasi subjektif, tetapi ketika menekan bagian tengah papula yang baru muncul dengan alat tumpul, rasa sakit dicatat.
Tergantung pada ukuran papula, empat jenis sifilis papula dibedakan.
Sifilis papular lenticular. Ini adalah jenis yang paling umum, yang ditandai dengan ruam papula dengan diameter 3-5 mm, diamati pada sifilis segar sekunder dan sifilis berulang.
Sifilis papular milier. Varietas ini sangat langka; kemunculannya dianggap sebagai bukti perjalanan penyakit yang parah.
Unsur morfologinya berupa papula berbentuk kerucut dengan konsistensi padat dengan diameter 1-2 mm, terletak di sekitar mulut folikel rambut. Warna elemennya merah muda pucat, sehingga sedikit menonjol dengan latar belakang sekitarnya.
Sifilis papula numular. Manifestasi penyakit ini terjadi terutama pada pasien dengan sifilis berulang sekunder. Ruam muncul dalam jumlah kecil dan biasanya berkelompok. Unsur morfologinya berupa papula berbentuk setengah bola dengan puncak pipih dengan diameter 2 - 2,5 cm, warna unsurnya kecoklatan atau merah kebiruan, bentuknya membulat. Ketika papula nummular hilang, pigmentasi kulit yang parah tetap ada untuk waktu yang lama.
Sifilis papula plak. Hal ini sangat jarang terjadi pada pasien dengan sifilis berulang sekunder. Ini terbentuk sebagai hasil pertumbuhan perifer dan fusi papula nummular dan lentikular yang terkena iritasi eksternal. Paling sering, sifilis seperti plak terbentuk di area lipatan besar - di alat kelamin, di sekitar anus, di lipatan inguinalis-femoral, di bawah kelenjar susu, di ketiak.
Sifilis papulopustular. Hal ini diamati pada pasien lemah yang menderita alkoholisme, kecanduan narkoba, dan penyakit penyerta yang parah, dan menunjukkan perjalanan penyakit sifilis yang parah dan ganas.
Jenis klinis sifilis papulopustular berikut ini dibedakan: seperti jerawat (atau akneiform), seperti cacar (atau varioliform), seperti impetigo, ektima sifilis, rupee sifilis. Bentuk sifilis papulopustular yang dangkal - seperti jerawat, seperti cacar, dan seperti impetigo - paling sering diamati pada pasien dengan sifilis segar sekunder, dan bentuk dalam - ektima sifilis dan rupiah - diamati terutama pada sifilis berulang sekunder dan berfungsi sebagai tanda dari perjalanan penyakit yang ganas. Semua jenis sifilis pustular memiliki ciri penting: pada dasarnya terdapat infiltrasi spesifik. Sifilis pustular timbul akibat disintegrasi infiltrat papular, sehingga lebih tepat disebut papulopustular.
Alopecia sifilis. Ada tiga tipe klinis alopecia: difus, fokal halus, dan campuran, yang merupakan kombinasi jenis kebotakan fokus halus dan difus.
Alopecia sifilis difus ditandai dengan penipisan rambut umum yang akut tanpa adanya perubahan kulit. Rambut rontok biasanya dimulai di pelipis dan menyebar ke seluruh kulit kepala. Dalam beberapa kasus, area garis rambut lainnya juga mengalami kebotakan – area janggut dan kumis, alis, dan bulu mata. Rambutnya sendiri juga berubah: menjadi tipis, kering, kusam. Tingkat keparahan alopecia difus bervariasi dari kerontokan rambut yang hampir tidak terlihat, sedikit melebihi ukuran perubahan fisiologis, hingga kerontokan seluruh rambut, termasuk rambut vellus.
Alopecia sifilis fokal kecil ditandai dengan munculnya secara tiba-tiba dan progresif cepat pada kulit kepala, terutama di daerah pelipis dan bagian belakang kepala, dari banyak fokus kecil penipisan rambut yang tersebar secara acak dengan diameter 0,5 - 1 cm. Bintik-bintik botak memiliki bentuk bulat tidak beraturan, tidak tumbuh di sepanjang pinggiran dan tidak menyatu satu sama lain. Rambut di daerah yang terkena tidak rontok sepenuhnya, hanya terjadi penipisan tajam.
Leukoderma sifilis, atau sifilis pigmen. Ini adalah sejenis diskromia kulit yang tidak diketahui asalnya yang terjadi pada pasien sifilis sekunder, terutama yang berulang. Lokalisasi khas leukoderma adalah kulit bagian belakang dan samping leher, lebih jarang - dinding anterior ketiak, area sendi bahu, dada bagian atas, dan punggung. Hiperpigmentasi kulit berwarna coklat kekuningan yang menyebar pertama kali muncul di area yang terkena. Setelah 2-3 minggu, bintik-bintik hipopigmentasi keputihan dengan diameter 0,5 hingga 2 cm berbentuk bulat atau oval muncul pada latar belakang hiperpigmentasi. Semua bintik berukuran kira-kira sama, terletak terisolasi, dan tidak rentan terhadap pertumbuhan dan fusi perifer.
Ada tiga jenis klinis pigmen sifilis: bintik, retikulat (renda) dan marmer. Pada leukoderma makula, bintik-bintik hipopigmentasi dipisahkan satu sama lain oleh lapisan kulit hiperpigmentasi yang lebar, dan terdapat perbedaan warna yang mencolok antara area hiper dan hipopigmentasi. Dalam bentuk retikuler, bintik-bintik hipopigmentasi saling berhubungan erat satu sama lain, tetapi tidak menyatu, tetap dipisahkan oleh lapisan tipis kulit hiperpigmentasi. Dalam hal ini, area hiperpigmentasi yang sempit membentuk jaringan.
Dengan leukoderma marmer, kontras antara area hiper dan hipopigmentasi tidak signifikan, batas antara bintik putih tidak jelas, dan keseluruhan tampilan kulit kotor tercipta.
Kerusakan pada sistem saraf. Neurosifilis biasanya dibagi menjadi bentuk awal dan akhir tergantung pada sifat perubahan patomorfologi yang diamati pada jaringan saraf. Neurosifilis dini adalah proses mesenkim yang dominan mempengaruhi meningen dan pembuluh darah otak dan sumsum tulang belakang.
Biasanya berkembang dalam 5 tahun pertama setelah infeksi. Neurosifilis dini ditandai dengan dominasi proses inflamasi eksudatif dan proliferasi.
Kerusakan pada organ dalam. Lesi sifilis pada organ dalam pada sifilis tahap awal bersifat inflamasi dan gambaran morfologinya mirip dengan perubahan yang terjadi pada kulit.
Kerusakan pada sistem muskuloskeletal. Lesi pada sistem kerangka, terutama dalam bentuk ossalgia, lebih jarang - periostitis dan osteoperiostitis, terlokalisasi terutama di tulang tubular panjang ekstremitas bawah, lebih jarang - di tulang tengkorak dan dada.
Periode tersier
Kerusakan pada kulit dan selaput lendir pada sifilis aktif tersier dimanifestasikan oleh ruam tuberkulosis dan gusi.
Sifilis tuberous. Ini dapat ditemukan di bagian mana pun dari kulit dan selaput lendir, tetapi tempat khas lokalisasinya adalah permukaan ekstensor ekstremitas atas, batang tubuh, dan wajah. Lesi menempati area kecil pada kulit dan letaknya asimetris.
Elemen morfologi utama sifilis tuberkulosis adalah tuberkel (bentuk bulat padat, hemisferis, tidak berlubang, konsistensi elastis padat). Tuberkel terbentuk pada ketebalan dermis, berbatas tegas dari kulit yang tampak sehat, dan berukuran 1 mm hingga 1,5 cm. Warna tuberkel mula-mula merah tua atau merah kekuningan, kemudian menjadi merah kebiruan atau kecoklatan . Permukaan elemen awalnya halus dan berkilau, kemudian muncul pengelupasan pelat halus di atasnya, dan jika terjadi ulserasi, kerak muncul. Tidak ada sensasi subjektif. Unsur-unsur segar muncul di sekitar pinggiran perapian.
Jenis klinis sifilis tuberkulosis berikut dibedakan: berkelompok, serpiginating (merayap), sifilis tuberkulosis dengan platform, kerdil.
Sifilis tuberkulosis berkelompok adalah jenis yang paling umum. Jumlah tuberkel biasanya tidak melebihi 30 - 40. Tuberkel berada pada tahap evolusi yang berbeda-beda, ada yang baru muncul, ada yang memborok dan berkerak, ada pula yang sudah sembuh, meninggalkan bekas luka atau atrofi sikatrik.
Karena pertumbuhan tuberkel yang tidak merata dan kedalaman kemunculannya yang berbeda di dermis, masing-masing bekas luka kecil berbeda dalam warna dan kelegaan.
Sifilis tuberkulosis serpiginasi. Lesi menyebar ke seluruh permukaan kulit baik secara eksentrik atau satu arah ketika tuberkel segar muncul di salah satu kutub lesi.
Dalam hal ini, masing-masing elemen bergabung satu sama lain menjadi punggungan berbentuk tapal kuda berwarna merah tua, lebar 2 mm hingga 1 cm, ditinggikan di atas permukaan kulit di sekitarnya, di sepanjang tepinya muncul tuberkel segar.
Platform sifilis tuberous. Tuberkel individu tidak terlihat; mereka bergabung menjadi plak berukuran 5-10 cm, berbentuk aneh, berbatas tegas dari kulit yang tidak terpengaruh dan menjulang di atasnya.
Plak memiliki konsistensi padat, berwarna kecoklatan atau ungu tua. Regresi sifilis tuberkulosis melalui platform terjadi baik dengan cara kering dengan pembentukan atrofi sikatrik selanjutnya, atau melalui ulserasi dengan pembentukan bekas luka yang khas.
Sifilis tuberkulosis kerdil. Jarang diamati. Memiliki ukuran kecil 1 – 2 mm. Tuberkel terletak pada kulit dalam kelompok terpisah dan menyerupai papula lentikular.
Gummy syphilide, atau gumma subkutan. Ini adalah simpul yang berkembang di hipodermis. Lokasi lokalisasi khas untuk gumma adalah kaki, kepala, lengan bawah, dan tulang dada. Jenis klinis sifilis bergetah berikut ini dibedakan: gumma terisolasi, infiltrasi gumma difus, gumma berserat.
Gumma yang terisolasi. Muncul berupa nodus tidak nyeri berukuran 5–10 mm, berbentuk bulat, konsistensi padat elastis, tidak menyatu dengan kulit. Secara bertahap meningkat, gusi subkutan menempel pada jaringan dan kulit di sekitarnya dan menonjol di atasnya dalam bentuk belahan.
Kulit di atas gumma mula-mula menjadi merah muda pucat, kemudian merah kecoklatan, ungu. Kemudian muncul fluktuasi di tengah gumma, dan gumma terbuka. Saat dibuka, 1-2 tetes cairan kuning lengket dengan inklusi rapuh dilepaskan dari simpul gummosa.
Infiltrasi bergetah. Mereka muncul secara mandiri atau sebagai akibat dari penggabungan beberapa gumma. Infiltrat gusi hancur, ulserasi menyatu, membentuk permukaan ulseratif yang luas dengan garis bergigi besar yang tidak beraturan, sembuh dengan bekas luka.
Guma berserat, atau nodul periartikular, terbentuk sebagai akibat dari degenerasi fibrosa pada gumma sifilis. Guma berserat terlokalisasi terutama di daerah permukaan ekstensor sendi besar dalam bentuk formasi bulat, konsistensi sangat padat, ukurannya berkisar antara 1 hingga 8 cm, tidak menimbulkan rasa sakit, bergerak, kulit di atasnya tidak berubah atau agak merah muda.
Neurosifilis lanjut. Ini adalah proses yang didominasi ektodermal yang melibatkan parenkim saraf otak dan sumsum tulang belakang. Biasanya berkembang 5 tahun atau lebih sejak infeksi. Dalam bentuk neurosifilis lanjut, proses degeneratif-distrofi mendominasi. Bentuk neurosifilis akhir yang sebenarnya meliputi: tabes dorsalis - proses penghancuran jaringan saraf dan penggantian jaringan ikatnya, yang terlokalisasi di akar dorsal, kolom dorsal dan membran sumsum tulang belakang; kelumpuhan progresif - perubahan degeneratif-distrofi pada korteks serebral di area lobus frontal; Taboparalysis adalah kombinasi gejala tabes dorsalis dan kelumpuhan progresif. Pada periode tersier, lesi pada meningen dan pembuluh darah masih dapat diamati.
Sifilis visceral lanjut. Pada sifilis periode tersier, gumma terbatas atau infiltrasi gumma difus dapat terjadi di organ dalam mana pun, serta berbagai proses degeneratif dapat diamati. Dasar morfologi lesi pada sifilis visceral lanjut adalah granuloma menular.
Kerusakan pada sistem muskuloskeletal. Pada periode tersier, sistem muskuloskeletal mungkin terlibat dalam proses tersebut.
Bentuk utama kerusakan tulang pada sifilis.
1. Osteoperiostitis gumosa (kerusakan tulang spons):
1) terbatas;
2) menyebar.
2. Osteomielitis bergetah (kerusakan pada tulang spons dan sumsum tulang):
1) terbatas;
2) menyebar.
3. Osteoperiostitis non-gummous.
Tulang tibia paling sering terkena, lebih jarang tulang lengan bawah, tulang selangka, tulang dada, tulang tengkorak, dan tulang belakang. Kerusakan otot berupa myositis gumus dan sendi berupa sinovitis akut atau kronis atau osteoartritis jarang terjadi pada periode tersier.
5. Sifilis laten
Sifilis laten didiagnosis berdasarkan hasil positif dari reaksi serologis tanpa adanya manifestasi aktif penyakit pada kulit dan selaput lendir, tanda-tanda kerusakan spesifik pada sistem saraf, organ dalam, dan sistem muskuloskeletal.
Sifilis laten dibagi menjadi dini (dengan durasi penyakit hingga 1 tahun), terlambat (lebih dari 1 tahun) dan tidak spesifik atau tidak diketahui (waktu infeksi tidak dapat ditentukan). Pembagian waktu ini ditentukan oleh tingkat bahaya epidemiologi pasien.
6. Sifilis kongenital
Sifilis kongenital terjadi akibat infeksi pada janin saat hamil melalui jalur transplasental dari ibu penderita sifilis. Seorang ibu hamil penderita sifilis dapat menularkan Treponema pallidum melalui plasenta mulai minggu ke 10 kehamilan, namun biasanya infeksi intrauterin pada janin terjadi pada bulan ke 4 - 5 kehamilan.
Sifilis kongenital paling sering diamati pada anak-anak yang lahir dari wanita sakit yang tidak diobati atau mendapat pengobatan yang tidak memadai. Kemungkinan sifilis kongenital bergantung pada durasi infeksi pada wanita hamil: semakin segar dan aktif sifilis ibu, semakin besar kemungkinan akhir kehamilan yang tidak menguntungkan bagi janin. Nasib janin yang terinfeksi sifilis bisa berbeda-beda. Kehamilan dapat berakhir dengan lahir mati atau kelahiran anak hidup dengan manifestasi penyakit yang terjadi segera setelah lahir atau beberapa saat kemudian. Dimungkinkan untuk melahirkan anak tanpa gejala klinis, tetapi dengan reaksi serologis positif, yang kemudian mengembangkan manifestasi sifilis kongenital yang terlambat. Ibu yang mengidap penyakit sipilis lebih dari 2 tahun dapat melahirkan bayi yang sehat.
Sifilis plasenta
Pada sifilis, plasenta mengalami hipertrofi, perbandingan beratnya dengan berat janin 1:4 - 1:3 (biasanya 1:6 - 1:5), konsistensi padat, permukaan menggumpal, jaringan rapuh, lembek, mudah sobek, warnanya beraneka ragam. Treponema sulit ditemukan pada jaringan plasenta, sehingga untuk mendeteksi patogennya diambil bahan dari tali pusat, dimana treponema selalu ditemukan dalam jumlah banyak.
Sifilis janin
Perubahan yang terjadi pada plasenta menyebabkan cacat fungsional, tidak mampu menjamin pertumbuhan normal, nutrisi dan metabolisme janin, sehingga mengakibatkan kematian intrauterin pada bulan ke 6 – 7 kehamilan. Buah yang mati dikeluarkan pada hari ke 3 – 4, biasanya dalam keadaan maserasi. Janin yang mengalami maserasi, dibandingkan dengan janin yang berkembang secara normal pada usia yang sama, memiliki ukuran dan berat yang jauh lebih kecil. Kulit bayi lahir mati berwarna merah cerah, terlipat, epidermis mengendur dan mudah terkelupas dalam lapisan besar.
Karena penetrasi besar-besaran Treponema pallidum, semua organ dalam dan sistem kerangka janin terpengaruh. Treponema dalam jumlah besar ditemukan di hati, limpa, pankreas, dan kelenjar adrenal.
Sifilis kongenital dini
Jika janin yang terkena infeksi sifilis tidak meninggal dalam kandungan, maka bayi baru lahir dapat mengalami sifilis kongenital tahap berikutnya - sifilis kongenital dini. Manifestasinya terdeteksi segera setelah lahir atau selama 3 sampai 4 bulan pertama kehidupan. Dalam kebanyakan kasus, bayi baru lahir dengan manifestasi sifilis kongenital dini yang parah tidak dapat bertahan hidup dan meninggal pada jam atau hari pertama setelah lahir karena inferioritas fungsional organ dalam dan kelelahan umum.
Tanda-tanda klinis sifilis kongenital dini terdeteksi pada kulit, selaput lendir, organ dalam, sistem muskuloskeletal, sistem saraf dan umumnya sesuai dengan periode sifilis didapat.
Kemunculan bayi baru lahir dengan sifilis kongenital dini hampir bersifat patognomonik. Anak kurang berkembang, berat badan rendah, kulit lembek dan terlipat karena kurangnya jaringan subkutan. Wajah bayi berkerut (pikun), kulit berwarna pucat pucat atau kekuningan, terutama pada bagian pipi. Akibat hidrosefalus dan pengerasan dini tulang tengkorak, ukuran kepala meningkat tajam, ubun-ubun tegang, dan vena kulit kepala melebar. Tingkah laku anak gelisah, sering berteriak, dan perkembangannya buruk.
Lesi pada kulit dan selaput lendir dapat diwakili oleh semua jenis sifilis sekunder dan gejala khusus yang hanya menjadi ciri sifilis kongenital dini: pemfigoid sifilis, infiltrat kulit difus, rinitis sifilis.
Endapan tulang masif pada permukaan anterior tibia akibat osteoperiostitis berulang berulang yang berakhir dengan osifikasi menyebabkan pembentukan tonjolan berbentuk bulan sabit dan pembentukan tibia berbentuk pedang palsu. Periostitis dan osteoperiostitis pada tulang tengkorak dapat menyebabkan berbagai perubahan bentuknya. Yang paling khas adalah tengkorak berbentuk bokong dan dahi Olimpiade.
Penderita sifilis kongenital dini dapat mengalami berbagai bentuk kerusakan sistem saraf: hidrosefalus, meningitis spesifik, meningoensefalitis spesifik, sifilis meningovaskular serebral.
Bentuk kerusakan organ penglihatan yang paling khas adalah kerusakan retina dan korioretinitis spesifik koroid. Selama oftalmoskopi, bintik-bintik kecil berwarna terang atau kekuningan, bergantian dengan inklusi pigmen yang tajam, ditemukan terutama di sepanjang pinggiran fundus. Ketajaman penglihatan anak tidak berkurang.
Sifilis kongenital lanjut
Bentuk ini terjadi pada pasien yang sebelumnya memiliki tanda-tanda sifilis kongenital dini, atau pada anak-anak dengan sifilis kongenital tanpa gejala yang berkepanjangan. Sifilis kongenital lanjut mencakup gejala yang muncul 2 tahun atau lebih setelah lahir. Paling sering berkembang antara 7 dan 14 tahun; setelah 30 tahun jarang terjadi.
Gambaran klinis sifilis kongenital lanjut aktif umumnya mirip dengan sifilis tersier yang didapat: sifilis tuberkulosis dan gumosa, kerusakan pada sistem saraf, organ dalam, dan sistem muskuloskeletal dapat diamati, seperti pada sifilis tersier. Namun seiring dengan itu, pada sifilis kongenital lanjut, terdapat tanda-tanda klinis khusus yang terbagi menjadi dapat diandalkan, mungkin, dan distrofi.
Tanda-tanda yang dapat dipercaya dari sifilis kongenital lanjut, akibat dampak langsung treponema pada organ dan jaringan anak, termasuk keratitis parenkim, labirinitis spesifik, dan gigi Hutchinson.
Kemungkinan tanda-tanda sifilis kongenital lanjut termasuk striae perioral radial Robinson - Fournier, tulang kering pedang sejati, hidung pelana, tengkorak berbentuk bokong, gonitis sifilis. Tanda-tanda yang mungkin diperhitungkan dalam kombinasi dengan tanda-tanda yang dapat diandalkan atau dalam kombinasi dengan data pemeriksaan serologis dan anamnesis.
Distrofi (stigma) timbul sebagai akibat dampak tidak langsung infeksi pada organ dan jaringan anak dan dimanifestasikan oleh perkembangan abnormalnya. Mereka memperoleh signifikansi diagnostik hanya ketika pasien secara bersamaan menunjukkan tanda-tanda sifilis kongenital lanjut yang dapat diandalkan dan reaksi serologis positif. Distrofi yang paling khas adalah sebagai berikut: tanda Ausitidian - penebalan ujung toraks klavikula, biasanya di sebelah kanan; axiphoidia (gejala Keir) – tidak adanya proses xiphoid pada tulang dada; Dahi Olimpiade dengan bagian depan yang sangat menonjol; langit-langit keras (Gotik) yang tinggi; Gejala Dubois-Hissar, atau jari kelingking kekanak-kanakan, adalah pemendekan dan kelengkungan jari kelingking ke dalam akibat hipoplasia tulang metakarpal kelima; hipertrikosis pada dahi dan pelipis.
7. Diagnosis penyakit sipilis
Kriteria diagnostik utama:
1) pemeriksaan klinis pasien;
2) deteksi treponema pallidum pada sekret serosa sifilis menangis pada kulit dan selaput lendir dengan memeriksa sediaan asli, setetes hancur, menggunakan mikroskop medan gelap;
3) hasil uji serologis;
4) data konfrontasi (pemeriksaan pasangan seksual);
5) hasil pengobatan percobaan. Metode diagnostik ini jarang digunakan, hanya pada bentuk sifilis lanjut, ketika metode lain untuk memastikan diagnosis tidak mungkin dilakukan. Pada bentuk awal sifilis, pengobatan percobaan tidak dapat diterima.
8. Prinsip terapi sifilis
Bentuk awal sifilis dapat disembuhkan sepenuhnya jika pasien menerima terapi yang sesuai dengan stadium dan bentuk klinis penyakitnya. Saat mengobati bentuk penyakit lanjut, dalam banyak kasus, pemulihan klinis atau stabilisasi proses diamati.
Perawatan khusus dapat diberikan kepada pasien hanya jika diagnosis sifilis dapat dibenarkan secara klinis dan dikonfirmasi sesuai dengan kriteria yang tercantum di atas. Terdapat pengecualian berikut terhadap aturan umum ini:
1) pengobatan preventif, yang dilakukan untuk mencegah berkembangnya penyakit pada orang yang pernah melakukan kontak seksual atau kontak rumah tangga dekat dengan penderita sifilis tahap awal, jika belum lebih dari 2 bulan sejak kontak;
2) pengobatan pencegahan yang diberikan kepada ibu hamil yang sedang sakit atau pernah menderita penyakit sipilis, tetapi belum dicabut pendaftarannya, untuk mencegah penyakit sipilis kongenital pada anak, serta anak yang lahir dari ibu yang tidak mendapat pengobatan pencegahan selama kehamilan;
3) pengobatan percobaan. Ini dapat diresepkan untuk tujuan diagnostik tambahan jika dicurigai adanya kerusakan spesifik yang terlambat pada organ dalam, sistem saraf, organ sensorik, atau sistem muskuloskeletal dalam kasus di mana tidak mungkin untuk memastikan diagnosis dengan tes laboratorium, dan gambaran klinis. tidak mengesampingkan kemungkinan infeksi sifilis.
Antibiotik golongan penisilin saat ini tetap menjadi obat pilihan untuk pengobatan sifilis:
1) sediaan penisilin yang tahan lama (tahan lama) – nama grup benzatin benzilpenisilin (retarpen, ekstensilin, bisilin-1), memastikan bahwa antibiotik bertahan di dalam tubuh hingga 18 – 23 hari;
2) obat dengan durasi sedang (prokain-benzilpenisilin, garam novokain dari benzilpenisilin), memastikan bahwa antibiotik tetap berada di dalam tubuh hingga 2 hari;
3) sediaan penisilin yang larut dalam air (garam natrium benzilpenisilin), memastikan bahwa antibiotik tetap berada di dalam tubuh selama 3-6 jam;
4) sediaan kombinasi penisilin (bisilin-3, bisilin-5), memastikan bahwa antibiotik tetap berada di dalam tubuh selama 3-6 hari.
Yang paling efektif adalah sediaan penisilin yang larut dalam air, yang dirawat di rumah sakit dalam bentuk suntikan intramuskular sepanjang waktu atau infus. Volume dan durasi terapi bergantung pada durasi infeksi sifilis. Konsentrasi terapeutik penisilin dalam darah adalah 0,03 U/ml atau lebih tinggi.
Dalam kasus intoleransi terhadap obat golongan penisilin, pasien sifilis diobati dengan antibiotik cadangan yang memiliki spektrum aksi luas - penisilin semisintetik (ampisilin, oksasilin), doksisiklin, tetrasiklin, ceftriaxone (rocephin), eritromisin.
Pengobatan khusus untuk sifilis harus lengkap dan intensif. Obat-obatan harus diresepkan secara ketat sesuai dengan instruksi yang disetujui untuk pengobatan dan pencegahan sifilis - dalam dosis tunggal dan dosis yang cukup, dengan memperhatikan frekuensi pemberian dan durasi kursus.
Di akhir pengobatan, semua pasien harus menjalani pemantauan klinis dan serologis. Selama observasi, pasien menjalani pemeriksaan klinis menyeluruh dan pemeriksaan serologis setiap 3 sampai 6 bulan.
Sifilis merupakan penyakit menular seksual yang disebabkan oleh Treponema pallidum dan mempunyai periodisasi yang khas dalam perjalanannya. Sifilis cenderung bersifat kronis dan berulang, mempengaruhi semua organ dan sistem.
Saat ini, kejadian sifilis telah meningkat pesat sehingga kembali dianggap sebagai infeksi yang umum. Kesulitan khusus dalam diagnosis adalah bentuk penyakit yang terhapus dan tidak khas, yang tersebar luas karena penggunaan berbagai obat antibakteri oleh pasien untuk pengobatan sendiri.
ETIOLOGI, EPIDEMIOLOGI, PATOGENESIS DAN PATHANATOMI
Agen penyebab penyakit sipilis adalah Treponema pallidum yang termasuk dalam genus Treponema, famili Spirochetacea.— menembus tubuh manusia melalui kulit atau selaput lendir yang rusak. Sumber penularannya adalah orang yang sakit. Pasien dengan sifilis primer dan sekunder (segar dan berulang), serta sifilis kongenital dini dan sifilis laten awal, dianggap menular. Patogen ini terutama dilepaskan secara aktif pada sifilis primer - dari dasar bisul dengan chancre. Jalur utama penularannya adalah kontak seksual langsung dengan penderita, namun saat ini jumlah kasus sifilis rumah tangga (penularan melalui barang-barang rumah tangga) semakin meningkat. Berbagai cairan biologis - air liur, keringat, urin, air mata, ASI, darah - menular pada pasien sifilis tahap awal, karena fokus sifilis mungkin terletak di tempat pembentukan sekresi dan di sepanjang jalurnya, dari mana Treponema pallidum menembus ke dalam. sekresi. Sifilis kongenital memiliki jalur infeksi transplasental.

Treponema (dari bahasa Latin treponema - sejenis spirochete) adalah sel tipis dan fleksibel dengan 12-14 ikal. Mereka tidak memiliki filamen aksial atau punggungan aksial yang terlihat di bawah mikroskop. Ujung treponema runcing atau membulat. Treponema berukuran panjang 10-13 mikron dan lebar 0,13-0,15 mikron.
Treponema bersifat mobile (memiliki gerakan rotasi, translasi, fleksi dan seperti gelombang) dan tidak memahami pewarna dengan baik. Menurut metode Romanovsky-Giemsa, mereka dicat merah muda pucat; Hal ini dijelaskan oleh sedikitnya kandungan nukleoprotein dalam tubuhnya.
Treponema yang bersifat patogen bagi manusia antara lain:
- treponema pallidum, menyebabkan sifilis kelamin dan kongenital pada manusia di seluruh negara di dunia dan bejel (sifilis non-kelamin) di tenggara zona Mediterania;
- treponema pertenu, menyebabkan frambusia di daerah tropis Afrika, Asia Tenggara, Kepulauan Pasifik Barat, dan Amerika Selatan daerah tropis;
- treponema karateum, menyebabkan pinta, atau karate, di Meksiko, Amerika Tengah, negara-negara tropis di Amerika Selatan, Hindia Barat dan Kuba.
Di bawah pengaruh faktor lingkungan dan obat-obatan, treponema dalam beberapa kasus menggulung menjadi bola, membentuk kista yang ditutupi dengan selaput seperti musin yang tidak dapat ditembus; mereka dapat tetap dalam keadaan laten di tubuh pasien untuk waktu yang lama; dalam kondisi yang menguntungkan, kista berubah menjadi butiran dan kemudian menjadi treponema berbentuk spiral yang khas. Pembentukan kista merupakan salah satu bentuk perlindungan keberadaan treponema, yang memungkinkan mereka melawan efek obat yang digunakan untuk mengobati pasien sifilis.
Kulit dan selaput lendir yang utuh tidak dapat ditembus oleh Treponema pallidum. Masuknya mereka ke dalam tubuh biasanya terjadi melalui kerusakan ringan pada kulit dan rongga mulut, serta area lainnya (sangat jarang). Kerusakan kulit pada tangan berbahaya bagi tenaga medis terutama dokter gigi, dokter bedah, dan dokter spesialis kebidanan-ginekologi. Disarankan untuk menutupi kerusakan kecil tersebut dengan pita perekat.
Treponema pallidum menyebar ke seluruh tubuh melalui darah dan getah bening, aktif berkembang biak dan secara berkala memasuki berbagai organ dan jaringan, yang menyebabkan berbagai manifestasi klinis penyakit. Seiring waktu, sensitisasi tubuh meningkat, yang menyebabkan reaksi hebat bahkan dengan adanya sejumlah kecil patogen. Reaksi sensitisasi menentukan dinamika gejala selama perjalanan penyakit yang panjang.
Selama sifilis, periode primer, sekunder dan tersier dibedakan; Mereka juga membedakan sifilis laten dan visceral serta sifilis pada sistem saraf (kelumpuhan progresif dan tabes dorsalis).
Masa inkubasi rata-rata 20-40 hari. Di tempat masuknya treponema, erosi kecil terbentuk - yang disebut chancre. Tidak ada gejala klinis yang menunjukkan adanya infeksi.
Periode primer- periode dari munculnya chancre keras hingga munculnya ruam pertama. Durasi periode primer adalah 6-7 minggu. Biasanya, seminggu setelah munculnya chancre, kelenjar getah bening regional membesar. Beberapa pasien mengalami peradangan pada saluran limfatik mulai dari chancre hingga pembesaran kelenjar getah bening (limfangitis sifilis). Tidak ada gejala lain. Kadang-kadang malaise umum, kelemahan, demam sedang, dan anemia diamati.
Chancre (sifiloma primer) juga disebut sklerosis primer; tampak seperti infiltrasi padat dengan erosi superfisial atau ulkus di tempat penetrasi treponema, bagian bawah dan tepi ulkus memiliki konsistensi tulang rawan. Pada akhir periode primer, semua kelenjar getah bening membesar (poliadenitis sifilis).
Sifilis primer dibagi menjadi:
- seronegatif primer- 3-4 minggu pertama setelah munculnya chancre, saat reaksi serologis masih negatif;
- seropositif primer- 3-4 minggu ke depan, ketika reaksinya sudah positif;
- periode laten.
Selain yang khas, ada juga bentuk asimtomatik, yang kemudian menyebabkan manifestasi penyakit yang terlambat pada saraf dan visceral.
Pada periode sekunder Berbagai ruam muncul pada kulit dan selaput lendir, yang mungkin hilang; ruam pada beberapa pasien mungkin banyak dan cerah, pada pasien lain mungkin lemah dan tidak terlihat. Selain kulit dan selaput lendir, tulang, organ dalam, dan sistem saraf juga bisa terpengaruh. Kelenjar getah bening membesar. Reaksi serologis positif pada hampir semua pasien. Durasi periode sekunder adalah tiga tahun.
Selama periode sifilis sekunder, sifilis segar sekunder (berjangkitnya ruam pertama), sifilis berulang sekunder (berulangnya ruam) dan sifilis laten, atau tersembunyi, dibedakan. Dengan sifilis sekunder, generalisasi proses diamati dengan ruam pada kulit dan selaput lendir sifilis (roseola, papula, pustula, kondiloma lata).
Sifilis tersier (bergetah) tidak diamati pada semua pasien. Hal ini ditandai dengan adanya lesi pada organ dan jaringan mana pun, yang menyebabkan disfungsi parah. Perjalanan penyakit sifilis tersier panjang. Pada kulit, jaringan subkutan, dan organ dalam, terbentuk papula, tuberkel, gumma atau infiltrat gummous yang rentan terhadap pembusukan.
Ada sifilis tersier aktif dan sifilis tersier laten. Tes serologis seringkali negatif. Sifilis tersier ditandai dengan terbentuknya gumma soliter dan infiltrat gumosa pada satu atau lebih organ. Bagian awal aorta sering terkena dampaknya. Transisi proses inflamasi dari dinding aorta ke katup aorta menyebabkan pembentukan cacat aorta sifilis.
Manifestasi sifilis yang terlambat ditandai dengan kerusakan sistem saraf - neurosifilis - dalam bentuk tabes dorsalis dan kelumpuhan progresif, ketika treponema terlokalisasi dalam jumlah besar di jaringan otak, menyebabkan perubahan organik dan fungsional yang mendalam pada sistem saraf pusat. Banyak ilmuwan menyebut konsep ini sebagai sifilis kuaterner.
Sifilis bawaan terjadi selama infeksi intrauterin (transplasenta) pada janin dan dibagi menjadi awal dan akhir. Pada sifilis kongenital awal, sifilis kulit (ruam papular difus) dikombinasikan dengan osteochondritis destruktif dan peradangan interstisial organ dalam dengan munculnya “miliary gumma” di dalamnya. Dalam hal ini, hati menjadi coklat dan padat (“silika hati”, paru-paru menjadi padat dan putih (“pneumonia putih”). Perubahan pada sifilis kongenital lanjut serupa dengan perubahan pada sifilis tersier didapat.

GAMBARAN KLINIS
Klasifikasi klinis sifilis mengidentifikasi bentuk-bentuk berikut:
- sifilis seronegatif primer;
- seropositif sifilis primer;
- sifilis segar sekunder;
- sifilis berulang sekunder;
- sifilis aktif tersier;
- sifilis laten tersier;
- sifilis laten;
- sifilis janin;
- sifilis kongenital dini;
- sifilis kongenital lanjut;
- sifilis kongenital laten;
- sifilis visceral;
- sifilis pada sistem saraf.
Ada beberapa varian perjalanan penyakit sifilis:
- kursus biasa;
- perjalanan penyakit ganas, yang ditandai, selain ruam parah, oleh berbagai gangguan kondisi umum (anemia, cachexia, sakit kepala);
- perjalanan penyakit terhapus, bila tidak ada kekambuhan sekunder, dan manifestasi kulit terbatas hanya pada chancre dan roseola;
- sifilis laten (perjalanan tanpa gejala jangka panjang) - kasus penyakit yang terjadi tanpa fenomena yang terlihat, tetapi memberikan reaksi serologis positif;
- sifilis tanpa chancre, atau sifilis transfusi: jika infeksi masuk ke dalam darah, ia muncul setelah 2-2,5 bulan sebagai ruam pada periode sekunder.
Beberapa jam setelah masuknya treponema ke dalam kulit atau selaput lendir, mereka memasuki pembuluh limfatik dan darah dan dengan cepat menyebar ke seluruh tubuh. Pada saat yang sama, sistem limfatik juga berfungsi sebagai tempat reproduksi treponema secara intensif. Meskipun penyebaran patogen cepat, penyakit ini tidak bermanifestasi secara klinis untuk waktu yang lama.
Lamanya masa inkubasi tergantung pada banyak faktor, seperti usia pasien, penyakit kronis yang menyertai, keracunan, pengobatan dengan obat golongan imidazol dan arsenik, pengobatan dengan kortikosteroid dan antibiotik dosis kecil; Selain itu, klinik mungkin terdistorsi.
Saat ini, ada sedikit perpanjangan masa inkubasi, terutama ketika mengobati penyakit penyerta dengan antibiotik (sakit tenggorokan, pneumonia, dll.). Pemendekan masa inkubasi diamati dengan penyemaian massal, ketika ada 2 atau lebih gerbang masuk.

Sifilis primer
Periode primer ditandai dengan adanya chancre keras dan kerusakan kelenjar getah bening. Beberapa orang mengalami gejala umum: demam, anemia, leukositosis. Permulaan periode primer sifilis ditandai dengan munculnya pengaruh primer di tempat penetrasi Treponema pallidum melalui kulit atau selaput lendir. Perkembangannya diawali dengan munculnya bercak peradangan berwarna kemerahan, yang kemudian menyusup dan berbentuk papula. Kemudian permukaannya terkikis.

Chancre keras dapat berkembang di area kulit atau selaput lendir mana pun, tetapi hanya di tempat infeksi. Chancre yang terbentuk adalah erosi atau borok yang halus dan tidak menimbulkan rasa sakit dengan garis bulat atau oval teratur berwarna merah kebiruan. Di bawahnya, pada palpasi, terasa infiltrasi elastis padat. Ukurannya mirip dengan lentil. Bagian bawah erosi halus, mengkilat, ujung-ujungnya terangkat di atas permukaan kulit. Pada sekitar 40% pasien, erosi berubah menjadi ulkus yang kurang lebih dalam dengan tepi padat dan bagian bawah ditutupi lapisan abu-abu kotor; terdapat banyak cairan bercampur nanah;

Ada berbagai jenis chancre berdasarkan lokasinya — seksual Dan ekstraseksual; dalam hitungan — lajang Dan banyak; untuk ukuran — kerdil (1-3 mm) Dan raksasa (1,5-2 cm); menurut garis besarnya — bulat, lonjong, semilunar, berbentuk celah dan herpetik; berdasarkan sifat permukaannya — erosif, ulseratif, dan pengerasan kulit.
Ukuran, bentuk dan kedalaman ulkus sangat bergantung pada keadaan makroorganisme, adanya patologi yang menyertai dan lokalisasi pengaruh primer.
Ada chancre yang tersembunyi. Pada pria itu terlokalisasi di uretra, di kepala penis, kulup, di fossa skafoid, dan gejalanya menyerupai gonore subakut. Keluarnya warna kotoran daging, pembesaran kelenjar getah bening inguinalis, dan pengerasan penis membantu menegakkan diagnosis. Di kalangan wanita chancre paling sering terlokalisasi di serviks dan labia, tanpa menimbulkan sensasi apa pun. Biasanya terjadi pembesaran kelenjar getah bening panggul bagian dalam. Namun, lokalisasi perigenital dan perianal mungkin terjadi, serta lokalisasi pada kulit wajah, dada, dll.
Selain hard chancre khasnya, ada juga chancre atipikal:
- edema induratif ketika pemadatan akibat erosi melampaui batasnya, lokalisasi yang umum adalah bibir bawah, kulup, labia mayora;
- penjahat chancre, secara lahiriah menyerupai panaritium. Terlokalisasi di phalanx distal jari telunjuk - membengkak, menjadi merah keunguan, jaringan lunak menyusup dengan padat. Penjahat Chancroid tampak seperti borok yang dalam dengan tepi tidak rata dan bagian bawah ditutupi lapisan abu-abu kotor. Kemiripannya dengan penjahat diperkuat oleh rasa sakit;
- chancre-amigdalitis terlokalisasi di amandel, yang terakhir membengkak, memerah, menebal, suhu naik, gejala keracunan muncul, dan kelenjar getah bening membesar. Dan hanya kepadatan amandel, gambaran khas kelenjar getah bening, dan ketidakefektifan pengobatan yang digunakan untuk angina yang memungkinkan diagnosis dibuat;
- campuran chancroid berkembang lebih sering dengan infeksi simultan sifilis dan chancroid. Akibat perbedaan durasi masa inkubasi kedua infeksi, tukak chancroid pertama kali berkembang, yang mulai minggu ke 4-5, secara bertahap menebal; dibersihkan, ujung-ujungnya diratakan dan tampak seperti ciri khas chancroid, dan setelah seminggu muncul ciri khas latar belakang yang menyertainya. Perkembangan tanda-tanda sifilis sekunder tertunda 3-4 bulan, hal yang sama mungkin berlaku secara serologis.
Ketika infeksi purulen sekunder melekat, chancre mungkin diperumit oleh perkembangan peradangan akut di sepanjang pinggirannya. Dengan diperkenalkannya simbiosis fusospirillosis, terjadi nekrosis bagian bawah dan tepi (gangrenisasi chancre). Gangrenisasi berulang (fagdenisme) biasanya terjadi pada pecandu alkohol dan menyebabkan kerusakan jaringan yang signifikan.
Lokalisasi chancre ekstragenital merupakan bahaya epidemi terbesar bagi infeksi domestik, selain itu, sulit untuk didiagnosis. Misalnya, penjahat chancre praktis tidak berbeda dengan penjahat biasa.
Regional (bubo bersamaan) adalah tanda permanen sifilis primer. Penyakit ini selalu berkembang di kelenjar getah bening yang dekat dengan lokasi chancre. Misalnya, bila chancre terlokalisasi di alat kelamin, bubo berkembang di daerah selangkangan, dan bila terlokalisasi di puting susu, di ketiak. Kelenjar getah bening membesar, tidak nyeri, padat, mobile, kulit tidak berubah. Bubo yang menyertainya mungkin bernanah.
Limfadenitis regional yang parah berkembang 5-8 hari setelah munculnya chancre. Kelenjar getah bening bisa membesar hingga derajat yang berbeda-beda, tetapi tidak menimbulkan rasa sakit. Baru-baru ini, jumlah kasus penyakit tanpa limfadenitis regional yang parah telah meningkat (hingga 10%). Di sisi lain, reaksi hiperergik juga dicatat - peningkatan tajam kelenjar getah bening, pembentukan konglomeratnya, fenomena periadenitis, dan nyeri hebat.
Dengan limfangitis regional, antara chancre keras dan bubo yang menyertainya, tali yang padat, bergerak dan tidak nyeri terasa di bawah kulit yang tidak berubah. Ketebalannya berkisar dari ketebalan tali hingga bulu angsa. Lokasi biasanya adalah di bagian belakang penis.
saat ini sudah sangat jarang, peradangan pembuluh limfatik dari chancre ke kelenjar getah bening regional hanya terjadi pada 8% pasien. Paling sering, dapat dideteksi pada pria ketika chancre keras terlokalisasi di kepala penis dalam bentuk tali elastis padat, nyeri pada palpasi, di bagian belakang penis (limfangitis dorsal).
Poliadenitis sifilis- setelah munculnya bubo, semua kelenjar getah bening bertambah besar secara bertahap. Kelenjar getah bening padat, bergerak, tidak menimbulkan rasa sakit. Poliadenitis berkembang sepenuhnya pada akhir periode primer. Ini adalah salah satu tanda paling penting dari sifilis sekunder, ketika terjadi peningkatan sedang pada semua kelompok kelenjar getah bening, disertai gejala umum ringan - suhu subfebrile (jarang demam), kelemahan umum, malaise, dan peningkatan kelelahan.

Sifilis sekunder
Periode sekunder ditandai dengan adanya ruam. Seringkali ruamnya dangkal, kemunculannya tidak disertai dengan peningkatan suhu, ruam muncul secara bertahap, selama beberapa minggu, dan berwarna merah tembaga atau warna "ham". Pada sifilis sekunder segar, jumlah elemen erupsi banyak, letaknya simetris dan di luar tempat iritasi, dan tidak menyatu; pada saat kambuh jumlahnya lebih sedikit, letaknya asimetris, membentuk sosok-sosok aneh dalam bentuk cincin, busur, karangan bunga.

Sifilis periode sekunder pada kulit dan selaput lendir berbintik (roseolous), nodular (papular), pustular (pustular), berpigmen (leukoderma); Kebotakan (alopecia) juga terjadi.
- Ini adalah bintik-bintik merah muda pucat seukuran kacang lentil, bentuknya tidak beraturan atau bulat, tidak menonjol di atas kulit. Saat ditekan mereka menghilang dan tidak terkelupas. Letaknya di permukaan samping tubuh, perut, punggung, dan dapat dikeringkan. Unsur-unsurnya bertahan selama 2-3 minggu, lalu menghilang. Tanpa pengobatan, penyakit ini dapat kambuh berulang kali. Ada beberapa jenis roseola: segar, kering, granular, bersisik, berulang.

Sifilis papular terjadi dalam bentuk papula kering dan basah. Papula kering, pada gilirannya, berbentuk lentikular (lentikular), berbatas tegas, padat saat disentuh dan menonjol di atas kulit.
Sifilis milier papular- papula merah muda pucat berbentuk kerucut, padat, seukuran biji poppy hingga kepala peniti dengan sisik kecil di permukaan. Setelah perawatan, bintik-bintik penuaan tetap ada. Papula seboroik ditemukan di area kulit yang kaya akan kelenjar sebaceous: di kulit dahi, di lipatan nasolabial dan dagu. Setelah hilang, bercak coklat dan mengelupas juga tetap ada. Terlokalisasi pada permukaan lateral batang tubuh, dada, perut dan alat kelamin; jika papula terletak di dahi, lesi tersebut disebut “mahkota Venus”. Ruam bisa terjadi di telapak tangan dan telapak kaki.
Di antara sifilis basah, sifilis papula menangis sangat penting. Bentuknya seperti papula bila terlokalisasi di lipatan alami kulit (alat kelamin wanita, skrotum, ketiak, kulit anus). Papula berwarna biru, dengan keluarnya cairan serosa yang banyak. Tanpa pengobatan, penyakit ini akan bertahan lama.
Papula sifilis seringkali, tergantung pada lokasinya, struktur permukaan berubah (pada selaput lendir - erosi, kapalan, dengan pengelupasan pada telapak tangan dan telapak kaki, tumbuh di lipatan alat kelamin dan anus - kondiloma lata).
Pustula sifilis(pustular sifilis) saat ini cukup langka, muncul dalam bentuk pustula dengan berbagai ukuran pada dasar yang padat, cenderung memborok atau ditutupi krusta bernanah. Sifilis pustular berkembang pada orang yang lemah dan kurus.
Unsur sifilis rentan terhadap pelelehan bernanah. Sifilis dapat dilokalisasi pada selaput lendir faring dan laring. Ada sakit tenggorokan sifilis eritematosa, memanifestasikan dirinya sebagai eritema merah kebiruan berbatas tegas, permukaannya sangat kaya akan treponema dan oleh karena itu menular.

Tonsilitis sifilis papular- papula di faring dan langit-langit lunak tumbuh, menyatu, dan karenanya sangat mengganggu pasien. Suara serak dan aphonia dapat terjadi.
Leucoderma sifilis- hipopigmentasi tidak merata atau “berenda” pada kulit leher. Leucoderma lebih sering terjadi pada wanita. Formasi bulat dan oval berwarna keputihan berkembang di permukaan lateral leher.
Alopecia sifilis- penipisan rambut dengan fokus kecil atau menyebar dengan cepat, termasuk alis, bulu mata, kumis, janggut tanpa adanya perubahan inflamasi pada kulit. Alopecia terjadi pada tahun pertama penyakit. Bintik-bintik botak bulat seukuran koin muncul di kepala.
Ketika organ dalam rusak, hati, ginjal, lambung, tulang, dan persendian sering kali terlibat dalam prosesnya. Dalam beberapa kasus, perkembangan periostitis, osteoperiostitis (nyeri malam hari pada tulang, paling sering pada kaki), sinovitis poliartritis dengan hidtrosis, hepatitis, nefritis, gastritis dengan gejala khasnya yang tidak spesifik, polineuritis dan sifilis meningovaskular dicatat.
Selama sifilis sekunder, reaksi serologisnya positif. Namun, bentuk penyakit seronegatif juga terjadi. Kesulitan yang signifikan dalam diagnosis adalah bentuk sifilis sekunder yang terhapus dan tanpa gejala.
Sifilis sekunder tanpa pengobatan berlangsung 3-4 tahun dan ditandai dengan perjalanan yang bergelombang. Ruam biasanya hilang dengan sendirinya setelah 2-3 bulan, setelah itu periode laten dimulai untuk jangka waktu tidak terbatas. Setelah berbagai momen yang memprovokasi - stres fisik atau saraf, penyakit paralel saat ini, berbagai jenis cedera - ruam muncul kembali. Sifilis sekunder mulai kambuh, yang kemudian digantikan oleh periode laten.
Antara periode sekunder dan tersier terdapat tahap penyakit yang tersembunyi - periode laten ketika treponema dalam tubuh ada dalam bentuk kistik.
Sifilis tersier
Sifilis tersier dapat menyerang organ dan jaringan apa pun, namun paling sering menyerang sistem pembuluh darah dan saraf, kulit, dan tulang.
Sifilis periode tersier terjadi tanpa adanya pengobatan yang memadai pada tahun ke 4-5 penyakit dan berlangsung hingga akhir hayat. Namun, paling sering hal itu berkembang jauh di kemudian hari. Dengan perjalanan penyakit tanpa gejala, sifilis tersier dapat dideteksi 30 tahun atau lebih sejak saat infeksi. Pada 97% kasus, terdapat periode laten antara timbulnya sifilis sekunder dan tersier. Manifestasi sifilis tersier adalah yang paling parah, tetapi baru-baru ini perjalanan penyakitnya lebih baik.
Berbeda dengan sifilis sekunder, sifilis tersier memiliki beberapa ciri:
- ruamnya tidak meluas;
- ruam memborok dan menyebabkan kerusakan jaringan;
- ada kerusakan pada organ vital;
- setelah penyembuhan, bekas luka tetap ada;
- tidak ada simetri ruam.
Sifilis periode tersier memiliki sejumlah ciri khas. Pertama-tama, ini adalah perjalanan yang bergelombang dengan kekambuhan yang jarang terjadi dan periode laten jangka panjang. Ciri lainnya adalah sifilis periode tersier sedikit menular, karena mengandung treponema pucat dalam jumlah yang sangat sedikit. Sifilis tersier berkembang dan mengalami kemunduran secara perlahan (berbulan-bulan dan bertahun-tahun). Tidak ada fenomena inflamasi akut, dan juga tidak ada sensasi subjektif. Sifilis tersier terlokalisasi terutama di lokasi cedera.
Sifilis tersier bersifat tuberkular dan nodular. Sifilis tuberous- akumulasi infiltrasi seluler pada ketebalan dermis. Menonjol di atas permukaan kulit, berbentuk setengah bola dan konsistensi elastis padat, ukurannya dari sebutir millet hingga kacang polong. Warna tuberkel berkisar dari merah tua (awalnya) hingga coklat. Permukaan awalnya halus, kemudian bersisik atau berkerak. Resolusi sifilis tuberkulosis terjadi sebagai resorpsi atau ulserasi yang diikuti dengan jaringan parut. Bekas luka memiliki tampilan mosaik yang khas dengan depigmentasi di bagian tepinya. Pasien tidak memiliki sensasi subjektif, sehingga mereka tidak perlu menemui dokter.
Berikut ini dibedakan: jenis sifilis tuberkulosis: dikelompokkan, platform dan tanaman menjalar kerdil.
Guma sifilis- simpul tanpa rasa sakit pada ketebalan jaringan subkutan. Gumma biasanya tunggal, paling sering terlokalisasi di kepala, kaki dan lengan bawah, namun beberapa gumma dengan lokalisasi berbeda juga dapat terjadi.
Tahapan berikut dalam perkembangan sifilis bergetah dibedakan: perkembangan dan pertumbuhan, pelunakan, adhesi pada kulit, ulserasi, pencairan dan penolakan inti bergetah yang diikuti dengan jaringan parut. Gumma mencapai ukuran yang cukup besar (sampai sebesar buah kenari), bila menempel pada kulit berwarna kebiruan, kemudian terjadi ulserasi di bagian tengahnya dengan keluarnya sedikit cairan lengket dan terbentuknya inti gumma nekrotik.

Ulkus gusi tidak menimbulkan rasa sakit, memiliki batas yang jelas dan tepi seperti punggung bukit. Inti bergetah diwakili oleh jaringan nekrotik berwarna abu-abu-kuning; setelah penolakannya, ulkus dibersihkan, dan bekas luka berbentuk bintang yang sangat persisten terbentuk, ditarik di tengahnya. Terkadang gumma dapat terkena infeksi piogenik sekunder. Dalam beberapa kasus, gumma dapat bergabung satu sama lain untuk membentuk infiltrat gumma - fokus dengan tepi berbatas jelas, berkembang dengan cara yang sama seperti gumma tunggal. Setelah beberapa waktu, maag akan hilang, menebal dan sembuh dengan bekas luka berbentuk bulat, yang kemudian menjadi tidak berwarna (berbentuk bintang).
Seringkali tukak tidak hanya menyerang kulit, tetapi juga otot, periosteum, tulang, dan pembuluh darah, sehingga menyebabkan kerusakannya. Atau sebaliknya, gumma dari jaringan dalam menyinari kulit. Kebetulan gummanya teratasi.
Di antara sifilis bergetah pada selaput lendir, gumma pada hidung, langit-langit lunak, lidah dan faring dibedakan. Dengan gumma pada hidung, proses gumma dimulai dari septum hidung. Keluarnya lendir meningkat, yang kemudian menjadi bernanah dan berubah menjadi kerak yang masif, berbau tajam, dan sulit dihilangkan. Sulit bernapas melalui hidung, dan mimisan terjadi saat kerak dihilangkan. Vomernya hancur, dan hidung berbentuk pelana dengan jembatan hidung lebar yang tertekan terbentuk.
Gumma langit-langit lunak diamati dalam bentuk penebalan langit-langit lunak dengan perubahan warna, diikuti dengan disintegrasi dan pembentukan lubang berlubang, yang terjadi secara tidak terduga.
Lesi gusi pada lidah mempunyai dua bentuk:
- glositis bergetah dalam bentuk simpul tunggal;
- sclerosing glossitis, di mana lidah mengalami hipertrofi total, menjadi padat dan berbonggol.
Kemudian lidah mengecil dan mengecil. Bicara dan mengunyah menjadi sulit. Terjadi suara sengau, dan saat menelan, makanan masuk ke rongga hidung.
Dinding posterior faring dipengaruhi oleh gumma faring. Gumma menyebabkan rasa sakit saat menelan selama masa ulserasi, setelah itu muncul bekas luka. Deformasi faring terbentuk, menelan menjadi sulit.
Sifilis tersier pada organ dalam ditandai dengan kerusakan paling parah pada organ dalam, sistem saraf, tulang dan persendian. Kerusakan organ dalam dapat dikombinasikan dengan kerusakan pada kulit dan selaput lendir. Paling sering, sistem kardiovaskular menderita, pembuluh darah terpengaruh, yang menyebabkan konsekuensi yang tidak dapat diubah. Membran tengah aorta toraks asendens rusak (mesaortitis). Ini berkembang 10-12 tahun setelah infeksi, lebih sering pada pria. Dari organ pencernaan, hati terpengaruh. Ini juga memanifestasikan dirinya setelah 10-12 tahun dalam bentuk gumma atau hepatitis kronis. Lambung, usus, paru-paru, ginjal, testis, tulang dapat terpengaruh - dalam bentuk osteoporosis, osteomielitis, dll.
Lesi organ dalam pada sifilis tersier Saat ini pada 90% kasus ternyata merupakan lesi pada sistem kardiovaskular. 4-6% kasus merupakan lesi hati lanjut yang jarang terjadi, organ lain mencapai 1-2%.
Dengan sifilis kardiovaskular, hal-hal berikut dicatat: aortitis sifilis, miokarditis dan komplikasinya - aneurisma aorta dan stenosis ostia arteri koroner.
Aortitis sifilis tanpa komplikasi adalah manifestasi sifilis visceral yang agak terlambat. Pasien mungkin mengeluhkan kelemahan umum, sesak napas, jantung berdebar, nyeri dan perasaan tertekan di belakang tulang dada dan di daerah jantung. Pemeriksaan obyektif menunjukkan murmur sistolik di aorta, aksen nada kedua, dan nada metalik “berdering”. Perkusi menentukan perluasan batas aorta asendens - di sebelah kanan tulang dada di ruang interkostal II-III, redupnya suara perkusi 1-2 cm dari tulang dada. Reaksi inflamasi nonspesifik terjadi di dalam darah. Kemungkinan peningkatan suhu. Tes serologis standar untuk aortitis sifilis positif pada 50-75% kasus. Untuk diagnosis tepat waktu (sebelum komplikasi berkembang), dokter keluarga harus menyadari kemungkinan kerusakan sifilis pada sistem kardiovaskular.
Aortitis sifilis dapat dipersulit oleh stenosis ostia arteri koroner. Manifestasi ini terjadi ketika proses menyebar ke area jantung. Ketika katup aorta terlibat, insufisiensinya berkembang. Berbeda dengan lesi aterosklerotik, pada sifilis prosesnya tidak melibatkan seluruh panjang arteri koroner, hanya terbatas pada mulutnya saja. Namun, dalam beberapa kasus, lesi ini dapat menyebabkan infark intramural. Gejala klinis utama adalah angina pektoris persisten, yang tidak dapat diobati dengan pengobatan tradisional dengan arteri koroner. Gagal jantung sering terjadi, biasanya pada tipe ventrikel kiri.
Aneurisma aorta, komplikasi aortitis yang paling parah, saat ini lebih jarang terjadi. Dalam 2/3 kasus, aneurisma terlokalisasi di aorta asendens. Bentuknya seperti kantong. Seringkali pasien tidak menunjukkan keluhan apapun. Terkadang mungkin ada keluhan sesak napas dan nyeri dada. Gejalanya tergantung pada ukuran dan lokasi aneurisma. Hal-hal berikut dapat diamati: denyut di ruang interkostal di sebelah kanan tulang dada, pembesaran batas aorta perkusi, perbedaan denyut nadi (pengisian lebih sedikit dan jeda gelombang nadi di sisi aneurisma), sebagai serta gejala kompresi organ mediastinum.
Selain kompresi organ vital, aneurisma dapat menyebabkan pecahnya trakea, bronkus, paru-paru, rongga pleura, rongga mediastinum, atau esofagus, yang biasanya menyebabkan kematian dengan cepat. Aktivitas fisik yang berlebihan seringkali menyebabkan pecahnya aneurisma.
Dengan aortitis tanpa komplikasi, prognosisnya baik, terutama dengan terapi antisifilis yang memadai, yang dapat mencegah perkembangan komplikasi.
Miokarditis sifilis dapat berkembang dengan sendirinya atau dengan latar belakang aortitis sebelumnya. Pasien mengeluhkan kelemahan umum, sesak napas, dan nyeri ringan di daerah jantung. Gejala yang tidak spesifik membuat diagnosis menjadi sulit. Guma miokard biasanya tunggal dan sangat jarang terjadi. Percobaan pengobatan antisifilis dengan efek klinis yang nyata memiliki nilai diagnostik yang sangat penting. Akibat dari gumma dapat berupa terbentuknya aneurisma jantung atau bekas luka.
Neurosifilis
Manifestasi neurosifilis lanjut termasuk meningitis sifilis lanjut, sifilis meningovaskular, sifilis serebral, tabes dorsalis (tabes), kelumpuhan progresif, gumma otak.
Meningitis sifilis terjadi dengan sedikit keluhan (biasanya sakit kepala ringan, tinitus, gangguan pendengaran, dan pusing). Diagnosis ditegakkan berdasarkan riwayat kesehatan dan perubahan patologis pada cairan serebrospinal yang dikombinasikan dengan manifestasi sifilis tersier lainnya.
Sifilis meningovaskular difus biasanya terbentuk setelah meningitis sifilis. Gejala meningeal pada pasien tidak diucapkan; manifestasi yang mirip dengan gejala krisis hipertensi dan kecelakaan serebrovaskular sementara lebih sering diamati. Kerusakan saraf kranial, gangguan sensorik, gangguan refleks, munculnya refleks patologis, hemiparesis, kejang epileptiform, sindrom bolak-balik, gangguan bicara dan memori, serta asthenia umum dapat terjadi.
Tabes (tabes dorsalis, tabes dorsalis). Lokalisasi lesi adalah akar dan kolom dorsal, serta membran sumsum tulang belakang. Mungkin ada kerusakan terisolasi pada daerah serviks (jarang) dan pinggang, serta kerusakan gabungannya. Patogenesis disebabkan oleh proses penghancuran jaringan saraf secara simultan dan proliferasi jaringan ikat di tempatnya. Perubahan yang merusak tidak dapat diubah.
Pasien mengeluhkan rasa perih, nyeri seperti belati yang berlangsung hingga beberapa hari, paresthesia pada area tubuh tertentu (pasien dengan jelas menunjukkan lokasinya). Gangguan panggul dicatat - gangguan buang air kecil, buang air besar, impotensi pada pria. Paresis saraf kranial (ptosis, strabismus, deviasi lidah), anisocoria atau miosis dicatat.
Tanda Argyll-Robertson adalah tanda patognomonik dari tabes: tidak adanya atau reaksi murid yang sangat lamban terhadap cahaya dengan reaksi konvergensi yang dipertahankan. Seringkali ini merupakan satu-satunya gejala tab. Atrofi saraf optik biasanya berkembang dan menyebabkan kebutaan total dalam beberapa bulan.
Ataksia, ketidakstabilan pada posisi Romberg, gangguan selama tes jari-ke-hidung dan tumit-lutut, serta gangguan sensasi otot-artikular dalam dicatat - pasien tidak dapat menentukan arah gerakan pasif pada jari kaki. Pelanggaran refleks tendon diucapkan - bisa meningkat, menurun, tidak merata atau sama sekali tidak ada.
Gangguan trofik yang berhubungan dengan tabes termasuk ulkus kaki berlubang yang tidak menimbulkan rasa sakit. Tes serologis standar pada 20-50% pasien tabes dorsalis menunjukkan hasil negatif, dan cairan serebrospinal tidak terpengaruh.
Saat ini, klinik Tabes yang dijelaskan di atas hampir tidak pernah terjadi, namun perlu diingat bentuk sifilis tersier ini karena kejadian infeksi ini terus meningkat. Manifestasi klinis dari tabes telah berkurang secara signifikan; sekarang di antara pasien ini tidak ada pasien yang terbaring di tempat tidur. Gejala klasik tabes modern dengan gejala rendah termasuk anisocoria pupil, gejala Argyle-Robertson, fenomena ataksia ringan, gangguan refleks tendon, dan atrofi saraf optik.
Kelumpuhan progresif dapat dideteksi 15-20 bahkan 40 tahun setelah infeksi. Hal ini didasarkan pada kerusakan substansi otak yang disebabkan oleh perubahan inflamasi pada pembuluh darah kecil, paling sering pada kapiler otak. Pada akhirnya, atrofi sel kortikal berkembang.
Klinik ini didominasi oleh gangguan mental yang parah, yang menyebabkan keruntuhan total kepribadian. Bersamaan dengan itu, berbagai gejala neurologis muncul (pupil, Argyll-Robertson, gangguan pada bidang motorik dan sensorik, anisoreflexia, kejang epileptiform). Pada 90% kasus terdapat reaksi serologis positif pada darah dan pada 100% kasus pada cairan serebrospinal.
Saat ini, kasus kelumpuhan progresif sangat jarang terjadi, namun perlu diingat bahwa perubahan mendadak pada jiwa (karakter, perilaku, ingatan, ucapan) pasien, yang memungkinkan untuk melacak waktu timbulnya (kerabat dapat sebutkan tanggal dan bulan dari mana “orang tersebut sepertinya diganti"), dapat menunjukkan timbulnya kelumpuhan progresif. Prognosis untuk terapi penisilin dini baik. Dalam kasus lanjut, penyakit ini tidak dapat disembuhkan.
Gumma pada otak dan sumsum tulang belakang saat ini praktis tidak ditemukan. Gumma otak bisa tunggal atau ganda. Biasanya, secara klinis terdapat tanda-tanda peningkatan tekanan intrakranial; gejala neurologis bergantung pada lokasi dan ukuran gumma. Reaksi serologis positif biasanya terdeteksi di dalam darah. Kemungkinan berkembangnya gumma otak harus dipertimbangkan dalam diagnosis banding dengan proses yang menempati ruang dari etiologi lain.
Gumma sumsum tulang belakang memanifestasikan dirinya dengan berbagai gejala neurologis tergantung pada tingkat lokalisasi dan ukurannya. Biasanya berkembang dari meningen dan menyebabkan gejala radikuler dan paresthesia. Kemudian gangguan sensorik dan motorik berkembang dan meningkat. Dalam beberapa bulan, gambaran klinis lesi sumsum tulang belakang transversal lengkap dapat terjadi.
Sifilis bawaan
Sifilis diturunkan. Ibu adalah sumber infeksi; treponema masuk ke janin melalui plasenta pada bulan ke 4-5 kehamilan. Sifilis merupakan penyebab umum terminasi kehamilan secara sewenang-wenang akibat kematian janin dalam kandungan.
Infeksi terjadi secara transplasental dari ibu penderita sifilis. Treponema pallidum dari plasenta yang terkena memasuki janin melalui vena umbilikalis atau celah limfatik pada pembuluh darah pusar. Plasenta yang normal dan utuh tidak dapat ditembus oleh Treponema pallidum.
Manifestasi klinis sifilis kongenital bermacam-macam. Ada sifilis janin, sifilis kongenital dini, dan sifilis kongenital akhir.
Sifilis janin dapat menyebabkan kematian janin dini (pada usia 3-4 bulan), terutama karena kerusakan pada bagian plasenta ibu. Buah-buahan tersebut dibuang dalam keadaan maserasi. Kematian terjadi karena kekurangan gizi. Perubahan khas hanya diamati pada janin yang berusia lebih dari 5 bulan; treponema banyak ditemukan pada organ dalam, hati lebih sering terkena (membesar), perubahan terjadi pada limpa, paru-paru, dan pankreas.
Pada sifilis kongenital dini, penampilan bayi baru lahir khas: kurus, lemah, suara lemah, wajah keriput, pucat, lembek, anggota badan membiru, dan tengkorak berubah bentuk. Namun terkadang seorang anak secara lahiriah normal, namun gejala penyakitnya muncul belakangan. Paling sering, tanda-tanda pertama penyakit ini muncul dalam 2 bulan pertama kehidupan seorang anak. Tidak ada chancre. Ada ruam spesifik pada kulit, sifilis pustular dan papular.
Kulit wajah, dagu, bibir, telapak kaki, dan bokong menebal, tegang, dan berwarna merah. Alis dan bulu mata rontok. Pemfigus sifilis ditandai dengan adanya lepuh pada telapak tangan dan telapak kaki sebesar kacang lentil, cairan di dalamnya mula-mula bening, kemudian berwarna kekuningan.
Rinitis sifilis ditandai dengan keluarnya lendir yang berubah menjadi nanah, yang mengering menjadi kerak; Prosesnya berlanjut ke tulang rawan, menghasilkan pembentukan hidung pelana.
Kuku menjadi rapuh dan berbentuk almond. Kerusakan tulang juga dicatat. Osteochondritis Wegner (gangguan osifikasi endokondral) disertai dengan tangisan terus-menerus, semakin intensif di malam hari, kelumpuhan Parrot berkembang, lengan dan kaki tidak bergerak, dan ketika diangkat, mereka jatuh seolah-olah lumpuh. Hati dan limpa terpengaruh - membesar, menebal, dan ujungnya membulat. Selain itu, asimetri wajah berkembang: dahi Olimpiade, tengkorak berbentuk bokong.
Pada anak usia 1-2 tahun, manifestasinya sedikit. Papula menangis dan erosif muncul di sekitar anus, alat kelamin, dan sudut mulut. Organ dalam dan sistem saraf terpengaruh. Secara serologis mungkin ada jawaban negatif.
Sifilis kongenital lanjut muncul antara usia 6 dan 15 tahun. Penyakit ini didiagnosis pada pasien yang sebelumnya memiliki gejala sifilis kongenital dini, atau pada pasien yang penyakitnya sebelumnya tidak menimbulkan gejala klinis dan bersifat laten.
Secara klinis, hal ini diwujudkan dengan gejala pada kulit, selaput lendir dan organ dalam yang identik dengan manifestasi yang diamati pada pasien dewasa penderita sifilis tersier. Pasien mungkin mengalami gumma atau tuberkulosis sifilis pada kulit dan selaput lendir. Tulang, persendian, organ dalam, dan sistem saraf sering terkena.
Tanda-tanda sifilis kongenital lanjut yang tidak diragukan lagi termasuk trias Hutchinson: adanya gigi berbentuk obeng; fotofobia dan kekeruhan kornea; kerusakan labirin - pusing, tinitus, gangguan pendengaran hingga tuli. Ciri-ciri utama: langit-langit “Gotik” yang tinggi, penebalan ujung tulang selangka, bekas luka radial Robinson-Fournier, berbagai displasia gigi.
Tengkorak berbentuk bokong, hidung cacat, tulang kering berbentuk pedang, bekas luka pada kulit di sekitar sudut mulut, bibir dan dagu, serta hidung pelana juga mungkin terjadi. Kerusakan sistem saraf memanifestasikan dirinya dalam bentuk epilepsi, gangguan bicara, dan tabes dorsalis. Hasil tes serologis membantu menegakkan diagnosis.

Sifilis kongenital dapat diamati pada generasi ketiga; kasus sifilis pada generasi keempat telah dijelaskan.
KOMPLIKASI
Komplikasi chancre paling sering adalah balanitis, phimosis, dan paraphimosis.
Balanitis adalah peradangan pada kepala penis, balanoposthitis adalah peradangan pada kepala penis dan lapisan dalam kulup. Pada wanita, vulvitis dan vulvovaginitis masing-masing diamati. Fimosis adalah penyempitan bukaan kantung preputium. Dengan sifilis, phimosis adalah akibat dari balanoposthitis: kulup membengkak dan tidak dapat ditarik ke belakang kepala penis, nanah kental atau cair keluar dari kantung preputial. Dengan phimosis, tidak selalu mungkin untuk merasakan chancre keras di bawah kulup.
Pada paraphimosis, kulup yang bukaannya menyempit akibat phimosis, didorong paksa ke belakang, tidak kembali ke posisi normal sehingga menyebabkan kepala terjepit dan bengkak.
DIAGNOSA DAN DIAGNOSTIK KESULITAN
Diagnosis penyakit sifilis ditegakkan berdasarkan gejala klinis dan hasil konfrontasi (pemeriksaan terhadap sumber yang dicurigai), namun tanpa konfirmasi laboratorium maka diagnosis tersebut tidak mempunyai kekuatan hukum. Mereka menggunakan reaksi Wasserman klasik dan metode ekspres, tetapi reaksi imunofluoresensi, yang positif pada semua tahap penyakit, dan reaksi imobilisasi treponema pallidum, yang positif pada sifilis sekunder dan tersier, lebih akurat dan spesifik. Skrining, skema ahli dan referensi untuk diagnostik imunosorben terkait-enzim sifilis digunakan.
Reaksi serologis positif yang berulang tanpa adanya manifestasi klinis memungkinkan untuk mengidentifikasi sifilis laten (laten). Neurosifilis terdeteksi melalui pemeriksaan neurologis menyeluruh. Dengan sifilis segar, diagnosis dapat dipastikan dengan terdeteksinya treponema pucat pada keluarnya chancre dan belang-belang kelenjar getah bening regional.
Sulit untuk membedakan chancre dengan lesi organ genital lainnya, karena banyak penyakit dengan etiologi berbeda yang mirip dengan sifilis.
Setiap lesi erosif atau ulseratif pada alat kelamin, perineum, dan rongga mulut memerlukan pemeriksaan laboratorium untuk menyingkirkan sifat penyakit sifilis.
Sifilis dibedakan dengan penyakit berikut: eksim, neurodermatitis, gatal-gatal di berbagai lokalisasi, lichen planus, blastomikosis, herpes simpleks, kutil kelamin, aphthae, tukak tuberkulosis, dll.
Diagnosis ditegakkan berdasarkan analisis, pemeriksaan, manifestasi klinis, dan konfirmasi bakteriologis. Tidak selalu mungkin untuk mengisolasi Treponema pallidum pertama kali, sehingga jika analisisnya negatif, pemeriksaan bakteriologis harus dilakukan kembali.
Diagnosis banding periode sekunder dilakukan dengan lichen merah muda, toksikoderma, urtikaria, campak, rubella, tipus dan tifus, brucellosis.
Dalam kasus sifilis meningovaskular difus, diagnosis banding dilakukan dengan kecelakaan serebrovaskular sementara dengan latar belakang aterosklerosis (didasarkan pada ketidakstabilan gejala dan perjalanan sifilis yang menguntungkan, karena infiltrat vaskular sifilis hilang tanpa pengobatan, fenomena iskemik tidak terjadi. menyebabkan trombosis berikutnya, yaitu stroke tidak terjadi).
Sifilis pembuluh darah otak juga memerlukan diagnosis banding dengan hipertensi dan lesi aterosklerotik pada pembuluh darah otak. Hanya pembuluh darah yang terlibat dalam proses ini, sehingga tidak ada reaksi patologis cairan serebrospinal yang diamati. Dalam diagnosis kita hanya mengandalkan reaksi darah. Tanpa terapi yang tepat, perubahan status neurologis yang terus-menerus terjadi: mono-, para- dan hemiplegia, afasia, lesi saraf kranial yang berasal dari iskemik, paresthesia, refleks patologis, berbagai gangguan psiko-emosional, kejang epileptiform (minor atau umum). Sifilis pembuluh darah otak seringkali dapat dikombinasikan dengan bentuk neurosifilis lainnya, khususnya dengan tabes.
PERLAKUAN
Kondisi kesembuhan pasien adalah perawatan individual yang ketat dan dilakukan secara dini dan terampil, dengan mempertimbangkan tolerabilitas obat. Kombinasi terapi spesifik dan nonspesifik dianjurkan; selain itu, terapi stimulasi juga digunakan.
Salah satu obat antisifilis tertua adalah sediaan merkuri, metode pengobatannya dijelaskan oleh Fracastoro pada abad ke-16. Pada awal abad ke-19, sediaan yodium mulai digunakan untuk mengobati sifilis, dan pada abad ke-20 - arsenik dan bismut.
Saat ini, antibiotik, bismut dan sediaan yodium terutama digunakan.
Dari kelompok penisilin, benzilpenisilin, oksasilin, ampisilin, dan karbenisilin terutama digunakan. Obat-obatan ini diserap dengan baik ke dalam darah dan cepat dieliminasi. Untuk mempertahankan konsentrasi antibiotik dalam darah secara konstan, obat ini diberikan secara intramuskular setiap 3 jam. Sediaan penisilin kerja panjang digunakan - bisilin (dosis tunggal pada orang dewasa - 1,2 juta unit, yang diberikan selama 6 hari). Dosis tunggal bicillin-1 diberikan setengah jumlah secara terpisah ke kedua bokong dalam bentuk suspensi dalam dosis steril atau larutan garam. Bicillin-3 diberikan dengan dosis 100 ribu unit setiap 3-4 hari sekali. Bicillin-5 - 3 juta unit setiap 5 hari sekali. 30 menit sebelum suntikan pertama, antihistamin (diphenhydramine, diazolin, suprastin, tavegil, pipolfen) diresepkan.
Eritromisin diresepkan 0,5 g 4 kali sehari 30 menit sebelum atau 1-1,5 jam setelah makan. Dosis total obat ditentukan oleh dokter.
Tetrasiklin harus diminum dengan atau setelah makan, 0,5 g 4 kali. Tetrasiklin kerja panjang termasuk doksisiklin, yang diminum tergantung pada stadium penyakitnya.
Oletetrin diresepkan 0,5 g 4 kali sehari. Dosis total ditentukan oleh dokter.
Untuk penderita sifilis, dipilih antibiotik yang sesuai untuk pasien, dengan mempertimbangkan tolerabilitasnya. Antibiotik tidak boleh digunakan oleh pasien sifilis, asma, urtikaria, demam dan kondisi alergi lainnya.
Bisilin tidak boleh diresepkan untuk pasien hipertensi, yang pernah mengalami infark miokard, penyakit saluran cerna, penyakit kelenjar endokrin, sistem hematopoietik, atau tuberkulosis. Tidak dianjurkan bagi pasien lemah, orang berusia di atas 55 tahun dan anak-anak untuk menggunakan dosis tunggal lebih dari 1,2 juta unit.
Saat ini antibiotik dan antiseptik generasi baru banyak digunakan.
Doxylan memblokir sintesis protein dalam sel mikroba sensitif. Digunakan secara internal. Orang dewasa dan anak-anak dengan berat lebih dari 50 kg diresepkan 200 mg dalam 1-2 dosis pada hari pertama, kemudian 100-200 mg per hari selama setidaknya 10 hari.
Retarpen adalah agen antibakteri. Menghalangi sintesis membran sel mikroba, menyebabkan kematiannya. Ini digunakan secara intramuskular, untuk anak di bawah 12 tahun - 1,2 juta ME setiap 2-4 minggu, untuk orang dewasa - 2,4 juta ME seminggu sekali. Untuk sifilis segar seropositif primer dan sekunder - 2,4 juta IU dua kali, dengan selang waktu 1 minggu. Untuk sifilis dini rekuren dan laten sekunder, suntikan pertama dilakukan dengan dosis 4,8 juta ME (2,4 juta ME di setiap bokong), suntikan kedua dan ketiga - 2,4 juta ME dengan selang waktu 1 minggu, untuk bayi baru lahir dan anak kecil. usia - 1,2 juta SAYA.
Rovamycin adalah antibiotik makrolida. Menghentikan sintesis protein. Untuk orang dewasa, dosis harian untuk pemberian oral adalah 6-9 juta IU, untuk anak dengan berat badan lebih dari 20 kg - 1,5 juta IU/10 kg per hari dalam 2-3 dosis. Anak-anak dengan berat hingga 10 kg - 2-4 kantong butiran 0,375 juta ME per hari, 1-20 kg - 2-4 kantong 0,75 juta ME, lebih dari 20 kg - 2-4 kantong 1,5 juta ME. Diresepkan secara intravena hanya untuk orang dewasa. Isi botol dilarutkan dalam 4 ml air untuk injeksi dan diberikan selama 1 jam dalam 100 ml glukosa 5%.
Cephobid adalah generasi ketiga dari sefalosporin. Ini digunakan secara intramuskular dan intravena. Dewasa - 2-4 g/hari, anak-anak - 50-200 mg/kg berat badan, dosis diberikan dalam 2 dosis (setiap 12 jam). Orang dewasa harus menghindari minum alkohol selama pengobatan.
Cefrivid digunakan secara intramuskular (dilarutkan dalam 2-2,5 ml air untuk injeksi atau larutan prokain 0,25-0,5%), secara intravena (dalam larutan glukosa 5%, larutan NaCl 0,9%). Resepkan 1 g 2-4 kali sehari selama 7-10 hari. Dosis maksimum adalah 6 g. Untuk anak-anak - 20-40 mg/kg, untuk infeksi berat - hingga 100 mg/kg per hari.
Cefotaxime diresepkan secara intravena dan intramuskular pada 1-2 g 2 kali sehari (dosis harian maksimum - 12 g), untuk bayi baru lahir dan anak-anak - 0,005-0,1 g / kg per hari.
Extensillin diresepkan secara intramuskular, dalam, dengan melarutkan bubuk dalam air untuk injeksi. Untuk pengobatan sifilis - setiap 8 hari, 2,4 juta unit. Suntikan diulangi 2-3 kali.
Unidox Solutab memblokir ribosom polimerase dan menghambat sintesis protein dalam mikroorganisme. Ini digunakan secara oral saat makan; tablet dapat ditelan utuh atau diencerkan dalam air dalam bentuk sirup (20 ml) atau suspensi (100 ml). Orang dewasa dan anak-anak dengan berat badan tidak lebih dari 50 kg harus mulai mengonsumsi 200 mg pada hari pertama dalam satu atau dua dosis, kemudian 100 mg sekali sehari hingga 10 hari (untuk kasus yang parah, hingga 300 mg). Anak-anak di atas 8 tahun dengan berat badan kurang dari 50 kg - pada hari pertama dengan takaran 4 mg/kg dalam satu dosis, kemudian 2 mg/kg sekali sehari. Dalam kasus yang parah - hingga 4 mg/kg per hari selama seluruh pengobatan. Jangan gabungkan dengan penisilin, sefalosporin dan obat yang mengandung logam (antasida, sediaan yang mengandung zat besi) karena kemampuannya mengikat tetrasiklin membentuk senyawa tidak aktif. Pada pasien dengan gangguan fungsi kulit, dosis yang dikurangi digunakan. Ketika diberikan, obat tersebut dibawa melalui aliran darah, disimpan dan disimpan dalam waktu lama di organ dalam, menyebabkan iritasi pada zona reseptor sarafnya.
Obat yang paling populer adalah bioquinol. Itu perlu dihangatkan dan dikocok sebelum digunakan. Berikan dengan kecepatan 1 ml per hari selama 3 hari. Kursusnya adalah 40-50 ml secara intravena dan intramuskular.
Bismoverol adalah sediaan kombinasi bismut. Oleskan 1 ml setiap hari secara intramuskular. Dosis kursus adalah 16-20 ml. Komplikasi mungkin terjadi setelah persiapan bismut: adanya anemia bismut, nefropati, stomatitis, penyakit kuning.
Sediaan yodium paling sering digunakan dalam bentuk kalium iodida, 2-3 sdm. aku. setelah makan, dicuci dengan susu. Tingtur yodium digunakan dalam dosis yang meningkat - dari 50 hingga 60 tetes dalam susu 3 kali sehari setelah makan. Sayodin diresepkan 1-2 tablet. 3 kali sehari setelah makan. Tablet harus dikunyah sebelum diminum.
Muramistin adalah antiseptik. Meningkatkan permeabilitas membran sel mikroorganisme dan menyebabkan sitolisis. Selain itu, juga mempengaruhi jamur dan merangsang respon imun nonspesifik. Ini digunakan secara topikal, untuk profilaksis individu, dengan menyuntikkan 2-5 ml larutan ke dalam uretra 2-3 kali; sehari setelah berhubungan badan, wajib buang air kecil, mencuci tangan dan alat kelamin, serta menyemprot kulit daerah kemaluan, paha, dan alat kelamin bagian luar dengan aliran larutan. Setelah dimasukkan ke dalam uretra, jangan buang air kecil selama 2 jam. Bagi wanita, obat ini juga disuntikkan ke dalam vagina dengan dosis 5-10 ml.
Selain obat spesifik yang tercantum di atas, pasien juga diberi resep pengobatan nonspesifik. Hal ini berlaku untuk pasien dengan bentuk penyakit laten dan lanjut (neurovyscerosyphilis, sifilis kongenital). Terapi nonspesifik diresepkan untuk pasien dengan bentuk sifilis menular.
Metode tersebut antara lain: piroterapi, terapi vitamin, penyinaran ultraviolet, suntikan stimulan biogenik (ekstrak lidah buaya, plasenta, vitreous), imunomodulator (levamisole, methyluracil, pyrroxane).
Pyrotherapy adalah metode yang meningkatkan produksi panas, meningkatkan sirkulasi darah dan getah bening di organ dan jaringan yang terkena, dan meningkatkan fagositosis.
Pyrogenal diresepkan secara intramuskular, dosis awal hingga 50-100 MTD, kemudian ditingkatkan. Diberikan setiap 2-3 hari, total 10-15 suntikan. Setelah pemberian, suhu tubuh meningkat setelah 1-2 jam dan berlangsung hingga 10-15 jam. Dosis prodigiosan dipilih secara individual, obat diberikan 2 kali seminggu dalam dosis yang meningkat.
Sulfazin diberikan secara intramuskular, dimulai dengan 0,5-2 ml dan ditambahkan 2 ml hingga 7-8 ml.
Imunoterapi diresepkan untuk pasien dengan perjalanan penyakit ganas, bentuk sifilis laten, dan adanya patologi yang menyertai. Stimulan biogenik: ekstrak lidah buaya, plasenta, badan vitreous. Diresepkan secara subkutan pada 1,0 ml selama 15-20 hari.
Levamisole diresepkan dalam siklus 150 mg selama 3 hari dengan istirahat mingguan, total 2-3 siklus.
Methyluracil diresepkan 0,5 g 4 kali sehari selama 2 minggu, kemudian setelah istirahat 5-7 hari dosisnya diulangi.
Diucifon diresepkan 0,1 g 3 kali sehari selama 6 hari. Lakukan 2-3 siklus. Anda dapat memberikan 0,4 ml secara intravena setiap dua hari sekali.
Pyrroxan adalah agen detoksifikasi. Resepkan 0,0015 g 3 kali sehari dalam siklus 10 hari. Vitamin C dan golongan B diperlukan sebagai pengobatan antisifilis pada ibu hamil dan anak.
Obat nonspesifik lainnya juga diresepkan: potasium orotate, pantocrine, ekstrak eleutherococcus.
Tidak disarankan untuk melakukan terapi eksternal jika ada metode yang sangat efektif. Ini hanya dilakukan dalam kasus-kasus yang terisolasi.
Perawatan lokal direduksi menjadi pemeliharaan higienis di daerah yang terkena dampak. Jika pasien menderita chancre ulseratif dengan infiltrat di pangkalnya, mandi air hangat, lotion dengan larutan benzilpenisilin dalam dimexide, dan penggunaan salep Acemin, kuning, merkuri, dan heparin dapat diresepkan. Untuk mempercepat regenerasi papula menangis di alat kelamin dan dekat anus, bedak dan aplikasi setengahnya dengan bedak, salep dengan antibiotik direkomendasikan; untuk bisul gummoid jangka panjang yang tidak dapat disembuhkan, 3-5-10% merkuri dan merkuri- salep bismut diresepkan, 1-3% - eritromisin, 5% levorin, 5-10% syntomycin, patch merkuri, pemandian lokal.
Jika terdapat ruam pada rongga mulut, bilas dengan larutan furatsilin (1:10.000), asam borat 2% atau gramisidin 2%.
Pada orang usia pensiun atau penderita varises, gumma di kaki berkembang lambat. Resepkan dressing dengan gula bubuk atau dressing dengan salep seng-gelatin menurut Keifer selama beberapa minggu.
PENCEGAHAN
Tugas dokter adalah pekerjaan pendidikan rutin, karena penelitian sosiologi baru-baru ini menunjukkan betapa sedikitnya pengetahuan masyarakat (terutama kaum muda) tentang penyakit menular seksual. Penting untuk berbicara dengan remaja dan remaja putri tentang kontrasepsi penghalang sesering mungkin. Penggunaan kondom pria melindungi terhadap penyakit sebesar 90%. Kebersihan pribadi adalah pencegahan penyakit menular seksual. Tekniknya adalah sebagai berikut.
I. Laki-laki (setelah berhubungan badan) mencuci tangan, mengeluarkan air seni, dan membasuh penis, skrotum, paha dan perineum dengan air hangat dan sabun. Area yang sama diseka dengan kapas yang dibasahi dengan larutan sublimasi dengan perbandingan 1:1000. Larutan protargol 2-3% dan larutan hibitan 0,05% disuntikkan ke dalam uretra menggunakan pipet mata dan jangan buang air kecil selama 2-3 jam.
II. Wanita tersebut mencuci tangan, mengeluarkan air seni, dan membasuh kemaluan, paha, dan perineumnya dengan air hangat dan sabun. Organ yang sama dirawat dengan larutan sublimat dengan pengenceran 1: 1000. Douching vagina dengan larutan kalium permanganat (1: 6000) dengan memasukkan sediaan perak 1-2% ke dalam uretra. Lumasi serviks dan mukosa vagina dengan larutan yang sama. Anda dapat memberikan larutan hibitan berair 0,05%. Pencegahan secara personal dapat dilakukan secara mandiri oleh seseorang yang takut tertular penyakit menular seksual akibat hubungan seksual biasa. Jika tindakan pencegahan di atas tidak memungkinkan, dianjurkan untuk melakukan douche pada alat kelamin, uretra dan vagina pada wanita dengan larutan garam yang kuat.
Sifilis merupakan penyakit kelamin kronis yang disebabkan oleh Treponema pallidum.
SINONIM SIPILIS
Lues, lues veneerea.
ICD-10 KODE A50 Sifilis kongenital. A51 Sifilis dini. A52 Sifilis lanjut. A53 Bentuk sifilis lainnya dan tidak dijelaskan.
EPIDEMIOLOGI SIFILIS
Sifilis dianggap sebagai infeksi yang signifikan secara sosial. Lebih dari 270 ribu pasien sifilis terdaftar di Rusia setiap tahun. Jumlah kasus di Rusia telah meningkat lebih dari 30 kali lipat selama 10 tahun terakhir.
PENCEGAHAN SIFILIS
Pencegahan terdiri dari menghindari kontak seksual biasa, menggunakan kondom jika ada kemungkinan risiko infeksi, dan menggunakan alat pelindung diri (chlorhexidine ©, miramistin ©, dll). Tindakan pencegahan untuk mengurangi kejadian sifilis juga mencakup memberi tahu pasangan pasien tentang kondisinya dan meyakinkannya tentang perlunya pengobatan.
PENYARINGAN
Pasien rumah sakit, ibu hamil, tenaga kesehatan, pekerja di lembaga penitipan anak, perdagangan dan katering wajib menjalani pemeriksaan sifilis wajib dengan menggunakan metode serologis. Identifikasi dan pemeriksaan orang yang pernah melakukan kontak seksual dengan pasien dilakukan tergantung pada stadium penyakit dan perkiraan waktu infeksi: untuk sifilis primer - dalam 90 hari terakhir, untuk sifilis sekunder - dalam 6 bulan terakhir, tanpa adanya gejala klinis - selama 2 tahun atau lebih. Dalam kasus kontak rumah tangga, orang yang tinggal di tempat tinggal yang sama dengan pasien harus diperiksa. Jika sifilis terdeteksi pada pegawai lembaga anak atau kesehatan, semua orang yang bersentuhan dengannya harus diperiksa. Jika sifilis terdeteksi, pemberitahuan darurat dikirim ke institusi dermatovenerologi teritorial (formulir 089/ukv).
KLASIFIKASI SIFILIS
Klasifikasi berikut saat ini digunakan.
Sifilis yang didapat.
- Sifilis dini: ♦ primer; ♦sekunder; ♦ laten awal (didapat kurang dari setahun yang lalu).
- Sifilis lanjut: ♦ laten lanjut (didapat lebih dari setahun yang lalu); ♦ tersier (termasuk gumus, kardiovaskular, neurosifilis).
Sifilis bawaan:
- awal (2 tahun pertama kehidupan);
- terlambat (terwujud pada usia lanjut).
ETIOLOGI (PENYEBAB) SIFILIS
PATOGENESIS SIFILIS
Infeksi sifilis biasanya terjadi melalui hubungan seksual langsung, dan tingkat penularannya dalam hal ini adalah 10%. Penularan infeksi non-seksual dapat terjadi melalui kontak dekat dengan penderita (berciuman) atau melalui alat kebersihan pribadi (sikat gigi, handuk, pisau cukur). Fakta-fakta penularan sifilis kepada tenaga medis dari pasiennya, dan sebaliknya, oleh dokter dari pasiennya, dijelaskan. Infeksi sifilis dapat terjadi melalui transfusi darah segar yang terinfeksi (patogen mati jika darah disimpan di lemari es setelah 3-4 hari).
Janin dapat terinfeksi dari ibu yang sakit secara transplasenta. Pintu masuk infeksi: kulit dan selaput lendir. Patogen dengan cepat masuk ke dalam tubuh melalui luka ringan, diikuti dengan penyebaran dan kerusakan organ dalam.
GAMBAR KLINIS SIFILIS PADA WANITA
Tanda-tanda sifilis muncul setelah masa inkubasi 10 hingga 90 hari (rata-rata 3-4 minggu) berupa sifiloma primer ( sifilis primer). Sifiloma adalah simpul kecil (berdiameter 1 cm), tunggal, padat, tidak nyeri, terletak di lokasi penetrasi treponema, di permukaannya muncul borok dengan dasar bersih - chancre. Lokalisasi chancre yang paling umum adalah zona anogenital (penis, vulva, leher rahim, anus), lebih jarang chancre keras ditemukan di bibir dan lidah. Terkadang bisul tidak khas: multipel, nyeri, bernanah, ekstragenital (chancripanaricium, chancramygdalitis, balanitis Folman). Sifiloma primer akan hilang dengan sendirinya dalam beberapa minggu dengan atau tanpa pembentukan bekas luka.
3-6 minggu setelah terbentuknya chancre, akibat bakteremia, muncul tanda-tanda sifilis sekunder berupa ruam yang meluas (sifilis) pada kulit (biasanya pada telapak tangan dan telapak kaki) dan selaput lendir. Ruamnya mungkin berupa roseola, papula, vesikel, atau pustula. Unsur ruam bersifat menular; setiap kontak dengan kulit atau selaput lendir pasien yang rusak dapat menyebabkan perkembangan penyakit. Ruam hilang tanpa pengobatan dalam beberapa minggu atau bulan. Manifestasi lain dari sifilis sekunder termasuk demam ringan, sakit kepala, sakit tenggorokan, alopecia areata, limfadenopati umum, uveitis (sifilis mata), meningitis, hepatitis, glomerulonefritis. Ada pergantian periode aktivitas penyakit dengan periode laten.
Sifilis laten ditandai dengan adanya reaksi serologis positif terhadap sifilis tanpa manifestasi klinis.
Perkembangan sifilis tersier terjadi 3-6 tahun setelah infeksi. Dasar morfologi periode ini dianggap peradangan granulomatosa. Kerusakan pada kulit dan selaput lendir dimanifestasikan oleh pembentukan kelenjar getah bening, plak atau bisul (sifilis bergetah), sistem kardiovaskular - perkembangan angina pektoris, stenosis ostia arteri koroner, lesi katup (biasanya aorta), aneurisma pada arteri koroner. aorta toraks, sistem muskuloskeletal - perkembangan arthritis. Neurosifilis diamati pada 3-7% pasien yang tidak diobati pada tahap awal penyakit. Hal ini dapat terjadi sebagai meningitis (demam, sakit kepala, leher kaku) atau lesi meningovaskular (kelemahan otot, kehilangan sensasi, penglihatan kabur). Pada tahap akhir penyakit, terjadi neurosifilis parenkim (kelumpuhan progresif, tabes sumsum tulang belakang), yang dapat berlangsung selama bertahun-tahun. Ada juga perjalanan neurosifilis tanpa gejala. Sifilis tersier menyebabkan gangguan mental dan neurologis, kebutaan, kerusakan parah pada jantung dan pembuluh darah, dan kematian.
DIAGNOSA SIFILIS
Diagnosis sifilis didasarkan pada riwayat kesehatan (kontak dengan penderita sifilis), pemeriksaan fisik yang menunjukkan tanda-tanda klinis penyakit, dan yang terpenting, pemeriksaan laboratorium.
Saat ini, metode diagnostik serologis banyak digunakan untuk mendeteksi antibodi terhadap berbagai Treponema Ags. Dalam hal ini, darah, cairan serebrospinal, dan bahan biopsi diperiksa. Tergantung pada Ag yang digunakan, tes serologis dibagi menjadi non-treponemal dan treponemal. Uji non-treponemal meliputi uji mikroreaksi presipitasi, uji VDRL dan RPR. Mereka digunakan untuk ujian penyaringan karena kesederhanaan teknisnya dan hasil yang cepat. Namun, dalam 2-4 minggu pertama penyakit dan sifilis lanjut, reaksi ini bisa berakibat negatif. Reaksi treponemal (reaksi hemaglutinasi langsung, reaksi mikrohemaglutinasi, uji imunosorben terkait-enzim, reaksi imunofluoresensi dengan penyerapan) digunakan untuk mengkonfirmasi tes non-treponemal, karena reaksi serologis ini sangat spesifik. Penyebab hasil positif palsu dari reaksi serologis terhadap sifilis dapat berupa penyakit menular yang menyertai: mononukleosis menular, campak, cacar air, malaria, infeksi virus herpes, TBC, treponematosis, serta kanker, penyakit hati, penyakit jaringan ikat, kehamilan.
Untuk deteksi mikroskopis patogen, metode mikroskop medan gelap, imunofluoresensi langsung menggunakan antibodi monoklonal terhadap treponema dan PCR digunakan. Bahan penelitiannya adalah keluarnya cairan sifiloma dan sifilis dari permukaan, serta belang-belang kelenjar getah bening regional, cairan serebrospinal dan cairan ketuban.
Tusukan lumbal untuk memeriksa cairan serebrospinal diindikasikan untuk sifilis kongenital dan tersier, untuk dugaan kerusakan sifilis pada sistem saraf pusat, untuk infeksi HIV yang terjadi bersamaan dan tidak adanya kecenderungan untuk menurunkan titer AT pada pasien yang sebelumnya dirawat. Tes skrining untuk menyingkirkan kerusakan sifilis pada jantung dan pembuluh darah adalah rontgen dada.
DIAGNOSIS DIFERENSIAL SIFILIS
Diagnosis banding dilakukan dengan penyakit kulit, penyakit pada sistem saraf pusat, kardiovaskular, sistem muskuloskeletal, organ penglihatan, serta penyakit yang memberikan reaksi serologis positif terhadap sifilis. Selain itu, sifiloma primer harus dibedakan dari bisul, dan bila terletak di leher rahim, dari erosi.
INDIKASI KONSULTASI DENGAN SPESIALIS LAINNYA
Diagnosis sifilis dibuat oleh dokter kulit di institusi khusus. Jika diduga terjadi kerusakan pada organ dalam dan sistem saraf pusat, ahli saraf, terapis, ahli jantung, dan dokter mata mungkin dilibatkan untuk konsultasi.
Semua pasien yang didiagnosis sifilis harus diskrining untuk IMS lainnya.
PENGOBATAN SIFILIS PADA WANITA
TUJUAN PENGOBATAN
Pengobatan sifilis ditujukan untuk menghancurkan agen penyebab penyakit. Efek treponemosidal harus dipertahankan dalam darah, dan dalam kasus neurosifilis dan dalam cairan serebrospinal, setidaknya selama 7-10 hari. Ketika durasi penyakit meningkat, pengobatan harus lebih lama.
PENGOBATAN OBAT SIFILIS
Pengobatan khusus dilakukan dengan adanya gambaran klinis sifilis, yang dikonfirmasi dengan hasil tes laboratorium positif. Pengobatan preventif diindikasikan jika tidak ada tanda klinis dan laboratorium pada pasien yang riwayatnya meliputi indikasi kontak seksual atau kontak fisik dekat lainnya dalam jangka waktu paling lambat 2 bulan dengan pasien sifilis tahap awal. Pengobatan pencegahan diberikan kepada ibu hamil yang pernah menjalani pengobatan sifilis sebelumnya dan masih memiliki hasil tes serologi positif atau yang terinfeksi sifilis selama kehamilan. Pengobatan ex juvantibus diresepkan jika tidak ada kelainan yang jelas menurut metode laboratorium, bila pasien memiliki lesi pada organ dalam, mungkin karena etiologi sifilis.
Di Federasi Rusia, rejimen pengobatan sifilis yang diperbarui secara berkala telah dikembangkan, terakhir direvisi pada tahun 1999.
Pilihan pengobatan untuk sifilis primer:
- benzatin benzilpenisilin 2,4 juta unit intramuskular seminggu sekali, 2 suntikan per kursus;
- Bicillin1© 2,4 juta unit intramuskular 3 kali dengan selang waktu 5 hari;
- Bicillin3 © 1,8 juta unit intramuskular 2 kali seminggu, total 5 suntikan;
- Bicillin5 © 1,5 juta unit intramuskular 2 kali seminggu, total 5 suntikan;
- Benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 10 hari;
- Benzilpenisilin prokain 600 ribu unit intramuskular 2 kali sehari selama 10 hari;
- doksisiklin 100 mg oral 2 kali sehari selama 15 hari;
- tetrasiklin 500 mg oral 4 kali sehari selama 15 hari;
- oksasilin 1,0 g intramuskular 4 kali sehari selama 14 hari;
- ampisilin 1,0 g intramuskular 4 kali sehari selama 14 hari.
Pilihan pengobatan untuk sifilis laten sekunder dan awal:
- Benzatin benzilpenisilin 2,4 juta unit intramuskular seminggu sekali, 3 suntikan per kursus;
- Bicillin1© 2,4 juta unit intramuskular 6 kali dengan selang waktu 5 hari;
- Bicillin 3© 1,8 juta unit intramuskular 2 kali seminggu, total 10 suntikan;
- Bicillin5© 1,5 juta unit intramuskular 2 kali seminggu, total 10 suntikan; atau benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 10 hari;
- benzilpenisilin prokain 600 ribu unit secara intramuskular 2 kali sehari selama 20 hari.
Regimen pengobatan alternatif:
- doksisiklin 100 mg oral 2 kali sehari selama 30 hari;
- ceftriaxone 0,5 g intramuskular sekali sehari selama 10 hari;
- oksasilin 1,0 g intramuskular 4 kali sehari selama 28 hari;
- ampisilin 1 g intramuskular 4 kali sehari selama 28 hari.
Jika penyakitnya berlangsung lebih dari 6 bulan dan sifilis ganas diresepkan:
- benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 20 hari.
Pilihan pengobatan untuk neurosifilis dini (dilakukan di rumah sakit):
- benzilpenisilin 10 juta unit intravena dalam 400 ml larutan natrium klorida isotonik 2 kali sehari (diberikan selama 1,5-2 jam) selama 14 hari;
- benzilpenisilin (garam natrium benzilpenisilin©) 2–4 juta unit intravena 6 kali sehari selama 14 hari.
Pilihan pengobatan untuk sifilis visceral dini (dilakukan di rumah sakit):
- benzilpenisilin (garam natrium benzilpenisilin©) 1 juta unit secara intramuskular 4 kali sehari selama 20 hari;
- benzilpenisilin prokain 600 ribu unit intramuskular sekali sehari selama 20 hari;
- benzilpenisilin prokain 1,2 juta unit intramuskular sekali sehari selama 20 hari.
Pilihan pengobatan untuk sifilis laten tersier dan lanjut:
- benzilpenisilin prokain 1,2 juta unit intramuskular sekali sehari selama 20 hari, setelah istirahat 2 minggu, ulangi kursus selama 10 hari;
Pengobatan sifilis visceral lanjut:
- benzilpenisilin prokain 600 ribu unit intramuskular 2 kali sehari selama 28 hari, setelah istirahat 2 minggu, ulangi kursus selama 14 hari.
Pengobatan neurosifilis lanjut: rejimennya sama dengan neurosifilis dini, tetapi dengan tambahan pengobatan berulang setelah istirahat 2 minggu.
Regimen alternatif untuk neurosifilis laten lanjut:
- Ceftriaxone 1,0–2,0 g intramuskular setiap hari selama 14 hari.
Pengobatan khusus sifilis tersier dapat dilengkapi dengan resep obat simtomatik (misalnya NSAID).
Pengobatan utama sifilis pada ibu hamil dilakukan segera setelah diagnosis, berapapun lamanya kehamilan. Perawatan khusus pada ibu hamil hingga usia kehamilan 18 minggu sama dengan pada ibu tidak hamil.
Selama kehamilan lebih dari 18 minggu, rejimen pengobatan sifilis berikut ini direkomendasikan.
Sifilis primer:
- benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 10 hari;
Sifilis laten sekunder dan awal:
- benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 20 hari;
- benzilpenisilin prokain 600 ribu unit secara intramuskular 2 kali sehari selama 20 hari.
Pengobatan pencegahan sifilis:
- benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 10 hari.
Pencegahan sifilis kongenital dilakukan mulai usia kehamilan 16 minggu.
Perawatan pencegahan:
- benzatin benzilpenisilin 2,4 juta unit secara intramuskular sekali;
- Bicillin 3© 1,8 juta unit intramuskular 2 kali seminggu;
- Bicillin5© 1,5 juta unit intramuskular 2 kali seminggu;
- benzilpenisilin prokain 1,2 juta unit intramuskular setiap hari selama 7 hari;
- benzilpenisilin prokain 600 ribu unit secara intramuskular 2 kali sehari selama 10 hari.
Bagi pasien yang menerima darah terinfeksi selambat-lambatnya 3 bulan yang lalu dari donor, pengobatan pencegahan dilakukan dengan cara yang sama seperti pada sifilis primer. Dalam kasus lain, tes serologis diindikasikan. Beberapa pasien, seperti mereka yang terinfeksi HIV, tidak memberikan respons terhadap dosis pengobatan yang biasa, sehingga mungkin memerlukan perubahan rejimen pengobatan.
Pasien berhenti menularkan penyakitnya dalam waktu 24 jam setelah dimulainya pengobatan.
MENINDAKLANJUTI
Pasien yang mendapat pengobatan sifilis sebaiknya menjalani tes kontrol serologis berkala selama 2 tahun dengan skema sebagai berikut:
- setelah pengobatan sifilis primer, sekunder, laten awal dan kongenital, periode kontrol untuk penelitian: bulan ke-1, ke-3, ke-6, ke-12, dan ke-24 setelah berakhirnya terapi khusus;
- setelah pengobatan sifilis laten dan tersier lanjut - bulan ke 12 dan 24 setelah selesainya terapi spesifik;
- setelah pengobatan neurosifilis - bulan ke 6, 12, dan 24 setelah selesainya terapi khusus;
- untuk orang yang terinfeksi HIV - bulan ke-1, ke-3, ke-6, ke-12, dan ke-24 setelah menyelesaikan terapi khusus dan kemudian setiap tahun.
Respons yang memadai terhadap pengobatan penuh dianggap sebagai penurunan titer AT (tes non-treponemal) setidaknya 4 kali dalam setahun setelah akhir pengobatan. Jika titer AT meningkat pada tes non-treponemal tanpa adanya infeksi ulang sifilis, pasien perlu diperiksa ulang dengan pemeriksaan wajib cairan serebrospinal. Penderita neurosifilis memerlukan pemeriksaan berulang dan tusukan tulang belakang dalam waktu 2 tahun setelah pengobatan dan pengawasan oleh dokter spesialis saraf. Jika, setelah pengobatan neurosifilis, pemeriksaan ulang cairan serebrospinal setelah 6 dan 12 bulan tidak menunjukkan dinamika positif (pemulihan), pengobatan kedua diperlukan.
Perawatan adalah wajib untuk semua pasangan pasien yang teridentifikasi dengan siapa ia melakukan kontak seksual dalam 90 hari terakhir, terlepas dari hasil tes serologis. Pertanyaan tentang perlunya merawat pasangan yang melakukan kontak seksual lebih dari 90 hari yang lalu diputuskan berdasarkan hasil pemeriksaan serologis.
INFORMASI PASIEN
Untuk mencegah penyakit ini, hubungan seksual biasa sebaiknya dihindari. Orang yang tidak berada dalam hubungan monogami jangka panjang disarankan untuk menggunakan alat pelindung diri (kondom, bahan kimia) selama hubungan seksual atau pergi ke pusat darurat pencegahan IMS 24 jam.
RAMALAN
Prognosisnya baik untuk sifilis primer dan sekunder. Tahap akhir penyakit ini menyebabkan kerusakan parah pada sistem kardiovaskular dan saraf, kebutaan, gangguan mental, dan kematian.
Untuk membuat diagnosis yang akurat, menilai tingkat keparahan kondisi pasien dan menentukan waktu infeksi, para spesialis mengembangkan dan menyetujui klasifikasi sifilis. Berkat pembagian sifilis menjadi beberapa varietas, dokter dapat membandingkan data kejadian pasien, serta membedakan sifat perjalanan dan gejala penyakit.
Klasifikasi sifilis digunakan oleh ahli venereologi untuk membuat diagnosis yang benar, menentukan waktu infeksi, dan juga untuk membedakan perjalanan dan manifestasi klinis penyakit.
Sifilis: klasifikasi
Tidak semua bentuk dan jenis sifilis terjadi dengan gejala yang jelas, sehingga keberadaan patologi, bentuknya dapat ditentukan dan tindakan yang tepat dapat diambil. Keberhasilan pengobatan tergantung pada deteksi infeksi yang tepat waktu dan penentuan jenisnya. Jenis sifilis berbeda dalam waktu, sifat, tingkat keparahan manifestasi klinis, lokalisasi, penyebaran infeksi sifilis dan faktor lainnya.
Bentuk awal sifilis
Setiap penyakit menular memiliki periode tertentu, di mana infeksi tidak memanifestasikan dirinya dengan cara apa pun dan berkembang secara aktif di dalam tubuh. Dalam hal ini, seseorang adalah pembawa treponema, menulari pasangan seksualnya dan orang lain melalui kontak dekat. Hanya tes khusus yang dapat menentukan bentuk penyakit ini. Pemeriksaan rutin tidak mengungkapkan jenis patologi ini.
Menurut klasifikasi yang diterima, bentuk awal sifilis dianggap paling berbahaya karena tidak adanya gejala apapun. Jika bentuk ini bisa didiagnosis, pengobatannya tidak akan sulit.
Bentuk utama sifilis
Dari saat infeksi hingga timbulnya gejala penyakit, biasanya memakan waktu 3-5 minggu. Tanda pertama sifilis adalah chancre keras (sifiloma), yang terbentuk di tempat penetrasi spirochete (dalam 85% kasus, ini adalah alat kelamin). Banyak orang yang terinfeksi tidak memperhatikan bentuk penyakit ini, karena tidak menunjukkan gejala dan tidak menimbulkan rasa tidak nyaman.
Bentuk utama patologi dapat didiagnosis dengan menggunakan tes khusus dan penelitian tambahan. Jika infeksi terdeteksi tepat waktu, sifilis primer dapat dengan mudah disembuhkan tanpa menimbulkan konsekuensi bagi tubuh.
Bentuk penyakit sekunder
Ini berkembang jika bentuk utama tidak terdiagnosis dan pengobatan terlewatkan. Tanda-tanda sifilis sekunder diwujudkan dengan ruam yang muncul dan hilang secara berkala. Beberapa jenis ruam sifilis mungkin menyerupai alergi dan penyakit kulit lainnya.
Dalam klasifikasi penyakit menular seksual, penyakit jenis ini mendapat tempat khusus. Selama periode ini, hampir semua tes darah laboratorium dapat mendeteksi adanya infeksi sifilis. Biasanya, hal ini terjadi saat pemeriksaan rutin atau skrining ibu hamil.
Bentuk sifilis tersier
Tidak hanya kerusakan eksternal, tetapi juga kerusakan internal pada tubuh pun terjadi. Bentuk ini ditandai dengan kemampuan menulari orang lain, namun tidak semua penelitian menunjukkan bahwa orang tersebut sendiri yang sakit. Menurut klasifikasi medis, sifilis bentuk tersier termasuk yang paling berbahaya, karena kelainan internal mirip dengan gejala penyakit lain. Pada saat yang sama, seseorang dapat dirawat dalam waktu lama karena penyakit jantung, endokrin, dan patologi lainnya, tanpa mengetahui penyakit sebenarnya.
Bentuk tersier adalah yang paling sulit diobati secara terapeutik. Hal ini disertai dengan perubahan permanen pada organ dalam. Sangat tidak mungkin menyembuhkan sifilis tersier. Dalam hal ini, terapi ditujukan untuk menghentikan perkembangan infeksi, mengurangi keparahan manifestasi klinis penyakit dan mencegah perkembangan komplikasi yang parah.
Bentuk sifilis yang tersembunyi
Infeksi jenis ini juga dinilai cukup berbahaya. Penyakit ini tidak memiliki gejala eksternal, tetapi menular. Selain itu, bentuk laten tidak menutup kemungkinan adanya kerusakan pada organ dalam dan sistem tubuh.
Paling sering, bentuk patologi laten didiagnosis selama pemeriksaan rutin atau preventif. Infeksi juga dapat dideteksi ketika pasangan seksual didiagnosis menderita sifilis. Dalam situasi seperti ini, risiko pasangannya menderita penyakit tersembunyi tidak dapat dikesampingkan.
Bentuk sifilis lanjut
Klasifikasi serupa digunakan ketika seorang ibu yang terinfeksi sifilis melahirkan anak yang tampak kuat. Namun, tes menunjukkan bahwa semuanya normal. Ibu dan dokter berpendapat bahwa pengobatan selama kehamilan efektif dan bayi baru lahir tidak terinfeksi. Namun, akibat penyakit sipilis yang diderita calon ibu mungkin tidak serta merta terlihat. Misalnya saja ketulian, gangguan penglihatan, dan gangguan kesehatan lainnya dapat terjadi pada masa remaja.
Tidak ada klasifikasi yang dapat menentukan jangka waktu setelah seorang wanita penderita sifilis dapat melahirkan anak yang tidak terinfeksi. Jenis patologi yang terlambat dapat berkembang satu tahun atau beberapa dekade setelah kelahiran. Inilah yang menjadikan bentuk ini paling tidak terduga di antara semua bentuk yang ada.
Sifilis kronis
Gejala infeksi sifilis seringkali datang dan pergi secara intermiten. Dalam hal ini, proses patologis dalam tubuh bisa berlangsung bertahun-tahun. Dalam kasus seperti itu, mereka berbicara tentang perjalanan penyakit yang kronis. Biasanya, pengobatan dimulai setelah infeksi terdeteksi secara tidak sengaja selama pemeriksaan rutin atau skrining pada wanita hamil.
Bentuk sifilis kronis bisa berlangsung berbulan-bulan. Dengan tidak adanya pengobatan yang tepat waktu, penyakit ini berkembang selama beberapa tahun, tetap berada di tubuh manusia seumur hidup. Menurut penelitian, sifilis kronis yang tidak diobati dalam 6-8 bulan pertama seringkali tidak dapat disembuhkan.
Jenis sifilis yang tahan belerang
Bentuk penyakit yang tahan belerang dibicarakan ketika terapi kompleks untuk jenis sifilis awal berhasil, namun hasil diagnosa laboratorium menunjukkan adanya Treponema pallidum di dalam tubuh. Sifilis disebut juga seroresisten jika enam bulan telah berlalu sejak pengobatan dan hasil tes tetap positif. Biasanya dalam situasi seperti ini terapi tambahan diindikasikan.
Jika, selama 6 bulan pengobatan berikutnya, tes kembali menunjukkan adanya spirochete di dalam tubuh, pasien didiagnosis dengan “seroresistensi sejati” dan diberi resep pengobatan antibakteri. Setelah satu tahun terapi, terlepas dari hasil diagnostiknya, pasien dikeluarkan dari daftar. Orang dengan sifilis jenis ini didaftarkan ke ahli imunologi seumur hidup untuk pemantauan dinamis dan koreksi tepat waktu terhadap kelainan yang terdeteksi.
Terlepas dari bentuk, stadium dan jenis sifilis, dianjurkan untuk memulai terapi sedini mungkin. Hanya deteksi dini infeksi dan pengobatan yang dipilih dengan baik akan menghindari perkembangan bentuk penyakit yang parah dan mencegah pembentukan komplikasi yang merugikan.
Treponema pallidum dapat menyerang seluruh organ dan sistem tubuh manusia, oleh karena itu sebaiknya patuhi standar pencegahan individu dan masyarakat.
Treponema yang masuk ke dalam tubuh dari gerbang masuk berakhir di kelenjar getah bening regional, tempat mereka berkembang biak secara aktif. Ketika meninggalkan kelenjar getah bening, treponema memasuki sistem peredaran darah, di mana mereka menempel pada sel endotel dan menyebabkan perkembangan endarteritis, yang mengarah pada perkembangan vaskulitis dan selanjutnya nekrosis jaringan. Melalui aliran darah, patogen menyebar ke seluruh tubuh, menetap di berbagai organ dan jaringan: hati, ginjal, tulang, sistem saraf dan kardiovaskular.II. Prevalensi sifilis
Penyakit sipilis tersebar luas di seluruh dunia. Hingga tahun 80an, angka kejadian penyakit sipilis di dunia mengalami penurunan, namun pada tahun 90an mulai meningkat kembali. Saat ini, sekitar 50 juta kasus sifilis dilaporkan setiap tahunnya di seluruh dunia. Di Rusia, sifilis menempati urutan keempat dalam prevalensi penyakit menular, setelah infeksi virus pernafasan dan usus. Saat ini, per 100 ribu penduduk Rusia terdapat 225,6 penderita sifilis.
Sebelumnya, penyakit sipilis dianggap sebagai penyakit laki-laki. Pada masa kejayaan revolusi seksual di tahun 60an dan 70an, sifilis menjadi “penyakit biseksual dan homoseksual.” Kini perempuan dianggap sebagai biang keladi utama penyebaran penyakit sipilis. Terutama pecandu narkoba dan alkoholik. Wanita seperti itu, pada umumnya, memiliki hasrat seksual yang meningkat dengan pilihan pasangan yang tidak pandang bulu dan kurangnya keinginan untuk menggunakan perlindungan. Penyakit sipilis paling banyak terjadi pada kelompok masyarakat dengan budaya rendah, terutama pada masyarakat dengan budaya seksual rendah.
AKU AKU AKU. Manifestasi Klinis Penyakit Sipilis (Gejala Sifilis).
Sifilis terjadi dalam beberapa tahap. Masa inkubasinya bervariasi dan rata-rata sekitar 3-4 minggu.
Periode primer ditandai dengan munculnya chancre keras berupa ulkus dengan tepi keras di tempat masuknya patogen. Chancre dapat ditemukan pada selaput lendir alat kelamin, anus, dan mulut. Warna chancre merah daging, berbentuk piring karena ujungnya terangkat. Keluarnya cairan chancre sedikit dan serosa, membuatnya tampak berkilau. Tanda paling khas dari chancre keras adalah infiltrasi elastis padat, yang ditentukan di dasar erosi.
Gejala sifilis primer kedua yang paling penting adalah limfadenitis regional atau skleradenitis. Tampaknya 7-10 hari setelah munculnya chancre.
Kelenjar getah bening, yang paling dekat dengan chancroid, bertambah besar menjadi kemiri dan memperoleh konsistensi elastis yang padat. Node tersebut tidak menyatu satu sama lain, atau dengan jaringan di sekitarnya, atau dengan kulit. Mereka tidak menimbulkan rasa sakit dan kulit di atasnya tidak berubah. Limfadenitis sifilis terjadi dalam jangka waktu yang lama dan sembuh secara perlahan, bahkan dengan pengobatan khusus. Ketika chancre keras ditemukan di alat kelamin, limfadenitis inguinalis muncul di kedua sisi.
Gejala terpenting ketiga dari sifilis primer adalah peradangan pada pembuluh limfatik - limfangitis sifilis. Bentuknya seperti tourniquet yang padat dan tidak menimbulkan rasa sakit, terkadang dengan penebalan kecil dan jelas. Sekitar 40% pria mencatat munculnya limfangitis pada permukaan anterior penis dengan lokasi genital chancroid.
Periode primer paling sering berlangsung 6-7 minggu. Diagnosis sifilis primer ditegakkan berdasarkan gambaran klinis dengan deteksi patogen pada apusan chancre dan sampel biopsi kelenjar getah bening regional.
Setelah sifilis primer tidak diobati, periode sekunder dimulai. Hal ini ditandai dengan munculnya ruam papular, vesikular atau pustular pada kulit dan selaput lendir. Hati, ginjal, tulang, sistem saraf dan kardiovaskular juga terpengaruh. Sifilis sekunder seringkali diawali dengan fenomena prodromal yang terjadi 8-10 hari sebelum timbulnya sifilis sekunder. Paling sering hal ini terjadi bersamaan dengan penyebaran besar treponema ke dalam tubuh pasien melalui aliran darah. Kelemahan, penurunan kinerja, sakit kepala, kelemahan, nyeri pada otot, persendian, dan tulang diamati, yang memburuk pada malam hari, yang merupakan ciri khas penyakit sipilis. Ada juga peningkatan suhu hingga tingkat subfebrile, lebih jarang hingga 39-40°C. Pada saat ini, leukositosis dan anemia diamati dalam darah. Biasanya, ketika manifestasi klinis sifilis sekunder muncul, fenomena prodromalnya hilang. Sifilis sekunder memiliki ciri-ciri yang sama: semua unsurnya jinak, tidak meninggalkan bekas, hilang dengan sendirinya setelah 2-3 bulan, tidak mengganggu kondisi umum dan tidak menimbulkan sensasi subjektif. Hanya jika terdapat ruam di kulit kepala, pasien mungkin mengeluhkan rasa gatal ringan. Semua unsur sifilis sekunder berwarna merah tembaga, stagnan atau kecoklatan, kemudian menjadi pucat. Bentuknya bulat, biasanya dibatasi pada area kulit yang sehat, dan tidak mudah menyatu.
Ruam pada sifilis sekunder ditandai dengan polimorfisme benar dan salah. Polimorfisme sejati ditandai dengan kemunculan sifilis yang berbeda secara bersamaan, dan erupsi sifilis yang seperti gelombang menyebabkan polimorfisme palsu atau evolusioner. Unsur ruam hilang cukup cepat di bawah pengaruh pengobatan khusus. Mereka mengandung sejumlah besar patogen hidup, dan oleh karena itu, selama periode penyakit ini, pasien paling menular. Sifilis sekunder, jika tidak diobati, bisa berlangsung selama beberapa tahun. Unsur ruam bisa hilang dengan sendirinya, dan jika sistem kekebalan tubuh melemah, bisa muncul kembali. Kekambuhan penyakit ini dapat berulang beberapa kali. Sifilis sekunder diikuti oleh sifilis tersier, yang dapat berlangsung selama beberapa dekade. Hal ini ditandai dengan terbentuknya gumma (tuberkel sifilis). Gumma merupakan hasil perkembangan reaksi imunopatologi dalam tubuh sebagai respon terhadap sisa treponema pallidum di dalam tubuh. Mereka rentan terhadap pembusukan dengan pembentukan perubahan destruktif yang luas pada organ dan jaringan yang terkena dampak. Jika pengobatan tidak dimulai, sifilis periode kuaterner - tabes dorsalis dapat terjadi. Hal ini ditandai dengan perkembangan paresis progresif akibat penghancuran sistem saraf pusat oleh treponema.
IV. Diagnosis sifilis
Untuk menegakkan diagnosis sifilis perlu menggunakan data klinis, histologis dan laboratorium. Konfirmasi laboratorium dilakukan, deteksi patogen sifilis pada sekret chancre, pada papula erosif pada sifilis sekunder, dan data studi serologis. Tes serologis adalah metode diagnostik yang sangat berharga. Penting tidak hanya untuk memastikan diagnosis sifilis, tetapi juga untuk memantau dinamikanya setelah terapi.
Selain komponen standar kompleks reaksi serologis (SRC), reaksi treponema saat ini digunakan untuk menentukan sifilis: RIBT (reaksi imobilisasi treponema pallidum), RIF (reaksi imunofluoresensi), reaksi mikropresipitasi (RW, RM). Untuk produksinya, antigen kardiolipin digunakan, yang memiliki sifat antigenik mirip dengan treponema. Selain metode ini, diagnostik cepat dalam bentuk reaksi kaca banyak digunakan, ketika derajat hemolisis ditunjukkan dengan tanda plus. Saat mendiagnosis sifilis, metode lain digunakan: ELISA (enzyme-linked immunosorbent assay) dengan reaksi mikropresipitasi atau reaksi hemaglutinasi pasif. Dengan sifilis seronegatif primer, bentuk akhir neurosifilis dan viscerosifilis, serta sifilis kongenital, ketika terjadi transfer antibodi transplasental ke anak, menegakkan diagnosis yang benar selama pemeriksaan serologis bisa jadi sulit. Dalam kasus ini, metode langsung untuk mengidentifikasi trepanema pucat menggunakan reaksi berantai polimerase adalah arah yang lebih menjanjikan untuk diagnosis laboratorium infeksi sifilis.
V. Pengobatan penyakit sipilis
- Metode persiapan UN kimia dan biologi Persiapan UN kimia dan biologi
- Gerak linier dipercepat beraturan
- Kumpulan Esai Ilmu Sosial Ideal Kondisi Radang
- Menurut teks Leonov Keadaan peradangan Poli (Ujian Negara Terpadu dalam bahasa Rusia) 1 keadaan peradangan Poli
- Film dokumenter di televisi Rusia
- Fruktosa - apa itu?
- Sifat kimia etilen
- Vadim Denisov - penyimpangan genetik
- Alexander Khrolenko “Pengantar Filologi”
- Tenang di dunia yang penuh kebisingan" Tit Khan
- Konsep akun akuntansi dan tujuannya Entri ganda dalam akun dan artinya
- Struktur komposisi tulang tangan
- Pengaruh alkohol pada usus Perlindungan usus kecil dari pengobatan alkohol
- Bentuk klinis sifilis
- Pengobatan metastasis tulang: obat-obatan
- Membantu serangan penyakit batu empedu
- Penyakit batu empedu: gejala, pengobatan, tanda, penyebab
- Sindrom astheno-depresi
- Rumus trigonometri Rumus penjumlahan dan selisih fungsi trigonometri
- Transformasi identik ekspresi eksponensial dan logaritma B4 transformasi identik ekspresi logaritma