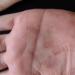
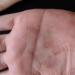
سیفلیس اولیه چیست؟ سیفلیس اولیه و ویژگی های سیر آن در مردان و زنان. علائم سیفلیس اولیه
سیفلیس یکی از شایع ترین بیماری های مقاربتی (STD) است. عامل بیماری، باکتری ترپونما پالیدوم است. طب مدرن به راحتی می تواند با این بیماری کنار بیاید اما در صورت عدم درمان بیمار با مرگی آهسته و دردناک با طیف وسیعی از علائم مواجه خواهد شد.
بر اساس داده های سال 2014، 26 نفر از هر 100 هزار نفر جمعیت کشورمان به سیفلیس مبتلا هستند. شیوع بیماری های مقاربتی با سرعت کم در حال کاهش است، بنابراین دولت در حال آموزش مردم در مورد بیماری های مقاربتی است. آگاهی در مورد پیشگیری از STD به جلوگیری از مشکلات جدی سلامت هم برای جوانان و هم برای بزرگسالان کمک می کند.
علائم عفونت سیفلیس
باکتری ترپونما پالیدوم، عامل ایجاد کننده سیفلیس، زمانی که وارد بدن انسان می شود، یک دوره کمون را طی می کند که از 1 تا 6 هفته طول می کشد. در این زمان، فرد از عفونت بی خبر است، زیرا هیچ نشانه ای از بیماری ندارد. حتی اکثر آزمایش ها نمی توانند بیماری را در این مرحله تشخیص دهند. احتمال زیادی وجود دارد که بیمار چندین شریک جنسی را به سیفلیس مبتلا کند، بدون اینکه از عواقب اعمال خود آگاه باشد.
اولین علائم بیماری پس از پایان دوره کمون با شروع سیفلیس اولیه ظاهر می شود. آنها می توانند روی پوست به شکل شانکر سخت، شانکر متعدد، بثورات سیفلیسی، طاسی (سفیلیدهای پوستی) و روی غشاهای مخاطی - شانکر در دهان، روی اندام تناسلی، راش روی غشاهای مخاطی (سفیلیدهای مخاطی) قرار گیرند. غشاها).
علائم عفونت سیفلیس در زنان
پایان دوره بدون علامت با ظهور اولین علامت عفونت (3-4 هفته پس از عفونت) مشخص می شود. یک شانکر سخت در جایی که باکتری وارد می شود تشکیل می شود. ظاهر آن نشان دهنده مرحله اولیه سیفلیس است. شانکر سخت به عنوان یک پاسخ ایمنی به معرفی ترپونما پالیدوم تشکیل می شود. در دهان، در ناحیه اندام تناسلی خارجی و داخلی و در مقعد موضعی است.
شانکر یک رشد التهابی گرد با پایه صاف است. در مراحل اولیه ظاهر آن عملاً هیچ دردی وجود ندارد. در محل های عفونت ظاهر می شود. اگر درمان انجام نشود، بثورات سیفلیسی در قسمت های قابل مشاهده بدن و غشاهای مخاطی به شانکر اضافه می شود.
علائم سیفلیس در مردان
در مردان، مانند زنان، اولین علامت قابل توجه عفونت به شکل یک شانکر ظاهر می شود. زخم ها اغلب روی آلت تناسلی، در قاعده آن و روی سر ایجاد می شوند. با این حال، می تواند در حفره دهان، روی کیسه بیضه و در مقعد نیز ظاهر شود. علائم و سیر بیماری عملاً در بخش های مرد و زن جمعیت تفاوتی ندارد. شرح بیشتر سفلیس بدون تقسیم بر جنسیت داده خواهد شد.
سیفاک در زنان چگونه ظاهر می شود؟
- مرحله اولیه سیفاک در زنان با تشخیص شانکر سخت روی پوست یا غشاهای مخاطی شروع می شود. در مرحله اولیه، این ناراحتی جدی ایجاد نمی کند. سپس التهاب تدریجی شانکر رخ می دهد، رنگ قرمز یا آبی به خود می گیرد که مشخصه یک فرآیند التهابی شدید است.
- در هفته اول پس از ظهور اولین علائم، زنان شروع به تجربه التهاب غدد لنفاوی و عروق نزدیک شانکر (اسکلرادنیت منطقه ای) می کنند. غدد لنفاوی به شکل توپ ملتهب می شوند و ادم و تورم قابل توجهی در اطراف شانکر ایجاد می کنند. اگر زخم در حفره دهان موضعی باشد، التهاب یک لوزه و تورم گلو را تهدید می کند و بلع و تنفس را دشوار می کند. علائم باعث ناراحتی قابل توجهی در ارتباط کلامی و خوردن می شود. اسکلرادنیت در ناحیه تناسلی راه رفتن و اجابت مزاج را دشوار می کند.
عکس: Jarun Ontakrai/Shutterstock.com
پایان سیفلیس اولیه و شروع سیفلیس ثانویه ظاهر شدن یک بثورات خاص در بدن بیمار در نظر گرفته می شود. روش های تشخیصی مدرن تشخیص سیفلیس را بلافاصله پس از ظهور اولین علائم ممکن می سازد. متداولترین روشهایی که مورد استفاده قرار میگیرند، سنجش ایمونوسوربنت متصل به آنزیم (ELISA) و واکنش زنجیرهای پلیمراز (PCR) هستند. این آزمایشات توسط یک درمانگر در یک کلینیک یا یک متخصص بیماریهای عفونی در یک داروخانه درماتوونریال تجویز می شود. میانگین هزینه تجزیه و تحلیل 500 روبل است. لازم به یادآوری است که تجزیه و تحلیل فقط در مرحله سیفلیس اولیه به موقع خواهد بود. آزمایشات قبلی به غیر از یک واکنش سرم منفی که نشان دهنده عدم وجود ترپونما پالیدوم در بدن است، چیزی را نشان نمی دهد.
علائم سیفلیس ثانویه
- پوست اطراف شانکر با لکه ها و زخم هایی به قطر تا 15 میلی متر پوشیده می شود. بثورات می تواند رشد کرده و به نواحی بزرگی روی پوست و سطوح مخاطی تبدیل شود و باعث ناراحتی شدید بیمار شود. سه نوع راش سیفلیسی وجود دارد.
راش روزئولا - لکه های صورتی یا قرمز با مرزهای واضح یا تار به قطر 5-50 میلی متر. هیچ حفره ای وجود ندارد. از بالای پوست بیرون زده نشوید.
بثورات پاپولار - رشد مخروطی کوچک به رنگ صورتی. ممکن است در بالای مخروط پوست کنده شود. این نوع پنیر به شدت ناخوشایند به نظر می رسد.
بثورات پوستی - رشد با حفره های چرکی. - همراه با ظاهر شدن بثورات، آسیب به سیستم عصبی ممکن است شروع شود. تخریب بافت عصبی بر بینایی، حافظه، توجه و هماهنگی حرکات تأثیر منفی می گذارد. متأسفانه، درمان این بیماری منجر به ترمیم عملکردهای از دست رفته سیستم عصبی مرکزی نمی شود، بلکه فقط روند آسیب بیشتر به بافت عصبی را متوقف می کند.
- علائم طاسی جزئی یا کامل ظاهر می شود. مو معمولاً روی سر می ریزد. اول، کیفیت خط مو بدتر می شود: مو شکافته می شود، نازک تر می شود و نازک می شود. سپس نازک شدن موها تشدید می شود و لکه های طاس بزرگ پوست ظاهر می شود. پس از بهبودی از سیفلیس، رشد مو تجدید نمی شود.
مراحل سیفلیس
امروزه هر فرد مبتلا به ترپونما پالیدوم می تواند به سرعت و به طور موثر درمان کافی و موثر را دریافت کند. فقط تعداد کمی از تمام مراحل سیفلیس را پشت سر می گذارند. بدون درمان، فرد به مدت 10 یا حتی 20 سال در رنج وحشتناکی زندگی می کند و پس از آن می میرد.
در زیر شرح مختصری از مراحل سیفلیس آورده شده است.
مرحله جوجه کشی
| نام صحنه | مرزهای زمانی | شرح علائم |
| دوره نفهتگی | از لحظه ابتلا تا 189 روز. | در این دوره، به طور عینی هیچ تظاهراتی در بدن بیمار وجود ندارد. اگر عفونت به طور همزمان به چندین مکان در بدن نفوذ کند، دوره کمون را به 1-2 هفته کاهش می دهد. اگر یک فرد مبتلا آنتی بیوتیک مصرف کند، به عنوان مثال، برای آنفولانزا یا گلودرد، دوره کمون می تواند حتی شش ماه طول بکشد. پایان این دوره با ظهور اولین علامت - شانکر و التهاب غدد لنفاوی رخ می دهد. اگر پاتوژن مستقیماً وارد خون شود، مرحله سیفلیس اولیه ظاهر نمی شود و بیماری مستقیماً به مرحله ثانویه می رود. |
مرحله سیفلیس اولیه
| نام صحنه | مرزهای زمانی | شرح علائم |
| مرحله سیفلیس اولیه | از لحظه ظاهر شدن شانکر سخت تا ظهور راش و التهاب غدد لنفاوی در ناحیه شانکر | شانکر یک تشکیل جامد منفرد است که کمی عمیقتر نفوذ میکند، اما با بافتها ترکیب نمیشود، که ناشی از واکنش ایمنی به ترپونما پالیدوم است. شکلی گرد و لبه های مشخص دارد. موضعی در ناحیه عفونت (تناسلی، حفره دهان، ناحیه مقعد، انگشتان). درد ایجاد نمی کند، اما باید باعث نگرانی جدی شود و بیمار را ترغیب کند تا تمام رابطه جنسی را متوقف کند و قبل از ظاهر شدن بثورات سیفلیسی بلافاصله با پزشک مشورت کند تا درمان را شروع کند. در پایان مرحله اولیه، شانس چندگانه ممکن است ظاهر شود. دومین علامت، ظهور غدد لنفاوی ملتهب در کنار شانکر است. در پایان مرحله سیفلیس اولیه، بی حالی، سرگیجه و دمای بدن افزایش می یابد. در این مرحله گاهی اوقات علائم غیر معمول رخ می دهد که در ادامه در قسمت مربوطه مقاله توضیح داده خواهد شد. |
| سیفلیس بی سر | تعیین مرزها دشوار است | هنگامی که از طریق خون آلوده می شود مشاهده می شود. هیچ علامتی وجود ندارد، بیماری مستقیماً به مرحله ثانویه یا نهفته می رود و مرحله اولیه را دور می زند. |
مرحله سیفلیس ثانویه این بیماری به چهار مرحله تقسیم می شود. در صورت عدم درمان کافی، ترتیب تقریباً به شرح زیر خواهد بود:
| دوره سیفلیس ثانویه | مرزهای زمانی | علائم سیفلیس ثانویه |
| اولیه (Lues secundaria reces) | از 60-70 روز پس از عفونت. از 40-50 روز پس از ظهور شانکر. از چند روز تا 1-2 هفته طول می کشد | سه نوع بثورات ناشی از پاسخ ایمنی فعال و تولید اندوتوکسینهایی وجود دارد که با عفونت مبارزه میکنند. سیستم عصبی، اندام های داخلی و استخوان ها آسیب می بینند. درجه حرارت به 37-37.5 درجه سانتیگراد افزایش می یابد که با کسالت، سرفه، آبریزش بینی و ورم ملتحمه همراه است. التهاب گسترده غدد لنفاوی بدون درد و ناراحتی که در لمس سخت و خنک می شود. مو اغلب می ریزد و طاسی کامل ممکن است. |
| پنهان شده است | از 60 روز پس از ظهور شانکر یا بعد از آن | در یک نقطه خاص، سیستم ایمنی مانع از عمل عفونتی می شود که بدن را از بین می برد. بثورات متوقف می شود. البته، عفونت اندام ها و بافت ها را ترک نمی کند، بیمار در انتظار عود دوم زندگی می کند. |
| مکرر (تکراری) | پس از مرحله پنهان | با هر گونه تضعیف سیستم ایمنی (استرس، سرماخوردگی، حذف وعده های غذایی، آسیب)، عود ممکن است رخ دهد. این خود را در ظاهر یک بثورات جدید، گسترده تر، با مناطقی از خونریزی پوست نشان می دهد. تمام علائم مشخصه سیفلیس اولیه تکرار می شود. شانکر تناسلی متعدد اغلب تشکیل می شود. |
| نوروسیفلیس اولیه | شروع از 2 سال از لحظه بیماری | با التهاب و آسیب به عروق خونی و نورون های مغز، اندام های داخلی (تقریباً همیشه قلب و کبد) و همچنین استخوان ها و مفاصل مرتبط است. این خود را به شکل مننژیت مزمن نشان می دهد، نقض توانایی مردمک برای انقباض در هنگام قرار گرفتن در معرض نور. لثه های میلیاری در داخل رگ های مغز تشکیل می شوند که باعث افزایش فشار داخل جمجمه، بدتر شدن سلامت عمومی و ایجاد سردرد می شوند. بسیاری از علائم عملکردهای ذهنی بالاتر مانند توجه، حافظه و هماهنگی حرکات را مختل می کنند. تغییرات غیر قابل برگشت هستند. |
مرحله سیفلیس سوم. این بیماری به سه مرحله تقسیم می شود. در صورت عدم درمان کافی، ترتیب به شرح زیر خواهد بود:
| نام مرحله سیفلیس سوم | مرزهای زمانی | شرح علائم |
| مرحله مزمن پنهان | از 1 سال تا 20 سال ماندگاری دارد | حدود 70 درصد از بیماران در غیاب درمان به عنوان ناقل عفونت زندگی می کنند و از مرحله نهفته سیفلیس سوم به فاز عود کننده می روند. با این حال، دیر یا زود سیستم ایمنی از کار می افتد. فرد با احتمال بالای ناتوانی یا مرگ به مرحله بعدی می رود. |
| سیفلیس سوم | با شروع علائم مربوطه | آسیب های گسترده ای به تمام اندام ها و بافت ها، استخوان ها و سیستم عصبی وارد می شود. آدامس ها در بسیاری از نقاط به بی رحم ترین شکل تشکیل می شوند. لثهها تومورهای چرکی مشخصی هستند که اغلب خونریزیدهنده و مرطوب با لنف و چرک هستند. اغلب روی صورت ظاهر می شود. آنها بسیار سخت بهبود می یابند و زخم های زشتی ایجاد می کنند. اغلب لثه ها با باکتری های دیگر عفونی می شوند که منجر به عوارض جدی می شود: آبسه و قانقاریا. |
| نوروسیفلیس دیررس | مرحله آخر که منجر به ناتوانی و مرگ اجتناب ناپذیر می شود. 10-15 سال از شروع بیماری. | آسیب گسترده به سیستم عصبی مرکزی که منجر به از دست دادن بینایی، فلج و اختلال در عملکردهای شناختی روان می شود. بیماری های عفونی مغز ایجاد می شود - مننژیت، لثه مغز و استخوان. |
نوروسیفلیس در اواخر سیفلیس ثانویه شروع می شود. معمولاً به شکل تشخیص های زیر ظاهر می شود:
- نوروسیفلیس بدون علامت - که در آن هنوز تظاهرات دردناکی وجود ندارد، اما آزمایشها قبلاً التهاب و عفونت مایع مغزی نخاعی را نشان میدهند. این مرحله از نوروسیفلیس معمولا یک سال و نیم پس از عفونت شروع می شود.
- نوروسیفلیس لثه ای با تشکیل لثه در داخل مغز و نخاع همراه است. این یک علامت دردناک است که مانند یک تومور بزرگ است، باعث درد دائمی می شود و باعث افزایش فشار داخل جمجمه بیمار می شود.
- مننژیت سیفلیس ضایعه غشای مغز در قاعده و در ناحیه طاق جمجمه است. همراه با علائم شدید، از جمله اختلال در توجه، تفکر، حافظه و حوزه احساسی فرد.
- شکل مننژواسکولار نوروسیفلیس - عروق خونی مغز را که با مننژیت مزمن همراه است، از بین می برد. در غیاب درمان منجر به سردرد، تغییر شخصیت، تغییر رفتار، اختلال خواب و شروع تشنج می شود. این در نهایت منجر به سکته مغزی می شود.
- پشتی چشایی نوعی اختلال در رشته های عصبی نخاع، نازک شدن و اختلال در عملکرد آنهاست. این منجر به اختلال غیر قابل برگشت در توانایی حرکت در فضا می شود: راه رفتن خم می شود، بیمار ممکن است بیفتد و احساس زمین را زیر پاهای خود از دست بدهد. وقتی چشمان خود را می بندید، جهت گیری خود را در فضا از دست می دهید.
- فلج پیشرونده - باعث اختلال در عملکرد سیستم عصبی مرکزی، همراه با اختلالات شخصیتی، رفتارهای خطرناک برای جامعه و تخریب کلیه عملکردهای بالاتر ذهنی می شود. یک فرد به یک دیوانه تبدیل می شود و در صورت عدم تشخیص سیفلیس می تواند به راحتی در یک کلینیک روانپزشکی قرار گیرد. در نهایت، فلج پیشرونده منجر به فلج کامل بدن می شود.
- آتروفی عصب بینایی تخریب عملکرد بینایی است. در ابتدا بینایی تنها یک چشم بدتر می شود، اما به تدریج عفونت به عصب بینایی دوم نزدیک می شود. در صورت عدم درمان منجر به نابینایی کامل می شود. تغییرات در دستگاه بینایی برگشت ناپذیر است.
- سیفلیس دیررس احشایی تخریب بافت های اندام های داخلی است. عمدتاً سیستم قلبی عروقی و کبد تحت تأثیر قرار می گیرند. سایر اندام ها به ندرت تحت تأثیر قرار می گیرند. بیماران از بدتر شدن وضعیت سلامت خود با کوچکترین تلاش شکایت دارند و به دلیل گشاد شدن آئورت، سوفل قلبی سیستولیک ایجاد می کنند. هنگامی که سیفلیس احشایی دیررس در قلب قرار می گیرد، حمله قلبی می تواند رخ دهد.
- سیفلیس دیررس استخوان ها و مفاصل - باعث انبساط موضعی استخوان ها و مفاصل بزرگ می شود. همراه با تشکیل صمغ بر روی استخوان ها.
سیفلیس آتیپیک
علاوه بر شانکر سخت، دیگران، به اصطلاح، نیز ممکن است در مرحله سیفلیس اولیه ظاهر شوند. شانکر غیر معمول به همین دلیل است که این نوع توسعه بیماری سیفلیس آتیپیک نامیده می شود. شانکرهای غیر معمول از انواع زیر هستند:
- ادم اندوراتیو.
به نظر می رسد تغییر رنگ کیسه بیضه در مردان، کلیتوریس و لابیا در زنان است. رنگ از مایل به قرمز تا مایل به آبی در مرکز متفاوت است و در لبههای تورم رنگ پریده میشود. زنان بیشتر از مردان مستعد ابتلا به این علامت هستند. معمولاً بیمار ادم سیفلیس ایندوراتیو را به عنوان یک بیماری عفونی-التهابی از نوع متفاوت درک می کند، زیرا آزمایش خون در این مرحله از سیفلیس اطلاعاتی در مورد علت واقعی ادم ارائه نمی دهد. با عدم وجود یک فرآیند التهابی در خون و وجود التهاب غدد لنفاوی می توان آن را از عفونت دیگر متمایز کرد. - شانکر جنایتکار
ممکن است در افرادی که از بیماران مبتلا به سیفلیس مراقبت می کنند ظاهر شود: پرسنل پزشکی، بستگان. انگشتان شست، اشاره و وسط تحت تاثیر قرار می گیرند. این یک حمله بسیار دردناک است. پوست از انگشتان دور میشود و مناطق وسیعی از خونریزی، شبیه سوختگیهای درجه دو، آشکار میشود. پاناریتیوم همچنین با تورم و التهاب انگشتان همراه است که در عملکرد طبیعی انسان اختلال ایجاد می کند. اغلب همراه با شانکر اندام تناسلی ظاهر می شود. - شانکروئید-آمیگدالیت.
به صورت التهاب یک لوزه ظاهر می شود و سطح آن مختل نمی شود و صاف می ماند. حفره دهان در معرض درد شدید است و فرآیند بلع دشوار می شود. بیمار تب را تجربه می کند، انگار که گلو درد دارد. تفاوت گلودرد در این است که با آمیگدالیت، تنها یک لوزه ملتهب می شود.
سیفلیس مادرزادی
ابتلای مادر به بیماری در دوران بارداری بسیار نامطلوب است. جنین در معرض ترپونما پالیدوم قرار می گیرد که منجر به عواقب مورفولوژیکی برگشت ناپذیر و اختلال در رشد داخل رحمی می شود.
پزشکی سه علامت اصلی را می شناسد:
- کراتیت پارانشیمی آسیب شناسی اپیتلیوم خارجی اندام های داخلی و کره چشم است. این خود را به صورت قرمزی و التهاب شدید اندام در خارج نشان می دهد. گاهی اوقات التهاب کمی عمیق تر به سطح نفوذ می کند. پس از بهبودی، جای زخم باقی می ماند و ممکن است زخم چشم باقی بماند. شایع ترین پیامد برای چشم کاهش حدت بینایی است. کراتیت با تاری دید، درد حاد و اشک ریزش همراه است.
- ناشنوایی از بدو تولد عامل ایجاد کننده سیفلیس به طور فعال بافت عصبی جنین را در دوران بارداری از بین می برد. یکی از گزینه ها ممکن است آسیب شناسی عصب شنوایی باشد که منجر به ناشنوایی غیرقابل برگشت می شود.
- ناهنجاری های مادرزادی دندان. به دلیل توسعه نیافتگی بافت دندان در طول رشد جنین رخ می دهد. این آسیب شناسی دندان هاچینسون نامیده می شود. دندانه ها به شکل پیچ گوشتی با یک بریدگی گرد روی لبه برش رشد می کنند و به صورت پراکنده قرار می گیرند. گاهی اوقات دندان ها به طور کامل با مینا پوشانده نمی شوند. که منجر به تخریب زودهنگام و ظاهر نامطلوب آنها می شود.
کودکی که سیفلیس داخل رحمی داشته است، حتی اگر مادر درمان را با موفقیت به پایان رسانده باشد، سلامتی ضعیفی دارد. اگر درمان کافی دنبال نشود، کودک دچار ناهنجاری های شدید می شود و مادام العمر ناتوان می ماند. اگر مادر مبتلا به سیفلیس باشد، شیر دادن به نوزاد باید بلافاصله قطع شود، زیرا سیفلیس از طریق شیر مادر منتقل می شود.
اگر زنی که قبلاً سیفلیس داشته است بخواهد باردار شود، باید از نظر ترپونما پالیدوم (ELISA یا PCR) آزمایش شود. پس از دریافت تاییدیه عدم وجود بیماری، می توانید با خیال راحت تصمیم به بارداری بگیرید.
عامل ایجاد کننده سیفلیس
ترپونما پالیدوم یک باکتری است که باعث سیفلیس می شود. دانشمندان آلمانی در سال 1905 علت یکی از شایع ترین بیماری های مقاربتی را کشف کردند. با کشف ماهیت باکتریایی این بیماری، میکروبیولوژیست ها و داروسازان کلید درمان سریع سیفلیس را پیدا کردند و راه برای ابداع روش هایی برای تشخیص زودهنگام بیماری نیز برای آنها باز شد.
خواص پاتوژن
این باکتری رنگ پریده نامیده شد زیرا برای مدت طولانی دانشمندان نتوانستند آن را زیر میکروسکوپ بررسی کنند. رنگ شفاف ترپونما برای تحقیقات بعدی به سختی در رنگ های دیگر رنگ آمیزی می شود. برای رنگآمیزی، از روشهای رومانوفسکی-گیزما و اشباع نقره استفاده میشود که تشخیص باکتریها را در زیر میکروسکوپ میدان تاریک برای مطالعه بعدی ممکن میسازد.
کشف شد که در شرایط مساعد (فقط باید بدن انسان یا حیوان باشد)، ترپونما پالیدوم هر 30 ساعت تقسیم می شود. نقطه ضعف Treponema pallidum این است که فقط در دمای 37 درجه سانتیگراد زندگی و تولید مثل می کند. این کارآیی روشهای قدیمی درمان سیفلیس را توضیح میدهد، زمانی که با افزایش مصنوعی دمای بدن بیمار به 41 درجه سانتیگراد با کمک مالاریا، تا حدودی علائم بیماری زمینهای کاهش یافت.
طول باکتری 8-20 میکرون با ضخامت 0.25-0.35 میکرون است. بدن آن نسبتاً بلند است و به شکل یک توپ فر میخورد. در عین حال به دلیل توانایی سلول ترپونما پالیدوم در انقباض دائماً شکل و تعداد فرها را تغییر می دهد.
دوره نفهتگی
عامل ایجاد کننده سیفلیس با ورود به بدن از طریق ریز آسیب های پوست و غشاهای مخاطی، دوره کمون را آغاز می کند. تقریباً هر 30 ساعت یک بار تقسیم می شود و در محل عفونت تجمع می یابد. هیچ علائم قابل مشاهده ای وجود ندارد. پس از حدود یک ماه، شانکر سختی همراه با التهاب غدد لنفاوی کنار آن روی بدن ایجاد میشود. این به معنای انتقال از انکوباسیون به مرحله سیفلیس اولیه است. قدرت ایمنی از بیمار به بیمار دیگر متفاوت است، که باعث می شود طول دوره اولیه عفونت بسیار متفاوت باشد. می تواند از 1-2 هفته تا شش ماه ادامه یابد.
سیفلیس چگونه منتقل می شود؟
فرآیند انتقال پاتوژن در بیشتر موارد از طریق تماس جنسی اتفاق می افتد. عفونت از طریق تماس جنسی سنتی، مقعدی و دهانی حتی با بیمار در دوره کمون تضمین می شود. شانکر سخت در جایی که باکتری ها وارد می شوند تشکیل می شود.
هنگام مراقبت از بیماران، عفونت احتمالاً از طریق تماس با لباس، وسایل شخصی و بدن بیمار است. در این مورد، chancre-felon ظاهر می شود که بر انگشتان دست و پا تأثیر می گذارد. این یکی از دردناک ترین علائم در مرحله سیفلیس اولیه است. سپس شانکر سخت اندام تناسلی ممکن است ظاهر شود.
سیفلیس از طریق خون نیز قابل انتقال است. هنگام انتقال خون آلوده، هنگام استفاده مجدد از سرنگ، تیغ، قیچی یا ظروف بیمار.
نحوه درمان سیفلیس
درمان باید با اولین علائم سیفلیس شروع شود. به این ترتیب روند بهبودی در سریع ترین زمان ممکن انجام می شود. از دهه 50 قرن بیستم، آنتی بیوتیک ها در درمان سیفلیس استفاده شده است. از داروهای مبتنی بر پنی سیلین استفاده شد. امروزه از داروهای مبتنی بر آن نیز استفاده می شود، زیرا ترپونما پالیدوم نمی داند چگونه با این نوع آنتی بیوتیک ها سازگار شود. دوزهای کافی پنی سیلین به طور موثر با این بیماری مبارزه می کند. برای درمان سیفلیس در بیماران مبتلا به واکنش های آلرژیک به پنی سیلین، اریترومایسین یا تتراسایکلین استفاده می شود.
اگر سیر بیماری به نوروسیفلیس پیش رفته باشد، درمان پیچیده تر می شود. پیروتراپی (افزایش مصنوعی دمای بدن) و تجویز عضلانی داروهای ضد باکتری اضافه می شود.
برای سیفلیس سوم، داروهای بسیار سمی مبتنی بر بیسموت همراه با آنتی بیوتیک ها استفاده می شود. درمان به شدت در بیمارستان با درمان حمایتی چند سطحی انجام می شود.
اگر بیمار مبتلا به سیفلیس اولیه تشخیص داده شود، لازم است تمام شرکای جنسی خود را که در سه ماهه آخر با آنها تماس داشته است، درمان کند.
اگر سیفلیس ثانویه تشخیص داده شود، لازم است تمام شرکای جنسی خود را که در یک سال گذشته با آنها تماس داشته است، اجباراً درمان شود.
لازم است تمام وسایل خانه که بیمار با آنها تماس مستقیم داشته است ضدعفونی شود: وسایل لوله کشی، ظروف، ملافه و لباس زیر، لباس و غیره.
بستری شدن در بیمارستان در مراحل اولیه سیفلیس نیازی به درمان سرپایی نیست. فقط در اشکال شدید، از مرحله ثانویه، بیمار در بیمارستان بستری می شود. درمان سیفلیس تحت بیمه نامه اجباری پزشکی رایگان و ناشناس است.
مقابله با این بیماری با استفاده از داروهای مردمی به شدت توصیه نمی شود. فقط درمان خوب طراحی شده می تواند ترپونما پالیدوم را شکست دهد. در غیر این صورت، احتمال پیشرفت بیماری به مراحل شدیدتر زیاد است.
کدام پزشک بیماری سیفاک را درمان می کند؟
از آنجایی که سیفاک یک بیماری است که عمدتاً از طریق تماس جنسی منتقل می شود، درمان توسط متخصص ونورولوژیست انجام می شود. بیمار می تواند با یک پزشک عمومی تماس گرفته و به یک متخصص ونرولوژیست معرفی شود. امکان تماس مستقیم با کلینیک پوست و بیماری های مقاربتی وجود دارد.
پس از معاینه و دریافت نتایج آزمایش، بیمار یا توسط خود یک متخصص ونرولوژیست، متخصص در تمام بیماری های مقاربتی تحت درمان قرار می گیرد، یا بیمار به یک متخصص بسیار تخصصی - یک سیفیلیدولوژیست ارجاع می شود.
در هر شهر بزرگ یک متخصص سیفیلیدولوژیست در داروخانه های پوست و مقاربت وجود دارد. او می تواند موثرترین دوز داروها را انتخاب کند و یک برنامه درمانی ایجاد کند که باید به شدت دنبال شود. در صورت بروز عوارض در مردان (زمانی که سر آلت تناسلی نیشگون گرفته می شود)، سیفلیس همراه با متخصص اورولوژی درمان می شود.
در صورت بروز عوارض در زنان (شانکر در واژن، دهانه رحم) باید به متخصص زنان مراجعه کرد.
مدت زمان درمان سیفلیس
مدت زمان درمان این بیماری تنها توسط پزشک تعیین می شود. بسته به مرحله بیماری، عوارض و وضعیت عمومی بدن، بهبودی ممکن است از دو هفته تا شش ماه طول بکشد.
بسیار مهم است که بدانید تحت هیچ شرایطی نباید دوره درمان را قطع کنید. اگر درمان کامل نشود، بیمار به زودی عود را تجربه خواهد کرد. بنابراین، درمان باید بسیار جدی گرفته شود.
22.06.2017
سیفلیس اولیه شکل اولیه توسعه بیماری سیفلیس است که با شانکر سخت و التهاب سیستم لنفاوی ظاهر می شود.
اولیه ضایعات سیفلیس می توانند خارج از تناسلی و غیر معمول باشند، اما اغلبعلائم سیفلیسبه صورت شانکر سیفلیس در ناحیه تناسلی یک فرد مبتلا ظاهر می شود.
علائم سیفلیس اولیه
طبق طبقه بندی بین المللی امروزسیفلیس اولیهبه شرح زیر طبقه بندی می شود:
- سیفلیس اولیه اندام های تناسلی؛
- سیفلیس اولیه ناحیه مقعد؛
- سیفلیس اولیه سایر مکان های محلی.
در برخی موارد نادرمرحله اولیه سیفلیسدوره بیماری، بدون علائم قابل مشاهده رخ می دهد، که آن را به عنوان یک نقطه جداگانه در طبقه بندی طبقه بندی می کند.
دوره اولیه سیفلیسپس از پایان دوره کمون ظاهر می شود. به طور متوسط دوره کمون از 21 روز تقویمی تا 50 روز پس از ورود باکتری به بدن انسان طول می کشد. در طی یک دوره حداکثر 20 روزه از لحظه ابتلا، حتی آزمایشات نیز نتیجه منفی را برای این بیماری نشان می دهد.
مدت دوره کمون بیماری سیفلیس افزایش می یابد:
- وضعیت بدن که با افزایش دما همراه است.
- درمان با مجموعه ای از آنتی بیوتیک ها؛
- سن، هر چه فرد مسن تر باشد، این دوره طولانی تر است.
در طول دوره نهفتگی، عفونت اسپیروکت موفق به ورود به بسیاری از اندام ها و لنف می شود و شروع به تکثیر می کند که باعث یک فرآیند التهابی می شود.
اگر ترپونماهای زیادی وارد بدن انسان شود، در این حالت دوره کمون به میزان قابل توجهی کاهش می یابد و تظاهرات بیماری سریعتر شروع می شود.
حتی در دوره ای که فرد دارای مرحله سرم منفی بیماری است و آزمایشات نتیجه منفی را نشان می دهد، ممکن است از طریق خون به آن مبتلا شود.
علائم سیفلیس اولیه
مرحله اول سیفلیسخود را در غدد لنفاوی بزرگ و شانکر نشان می دهد. اینعلائم سیفلیسدر دوره اول بیماری شانکر یک زخم گرد به قطر حدود یک سانتی متر روی بدن بیمار است. رنگ آنها قرمز و آبی است، گاهی اوقات دردناک هستند، اما به طور کلی بیمار دردی را در محل فرسایش درک نمی کند. اولینعلائم سیفلیسدر مردان: تشکیل شانکر در سر آلت تناسلی و در زنانعلائم سیفلیسروی دیواره های رحم و اندام تناسلی خارجی ظاهر می شود. همچنین این زخم ها می توانندآشکار در ناحیه تناسلی، نزدیک مقعد، روی زبان و لب ها.
سیفلیس به سرعت ایجاد می شود و گره های لنفاوی ابتدا ملتهب و بزرگ می شوند و سپس شانکر سخت ایجاد می شود.
در پایان این دوره علائم زیر ظاهر می شود:
- حالت ضعف عمومی؛
- سردرد مداوم؛
- درجه حرارت بالا؛
- درد در بافت عضلانی؛
- درد و درد در استخوان ها؛
- کاهش سطح هموگلوبین؛
- افزایش قابل توجه لکوسیت ها
یک بیماری تشخیص داده نشده در مرحله اول توسعه و درمان دارویی که شروع نشده است، باعث انتقال سیفلیس به مرحله دوم توسعه می شود که به طور قابل توجهی روند بیماری را تشدید می کند.
شانکر آتیپیک سیفلیس اولیه
علائم سیفلیس اولیهعلاوه بر شانکر سخت، شانکر غیر معمولی نیز می تواند ایجاد شود. شانکر غیر معمول انواع مختلفی دارد:
- ادم ایندوراتیو توده بزرگی است که روی پوست ختنه گاه آلت تناسلی، اندام تناسلی در زنان و در ناحیه لب روی صورت فرد ایجاد می شود.
- پاناریتیوم یک شانکر است که روی ناخن ایجاد می شود و تا چند ماه بهبود نمی یابد. حتی ممکن است رد ناخن وجود داشته باشد.
- غدد لنفاوی - در این دوره افزایش می یابد. بسته به اینکه کدام قسمت از بدن شانکر تشکیل شده است، غدد لنفاوی نزدیک به شانکر ملتهب می شوند.
- بوبو یک غده لنفاوی است که شکل متحرک دارد و علائم دردناکی ندارد و در نزدیکترین فاصله به شانکر قرار دارد: در گردن بیمار، اگر شانکر در لوزهها باشد، و در قسمت کشاله ران بدن، اگر شانکر باشد. در ناحیه تناسلی؛
- پلی آدنیت التهاب و سخت شدن تمام غدد لنفاوی است، از این لحظه می توان فرض کرد که علائم سیفلیس ثانویه ظاهر می شود.
عوارض سیفلیس در دوره اول می تواند هم برای بدن زن بسیار جدی باشد و هم عواقب جدی برای بدن مرد داشته باشد.
راه های ابتلا به سیفلیس
بیماری مقاربتی سیفلیس از راه های مختلفی منتقل می شود:
- تماس جنسی با کاندوم محافظت نمی شود.
- از طریق خون از یک فرد بیمار به یک فرد سالم.
- در رحم از یک مادر بیمار به یک نوزاد تازه متولد شده؛
- از طریق شیر مادر هنگام تغذیه کودک؛
- از طریق اقلام بهداشتی عمومی؛
- بسیار نادر است که این بیماری از طریق بزاق منتقل شود.
 شایع ترین علل سیفلیس تماس جنسی محافظت نشده و استفاده از یک سرنگ در بین معتادان به مواد مخدر است. بهترین راه برای محافظت از خود در برابر عفونت استفاده از کاندوم است. حتی اگر در حین رابطه جنسی با یک شریک غیر عادی از کاندوم استفاده کرده اید، لازم است اندام تناسلی را با مواد ضد عفونی کننده درمان کنید. برای اطمینان از اینکه این تماس جنسی برای شما "غافلگیری" به همراه نداشته است، باید با پزشک مشورت کنید. آزمایش سیفلیس تقریبا یک ماه پس از مواجهه انجام می شود.
شایع ترین علل سیفلیس تماس جنسی محافظت نشده و استفاده از یک سرنگ در بین معتادان به مواد مخدر است. بهترین راه برای محافظت از خود در برابر عفونت استفاده از کاندوم است. حتی اگر در حین رابطه جنسی با یک شریک غیر عادی از کاندوم استفاده کرده اید، لازم است اندام تناسلی را با مواد ضد عفونی کننده درمان کنید. برای اطمینان از اینکه این تماس جنسی برای شما "غافلگیری" به همراه نداشته است، باید با پزشک مشورت کنید. آزمایش سیفلیس تقریبا یک ماه پس از مواجهه انجام می شود.
تمام زخم ها و فرسایش های روی بدن فرد مبتلا به سیفلیس بسیار خطرناک است، زیرا قطعات جدا شده از این زخم ها مسری است و در صورت داشتن خراشیدگی و میکروتروما روی پوست، فرد سالم را از طریق تماس آلوده می کند.
از همان روز اول تا آخرین دوره نقاهت، خون بیمار حالت عفونی دارد و راههایی برای انتقال سیفلیس از طریق تیغ مشترک، سرنگ، در حین عمل در سالنهای زیبایی، در حین مانیکور و پدیکور وجود دارد.
تشخیص سیفلیس پس از دوره کمون
برای تشخیص سیفلیس، لازم است بدن را برای وجود سیفیلوما در بدن بررسی کنید. لازم است قبل از هر چیز به مطب یک متخصص ونرولوژیست مراجعه شود تا بیمار را معاینه و برای آزمایش ارجاع دهد. تنها پس از معاینه پوست، اندام تناسلی و غدد لنفاوی و همچنین نتایج آزمایشات آزمایشگاهی، می توان تشخیص صحیح و درمان را تجویز کرد.
برای تایید آزمایشگاهی سیفیلوما در بدن، باید یک خراش از زخم شانکر یا اسمیر ترشح سیفلیس از اندام تناسلی را برای تجزیه و تحلیل ارائه دهید.
20-21 روز پس از ورود سیفیلوما به بدن، مرحله سرو مثبت بیماری شروع می شود و آزمایشات نتیجه مثبتی را برای وجود سیفلیس نشان می دهد.
آزمایش تشخیصی افتراقی سیفلیس اولیه انجام می شود:
- با فرسایش تروماتیک اندام های تناسلی؛
- با بالانیت آلرژیک یا تریکوموناس بالانیت، با بالانوپوستیت، در افرادی که بهداشت صمیمی را رعایت نمی کنند.
- با بالانوپوستیت، که به مرحله گانگرن می رود، که می تواند به طور مستقل ایجاد شود یا عارضه بیماری های ناحیه تناسلی باشد.
- با شانکر، گلسنگ تناسلی، عفونت استافیلوکوک، عفونت استرپتوکوک یا بیماری های قارچی؛
- با زخم و فرسایش ناشی از عفونت گونوکوک و تریکوموناس؛
- با زخم در لابیای دختران نوجوان.
تشخیص سیفلیس شامل چندین نوع معاینه و آزمایش است:
- تشخیص سرولوژیک تشخیص باکتری ترپونما از خراشیدن شانکر است. بر اساس نتایج این معاینه، پزشک تشخیص می دهد.
- واکنش بی حرکتی ترپونما؛
- واکنش ایمونوفلورسانس؛
- واکنش واسرمن؛
- ریزواکنش روی شیشه؛
- سنجش ایمونوسوربنت مرتبط؛
- واکنش ریز رسوبی؛
- واکنش هماگلوتیناسیون غیرفعال
بر اساس یک معاینه تشخیصی و نتایج آزمایشگاهی، یک متخصص عصب کشی یک رژیم درمانی برای سیفلیس در مرحله اولیه تهیه می کند.
درمان سیفلیس در مرحله اول توسعه بیماری
 در مرحله اولیه، وظیفه درمان عفونت و جلوگیری از انتقال سیفلیس به مرحله دوم است. سیفلیس بیماری است که درمان آن به زمان زیادی نیاز دارد. اگر سیفلیس در مرحله اول تشخیص داده شد، در این مورد درمان می تواند تا 90 روز تقویمی طول بکشد.
در مرحله اولیه، وظیفه درمان عفونت و جلوگیری از انتقال سیفلیس به مرحله دوم است. سیفلیس بیماری است که درمان آن به زمان زیادی نیاز دارد. اگر سیفلیس در مرحله اول تشخیص داده شد، در این مورد درمان می تواند تا 90 روز تقویمی طول بکشد.
اگر تشخیص سیفلیس در مرحله دوم یا بعدی را نشان داد، درمان دارویی می تواند تا 2 سال ادامه یابد. همه اعضای خانواده باید تحت معاینه قرار گیرند و برای پیشگیری تحت مجموعه ای از درمان قرار گیرند.
داروهای اصلی مورد استفاده در درمان سیفلیس اولیه آنتی بیوتیک های گروه ها و جهت های مختلف هستند:
- پنی سیلین ها؛
- ماکرولیت ها؛
- تتراسایکلین ها؛
- فلوروکینولون ها
همراه با آنتی بیوتیک ها، موارد زیر در درمان سیفلیس اولیه نقش دارند:
- داروهای ضد قارچ؛
- تعدیل کننده های ایمنی؛
- مولتی ویتامین؛
- پروبیوتیک ها
درمان سیفلیس اولیهروش: تجویز پنی سیلین هر 3 ساعت به مدت 24 روز در بیمارستان. بیماران با ظاهر پنهان اولیه حداقل به مدت 3 هفته در کلینیک درمان می شوند. پس از این می توانید درمان را به صورت سرپایی ادامه دهید. مدت زمان درمان بستگی به مرحله بیماری و شدت آن دارد. در صورت حساسیت به پنی سیلین، به بیمار ماکرولید، فلوروکینولون و تتراسایکلین داده می شود. و داروهای مبتنی بر بیسموت و ید. این مجموعه از داروها می تواند اثر آنتی بیوتیک را در بدن افزایش دهد. همچنین هنگام درمان بیماری، علاوه بر آنتی بیوتیک، ویتامین ها و محرک های ایمنی نیز برای بیمار تجویز می شود.
هنگام تشخیص سیفلیس -درمان شود هر دو شریک جنسی ضروری هستند.
در زمان درمان، رژیم غذایی برای بیمار تجویز می شود که در آن غذاهای پروتئینی غالب بوده و مصرف چربی ها و کربوهیدرات ها محدود است.
در این مرحله سیگار کشیدن و نوشیدن مشروبات الکلی منع مصرف دارد و همچنین کاهش استرس فیزیکی بر بدن ضروری است.
شرط اصلی برای درمان با کیفیت، رعایت قوانین بهداشت فردی و خودداری از تماس جنسی در طول دوره درمان است، حتی اگر با کاندوم محافظت شود.
درمان اولیه سیفلیسشما باید با آنتی بیوتیک شروع کنید:
- جوزامایسین 750 میلی گرم 3 بار در روز؛
- اریترومایسین - 0.5 میلی گرم 4 بار در روز مصرف می شود.
- داکسی سایکلین - 0.5 میلی گرم 4 بار در روز مصرف می شود.
- Extensillin - تزریق عضلانی، دو تزریق کافی است.
- بی سیلین - تزریق، دو تزریق، هر 5 روز.
برای درمان موضعی شانکر با سیفلیس اولیه، لوسیون روی شانکر با استفاده از بنزیل پنی سیلین و دایمکساید ضروری است.
لازم است شانکر سیفلیس را با پماد هپارین، پماد اریترومایسین، پماد مبتنی بر جیوه و بیسموت روان کنید. پماد سنتومایسین و پماد لوورین به حذف چرک از زخم کمک می کنند.
شانکرهایی که در دهان هستند باید با محلول های زیر شسته شوند:
- فوراتسیلینا;
- اسید بوریک؛
هر چه زودتر عفونت در بدن تشخیص داده شود، درمان بیماری زودتر آغاز می شود و مدت دوره درمان دارویی ممکن است حداقل باشد. در این صورت خوددرمانی برای بدن ناامن است. فقط یک پزشک متخصص می تواند تشخیص دهد و درمان لازم را تجویز کند.
رعایت تمام دستورات پزشک، سبک زندگی سالم و بهداشت نتیجه مثبتی در درمان سیفلیس در مرحله اول بیماری خواهد داشت.
سیفلیس اولیه- این مرحله اولیه سیفلیس است که با شانکر، اغلب ناحیه تناسلی، همراه با لنفادنیت آشکار می شود. ضایعات اولیه خارج از تناسلی و آتیپیک ممکن است رخ دهد. پیش از این، سیفلیس اولیه به سرم منفی اولیه (مرحله اولیه با واکنش های سرولوژیکی منفی) و سرم مثبت (با واکنش های سرولوژیکی مثبت) تقسیم می شد.
چه چیزی باعث سیفلیس اولیه می شود:عامل ایجاد سیفلیس است ترپونما پالیدوم، متعلق به راسته Spirochaetales، خانواده Spirochaetaceae، سرده Treponema. از نظر مورفولوژیکی، ترپونما پالیدوم (اسپیروکت کم رنگ) با اسپیروکت های ساپروفیت (Spirochetae buccalis، Sp. refringens، Sp. balanitidis، Sp. pseudopallida) متفاوت است. در زیر میکروسکوپ، ترپونما پالیدوم یک میکروارگانیسم مارپیچی شکل است که شبیه یک چوب پنبهباز است. به طور متوسط 8-14 فر یکنواخت با اندازه مساوی دارد. طول کل ترپونما از 7 تا 14 میکرون، ضخامت - 0.2-0.5 میکرون متغیر است. ترپونما پالیدوم برخلاف اشکال ساپروفیت با تحرک مشخص مشخص می شود.
با حرکات انتقالی، تکان دهنده، آونگ مانند، انقباضی و چرخشی (حول محور خود) مشخص می شود. با استفاده از میکروسکوپ الکترونی، ساختار مورفولوژیکی پیچیده ترپونما پالیدوم آشکار شد. معلوم شد که ترپونما با یک پوشش ضخیم از یک غشای سه لایه، یک دیواره سلولی و یک ماده کپسول مانند موکوپلی ساکارید پوشیده شده است. در زیر غشای سیتوپلاسمی فیبریل ها وجود دارد - رشته های نازکی که ساختار پیچیده ای دارند و باعث حرکت متنوع می شوند. فیبریل ها با استفاده از بلفاروپلاست به پیچ های انتهایی و بخش های جداگانه سیلندر سیتوپلاسمی متصل می شوند. سیتوپلاسم ریز دانه ای است که حاوی یک واکوئل هسته ای، هسته و مزوزوم است. مشخص شد که تأثیرات مختلف عوامل خارجی و درون زا (به ویژه، آماده سازی آرسنیک که قبلاً استفاده می شد و در حال حاضر آنتی بیوتیک ها) بر ترپونما پالیدوم تأثیر می گذاشت و برخی از خواص بیولوژیکی آن را تغییر می داد. بنابراین، معلوم شد که ترپونما رنگ پریده می تواند به کیست، هاگ، اشکال L، دانه ها تبدیل شود، که با کاهش فعالیت ذخایر ایمنی بیمار، می تواند به گونه های بدخیم مارپیچی شکل برگردد و باعث تظاهرات فعال بیماری شود. ماهیت موزاییکی آنتی ژنی ترپونما پالیدوم با وجود آنتی بادی های متعدد در سرم خون بیماران مبتلا به سیفلیس ثابت شده است: پروتئین، تثبیت کننده مکمل، پلی ساکارید، ریجین، ایموبیلیسین، آگلوتینین، لیپوئید و غیره.
با استفاده از یک میکروسکوپ الکترونی، مشخص شد که ترپونما پالیدوم در ضایعات اغلب در فضاهای بین سلولی، فضای اطراف اندوتلیال، عروق خونی، رشته های عصبی، به ویژه در اشکال اولیه سیفلیس قرار دارد. وجود ترپونما رنگ پریده در پری اپینوریوم هنوز نشانه ای از آسیب به سیستم عصبی نیست. بیشتر اوقات، چنین فراوانی ترپونم ها در طول سپتی سمی رخ می دهد. در طی فرآیند فاگوسیتوز، اغلب یک حالت اندوسیتوبیوز رخ می دهد که در آن ترپونم ها در لکوسیت ها در یک فاگوزوم چند غشایی محصور می شوند. این واقعیت که ترپونم ها در فاگوزوم های چند غشایی محصور شده اند یک پدیده بسیار نامطلوب است، زیرا با قرار گرفتن در حالت اندوسیتوبیوز، ترپونما پالیدوم ها برای مدت طولانی باقی می مانند و از اثرات آنتی بادی ها و آنتی بیوتیک ها محافظت می شوند. در عین حال به نظر می رسد سلولی که در آن چنین فاگوزومی تشکیل شده است از بدن در برابر گسترش عفونت و پیشرفت بیماری محافظت می کند. این تعادل نامطمئن می تواند برای مدت طولانی باقی بماند و مشخصه دوره نهفته (پنهان) عفونت سیفلیس است.
مشاهدات تجربی توسط N.M. اووچینیکوف و V.V. Delectorsky با آثار نویسندگانی مطابقت دارد که معتقدند در صورت آلوده شدن به سیفلیس، یک دوره طولانی مدت بدون علامت امکان پذیر است (اگر بیمار دارای اشکال L ترپونما پالیدوم در بدن باشد) و تشخیص "تصادفی" عفونت در مرحله سیفلیس نهفته (lues latens seropositiva، lues ignorata)، یعنی در طول حضور ترپونم ها در بدن، احتمالاً به شکل کیست، که خاصیت آنتی ژنی دارد و در نتیجه منجر به تولید آنتی بادی می شود. این با واکنش های سرولوژیکی مثبت به سیفلیس در خون بیماران بدون تظاهرات بالینی قابل مشاهده بیماری تأیید می شود. علاوه بر این، در برخی از بیماران، مراحل نورون و ویسروسیفلیس شناسایی می شود، به عنوان مثال، بیماری به گونه ای ایجاد می شود که گویی اشکال فعال را "دور می زند".
برای به دست آوردن کشت ترپونما پالیدوم، شرایط پیچیده (محیط های خاص، شرایط بی هوازی و ...) مورد نیاز است. در عین حال، ترپونم های فرهنگی به سرعت خواص مورفولوژیکی و بیماری زایی خود را از دست می دهند. علاوه بر اشکال فوق ترپونما، وجود اشکال گرانولی و غیرقابل فیلتر شدن ترپونما رنگ پریده نیز در نظر گرفته شد.
در خارج از بدن، ترپونما پالیدوم به تأثیرات خارجی، مواد شیمیایی، خشک شدن، گرما و قرار گرفتن در معرض نور خورشید بسیار حساس است. بر روی وسایل منزل، ترپونما پالیدوم قدرت بیماری خود را تا زمانی که خشک شود حفظ می کند. دمای 40-42 درجه سانتی گراد ابتدا فعالیت ترپونم ها را افزایش می دهد و سپس منجر به مرگ آنها می شود. حرارت دادن به 60 درجه سانتیگراد در عرض 15 دقیقه آنها را می کشد و تا 100 درجه سانتیگراد آنها را فورا می کشد. دماهای پایین تأثیر مخربی بر ترپونما پالیدوم ندارد و در حال حاضر، نگهداری ترپونم ها در محیطی بدون اکسیژن در دمای 20- تا 70- درجه سانتی گراد یا خشک شده منجمد یک روش پذیرفته شده برای حفظ سویه های بیماری زا است.
پاتوژنز (چه اتفاقی می افتد؟) در طی سیفلیس اولیه:واکنش بدن بیمار به معرفی ترپونما پالیدوم پیچیده، متنوع و به اندازه کافی مطالعه نشده است. عفونت در نتیجه نفوذ ترپونما پالیدوم از طریق پوست یا غشای مخاطی رخ می دهد که معمولاً یکپارچگی آن به خطر می افتد. با این حال، تعدادی از نویسندگان امکان معرفی ترپونما را از طریق غشای مخاطی دست نخورده اعتراف می کنند. در عین حال، مشخص شده است که در سرم خون افراد سالم عواملی وجود دارد که دارای فعالیت بیحرکتی علیه ترپونما پالیدوم هستند. همراه با عوامل دیگر، آنها توضیح می دهند که چرا عفونت همیشه در تماس با یک فرد بیمار مشاهده نمی شود. سیفیلیدولوژیست داخلی M.V. میلیچ، بر اساس داده های خود و تجزیه و تحلیل ادبیات، معتقد است که عفونت ممکن است در 49-57٪ موارد رخ ندهد. این تنوع با فراوانی آمیزش جنسی، ماهیت و محلی شدن سیفیلیدها، وجود دروازه ورودی در شریک جنسی و تعداد ترپونماهای رنگ پریده که به بدن نفوذ کرده اند توضیح داده می شود. بنابراین، یک عامل بیماریزای مهم در بروز سیفلیس، وضعیت سیستم ایمنی است که تنش و فعالیت آن بسته به میزان حدت عفونت متفاوت است. بنابراین نه تنها احتمال عدم عفونت مطرح می شود، بلکه امکان خوددرمانی نیز مطرح است که از نظر تئوری قابل قبول تلقی می شود.
علائم سیفلیس اولیه:طبقهبندی بینالمللی بیماریها X Revision طبقهبندی آماری بینالمللی بیماریها و مشکلات بهداشتی مرتبط دهمین نسخه ویرایش برای سال 2006 در حال حاضر سیفلیس اولیه را به شرح زیر طبقه بندی می کند.
- سیفلیس اولیه اندام های تناسلی.
- سیفلیس اولیه ناحیه مقعد.
- سیفلیس اولیه از سایر موضع گیری ها.
در موارد استثنایی، سیفلیس اولیه می تواند بدون علامت باشد - به اصطلاح سیفلیس "سر بریده"..
دوره اولیه سیفلیس در دوره کلاسیک 3-4 هفته پس از عفونت شروع می شود و 5-6 هفته طول می کشد. در حال حاضر، دوره کمون سیفلیس کوتاه شده (تا 2 هفته) یا طولانی تر (تا 6 ماه). افزایش زمان ممکن است با مصرف دوز کوچک آنتی بیوتیک از گروه های تتراسایکلین، اریترومایسین (ماکرولیدها) و پنی سیلین همراه باشد.
7-10 روز پس از ظهور عضله اولیه (ضایعه)، افزایش غدد لنفاوی اینگوینال (لنفادنیت سیفلیس) در همان زمان، واکنش های سرولوژیکی مثبت به سیفلیس مشاهده می شود. حتی در صورت عدم درمان، بهبودی در عرض 1-2 ماه با یک اسکار سطحی که شکل شانکر را حفظ می کند، رخ می دهد.
تصویر بالینی سیفلیس اولیهبا تظاهرات سیفیلوم اولیه (شانکر سخت)، لنفادنیت منطقه ای و گاهی اوقات لنفانژیت، که در جهت از شانکر سخت به غدد لنفاوی بزرگ شده نزدیک ایجاد می شود، مشخص می شود.
شانکردر بیماران پس از پایان دوره کمون تشکیل می شود و در محل ورود ترپونما کم رنگ به پوست یا غشاهای مخاطی قرار دارد. شانکروئید سخت اغلب بر روی پوست و غشاهای مخاطی اندامهای تناسلی (سر آلت تناسلی، ناحیه کیسه پیشانی، مقعد در همجنسبازان، لبهای بزرگ و کوچک، کمیسور خلفی، ناحیه دهانه رحم) قرار میگیرد. باسن، شرمگاهی و شکم. شانکر خارج تناسلی که بسیار کمتر دیده می شود، روی لب ها، زبان، لوزه ها، پلک ها، انگشتان دست و هر ناحیه دیگری از پوست و غشاهای مخاطی که در آن نفوذ ترپونما کم رنگ رخ داده است، رخ می دهد. در این موارد از محل خارج تناسلی سیفیلوما اولیه صحبت می کنند. شانکرهای سخت خارج از تناسلی، و همچنین زمانی که روی دهانه رحم موضعی می شوند (طبق برخی داده ها، در 11-12٪ موارد) اغلب شناسایی نمی شوند و سیفلیس اولیه به موقع تشخیص داده نمی شود. تصویر بالینی شانکر، به عنوان یک قاعده، بسیار مشخص است. بیشتر اوقات این یک فرسایش منفرد به شکل منظم گرد یا بیضی شکل است که به شکل نعلبکی با مرزهای واضح واضح است که معمولاً به اندازه ناخن کوچک است، اما می تواند بزرگتر باشد. رنگ فرسایش ها قرمز گوشتی یا شبیه به رنگ خوک فاسد است، لبه ها کمی بلند شده و به آرامی به سمت پایین پایین می آیند (نعلبکی شکل). ترشحات فرسایشی سروزی، کمیاب است و ظاهری براق و "لاک شده" به شانکر می دهد. مشخصه ترین علامت شانکر سخت، نفوذ قوام الاستیک متراکم است که در پایه فرسایش لمس می شود (از این رو نام آن - ulcus durum) است. در شانکروئید اولسراتیو، لبهها بالاتر از پایین بیرون میزنند، نفوذ بیشتر مشخص میشود. پس از بهبودی، شانکر اولسراتیو یک اسکار بر جای میگذارد، در حالی که شانکر فرسایشی بدون اثری بهبود مییابد. بسیار کمتر رایج چند شانکر هستند. سیفیلوم اولیه با درد خفیف یا فقدان کامل احساسات ذهنی مشخص می شود. هنگامی که در یک میدان تاریک بررسی می شود، ترپونما پالیدوم به راحتی در ترشحات سیفیلوما اولیه یافت می شود.
در سال های اخیر، تعداد تغییرات در تصویر بالینی شانکروئید افزایش یافته است. اگر به گفته بسیاری از نویسندگان، قبلا یکی از ویژگی های مهم سیفیلوما اولیه ماهیت انفرادی آن بود (80-90٪ موارد)، در دهه های اخیر تعداد بیماران با دو یا چند شانکر به طور قابل توجهی افزایش یافته است. علاوه بر این، افزایش قابل توجهی در نسبت شانکر اولسراتیو و عوارض آن توسط عفونت پیوژنیک وجود دارد. تعداد بیماران مبتلا به شانکر در ناحیه تناسلی افزایش یافته است. مقدار مشخصی از شانکر در دهان و مقعد با انحراف جنسی مرتبط است. بنابراین، نسبت شانکر دهان در زنان بسیار بیشتر است. در مردان با موضعی خارج از تناسلی، شانکر اغلب در مقعد قرار دارد. یکی از ویژگی های دوره مدرن سیفلیس اولیه، عدم وجود تراکم مشخص در پایه سیفیلوم اولیه در برخی موارد است.
اشکال آتیپیک سیفیلوم اولیه نسبتاً نادر هستند معمولاً می توانند انواع مختلفی داشته باشند: شانکر-آمیگدالیت، شانکر-فلون و ادم اندوراتیو.
در انگشتان، شانکر سخت میتواند به شکل بالینی معمول رخ دهد، اما میتواند به صورت غیر معمول (شانکر-فلون) رخ دهد. این محلی سازی شانکر عمدتاً در میان پرسنل پزشکی (دستیاران آزمایشگاه، متخصصین زنان، دندانپزشکان و غیره) مشاهده می شود.
شانکر جنایتکارتصویر بالینی شبیه یک پاناریتیوم پیش پا افتاده با علت استرپتوکوک است (ورم باشگاهی شکل فالانکس انتهایی، درد شدید)، با این حال، تشخیص با وجود یک نفوذ متراکم، عدم وجود اریتم التهابی حاد و مهمتر از همه، وجود تسهیل می شود. لنفادنیت منطقه ای مشخص (در ناحیه غدد لنفاوی اولنار).
ادم اندوراتیوبه عنوان تظاهرات سیفلیس اولیه، در ناحیه لب های بزرگ، کیسه بیضه یا پوست ختنه گاه، یعنی مکان هایی با تعداد زیادی عروق لنفاوی قرار دارد. تورم این نواحی مشخص می شود. با فشردگی مشخص بافت ها مشخص می شود، هنگامی که فشار روی آنها اعمال می شود، تورفتگی ایجاد نمی شود.
تشخیص شانکر آتیپیک به شکل ادم ایندوراتیو نیز با وجود لنفادنیت منطقه ای مشخص، تاریخچه، داده های معاینه شریک جنسی و نتایج مثبت آزمایش خون سرولوژیکی برای سیفلیس (در نیمه دوم دوره اولیه) تسهیل می شود. .
در تعدادی از بیماران، سیفیلوما اولیه با یک عفونت باکتریایی ثانویه همراه است. در این موارد ما از شانس پیچیده صحبت می کنیم.
برای شانکر آمیگدالیتبا بزرگ شدن و ضخیم شدن یک لوزه در غیاب فرسایش یا زخم روی آن مشخص می شود (اگر فرسایش یا زخم روی لوزه دوره اولیه سیفلیس وجود داشته باشد، در این صورت آنها از سیفیلوم اولیه واقع در لوزه صحبت می کنند).
وقتی شانکر سخت روی لوزه موضعی میشود، میتواند یکی از سه شکل را داشته باشد: اولسراتیو، گلودرد مانند (شانکر- آمیگدال) و ترکیبی: زخمی در برابر پسزمینهای شبیه به تونسیلیت. در شکل اولسراتیو، لوزه بزرگ و متراکم در برابر این پس زمینه، یک زخم بیضی گوشتی قرمز با لبه های صاف و صاف مشاهده می شود. غشای مخاطی اطراف زخم پرخون است.
در شانکر گلودرد مانندفرسایش یا زخم وجود ندارد، بزرگ شدن قابل توجه یک طرفه لوزه وجود دارد. رنگ قرمز مسی به خود می گیرد و بدون درد و متراکم است. این روند با آنژین در یک طرفه بودن ضایعه، عدم وجود درد و پرخونی التهابی حاد متفاوت است. هیچ علائم عمومی وجود ندارد، دمای بدن طبیعی است.
هیچ پدیده التهابی مشخصی در محیط لوزه وجود ندارد، مرزهای تیز مشخص می شود، هیچ واکنش دمایی و درد در هنگام بلع وجود ندارد. هنگام لمس لوزه با کاردک، خاصیت ارتجاعی آن احساس می شود. در این موارد، تعداد زیادی ترپونما رنگ پریده به راحتی روی سطح لوزه (پس از نوازش ملایم با یک حلقه پلاتین) یافت می شود. تشخیص با وجود اسکلرادنیت منطقه ای، مشخصه دوره اولیه سیفلیس، در گردن در زاویه فک پایین (غدد لنفاوی به اندازه لوبیا بزرگ تا فندق، متحرک، قوام متراکم الاستیک، با محیط اطراف ذوب نشده است) تسهیل می شود. بافت، بدون درد) و ظهور واکنش های سرولوژیکی مثبت خون.
به عوارض شانکروئیدشامل بالانیت، بالانوپوستیت، فیموز، پارافیموز، گانگرنیزاسیون و فاژدنیسم است. بالانیت و بالانوپوستیت شایع ترین عوارض شانکروئید هستند. آنها در نتیجه اضافه شدن یک عفونت باکتریایی یا تریکوموناس ایجاد می شوند. در این موارد، تورم، اریتم روشن، خیساندن اپیتلیوم در اطراف شانکر ظاهر می شود و ترشحات سطح شانکر به صورت سروزی-چرکی می شود. شرایط اخیر تشخیص ترپونما پالیدوم و در نتیجه تشخیص را بسیار پیچیده می کند. برای از بین بردن پدیده های التهابی، لوسیون هایی با محلول کلرید سدیم ایزوتونیک (به مدت 1-2 روز) تجویز می شود که در بیشتر موارد تشخیص صحیح را با مطالعات مکرر ممکن می سازد.
بالانوپوستیتمی تواند منجر به باریک شدن حفره پوست ختنه گاه شود که اجازه باز کردن سر آلت تناسلی را نمی دهد. این حالت فیموز نامیده می شود. با فیموز، به دلیل تورم پوست ختنه گاه، آلت تناسلی بزرگ، قرمز و دردناک به نظر می رسد. شانکر سخت که در این موارد در شیار کرونری یا در لایه داخلی پوست ختنه گاه موضعی شده است، از نظر ترپونما پالیدوم قابل بررسی نیست. تشخیص سیفلیس با ظاهر مشخص گره های لنفاوی منطقه ای تسهیل می شود که در سوراخ کردن آنها پاتوژن جستجو می شود. تلاش برای باز کردن اجباری آلت تناسلی در حضور فیموز می تواند منجر به عارضه دیگری به نام پارافیموز ("حلقه") شود، که در آن یک حلقه پیشانی متورم و نفوذ کرده، سر را نیشگون می گیرد. در نتیجه اختلال مکانیکی در گردش خون و لنف، تورم افزایش می یابد. اگر اقدامات به موقع انجام نشود، ممکن است نکروز بافت های آلت تناسلی و حفره پوست ختنه گاه رخ دهد. در مراحل اولیه پارافیموز، پزشک با انتشار مایع سروزی از حفره ادماتیک پوست ختنه گاه (که برای آن پوست نازک شده بارها و بارها با سوزن استریل سوراخ می شود)، سعی می کند سر را "کاهش دهد". اگر اثری نداشته باشد، پوست ختنه گاه باید بریده شود.
عوارض شدیدتر، اما نادرتر شانکروئید هستند گانگرن شدنو فاژدنیسم. آنها در بیماران ضعیف و الکلی ها در نتیجه اضافه شدن عفونت فوزوسپیریلوزیس مشاهده می شوند. یک دلمه کثیف سیاه یا سیاه روی سطح شانکر (گانگرنیزاسیون) ایجاد می شود که می تواند فراتر از سیفیلوما اولیه (فاژدنیسم) گسترش یابد. در زیر دلمه زخم گسترده ای وجود دارد و خود این فرآیند ممکن است با تب، لرز، سردرد و سایر پدیده های عمومی همراه باشد. پس از بهبود زخم قانقاریا، یک اسکار خشن باقی می ماند.
لنفادنیت منطقه ای (اسکلرادنیت)دومین علامت مهم سیفلیس اولیه است. 7-10 روز پس از شروع شانکر ظاهر می شود. از زمان Ricor، اسکلرادنیت منطقهای نام معنیدار «بوبو همراه» داده شده است. ریکور نوشت: "او (اسکلرادنیت) همراه وفادار شانکر است، همیشه او را همراهی میکند، بهطور مهلکی چون سایه دنبال شانکر میرود... هیچ شانکر سختی بدون بوبو وجود ندارد. Fournier به عدم وجود اسکلرادنیت منطقه ای تنها در 0.06٪ از 5000 بیمار مبتلا به سیفلیس فعال اولیه اشاره کرد. با این حال، در دهه های اخیر، به گفته تعدادی از نویسندگان، اسکلرادنیت منطقه ای در 1.3-8٪ از بیماران مبتلا به سیفلیس اولیه وجود ندارد.
غدد لنفاوی نزدیک به شانکروئید (اغلب اینگوینال) به اندازه یک لوبیا یا فندق بزرگ می شوند، به شدت الاستیک می شوند، به یکدیگر، به بافت ها و پوست اطراف جوش نمی خورند و بدون درد هستند. پوست روی آنها تغییر نمی کند. لنفادنیت منطقه ای برای مدت طولانی ادامه می یابد و به آرامی برطرف می شود، حتی با وجود درمان خاص. هنگامی که شانکر سخت در دهانه رحم و روی غشاهای مخاطی راست روده قرار می گیرد، نمی توان از نظر بالینی لنفادنیت منطقه ای را تعیین کرد، زیرا در این موارد غدد لنفاوی واقع در حفره لگن بزرگ می شوند.
هنگامی که سیفیلوما اولیه در اندام تناسلی موضعی است، لنفادنیت اینگوینال اغلب دو طرفه است (حتی در مواردی که شانکر در یک طرف قرار دارد). این به دلیل وجود آناستوموزهای توسعه یافته در سیستم لنفاوی رخ می دهد. لنفادنیت یک طرفه کمتر شایع است، معمولاً در سمتی که شانکر قرار دارد مشاهده می شود، و فقط به عنوان یک استثنا ماهیت "متقاطع" دارد، یعنی در سمت مقابل شانکر قرار دارد. اخیراً تعداد بیماران مبتلا به لنفادنیت یک طرفه به طور قابل توجهی افزایش یافته است (طبق گفته Yu.K. Skripkin، آنها 27٪ از بیماران مبتلا به شانکروئید را تشکیل می دهند).
لنفانژیت سیفلیس(التهاب عروق لنفاوی) سومین علامت سیفلیس اولیه است. به شکل یک طناب متراکم و بدون درد به اندازه یک کاوشگر نوگ ایجاد می شود. گاهی اوقات ضخامت های کوچک و شفاف در طول بند ناف ایجاد می شود. تقریباً در 40٪ از مردان، لنفانژیت در ناحیه سطح قدامی آلت تناسلی (با شانکر تناسلی) قرار دارد.
ضایعات مخاط دهان شایع ترین هستند. شانکر سخت میتواند در هر قسمت از مرز قرمز لب یا مخاط دهان ایجاد شود، اما اغلب روی لبها، زبان و لوزهها قرار دارد.
ایجاد شانکر سخت روی لب یا مخاط دهان، مانند سایر نقاط، با ظاهر قرمزی محدود شروع می شود، که در پایه آن، در عرض 2-3 روز، به دلیل نفوذ التهابی فشردگی رخ می دهد. این فشردگی محدود به تدریج افزایش می یابد و معمولاً به قطر 1-2 سانتی متر می رسد. در قسمت مرکزی ضایعه، نکروز رخ می دهد و یک فرسایش قرمز گوشتی، کمتر زخم ایجاد می شود. پس از رسیدن به رشد کامل در عرض 1-2 هفته، یک شانکر سخت روی غشای مخاطی معمولاً به صورت یک فرسایش یا زخم گوشتی قرمز رنگ گرد یا بیضی شکل با لبههای نعلبکی شکل از 3 میلیمتر (شانکر کوتوله) تا 1.5 سانتیمتر ظاهر میشود. در قطر با نفوذ الاستیک متراکم در پایه. در تراشیدن سطح شانکر، ترپونما کم رنگ به راحتی تشخیص داده می شود. برخی از فرسایش ها با یک پوشش سفید مایل به خاکستری پوشیده شده است. زمانی که شانکر روی لب ها قرار می گیرد، گاهی تورم قابل توجهی ایجاد می شود که در نتیجه آن افتادگی لب ایجاد می شود و شانکر بیشتر از جاهای دیگر باقی می ماند. بیشتر اوقات یک شانکر سخت ایجاد می شود، کمتر - دو یا بیشتر. اگر عفونت ثانویه رخ دهد، فرسایش ممکن است عمیق تر شود و در نتیجه زخمی با پوشش نکروزه خاکستری کثیف ایجاد شود.
هنگامی که شانکر روی لب ها یا مخاط دهان قرار می گیرد، لنفادنیت منطقه ای 5-7 روز پس از ظهور آن ایجاد می شود. در این حالت معمولاً غدد لنفاوی ذهنی و زیر فکی بزرگ می شوند. آنها قوام الاستیک متراکم، متحرک، جوش داده نشده و بدون درد هستند. با این حال، در صورت وجود عفونت ثانویه یا لحظات تروماتیک ناشی از ایجاد پریادنیت، غدد لنفاوی منطقه ممکن است دردناک شوند. همزمان با غدد لنفاوی زیر فکی و ذهنی، غدد لنفاوی سطحی گردنی و پس سری نیز ممکن است بزرگ شوند.
اشکال آتیپیک سیفیلوما اولیهزمانی که شانکر سخت در گوشههای دهان، روی لثهها، چینهای انتقالی، زبان و لوزهها قرار میگیرد، یافت میشود. در گوشههای دهان و در ناحیه چینهای انتقالی، شانکر سخت ظاهر ترک به خود میگیرد، اما وقتی چینی که در آن شانکر سخت قرار دارد کشیده میشود، طرح بیضی شکل آن مشخص میشود. هنگامی که یک شانکر سخت در گوشه دهان قرار می گیرد، از نظر بالینی می تواند شبیه مربا باشد، که با عدم فشردگی در پایه مشخص می شود.
در زبان، شانکر سخت معمولا منفرد است و بیشتر در یک سوم میانی رخ می دهد. علاوه بر اشکال فرسایشی و زخمی، در افرادی که زبان چین خورده دارند، هنگامی که شانکر سخت در امتداد چینها قرار میگیرد، ممکن است شکل شکافی مشاهده شود. هنگامی که یک شانکر سخت در پشت زبان قرار می گیرد، به دلیل نفوذ قابل توجه در پایه، شانکر به شدت از بافت اطراف بیرون زده و در سطح آن فرسایش قرمز گوشتی ایجاد می شود. نکته قابل توجه عدم وجود التهاب در اطراف شانکر و بی درد بودن آن است. شانکر سخت در ناحیه لثه ظاهر یک فرسایش صاف قرمز روشن دارد که 2 دندان را به شکل هلال احاطه کرده است. شکل اولسراتیو شانکر لثه بسیار شبیه به زخم پیش پا افتاده است و تقریباً هیچ علامتی برای سیفیلوما اولیه ندارد. تشخیص با وجود بوبو در ناحیه زیر فکی تسهیل می شود.
تشخیص سیفلیس اولیه:تشخیص بر اساس تصویر بالینی و تایید آزمایشگاهی با هر یک از روش های زیر انجام می شود:
- تحقیقات میدان تاریک
- آقای
- RIF، ELISA، RPGA
باید در نظر داشت که اگرچه در طبقه بندی مدرن سیفلیس اولیه به سرم منفی و سرم مثبت تقسیم نمی شود، اما در عرض 7-14 روز آزمایشات سرولوژیکی می تواند منفی باشد.
درمان سیفلیس اولیه:سازمان بهداشت جهانی توصیه می کند که در صورت داشتن تصویر بالینی مشخص، سیفلیس اولیه باید بدون تایید آزمایشگاهی تشخیص درمان شود.
درمان سیفلیسشامل استفاده از داروهای بادوام پنی سیلین طبق روش های استاندارد در صورت عدم تحمل پنی سیلین، داروهای ذخیره شده است.
معیارهای درمان:ناپدید شدن تظاهرات بالینی، از بین رفتن سرمی در طی یک سال پس از درمان.
شرکای جنسی:در صورت عدم وجود علائم بیماری و واکنش های سرمی منفی بدون شکست معاینه می شوند یا به مدت 3 ماه تحت کنترل بالینی و سرولوژیکی قرار می گیرند یا تحت درمان پیشگیرانه قرار می گیرند.
سیفلیس یک بیماری جدی است که با آسیب به پوست، غشاهای مخاطی و اندام های داخلی فرد مشخص می شود.
این بیماری به عنوان یک بیماری مقاربتی کلاسیک طبقه بندی می شود. مقاربت جنسی محافظت نشده با یک شریک جنسی غیرقابل اعتماد یا گاه به گاه می تواند باعث سیفلیس شود.
علائم سیفلیس بسیار متنوع است و تظاهرات بیماری تا حد زیادی به دوره آن بستگی دارد. قبلاً این عفونت غیرقابل درمان تلقی می شد، اما امروزه می توان آن را با موفقیت با آنتی بیوتیک درمان کرد.
سیفلیس چگونه منتقل می شود؟
در بیشتر موارد، سیفلیس از طریق تماس جنسی در واژن، دهان یا رکتوم منتقل می شود. ترپونما از طریق نقص های جزئی در غشای مخاطی دستگاه تناسلی وارد بدن می شود.
با این حال، مواردی از عفونت از طریق وسایل خانگی وجود دارد - این بیماری از طریق بزاق در طول بوسه، از طریق اشیاء معمولی که روی آنها ترشحات خشک نشده حاوی ترپونما کم رنگ وجود دارد، از یک شریک به شریک دیگر منتقل می شود. گاهی اوقات علت عفونت می تواند انتقال خون آلوده باشد.
بیماری زا
یک میکروارگانیسم متحرک از راسته اسپیروکت ها، ترپونما پالیدوم عامل ایجاد سیفلیس در زنان و مردان است. در سال 1905 توسط میکروبیولوژیست های آلمانی Fritz Schaudin (آلمانی Fritz Richard Schaudinn, 1871-1906) و Erich Hoffmann (آلمانی Erich Hoffmann, 1863-1959) کشف شد.
دوره نفهتگی
به طور متوسط، 4-5 هفته است، در برخی موارد دوره کمون سیفلیس کوتاه تر، گاهی اوقات طولانی تر است (تا 3-4 ماه). معمولاً بدون علامت است.
در صورتی که بیمار به دلیل سایر بیماری های عفونی آنتی بیوتیک مصرف کرده باشد، دوره کمون ممکن است افزایش یابد. در طول دوره نهفتگی، نتایج آزمایش نتیجه منفی را نشان می دهد.
علائم سیفلیس
سیر سیفلیس و علائم مشخصه آن به مرحله رشدی که در آن قرار دارد بستگی دارد. با این حال، علائم در زنان و مردان می تواند بسیار متنوع باشد.
در مجموع، مرسوم است که 4 مرحله بیماری را متمایز کنیم - از دوره کمون شروع می شود و با سیفلیس سوم پایان می یابد.
اولین علائم سیفلیس پس از پایان دوره کمون (بدون علائم رخ می دهد) و شروع مرحله اول خود را احساس می کند. به آن سیفلیس اولیه می گویند که در ادامه در مورد آن صحبت خواهیم کرد.
سیفلیس اولیه
تشکیل شانکر سخت بدون درد در لابیا در زنان یا گلن آلت در مردان اولین علامت سیفلیس است. دارای پایه متراکم، لبه های صاف و پایین قهوه ای مایل به قرمز است.
زخم ها در محل نفوذ پاتوژن به بدن ایجاد می شوند، این می تواند مکان های دیگری باشد، اما اغلب شانکرها در اندام تناسلی مرد یا زن ایجاد می شود، زیرا مسیر اصلی انتقال بیماری از طریق رابطه جنسی است.
7-14 روز پس از ظهور شانکر سخت، غدد لنفاوی نزدیک به آن شروع به بزرگ شدن می کنند. این نشانه آن است که تریپونم ها از طریق جریان خون در سراسر بدن پخش می شوند و بر اندام ها و سیستم های داخلی فرد تأثیر می گذارند. این زخم طی 20 تا 40 روز پس از ظهور خود به خود بهبود می یابد. با این حال، این نمی تواند به عنوان یک درمان برای بیماری در نظر گرفته شود، در واقع عفونت ایجاد می شود.
در پایان دوره اولیه، علائم خاصی ممکن است ظاهر شود:
- ضعف، بی خوابی؛
- سردرد، از دست دادن اشتها؛
- تب با درجه پایین؛
- درد در عضلات و مفاصل؛
دوره اولیه بیماری به سرمنفی تقسیم می شود، زمانی که واکنش های سرولوژیکی استاندارد خون منفی (سه تا چهار هفته اول پس از شروع شانکروئید) و سرم مثبت است، زمانی که واکنش های خونی مثبت است.
سیفلیس ثانویه
پس از پایان مرحله اول بیماری، سیفلیس ثانویه شروع می شود. علائمی که در این لحظه مشخص است، ظاهر شدن یک بثورات متقارن رنگ پریده در سراسر بدن، از جمله کف دست و پا است. این هیچ دردی ایجاد نمی کند. اما اولین علامت سیفلیس ثانویه است که 8 تا 11 هفته پس از ظاهر شدن اولین زخم ها در بدن بیمار رخ می دهد.
اگر بیماری در این مرحله درمان نشود، با گذشت زمان بثورات ناپدید میشوند و سیفلیس به مرحله نهفته میرود که میتواند تا 4 سال طول بکشد. پس از مدتی مشخص، بیماری عود می کند.
در این مرحله بثورات کمتری دیده می شود و بیشتر محو می شوند. بثورات اغلب در مناطقی رخ می دهد که پوست در معرض استرس مکانیکی است - روی سطوح اکستانسور، در چین های مغبنی، زیر غدد پستانی، در چین بین گلوتئال، روی غشاهای مخاطی. در این صورت ریزش مو در سر و همچنین ظاهر شدن ضایعات گوشتی رنگ در ناحیه تناسلی و مقعد امکان پذیر است.

سیفلیس سوم
امروزه خوشبختانه عفونت در مرحله سوم رشد نادر است.
با این حال، اگر بیماری به موقع درمان نشود، پس از 3-5 سال یا بیشتر از لحظه عفونت، دوره سوم سیفلیس شروع می شود. در این مرحله، عفونت اندام های داخلی را تحت تاثیر قرار می دهد و کانون ها (کف خرمن ها) روی پوست، غشاهای مخاطی، قلب، کبد، مغز، ریه ها، استخوان ها و چشم ها ایجاد می شود. ممکن است پل بینی فرو رفته و هنگام غذا خوردن غذا وارد بینی شود.
علائم سیفلیس سوم با مرگ سلول های عصبی در مغز و نخاع همراه است، در نتیجه در مرحله سوم پیشرفته، زوال عقل و فلج پیشرونده ممکن است رخ دهد. واکنش واسرمن و سایر آزمایشات ممکن است ضعیف یا منفی باشد.
منتظر پیشرفت آخرین مرحله بیماری نباشید و در اولین علائم هشدار دهنده بلافاصله با پزشک مشورت کنید.
تشخیص
تشخیص سیفلیس مستقیماً به مرحله ای که در آن است بستگی دارد. این بر اساس علائم بیمار و آزمایش های به دست آمده خواهد بود.
در مورد مرحله اولیه، شانکر سخت و غدد لنفاوی مورد بررسی قرار می گیرند. در مرحله بعد، نواحی آسیب دیده پوست و پاپول های غشاهای مخاطی بررسی می شوند. به طور کلی برای تشخیص عفونت از روش های تحقیقاتی باکتریولوژیک، ایمونولوژیک، سرولوژی و غیره استفاده می شود. باید در نظر داشت که در مراحل خاصی از بیماری، نتایج آزمایش سیفلیس ممکن است در صورت وجود بیماری منفی باشد که تشخیص عفونت را دشوار می کند.
برای تایید تشخیص، یک واکنش واسرمن خاص انجام می شود، اما اغلب نتایج آزمایش نادرست را ارائه می دهد. بنابراین، برای تشخیص سیفلیس، لازم است به طور همزمان از چندین نوع آزمایش استفاده شود - RIF، ELISA، RIBT، RPGA، روش میکروسکوپی، تجزیه و تحلیل PCR.

درمان سیفلیس
در زنان و مردان، درمان سیفلیس باید جامع و فردی باشد. این یکی از خطرناک ترین بیماری های مقاربتی است که در صورت عدم درمان صحیح عواقب جدی به دنبال دارد، بنابراین به هیچ وجه نباید در خانه خود درمانی کنید.
اساس درمان سیفلیس آنتی بیوتیک است که به لطف آن اثربخشی درمان نزدیک به 100٪ است. بیمار را می توان به صورت سرپایی تحت نظر پزشکی که درمان جامع و فردی را تجویز می کند، درمان کرد. امروزه از مشتقات پنی سیلین در دوزهای کافی (بنزیل پنی سیلین) برای درمان ضد سیفلیس استفاده می شود. قطع زودهنگام درمان غیرقابل قبول است.
بنا به صلاحدید پزشک معالج، ممکن است درمان مکمل آنتی بیوتیک ها - تعدیل کننده های ایمنی، ویتامین ها، فیزیوتراپی و غیره تجویز شود. در طول درمان، هرگونه آمیزش جنسی و الکل برای یک مرد یا زن کاملاً منع مصرف دارد. پس از اتمام درمان، انجام آزمایشات کنترلی ضروری است. اینها ممکن است آزمایشات کمی خون غیر ترپونمال باشند (به عنوان مثال، RW با آنتی ژن کاردیولیپین).
عواقب
عواقب سیفلیس درمان شده معمولاً شامل کاهش ایمنی، مشکلات سیستم غدد درون ریز و ضایعات کروموزومی با شدت متفاوت است. علاوه بر این، پس از درمان ترپونما پالیدوم، یک واکنش اثری در خون باقی می ماند که ممکن است تا پایان عمر از بین نرود.
اگر سیفلیس تشخیص داده نشود و درمان نشود، میتواند به مرحله سوم (اخر) که مخربترین مرحله است پیشرفت کند.
عوارض مرحله آخرعبارتند از:
- لثه ها، زخم های بزرگ داخل بدن یا روی پوست. برخی از این لثهها بدون باقی ماندن آثاری به جای بقیه، زخمهای سیفلیس ایجاد میشوند که منجر به نرم شدن و تخریب بافتها، از جمله استخوانهای جمجمه میشود. معلوم می شود که فرد به سادگی در حال پوسیدگی است.
- ضایعات سیستم عصبی (نهفته، عمومی حاد، تحت حاد (پایه)، هیدروسفالی سیفلیس، سیفلیس اولیه مننژواسکولار، مننگومیلیت، نوریت، طناب نخاعی، فلج و غیره).
- نوروسیفلیس که مغز یا غشای پوشاننده مغز را درگیر می کند.
اگر عفونت ترپونما در دوران بارداری رخ دهد، عواقب عفونت ممکن است در کودکی که ترپونما پالیدوم را از طریق جفت مادر دریافت می کند ظاهر شود.
جلوگیری
مطمئن ترین راه پیشگیری از سیفلیس استفاده از کاندوم است. انجام معاینه به موقع در صورت تماس با افراد آلوده ضروری است. همچنین می توان از داروهای ضد عفونی کننده (هگزیکون و ...) استفاده کرد.
اگر عفونتی را در خود کشف کردید، مهم است که همه شرکای جنسی خود را مطلع کنید تا آنها نیز تحت معاینه مناسب قرار گیرند.
پیش بینی
پیش آگهی بیماری در بیشتر موارد مطلوب است. تشخیص به موقع و درمان کافی منجر به بهبودی کامل می شود. با این حال، با یک دوره مزمن طولانی مدت و در موارد عفونت جنین در رحم، تغییرات غیرقابل برگشت مداوم ایجاد می شود که منجر به ناتوانی می شود.
- شکر از چه عناصری تشکیل شده است؟
- فرانسه در اواسط قرن هفدهم
- جایزه نوبل در فیزیک
- طرز تهیه سوسیس خانگی دستور پخت سوسیس در خانه
- منوی جشن برای مهمانان در روز تولد شما
- جرکی (بوقلمون، مرغ، گوشت گاو، بره، خوک) جرکی نامیده می شود؟
- منوی بودجه برای سال جدید
- ترشی گوجه فرنگی برای زمستان - طرز تهیه درست و خوشمزه گوجه فرنگی در خانه
- درس شجاعت "تقدیم به یاد و خاطره قهرمانان جنگ بزرگ میهنی" درس شجاعت در این روز پیروزی
- خلاصه درس با موضوع "پرندگان زمستان گذران"
- خلاصه ای از گره ها برای کودکان گروه بزرگتر در dou logopunkt
- طرز تهیه مرغ در سس خامه ای در ماهیتابه مرغ در خامه در ماهیتابه
- سیفلیس اولیه
- سیفلیس اولیه و ویژگی های سیر آن در مردان و زنان
- انکیلوز مفاصل: درمان، علائم، علل آنکیلوز فیبری مفصل مچ پا
- بیماری آنکیلوز مفاصل درمان آنکیلوز مفصل ران
- دستور تهیه لچوی زمستانی مرحله به مرحله با عکس
- کتاب های لهستانی ادبیات کلاسیک لهستانی
- خوراک غلات: توضیحات
- بیوگرافی ژاک دریدا ژاک دریدا نماینده