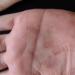
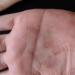
ما هو مرض الزهري الأولي. الزهري الأولي وملامح مساره عند الرجال والنساء. أعراض مرض الزهري الأولي
يعد مرض الزهري أحد أكثر الأمراض المنقولة جنسيًا شيوعًا (STDs). العامل المسبب للمرض هو بكتيريا اللولبية الشاحبة. يمكن للطب الحديث أن يتعامل بسهولة مع هذا المرض، ولكن إذا لم يتم علاج المريض فإنه سيواجه موتًا بطيئًا ومؤلمًا مع مجموعة واسعة من الأعراض.
وفقا لبيانات عام 2014، فإن 26 شخصا لكل 100 ألف نسمة في بلدنا مصابون بمرض الزهري. إن معدل الإصابة بالأمراض المنقولة جنسيا يتناقص بوتيرة بطيئة، لذلك تقوم الحكومة بتثقيف السكان حول الأمراض التي تنتقل عن طريق الاتصال الجنسي. يساعد الوعي حول الوقاية من الأمراض التي تنتقل عن طريق الاتصال الجنسي على تجنب المشاكل الصحية الخطيرة لكل من الشباب والبالغين.
أعراض الإصابة بمرض الزهري
بمجرد دخول بكتيريا اللولبية الشاحبة إلى جسم الإنسان، العامل المسبب لمرض الزهري، تمر بفترة حضانة تستمر من 1 إلى 6 أسابيع. وفي هذا الوقت لا يكون الشخص على علم بالعدوى، إذ لا تظهر عليه أي علامات مرضية. حتى أن معظم الاختبارات لا يمكنها اكتشاف المرض في هذه المرحلة. هناك احتمال كبير أن ينقل المريض مرض الزهري إلى عدة شركاء جنسيين، غير مدرك لعواقب أفعاله.
تظهر العلامات الأولى للمرض بعد انتهاء فترة الحضانة مع ظهور مرض الزهري الأولي. يمكن أن تكون موجودة على الجلد في شكل قرحة صلبة، قرحة متعددة، طفح جلدي، صلع (الزهري الجلدي) وعلى الأغشية المخاطية - قرحة في الفم، على الأعضاء التناسلية، طفح جلدي على الأغشية المخاطية (الزهري المخاطي). الأغشية).
أعراض الإصابة بمرض الزهري عند النساء
تتميز نهاية فترة عدم ظهور الأعراض بظهور العلامة الأولى للعدوى (3-4 أسابيع بعد الإصابة). تتشكل القرح الصلبة حيث تدخل البكتيريا. ويشير مظهره إلى المرحلة الأولية من مرض الزهري. تتشكل القرح الصلبة كاستجابة مناعية لإدخال اللولبية الشاحبة. وهو موضعي في الفم وفي منطقة الأعضاء التناسلية الخارجية والداخلية وفي فتحة الشرج.
القرحة عبارة عن نمو التهابي مستدير ذو قاعدة مسطحة. في المراحل الأولى من ظهوره لا يوجد أي ألم عملياً. يظهر في مواقع العدوى. إذا لم يتم العلاج، تتم إضافة طفح جلدي الزهري إلى القرحة على الأجزاء المرئية من الجسم وعلى الأغشية المخاطية.
علامات مرض الزهري عند الرجال
عند الرجال، كما هو الحال عند النساء، تظهر أول علامة ملحوظة للعدوى على شكل قرحة. غالبًا ما تتشكل القرحات على القضيب وفي قاعدته وعلى الرأس. ومع ذلك، يمكن أن تظهر أيضًا في تجويف الفم، وعلى كيس الصفن، وفي فتحة الشرج. لا تختلف أعراض المرض ومساره عمليا بين الذكور والإناث من السكان. سيتم تقديم وصف إضافي لمرض الزهري دون التقسيم حسب الجنس.
كيف يتجلى سيفاك عند النساء؟
- تبدأ المرحلة الأولية من مرض السيفاك عند النساء باكتشاف قرح صلبة على الجلد أو الأغشية المخاطية. في المرحلة الأولية، هذا لا يسبب إزعاجا خطيرا. ثم يحدث التهاب تدريجي للقرحة، ويكتسب لونًا أحمر أو مزرقًا، وهو ما يميز عملية الالتهاب الشديدة.
- خلال الأسبوع الأول بعد ظهور الأعراض الأولى، تبدأ النساء في تجربة التهاب الغدد الليمفاوية والأوعية القريبة من القرحة (التهاب الصلبة الإقليمي). تلتهب الغدد الليمفاوية على شكل كرات، وتشكل وذمة كبيرة وتورمًا حول القرحة. إذا كان القرحة موضعية في تجويف الفم، فإنها تهدد بالتهاب إحدى اللوزتين وتورم الحلق، مما يجعل من الصعب البلع والتنفس. تسبب الأعراض ضائقة كبيرة في التواصل اللفظي وتناول الطعام. يؤدي التهاب الصلبة في المنطقة التناسلية إلى صعوبة المشي والتغوط.
الصورة: جارون أونتاكراي / Shutterstock.com
تعتبر نهاية الابتدائي وبداية مرض الزهري الثانوي ظهور طفح جلدي محدد على جسم المريض. تتيح طرق التشخيص الحديثة اكتشاف مرض الزهري فور ظهور الأعراض الأولى. الأكثر استخدامًا هي مقايسة الامتصاص المناعي المرتبط بالإنزيم (ELISA) وتفاعل البوليميراز المتسلسل (PCR). يتم وصف هذه الاختبارات من قبل المعالج في العيادة أو أخصائي الأمراض التناسلية في مستوصف الأمراض الجلدية والتناسلية. متوسط تكلفة التحليل 500 روبل. يجب أن نتذكر أن التحليل سيتم في الوقت المناسب فقط في مرحلة مرض الزهري الأولي. الاختبارات السابقة لن تظهر أي شيء سوى رد فعل سلبي، مما يشير إلى عدم وجود اللولبية الشاحبة في الجسم.
أعراض مرض الزهري الثانوي
- يصبح الجلد المحيط بالقرحة مغطى بالبقع والقروح التي يصل قطرها إلى 15 ملم. يمكن أن ينمو الطفح الجلدي ويتحد في مساحات كبيرة على الجلد والأسطح المخاطية، مما يسبب انزعاجًا شديدًا للمريض. هناك ثلاثة أنواع من الطفح الجلدي الزهري.
طفح الوردية - بقع وردية أو حمراء ذات حدود واضحة أو غير واضحة يبلغ قطرها 5-50 ملم. لا توجد تجاويف. لا تبرز فوق الجلد.
طفح حطاطي - زوائد مخروطية صغيرة ذات لون وردي. قد تقشر في الجزء العلوي من المخروط. هذا النوع من الجبن يبدو مزعجًا للغاية.
طفح جلدي بثري - نمو مع تجاويف قيحية. - جنبا إلى جنب مع ظهور الطفح الجلدي، قد يبدأ تلف الجهاز العصبي. يؤثر تدهور الأنسجة العصبية سلبًا على الرؤية والذاكرة والانتباه وتنسيق الحركات. لسوء الحظ، فإن علاج المرض لن يؤدي إلى استعادة الوظائف المفقودة للجهاز العصبي المركزي، ولكنه لن يؤدي إلا إلى إيقاف عملية المزيد من الضرر للأنسجة العصبية.
- ظهور علامات الصلع الجزئي أو الكامل. يتساقط الشعر، عادة على الرأس. أولاً، تتدهور جودة خط الشعر: يتقصف الشعر، ويصبح أرق، ويخف. ثم يشتد تساقط الشعر وتظهر بقع صلعاء كبيرة من الجلد. بعد الشفاء من مرض الزهري، لا يتجدد نمو الشعر.
مراحل مرض الزهري
في الوقت الحاضر، يمكن لكل شخص مصاب باللولبية الشاحبة أن يتلقى العلاج المناسب والفعال بسرعة وكفاءة. عدد قليل فقط يمر بجميع مراحل مرض الزهري. وبدون علاج يعيش الإنسان في عذاب رهيب لمدة 10 أو حتى 20 سنة، وبعد ذلك يموت.
وفيما يلي وصف موجز لمراحل مرض الزهري.
مرحلة الحضانة
| اسم المرحلة | الحدود الزمنية | وصف الأعراض |
| فترة الحضانة | من لحظة الإصابة إلى 189 يومًا. | خلال هذه الفترة، لا توجد أي مظاهر موضوعية في جسم المريض. إذا وصلت العدوى إلى عدة أماكن في الجسم في وقت واحد، فهذا يقلل من فترة الحضانة إلى 1-2 أسابيع. إذا تناول شخص مصاب المضادات الحيوية، على سبيل المثال، للأنفلونزا أو التهاب الحلق، فقد تستمر فترة الحضانة حتى ستة أشهر. تحدث نهاية هذه الفترة مع ظهور الأعراض الأولى - القرحة والتهاب الغدد الليمفاوية. إذا دخل العامل الممرض مباشرة إلى الدم، فلا تظهر مرحلة الزهري الأولي وينتقل المرض مباشرة إلى المرحلة الثانوية. |
مرحلة مرض الزهري الأولي
| اسم المرحلة | الحدود الزمنية | وصف الأعراض |
| مرحلة مرض الزهري الأولي | من لحظة ظهور القرحة الصلبة حتى ظهور طفح جلدي والتهاب في الغدد الليمفاوية في منطقة القرحة | القرحة عبارة عن تكوين صلب واحد يخترق أعمق قليلاً، لكنه لا يندمج مع الأنسجة، وينتج عن رد فعل مناعي لللولبية الشاحبة. لها شكل مستدير وحواف محددة بوضوح. موضعي في منطقة العدوى (الأعضاء التناسلية، تجويف الفم، منطقة الشرج، الأصابع). لا يسبب الألم، ولكن يجب أن يسبب قلقًا جديًا ويحفز المريض على التوقف عن ممارسة الجنس بالكامل واستشارة الطبيب فورًا لبدء العلاج قبل ظهور الطفح الجلدي الناتج عن مرض الزهري. في نهاية المرحلة الأولية، قد تظهر قرح متعددة. العرض الثاني هو ظهور العقد الليمفاوية الملتهبة بجوار القرحة. وفي نهاية مرحلة الزهري الأولي، يحدث توعك، ودوخة، وارتفاع في درجة حرارة الجسم. في هذه المرحلة، تحدث أحيانًا أعراض غير نمطية، والتي سيتم وصفها أدناه في القسم المقابل من المقالة. |
| مرض الزهري مقطوع الرأس | من الصعب تحديد الحدود | لوحظ عند الإصابة عن طريق الدم. لا توجد أعراض، وينتقل المرض مباشرة إلى المرحلة الثانوية أو الكامنة، متجاوزا المرحلة الأولية. |
مرحلة الزهري الثانوي. وينقسم إلى أربع مراحل من المرض. في حالة عدم وجود علاج مناسب، سيكون الترتيب تقريبًا كما يلي:
| مسار مرض الزهري الثانوي | الحدود الزمنية | أعراض مرض الزهري الثانوي |
| مبكرًا (Lues secundaria recens) | من 60-70 يومًا بعد الإصابة. من 40 إلى 50 يومًا بعد ظهور القرحة. يستمر من عدة أيام إلى 1-2 أسابيع | هناك ثلاثة أنواع من الطفح الجلدي الناجم عن الاستجابة المناعية النشطة وإنتاج السموم الداخلية التي تقاوم العدوى. يعاني الجهاز العصبي والأعضاء الداخلية والعظام. ترتفع درجة الحرارة إلى 37-37.5 درجة مئوية، ويصاحبها الشعور بالضيق والسعال وسيلان الأنف والتهاب الملتحمة. التهاب واسع النطاق في الغدد الليمفاوية دون ألم وعدم راحة، والتي تكون قاسية وباردة عند اللمس. غالبًا ما يتساقط الشعر، ومن الممكن حدوث الصلع الكامل. |
| مختفي | من 60 يومًا بعد ظهور القرحة أو ما بعده | عند نقطة معينة، يمنع الجهاز المناعي عمل العدوى التي تدمر الجسم. يتوقف الطفح الجلدي. وبطبيعة الحال، فإن العدوى لا تترك الأعضاء والأنسجة، ويعيش المريض في حالة من القلق والترقب لانتكاسة ثانية. |
| متكرر (متكرر) | بعد المرحلة الخفية | مع أي ضعف في جهاز المناعة (الإجهاد، والبرد، وتخطي وجبات الطعام، والإصابة)، قد يحدث الانتكاس. ويتجلى في ظهور طفح جلدي جديد، أكثر اتساعا، مع مناطق نزيف الجلد. تتكرر جميع الأعراض المميزة لمرض الزهري المبكر. غالبًا ما تتشكل قرح الأعضاء التناسلية المتعددة. |
| الزهري العصبي المبكر | ابتداء من سنتين من لحظة المرض | يرتبط بالتهاب وتلف الأوعية الدموية والخلايا العصبية في الدماغ والأعضاء الداخلية (غالبًا القلب والكبد)، وكذلك العظام والمفاصل. يتجلى في شكل التهاب السحايا المزمن، وهو انتهاك لقدرة التلاميذ على الانقباض عند تعرضهم للضوء. تتشكل الصمغ الدخني داخل أوعية الدماغ، مما يؤدي إلى زيادة الضغط داخل الجمجمة، مما يؤدي إلى تفاقم الصحة العامة والتسبب في الصداع. تؤدي العديد من الأعراض إلى إضعاف الوظائف العقلية العليا، مثل الانتباه والذاكرة وتنسيق الحركات. التغييرات لا رجعة فيها. |
مرحلة الزهري الثالثي. وينقسم إلى ثلاث مراحل من المرض. وفي حالة عدم وجود العلاج المناسب، سيكون الترتيب على النحو التالي:
| اسم مرحلة الزهري الثالثي | الحدود الزمنية | وصف الأعراض |
| مرحلة مزمنة خفية | يستمر من سنة إلى 20 سنة | حوالي 70% من المرضى، في غياب العلاج، يعيشون كحاملين للعدوى، وينتقلون من المرحلة الكامنة من مرض الزهري الثالثي إلى المرحلة المتكررة. ومع ذلك، عاجلا أم آجلا يفشل الجهاز المناعي. وينتقل الشخص إلى المرحلة التالية مع احتمال كبير للإصابة بالإعاقة أو الوفاة. |
| الزهري الثالثي | مع ظهور الأعراض المقابلة | هناك أضرار واسعة النطاق لجميع الأعضاء والأنسجة والعظام والجهاز العصبي. تتشكل الصمغة بأكثر الطرق قسوة في العديد من الأماكن. اللثة هي أورام قيحية مميزة، غالبًا ما تنزف ورطبة باللمف والقيح. غالبا ما تظهر على الوجه. إنهم يشفون بشدة ويشكلون ندبات قبيحة. في كثير من الأحيان تصاب الصمغة بالبكتيريا الأخرى، مما يؤدي إلى مضاعفات خطيرة: الخراج والغرغرينا. |
| الزهري العصبي المتأخر | المرحلة النهائية، والتي تؤدي إلى الإعاقة والموت الحتمي. 10-15 سنة من بداية المرض. | أضرار واسعة النطاق في الجهاز العصبي المركزي، مما يؤدي إلى فقدان الرؤية، والشلل، وضعف الوظائف المعرفية للنفسية. تتطور أمراض الدماغ المعدية - التهاب السحايا وصمغ الدماغ والعظام. |
يبدأ الزهري العصبي في نهاية مرض الزهري الثانوي. يتجلى عادة في شكل التشخيصات التالية:
- الزهري العصبي بدون أعراض – حيث لا توجد مظاهر مؤلمة بعد، ولكن الاختبارات تظهر بالفعل التهاب وعدوى في السائل النخاعي. تبدأ هذه المرحلة من الزهري العصبي عادة بعد عام ونصف من الإصابة.
- يصاحب الزهري العصبي اللثوي تكوين الصمغ داخل الدماغ والحبل الشوكي. وهذا عرض مؤلم يشبه الورم الكبير ويسبب ألمًا دائمًا ويسبب زيادة الضغط داخل جمجمة المريض.
- التهاب السحايا الزهري هو آفة تصيب أغشية الدماغ عند القاعدة وفي منطقة قبو الجمجمة. يرافقه أعراض حادة، بما في ذلك اضطرابات الانتباه والتفكير والذاكرة والمجال العاطفي للشخص.
- الشكل السحائي الوعائي من الزهري العصبي - يدمر الأوعية الدموية في الدماغ، ويرافقه التهاب السحايا المزمن. وفي غياب العلاج يؤدي إلى الصداع، وتغيرات في الشخصية، وتغير في السلوك، واضطراب النوم، وتبدأ التشنجات. وهذا يؤدي في النهاية إلى السكتات الدماغية.
- التذوق الظهري هو اضطراب في الألياف العصبية للحبل الشوكي وترققها واختلال وظائفها. وهذا يؤدي إلى ضعف لا رجعة فيه في القدرة على التحرك في الفضاء: تنحني المشية وقد يسقط المريض ويفقد الإحساس بالأرض تحت قدميه. عندما تغمض عينيك، تفقد الاتجاه في الفضاء.
- الشلل التدريجي - يسبب خللاً في الجهاز العصبي المركزي، ويصاحبه اضطرابات في الشخصية، وسلوك خطير على المجتمع، وتدهور جميع الوظائف العقلية العليا. يتحول الشخص إلى مجنون ويمكن أن ينتهي به الأمر بسهولة في عيادة للأمراض النفسية إذا لم يتم تشخيص إصابته بمرض الزهري. وفي نهاية المطاف، يؤدي الشلل التدريجي إلى شلل كامل في الجسم.
- ضمور العصب البصري هو تدهور الوظيفة البصرية. في البداية، تتدهور الرؤية في عين واحدة فقط، لكن العدوى تقترب تدريجياً من العصب البصري الثاني. يؤدي إلى العمى الكامل إذا ترك دون علاج. التغييرات في الجهاز البصري لا رجعة فيها.
- الزهري الحشوي المتأخر هو تدهور أنسجة الأعضاء الداخلية. يتأثر بشكل رئيسي نظام القلب والأوعية الدموية والكبد. ونادرا ما تتأثر الأعضاء الأخرى. يشكو المرضى من تدهور صحتهم عند أدنى مجهود، ويصابون بالنفخة القلبية الانقباضية بسبب تمدد الشريان الأبهر. عندما يتم توطين مرض الزهري الحشوي المتأخر في القلب، يمكن أن تحدث نوبة قلبية.
- الزهري المتأخر للعظام والمفاصل - يسبب توسعًا موضعيًا للعظام والمفاصل الكبيرة. يرافقه تكوين الصمغ على العظام.
مرض الزهري غير النمطي
بالإضافة إلى القرحة الصلبة، قد يظهر البعض الآخر، ما يسمى، في مرحلة مرض الزهري الأولي. قرحة غير نمطية. وهذا هو السبب في أن هذا البديل من تطور المرض يسمى مرض الزهري غير النمطي. القرح غير النمطية هي من الأنواع التالية:
- الوذمة الانغماسية.
يبدو وكأنه تغير في لون كيس الصفن عند الرجال، والبظر والشفرين عند النساء. يختلف اللون من القرمزي إلى الأزرق في الوسط، ويصبح شاحبًا عند حواف التورم. النساء عرضة لهذا العرض أكثر من الرجال. عادة ما ينظر المريض إلى وذمة الزهري المتصلبة على أنها مرض التهابي معدي من نوع مختلف، حيث أن اختبار الدم في هذه المرحلة من مرض الزهري لا يوفر معلومات حول السبب الحقيقي للذمة. ويمكن تمييزه عن عدوى أخرى بعدم وجود عملية التهابية في الدم ووجود التهاب في الغدد الليمفاوية. - مجرم شانكر.
وقد يظهر عند الأشخاص الذين يعتنون بمرضى الزهري: العاملين في المجال الطبي، والأقارب. تتأثر أصابع الإبهام والسبابة والوسطى. هذا هجوم مؤلم للغاية. يبتعد الجلد عن الأصابع، مما يكشف عن مساحات كبيرة من النزيف، تشبه حروق الدرجة الثانية. ويصاحب الباناريتيوم أيضًا تورم والتهاب في الأصابع، مما يتعارض مع الأداء الطبيعي للإنسان. غالبا ما يظهر جنبا إلى جنب مع قرحة الأعضاء التناسلية. - التهاب اللوزتين.
ويتجلى في شكل التهاب في إحدى اللوزتين، ولا يضطرب سطحها ويبقى أملساً. يتعرض تجويف الفم لألم شديد، وتصبح عملية البلع صعبة. يعاني المريض من الحمى، كما لو كان يعاني من التهاب في الحلق. الفرق بين التهاب الحلق هو أنه في حالة التهاب اللوزة، تلتهب لوزة واحدة فقط.
مرض الزهري الخلقي
من غير المرغوب فيه للغاية أن تعاني الأم من المرض أثناء الحمل. يتعرض الجنين لللولبية الشاحبة، الأمر الذي يؤدي إلى عواقب شكلية لا رجعة فيها وتعطيل النمو داخل الرحم.
يعرف الطب ثلاثة أعراض رئيسية:
- التهاب القرنية المتني هو مرض يصيب الظهارة الخارجية للأعضاء الداخلية ومقلة العين. يتجلى في احمرار شديد والتهاب في العضو من الخارج. في بعض الأحيان يخترق الالتهاب أعمق قليلاً في السطح. بعد الشفاء، تبقى الندوب وقد يبقى قبيح للعين. النتيجة الأكثر شيوعًا للعين هي انخفاض حدة البصر. يصاحب التهاب القرنية عدم وضوح الرؤية وألم حاد وتمزق.
- الصمم منذ الولادة. العامل المسبب لمرض الزهري يدمر بنشاط الأنسجة العصبية للجنين أثناء الحمل. قد يكون أحد الخيارات هو أمراض العصب السمعي، الأمر الذي يؤدي إلى صمم لا رجعة فيه.
- تشوهات الأسنان الخلقية. يحدث بسبب تخلف أنسجة الأسنان أثناء نمو الجنين. يسمى هذا المرض أسنان هاتشينسون. تنمو الأسنان على شكل مفك براغي مع شق دائري على حافة القطع، ويتم وضعها بشكل متناثر. في بعض الأحيان لا تكون الأسنان مغطاة بالكامل بالمينا. مما يؤدي إلى تدميرها المبكر ومظهرها غير الممتع.
يعاني الطفل المصاب بمرض الزهري داخل الرحم من سوء الحالة الصحية، حتى لو أكملت الأم علاجه بنجاح. إذا لم يتم اتباع العلاج المناسب، فسوف يصاب الطفل بتشوهات شديدة ويظل معاقًا مدى الحياة. إذا كانت الأم مصابة بمرض الزهري يجب إيقاف إرضاع الطفل فوراً، لأن مرض الزهري ينتقل عن طريق حليب الأم.
إذا أرادت المرأة التي سبق أن أصيبت بمرض الزهري أن تصبح حاملاً، فيجب عليها إجراء اختبار اللولبية الشاحبة (ELISA أو PCR). بعد تلقي تأكيد غياب المرض، يمكنك أن تقرري الحمل بأمان.
العامل المسبب لمرض الزهري
اللولبية الشاحبة هي بكتيريا تسبب مرض الزهري. اكتشف العلماء الألمان في عام 1905 سبب أحد الأمراض التناسلية الأكثر شيوعا. وبعد اكتشاف الطبيعة البكتيرية للمرض، وجد علماء الأحياء الدقيقة والصيادلة المفتاح لعلاج مرض الزهري بسرعة، كما فُتح لهم الطريق لاختراع طرق التشخيص المبكر للمرض.
خصائص العامل الممرض
سميت البكتيريا شاحبة لأن العلماء لم يتمكنوا من فحصها تحت المجهر لفترة طويلة. من الصعب صبغ اللون الشفاف لللولبية اللولبية بألوان أخرى لإجراء أبحاث لاحقة. للتلوين، يتم استخدام طرق Romanovsky-Gizma وتشريب الفضة، مما يجعل من الممكن اكتشاف البكتيريا تحت مجهر الحقل المظلم للدراسة اللاحقة.
تم اكتشاف أنه في ظل ظروف مواتية (يجب أن يكون جسمًا بشريًا أو حيوانيًا فقط)، تنقسم اللولبية الشاحبة كل 30 ساعة. نقطة الضعف في اللولبية الشاحبة هي أنها تعيش وتتكاثر فقط عند درجة حرارة 37 درجة مئوية. وهذا ما يفسر فعالية الطرق القديمة لعلاج مرض الزهري، عندما حدث بعض التخفيف من أعراض المرض الأساسي، من خلال زيادة درجة حرارة جسم المريض بشكل مصطنع إلى 41 درجة مئوية بمساعدة الملاريا.
يبلغ طول البكتيريا 8-20 ميكرون وسمكها 0.25-0.35 ميكرون. طويل نسبيًا، ويشكل جسمه تجعيدًا على شكل كرة. وفي الوقت نفسه، فإنه يغير باستمرار شكل وعدد تجعيد الشعر بسبب قدرة خلية اللولبية الشاحبة على الانقباض.
فترة الحضانة
دخول الجسم من خلال الأضرار الدقيقة للجلد والأغشية المخاطية، العامل المسبب لمرض الزهري يبدأ فترة الحضانة. وتنقسم بمعدل مرة واحدة كل 30 ساعة تقريبًا، وتتراكم في مكان الإصابة. لا توجد أعراض مرئية. بعد حوالي شهر، تتشكل قرحة صلبة على الجسم مع التهاب الغدد الليمفاوية المجاورة لها. وهذا يعني الانتقال من مرحلة الحضانة إلى مرحلة الزهري الأولي. وتختلف قوة المناعة من مريض لآخر، مما يجعل طول الفترة الأولية للإصابة يختلف بشكل كبير. يمكن أن تستمر من 1-2 أسابيع إلى ستة أشهر.
كيف ينتقل مرض الزهري؟
تحدث عملية انتقال العامل الممرض في معظم الحالات عن طريق الاتصال الجنسي. ويتم ضمان الإصابة بالعدوى عن طريق الاتصال الجنسي التقليدي والشرجي والفموي، حتى مع المريض في فترة الحضانة. تتشكل القرحة الصلبة حيث تدخل البكتيريا.
عند رعاية المرضى، من المحتمل أن تنتقل العدوى من خلال ملامسة ملابس المريض وممتلكاته الشخصية وجسده. في هذه الحالة، تظهر القرحة، مما يؤثر على أصابع اليدين والقدمين. يعد هذا من أكثر الأعراض المؤلمة في مرحلة الزهري الأولي. ثم قد تظهر قرح صلبة في الأعضاء التناسلية.
يمكن أيضًا أن ينتقل مرض الزهري عن طريق الدم. عند نقل الدم الملوث، أو عند إعادة استخدام حقنة المريض، أو ماكينة الحلاقة، أو المقص، أو أدواته.
كيفية علاج مرض الزهري
يجب أن يبدأ العلاج عند ظهور العلامات الأولى لمرض الزهري. بهذه الطريقة ستتم عملية الشفاء في أسرع وقت ممكن. منذ الخمسينيات من القرن العشرين، تم استخدام المضادات الحيوية في علاج مرض الزهري. تم استخدام الأدوية التي تحتوي على البنسلين. في الوقت الحاضر، يتم استخدام الأدوية المبنية عليها أيضًا، نظرًا لأن اللولبية الشاحبة لا تعرف كيفية التكيف مع هذا النوع من المضادات الحيوية. جرعات كافية من البنسلين تحارب المرض بشكل فعال. لعلاج مرض الزهري في المرضى الذين يعانون من الحساسية للبنسلين، يتم استخدام الاريثروميسين أو التتراسيكلين.
إذا تطور مسار المرض إلى الزهري العصبي، يصبح العلاج أكثر تعقيدا. تتم إضافة العلاج الحراري (زيادة مصطنعة في درجة حرارة الجسم) والإدارة العضلية للأدوية المضادة للبكتيريا.
بالنسبة لمرض الزهري الثالثي، يتم استخدام الأدوية شديدة السمية المعتمدة على البزموت إلى جانب المضادات الحيوية. يتم العلاج بشكل صارم في المستشفى مع العلاج الداعم متعدد المستويات.
إذا تم تشخيص إصابة المريض بمرض الزهري الأولي، فمن الضروري أن يعالج بشكل إلزامي جميع شركائه الجنسيين الذين كان على اتصال بهم خلال الأشهر الثلاثة الأخيرة من الحمل.
إذا تم تشخيص مرض الزهري الثانوي، فمن الضروري العلاج الإجباري لجميع شركائه الجنسيين الذين كان على اتصال بهم خلال العام الماضي.
من الضروري تطهير جميع العناصر الموجودة في المنزل التي كان المريض على اتصال مباشر بها: تركيبات السباكة والأطباق والفراش والملابس الداخلية والملابس وما إلى ذلك.
العلاج في المستشفى في المراحل الأولى من مرض الزهري غير مطلوب؛ فقط في الأشكال الشديدة، بدءاً من المرحلة الثانوية، يتم إدخال المريض إلى المستشفى. علاج مرض الزهري بموجب بوليصة التأمين الطبي الإلزامي مجاني ومجهول.
لا ينصح بشدة بالتعامل مع المرض باستخدام العلاجات الشعبية. فقط العلاج المصمم جيدًا يمكنه التغلب على اللولبية الشاحبة. خلاف ذلك، هناك احتمال كبير لتطور المرض إلى مراحل أكثر خطورة.
من هو الطبيب الذي يعالج مرض سيفاك؟
وبما أن سيفاك مرض ينتقل في المقام الأول عن طريق الاتصال الجنسي، فإن العلاج يتم بواسطة طبيب أمراض تناسلية. يمكن للمريض الاتصال بالطبيب العام والحصول على إحالة إلى طبيب أمراض تناسلية. يتوفر خيار الاتصال المباشر مع عيادة الأمراض الجلدية والتناسلية.
بعد الفحص والحصول على نتائج الاختبار، يتم علاج المريض إما من قبل طبيب أمراض تناسلية متخصص في جميع الأمراض المنقولة جنسيا، أو تتم إحالة المريض إلى أخصائي متخصص للغاية - طبيب الزهري.
يوجد أخصائي في مرض الزهري في كل مدينة رئيسية في مستوصفات الجلد والتناسلية. يمكنه اختيار جرعات الأدوية الأكثر فعالية ووضع برنامج علاجي يجب اتباعه بدقة. في حالة حدوث مضاعفات لدى الرجال (عند قرص رأس القضيب)، يتم علاج مرض الزهري مع طبيب المسالك البولية.
في حالة حدوث مضاعفات لدى النساء (قرحة في المهبل، على عنق الرحم)، تحتاج إلى الذهاب إلى طبيب أمراض النساء.
كم من الوقت لعلاج مرض الزهري
يتم تحديد مدة العلاج للمرض فقط من قبل الطبيب. اعتمادًا على مرحلة المرض والمضاعفات والحالة العامة للجسم، قد يستغرق الشفاء من أسبوعين إلى ستة أشهر.
من المهم جدًا أن تعرف أنه لا يجوز بأي حال من الأحوال مقاطعة مسار العلاج. إذا لم يكتمل العلاج، فسوف يعاني المريض قريبًا من الانتكاس. لذلك يجب أن يؤخذ العلاج على محمل الجد.
22.06.2017
الزهري الأولي هو الشكل الأولي لتطور مرض الزهري، والذي يتجلى في ظهور قرح صلبة والتهاب في الجهاز اللمفاوي.
أساسي يمكن أن تكون آفات مرض الزهري خارج الأعضاء التناسلية وغير نمطية، ولكن في أغلب الأحيانعلامات مرض الزهرييظهر على شكل قرح الزهري في المنطقة التناسلية للشخص المصاب.
أعراض مرض الزهري الأولي
حسب التصنيف الدولي اليوممرض الزهري الأوليمصنفة على النحو التالي:
- الزهري الأولي في الأعضاء التناسلية.
- الزهري الأولي في منطقة الشرج.
- الزهري الأولي في الأماكن المحلية الأخرى.
في بعض الحالات النادرةمرض الزهري المرحلة الأوليةمسار المرض، يحدث دون أعراض واضحة، مما يصنفه كنقطة منفصلة في التصنيف.
الفترة الأولية لمرض الزهرييظهر بعد انتهاء فترة الحضانة. في المتوسط، تستمر فترة الحضانة من 21 يومًا تقويميًا إلى 50 يومًا بعد دخول البكتيريا إلى جسم الإنسان. وخلال مدة تصل إلى 20 يوما من لحظة الإصابة، حتى الفحوصات تظهر نتيجة سلبية لهذا المرض.
تم تمديد فترة حضانة مرض الزهري:
- حالة الجسم المصحوبة بارتفاع درجة الحرارة.
- العلاج بمجموعة من المضادات الحيوية.
- العمر، فكلما كبر الشخص، طالت هذه الفترة.
خلال فترة الحضانة، تتمكن عدوى الملتوية من الوصول إلى العديد من الأعضاء والليمفاوية، وتبدأ في التكاثر، مما يسبب عملية التهابية.
إذا دخل عدد كبير من اللولبيات إلى جسم الإنسان، ففي هذه الحالة تقل فترة الحضانة بشكل كبير ويبدأ ظهور المرض بشكل أسرع.
وحتى في الفترة التي يكون فيها الشخص في مرحلة سلبية من المرض وتظهر الاختبارات نتيجة سلبية، فمن الممكن أن يصاب به عن طريق الدم.
علامات مرض الزهري الأولي
المرحلة الأولى من مرض الزهرييتجلى في تضخم الغدد الليمفاوية والقرحة. هذاأعراض مرض الزهريخلال الفترة الأولى من المرض. القرحة هي قرحة مستديرة يبلغ قطرها حوالي سنتيمتر واحد في جسم المريض. وهي حمراء وزرقاء اللون، وأحيانا تكون مؤلمة، ولكن بشكل عام لا يشعر المريض بالألم في موقع التآكل. أولاًعلامات مرض الزهريعند الرجال: ظهور قرحة على رأس القضيب، وعند النساءعلامات مرض الزهريتظهر على جدران الرحم وعلى الأعضاء التناسلية الخارجية. كما يمكن لهذه القرحاتيظهر على العانة، بالقرب من فتحة الشرج، على اللسان والشفتين.
يتطور مرض الزهري بسرعة، وتلتهب الغدد الليمفاوية وتتضخم أولاً، ثم تتشكل القرحة الصلبة.
وفي نهاية هذه الفترة تظهر الأعراض التالية:
- حالة من الضيق العام.
- صداع مستمر
- حرارة عالية؛
- ألم في الأنسجة العضلية.
- آلام وألم في العظام.
- انخفاض مستوى الهيموجلوبين.
- زيادة كبيرة في الكريات البيض.
إن المرض غير المشخص في المرحلة الأولى من التطور، وعدم بدء العلاج الدوائي، يؤدي إلى انتقال مرض الزهري إلى المرحلة الثانية من التطور، مما يؤدي إلى تفاقم مسار المرض بشكل كبير.
قرح غير نمطية من مرض الزهري الأولي
علامات مرض الزهري الأوليبالإضافة إلى القرحة الصلبة، يمكن أن تتطور القرحة غير النمطية. القرحة غير النمطية لها عدة أنواع:
- الوذمة المتصلبة هي كتلة كبيرة تتشكل على قلفة القضيب والأعضاء التناسلية عند النساء وفي منطقة الشفاه على وجه الشخص.
- الباناريتيوم عبارة عن قرحة تتطور على الأظافر ولا تشفى لعدة أشهر. قد يكون هناك أيضًا رفض للأظافر؛
- الغدد الليمفاوية - تزيد في هذه الفترة. اعتمادا على أي جزء من الجسم تشكلت القرحة، تلتهب الغدد الليمفاوية الأقرب إلى القرحة؛
- الدبل هي عقدة ليمفاوية لها شكل متحرك ولا تظهر عليها أي علامات مؤلمة وتقع بالقرب من القرحة: على رقبة المريض إذا كانت القرحة في اللوزتين، وعلى الجزء الأربي من الجسم إذا كانت القرحة موجودة في المنطقة التناسلية
- التهاب العقد هو التهاب وتصلب جميع الغدد الليمفاوية، من هذه اللحظة يمكننا أن نفترض أن أعراض مرض الزهري الثانوي بدأت في الظهور.
يمكن أن تكون مضاعفات مرض الزهري في الفترة الأولى خطيرة للغاية بالنسبة لجسد الأنثى ولها أيضًا عواقب وخيمة على جسد الذكر.
طرق الإصابة بمرض الزهري
ينتقل مرض الزهري الذي ينتقل عن طريق الاتصال الجنسي بعدة طرق:
- الاتصال الجنسي غير المحمي بالواقي الذكري.
- عن طريق الدم من شخص مريض إلى شخص سليم؛
- في الرحم من أم مريضة إلى طفل حديث الولادة؛
- من خلال حليب الأم عند إرضاع الطفل؛
- من خلال مستلزمات النظافة العامة؛
- ومن النادر جدًا أن ينتقل المرض عن طريق اللعاب.
 الأسباب الأكثر شيوعًا لمرض الزهري هي الاتصال الجنسي غير المحمي واستخدام حقنة واحدة بين مدمني المخدرات. أفضل طريقة لحماية نفسك من العدوى هي استخدام الواقي الذكري. حتى لو كنت تستخدم الواقي الذكري أثناء الجماع مع شريك عرضي، فمن الضروري معالجة الأعضاء التناسلية بالمطهرات. وللتأكد من أن هذا الاتصال الجنسي لم يجلب لك "مفاجآت"، عليك استشارة الطبيب. يتم إجراء اختبار مرض الزهري بعد شهر تقريبًا من التعرض.
الأسباب الأكثر شيوعًا لمرض الزهري هي الاتصال الجنسي غير المحمي واستخدام حقنة واحدة بين مدمني المخدرات. أفضل طريقة لحماية نفسك من العدوى هي استخدام الواقي الذكري. حتى لو كنت تستخدم الواقي الذكري أثناء الجماع مع شريك عرضي، فمن الضروري معالجة الأعضاء التناسلية بالمطهرات. وللتأكد من أن هذا الاتصال الجنسي لم يجلب لك "مفاجآت"، عليك استشارة الطبيب. يتم إجراء اختبار مرض الزهري بعد شهر تقريبًا من التعرض.
جميع القرح والتآكلات الموجودة على جسم الشخص المصاب بمرض الزهري خطيرة للغاية، لأن الشظايا المنفصلة من هذه الجروح معدية ويمكن أن تصيب الشخص السليم عن طريق الاتصال إذا كان لديه سحجات وصدمات دقيقة على الجلد.
منذ اليوم الأول وحتى الفترة الأخيرة من الشفاء، يكون دم المريض معديًا وهناك طرق محتملة لنقل مرض الزهري من خلال ماكينة حلاقة مشتركة، أو حقنة، أثناء الإجراءات في صالونات التجميل، أثناء عمليات تجميل الأظافر والباديكير.
تشخيص مرض الزهري بعد فترة الحضانة
من أجل تحديد تشخيص مرض الزهري، من الضروري إجراء فحص للجسم لوجود ورم الزهري في الجسم. من الضروري أولاً زيارة مكتب طبيب الأمراض التناسلية الذي سيقوم بفحص المريض وإحالته لإجراء الاختبارات. فقط بعد فحص جلد الشخص وأعضائه التناسلية والغدد الليمفاوية، وكذلك نتائج الاختبارات المعملية، يمكن إجراء التشخيص الصحيح ووصف العلاج.
للحصول على تأكيد مختبري لمرض الزهري في الجسم، من الضروري تقديم كشط من قرحة القرحة الهضمية أو مسحة من إفرازات الزهري من الأعضاء التناسلية للتحليل.
وبعد 20-21 يومًا من دخول مرض الزهري إلى الجسم، تبدأ المرحلة الإيجابية للمرض، وتظهر الاختبارات نتيجة إيجابية لوجود مرض الزهري.
يتم إجراء الاختبارات التشخيصية التفريقية لمرض الزهري الأولي:
- مع التآكل المؤلم للأعضاء التناسلية.
- مع التهاب الحشفة التحسسي أو التهاب الحشفة المشعرة، مع التهاب الحشفة والقلفة، في الأشخاص الذين لا يحافظون على النظافة الحميمة.
- مع التهاب الحشفة والقلفة، الذي ينتقل إلى مرحلة الغرغرينا، والتي يمكن أن تتطور إما بشكل مستقل أو تكون من مضاعفات أمراض المنطقة التناسلية.
- في حالة القرحة أو الحزاز التناسلي أو عدوى المكورات العنقودية أو عدوى المكورات العقدية أو الأمراض الفطرية.
- مع القرحة والتقرحات الناجمة عن عدوى المكورات البنية والمشعرات.
- مع تقرحات على الشفرين عند المراهقات.
يتكون تشخيص مرض الزهري من عدة أنواع من الفحوصات والاختبارات:
- التشخيص المصلي هو الكشف عن بكتيريا اللولبية من خلال كشط القرحة. وبناء على نتائج هذا الفحص يقوم الطبيب بالتشخيص؛
- رد فعل تجميد اللولبية.
- رد فعل المناعي.
- رد فعل واسرمان.
- تفاعل دقيق على الزجاج؛
- مقايسة الامتصاص المناعي المرتبط؛
- تفاعل الهطول الدقيق؛
- رد فعل التراص الدموي السلبي.
استنادا إلى الفحص التشخيصي والنتائج المخبرية، يقوم أخصائي الأمراض التناسلية بوضع نظام علاج لمرض الزهري في المرحلة الأولية.
علاج مرض الزهري في المرحلة الأولى من تطور المرض
 في المرحلة الأولية، تتمثل المهمة في علاج العدوى ومنع انتقال مرض الزهري إلى المرحلة الثانية. مرض الزهري هو مرض يستغرق علاجه وقتًا طويلاً. إذا تم تشخيص مرض الزهري في المرحلة الأولى، فقد يستغرق العلاج في هذه الحالة ما يصل إلى 90 يومًا تقويميًا.
في المرحلة الأولية، تتمثل المهمة في علاج العدوى ومنع انتقال مرض الزهري إلى المرحلة الثانية. مرض الزهري هو مرض يستغرق علاجه وقتًا طويلاً. إذا تم تشخيص مرض الزهري في المرحلة الأولى، فقد يستغرق العلاج في هذه الحالة ما يصل إلى 90 يومًا تقويميًا.
إذا أظهر التشخيص مرض الزهري في المرحلة الثانية أو اللاحقة، فيمكن أن يستمر العلاج الدوائي لمدة تصل إلى عامين. يجب على جميع أفراد الأسرة الخضوع للفحص والخضوع لمجموعة معقدة من العلاج للوقاية.
الأدوية الرئيسية المستخدمة في علاج مرض الزهري الأولي هي المضادات الحيوية من مجموعات واتجاهات مختلفة:
- البنسلين.
- الماكروليت.
- التتراسيكلين.
- الفلوروكينولونات.
إلى جانب المضادات الحيوية، يتم استخدام ما يلي في علاج مرض الزهري الأولي:
- الأدوية المضادة للفطريات.
- المعدلات المناعية؛
- الفيتامينات المتعددة؛
- البروبيوتيك.
علاج مرض الزهري الأوليالطريقة: إعطاء البنسلين كل 3 ساعات لمدة 24 يومًا في المستشفى. يتم علاج المرضى الذين يعانون من ظهور خفي مبكر في العيادة لمدة 3 أسابيع على الأقل. بعد ذلك، يمكنك مواصلة العلاج في العيادة الخارجية. مدة العلاج تعتمد على مرحلة المرض وشدته. في حالة وجود حساسية للبنسلين، يتم إعطاء المريض الماكروليدات والفلوروكينولونات والتتراسيكلين. والأدوية المعتمدة على البزموت واليود. هذا المجمع من الأدوية يمكن أن يزيد من تأثير المضاد الحيوي في الجسم. أيضًا ، عند علاج المرض ، بالإضافة إلى المضادات الحيوية ، يتم وصف الفيتامينات والمنشطات المناعية للمريض.
عند تشخيص مرض الزهري -يعامل كلا الشريكين الجنسيين ضروريان.
في وقت العلاج، يوصف للمريض نظام غذائي تسود فيه الأطعمة البروتينية ويكون استهلاك الدهون والكربوهيدرات محدودًا.
في هذه المرحلة يمنع التدخين وشرب الكحول، ومن الضروري أيضًا تقليل الضغط الجسدي على الجسم.
الشرط الأساسي للعلاج الجيد هو مراعاة قواعد النظافة الشخصية والامتناع عن الاتصال الجنسي خلال فترة العلاج، حتى لو كانت محمية بالواقي الذكري.
علاج مرض الزهري الأوليعليك أن تبدأ بالمضادات الحيوية:
- جوساميسين 750 ملغ 3 مرات يومياً؛
- الاريثروميسين - 0.5 ملغ تؤخذ 4 مرات في اليوم.
- الدوكسيسيكلين - 0.5 ملغ تؤخذ 4 مرات في اليوم؛
- Extensillin - الحقن العضلي، حقنتين كافية.
- بيسيلين - حقنة حقنتان كل 5 أيام.
للعلاج الموضعي للقرحة مع مرض الزهري الأولي، من الضروري استخدام المستحضرات على القرحة باستخدام البنزيل بنسلين وديميكسيد.
من الضروري تشحيم القرح الزهري بمرهم الهيبارين ومرهم الاريثروميسين ومرهم الزئبق والبزموت. يساعد مرهم سينثومايسين ومرهم الليفورين على إزالة القيح من القرحة.
يجب شطف القرح الموجودة في الفم بالمحلول:
- فوراتسيلينا.
- حمض البوريك؛
كلما تم اكتشاف العدوى في الجسم مبكرًا، كلما بدأ علاج المرض بشكل أسرع، وقد تكون مدة مسار العلاج الدوائي ضئيلة. في هذه الحالة، التطبيب الذاتي غير آمن للجسم. يمكن للطبيب المختص فقط إجراء التشخيص ووصف العلاج اللازم.
إن الالتزام بجميع تعليمات الطبيب ونمط الحياة الصحي والنظافة سيعطي نتيجة إيجابية في علاج مرض الزهري في المرحلة الأولى من المرض.
مرض الزهري الأولي- هذه هي المرحلة الأولية من مرض الزهري، والذي يتجلى في ظهور قرحة، غالبًا ما تكون تناسلية، مع التهاب العقد اللمفية المصاحب. قد تحدث آفات أولية خارج الأعضاء التناسلية وغير نمطية. في السابق، تم تقسيم مرض الزهري الأولي إلى سلبي مصلي أولي (المرحلة الأولية مع تفاعلات مصلية سلبية) وإيجابية مصلية (مع تفاعلات مصلية إيجابية).
ما الذي يسبب مرض الزهري الأولي:العامل المسبب لمرض الزهري هو اللولبية الشاحبة، تنتمي إلى رتبة Spirochaetales، عائلة Spirochaetaceae، جنس Treponema. من الناحية المورفولوجية، اللولبية الشاحبة (اللولبية الشاحبة) تختلف عن اللولبيات الرميوية (اللولبية الشدقية، Sp. rerangens، Sp. balanitidis، Sp. pseudopallida). تحت المجهر، اللولبية الشاحبة هي كائن حي دقيق حلزوني الشكل يشبه المفتاح. لديها في المتوسط 8-14 تجعيدًا موحدًا بنفس الحجم. يتراوح الطول الإجمالي لللولبية من 7 إلى 14 ميكرون، وسمكها 0.2-0.5 ميكرون. تتميز اللولبية الشاحبة بالتنقل الواضح، على عكس الأشكال الرمية.
وتتميز بحركات انتقالية، متأرجحة، تشبه البندول، مقلصة ودورية (حول محورها). وباستخدام المجهر الإلكتروني، تم الكشف عن البنية المورفولوجية المعقدة لبكتيريا اللولبية الشاحبة. اتضح أن اللولبية مغطاة بغطاء سميك مكون من غشاء ثلاثي الطبقات وجدار خلوي ومادة تشبه كبسولة عديد السكاريد المخاطي. توجد تحت الغشاء السيتوبلازمي ألياف ليفية - خيوط رفيعة لها بنية معقدة وتسبب حركة متنوعة. يتم ربط الألياف بالمنعطفات الطرفية والأقسام الفردية من الأسطوانة السيتوبلازمية باستخدام البليفاروبلاست. السيتوبلازم عبارة عن حبيبات دقيقة تحتوي على فجوة نووية ونوية وميسوسومات. لقد ثبت أن التأثيرات المختلفة للعوامل الخارجية والداخلية (على وجه الخصوص، مستحضرات الزرنيخ المستخدمة سابقًا، والمضادات الحيوية حاليًا) كان لها تأثير على اللولبية الشاحبة، مما أدى إلى تغيير بعض خصائصها البيولوجية. وهكذا، اتضح أن اللولبية الشاحبة يمكن أن تتحول إلى أكياس، وجراثيم، وأشكال L، وحبوب، والتي، عندما ينخفض نشاط الاحتياطيات المناعية للمريض، يمكن أن تتحول إلى أصناف خبيثة حلزونية الشكل وتسبب مظاهر نشطة للمرض. تم إثبات الطبيعة الفسيفسائية المستضدية لللولبية الشاحبة من خلال وجود أجسام مضادة متعددة في مصل الدم للمرضى المصابين بمرض الزهري: البروتين، التثبيت التكميلي، السكاريد، الريجين، الإيموبيليزين، الراصات، الدهون، إلخ.
باستخدام المجهر الإلكتروني، وجد أن اللولبية الشاحبة في الآفات تقع في أغلب الأحيان في المساحات بين الخلايا، والفضاء حول الظهارة، والأوعية الدموية، والألياف العصبية، وخاصة في الأشكال المبكرة من مرض الزهري. إن وجود اللولبية الشاحبة في محيط العصب ليس دليلاً حتى الآن على تلف الجهاز العصبي. في كثير من الأحيان، تحدث مثل هذه الوفرة من اللولبيات أثناء تسمم الدم. أثناء عملية البلعمة، غالبًا ما تحدث حالة من الالتقام الخلوي، حيث يتم وضع اللولبيات في كريات الدم البيضاء في بلعمي متعدد الأغشية. حقيقة أن اللولبيات محاطة بالبلعمات متعددة الأغشية هي ظاهرة غير مواتية للغاية، نظرًا لكونها في حالة من الالتقام الخلوي، فإن اللولبية الشاحبة تستمر لفترة طويلة، محمية من تأثيرات الأجسام المضادة والمضادات الحيوية. وفي الوقت نفسه، يبدو أن الخلية التي تشكلت فيها هذه البلغمة تحمي الجسم من انتشار العدوى وتطور المرض. يمكن أن يستمر هذا التوازن غير المستقر لفترة طويلة، وهو ما يميز المسار الكامن (الخفي) لعدوى الزهري.
الملاحظات التجريبية التي كتبها N.M. أوفتشينيكوف وف. يتوافق Delectorsky مع أعمال المؤلفين الذين يعتقدون أنه عند الإصابة بمرض الزهري، من الممكن حدوث دورة طويلة بدون أعراض (إذا كان المريض يعاني من أشكال L من اللولبية الشاحبة في الجسم) والكشف "العرضي" عن العدوى في المرحلة مرض الزهري الكامن (lues latens seropositiva، lues ignorata)، أي أثناء وجود اللولبيات في الجسم، ربما في شكل أشكال الكيس، والتي لها خصائص مستضدية، وبالتالي تؤدي إلى إنتاج الأجسام المضادة. وهذا ما تؤكده التفاعلات المصلية الإيجابية لمرض الزهري في دم المرضى دون ظهور مظاهر سريرية واضحة للمرض. بالإضافة إلى ذلك، يتم الكشف عن مراحل الزهري العصبي والزهري الحشوي لدى بعض المرضى، أي أن المرض يتطور كما لو كان "يتجاوز" الأشكال النشطة.
للحصول على ثقافة اللولبية الشاحبة، هناك حاجة إلى ظروف معقدة (وسائط خاصة، ظروف لاهوائية، وما إلى ذلك). وفي الوقت نفسه، تفقد اللولبيات الثقافية بسرعة خصائصها المورفولوجية والمسببة للأمراض. بالإضافة إلى الأشكال المذكورة أعلاه من اللولبية، تم افتراض وجود أشكال حبيبية وغير مرئية قابلة للترشيح من اللولبية الشاحبة.
خارج الجسم، اللولبية الشاحبة حساسة جدًا للمؤثرات الخارجية والمواد الكيميائية والتجفيف والتدفئة والتعرض لأشعة الشمس. على الأدوات المنزلية، تحتفظ اللولبية الشاحبة بضراوتها حتى تجف. تزيد درجة الحرارة التي تتراوح بين 40-42 درجة مئوية في البداية من نشاط اللولبيات ومن ثم تؤدي إلى موتها؛ فالتسخين إلى 60 درجة مئوية يقتلهم في غضون 15 دقيقة، وإلى 100 درجة مئوية يقتلهم على الفور. درجات الحرارة المنخفضة ليس لها تأثير ضار على اللولبية الشاحبة، وحاليًا، تخزين اللولبيات في بيئة خالية من الأكسجين عند درجات حرارة تتراوح من -20 إلى -70 درجة مئوية أو المجففة المجمدة هي طريقة مقبولة بشكل عام للحفاظ على السلالات المسببة للأمراض.
المرضية (ماذا يحدث؟) أثناء مرض الزهري الأولي:إن رد فعل جسم المريض تجاه إدخال اللولبية الشاحبة معقد ومتنوع ولم تتم دراسته بشكل كافٍ. تحدث العدوى نتيجة لاختراق اللولبية الشاحبة عبر الجلد أو الغشاء المخاطي، وعادةً ما تكون سلامتها معرضة للخطر. ومع ذلك، يعترف عدد من المؤلفين بإمكانية إدخال اللولبية من خلال غشاء مخاطي سليم. وفي الوقت نفسه، من المعروف أنه في مصل الدم لدى الأفراد الأصحاء هناك عوامل لها نشاط مثبط ضد اللولبية الشاحبة. إلى جانب عوامل أخرى، فإنها تجعل من الممكن تفسير سبب عدم ملاحظة العدوى دائمًا عند الاتصال بشخص مريض. طبيب الزهري المحلي م. يعتقد ميليتش، استنادا إلى بياناته الخاصة وتحليل الأدبيات، أن العدوى قد لا تحدث في 49-57٪ من الحالات. يتم تفسير الاختلاف من خلال تكرار الجماع، وطبيعة مرض الزهري وتوطينه، ووجود بوابة دخول في الشريك وعدد اللولبيات الشاحبة التي اخترقت الجسم. وبالتالي، فإن أحد العوامل المسببة للأمراض المهمة في حدوث مرض الزهري هو حالة الجهاز المناعي، الذي يختلف توتره ونشاطه اعتمادًا على درجة ضراوة العدوى. لذلك، لا يتم مناقشة إمكانية عدم الإصابة بالعدوى فحسب، بل أيضًا إمكانية الشفاء الذاتي، وهو ما يعتبر مقبولًا من الناحية النظرية.
أعراض مرض الزهري الأولي:التصنيف الدولي للأمراض مراجعة X التصنيف الإحصائي الدولي للأمراض والمشاكل الصحية ذات الصلة النسخة المراجعة العاشرة لعام 2006 يصنف حاليا مرض الزهري الأولي على النحو التالي.
- الزهري الأولي للأعضاء التناسلية.
- الزهري الأولي في منطقة الشرج.
- الزهري الأولي في التوطينات الأخرى.
في حالات استثنائية، يمكن أن يكون مرض الزهري الأولي بدون أعراض - ما يسمى مرض الزهري "مقطوع الرأس"..
تبدأ الفترة الأولية لمرض الزهري في المسار الكلاسيكي بعد 3-4 أسابيع من الإصابة وتستمر من 5 إلى 6 أسابيع. حاليًا، هناك تقصير (يصل إلى أسبوعين) أو إطالة (حتى 6 أشهر) في فترة حضانة مرض الزهري. قد يرتبط تمديد الوقت بتناول جرعة صغيرة من المضادات الحيوية من مجموعات التتراسيكلين والإريثروميسين (الماكروليدات) والبنسلين.
بعد 7-10 أيام من ظهور التأثير الأساسي (الآفة)، لوحظ زيادة في الغدد الليمفاوية الإربية (التهاب العقد اللمفية الزهري). وفي الوقت نفسه، تصبح التفاعلات المصلية الإيجابية لمرض الزهري. حتى في غياب العلاج، يحدث الشفاء في غضون شهر إلى شهرين مع ندبة سطحية تحتفظ بشكل القرحة.
الصورة السريرية لمرض الزهري الأولييتميز بظهور ورم الزهري الأولي (القرحة الصلبة)، والتهاب العقد اللمفية الإقليمية، وأحيانًا التهاب الأوعية اللمفاوية، الذي يتطور في الاتجاه من القرحة الصلبة إلى العقد الليمفاوية المتضخمة القريبة.
قرحةيتشكل في المرضى بعد نهاية فترة الحضانة ويقع في موقع إدخال اللولبية الشاحبة في الجلد أو الأغشية المخاطية. غالبًا ما يتم تحديد القريح الصلب على الجلد والأغشية المخاطية للأعضاء التناسلية (رأس القضيب، ومنطقة كيس القلفة، وفتحة الشرج عند المثليين جنسياً، والشفرين الكبيرين والصغيرين، والصوار الخلفي، ومنطقة عنق الرحم)، وفي كثير من الأحيان على الوركين والعانة والبطن. تحدث القرح خارج الأعضاء التناسلية، وهي أقل شيوعًا، على الشفاه واللسان واللوزتين والجفون والأصابع وأي منطقة أخرى من الجلد والأغشية المخاطية حيث حدث اختراق اللولبية الشاحبة. في هذه الحالات، يتحدثون عن الموقع خارج الأعضاء التناسلية لمرض الزهري الأولي. غالبًا ما لا يتم اكتشاف القرح الصلبة خارج الأعضاء التناسلية، وكذلك عندما تكون موضعية على عنق الرحم (وفقًا لبعض البيانات، في 11-12٪ من الحالات)، ولا يتم تشخيص مرض الزهري الأولي في الوقت المناسب. الصورة السريرية للقرحة، كقاعدة عامة، مميزة للغاية. في أغلب الأحيان هو تآكل فردي ذو شكل دائري أو بيضاوي منتظم، على شكل صحن ذو حدود واضحة وحادة، وعادة ما يكون بحجم الظفر الصغير، ولكن يمكن أن يكون أكبر. لون التآكلات أحمر لحمي أو مشابه للون الدهن الفاسد، الحواف مرتفعة قليلاً وتنزل بلطف إلى الأسفل (على شكل صحن). تكون إفرازات التآكل خطيرة وقليلة وتعطي القرحة مظهرًا لامعًا و"ملمعًا". العلامة الأكثر تميزًا للقرحة الصلبة هي ارتشاح ذو اتساق مرن كثيف، والذي يتم محسوسه عند قاعدة التآكل (ومن هنا جاء الاسم - القرحة القاسي). في القرح التقرحي، تبرز الحواف أعلى من الأسفل، ويكون الارتشاح أكثر وضوحًا. بعد الشفاء، تترك القرحة التقرحية ندبة، بينما تشفى القرحة التآكلية دون أن تترك أثرا. أقل شيوعا بكثير هي عدة قرح. يتميز مرض الزهري الأولي بألم طفيف أو غياب كامل للأحاسيس الذاتية. يمكن العثور بسهولة على اللولبية الشاحبة في إفرازات ورم الزهري الأولي عند فحصها في حقل مظلم.
في السنوات الأخيرة، زاد عدد التغييرات في الصورة السريرية للقرحة. إذا، وفقا للعديد من المؤلفين، كانت إحدى السمات المهمة للورم الزهري الأولي في السابق هي طبيعته الانفرادية (80-90٪ من الحالات)، ثم في العقود الأخيرة زاد عدد المرضى الذين يعانون من قرحتين أو أكثر بشكل ملحوظ. جنبا إلى جنب مع هذا، هناك زيادة كبيرة في نسبة القرح التقرحي ومضاعفاتها عن طريق العدوى القيحية. ارتفع عدد المرضى الذين يعانون من القرحة في منطقة الشرج التناسلي. ترتبط كمية معينة من القرحة في الفم والشرج بالانحراف الجنسي. وبالتالي فإن نسبة الإصابة بقرحة الفم تكون أعلى بكثير عند النساء. عند الرجال الذين يعانون من توطين خارج الأعضاء التناسلية، غالبًا ما توجد القرح في فتحة الشرج. إحدى سمات المسار الحديث لمرض الزهري الأولي هو عدم وجود ضغط محدد بوضوح في قاعدة ورم الزهري الأولي في بعض الحالات.
الأشكال غير النمطية من مرض الزهري الأولي نادرة نسبيًا؛ وعادةً ما تكون من عدة أنواع: التهاب اللوزة القرحةية، والقرحة المزمنة، والوذمة المتصلبة.
على الأصابع، يمكن أن تحدث القرحة الصلبة في الشكل السريري المعتاد، ولكنها يمكن أن تحدث بشكل غير نمطي (القرحة فيلون). ويلاحظ توطين القرحة بشكل رئيسي بين العاملين في المجال الطبي (مساعدي المختبرات، أطباء أمراض النساء، أطباء الأسنان، إلخ).
مجرم شانكرتشبه الصورة السريرية الباناريتيوم المبتذل لمسببات المكورات العقدية (تورم على شكل نادي في السلامية الطرفية ، ألم شديد) ، ومع ذلك ، يتم تسهيل التعرف على وجود تسلل كثيف ، وغياب الحمامي الالتهابية الحادة ، والأهم من ذلك ، وجود من التهاب العقد اللمفية الإقليمي المميز (في منطقة الغدد الليمفاوية الزندية).
الوذمة الانغماسيةكمظهر من مظاهر مرض الزهري الأولي، فهو يقع في منطقة الشفرين الكبيرين أو كيس الصفن أو القلفة، أي الأماكن التي يوجد بها عدد كبير من الأوعية اللمفاوية. ويلاحظ تورم هذه المناطق. تتميز بالضغط الواضح للأنسجة، عند الضغط عليها، لا تتشكل المسافات البادئة.
يتم تسهيل تشخيص القرحة غير النمطية على شكل وذمة تصلبية أيضًا من خلال وجود التهاب العقد اللمفية الإقليمي المميز وسجل التاريخ وبيانات فحص الشريك الجنسي والنتائج الإيجابية لاختبار الدم المصلي لمرض الزهري (في النصف الثاني من الفترة الأولية) .
في عدد من المرضى، يكون مرض الزهري الأولي معقدًا بسبب عدوى بكتيرية ثانوية مرتبطة به. في هذه الحالات نتحدث عن قرحة معقدة.
ل التهاب القرحة اللوزيةتتميز بتضخم وسماكة لوزة واحدة في حالة عدم وجود تآكل أو قرحة عليها (إذا كان هناك تآكل أو قرحة في لوزة الفترة الأولية لمرض الزهري، فإنهم يتحدثون عن ورم الزهري الأولي الموجود على اللوزتين).
عندما تكون القرحة الصلبة موضعية على اللوزتين، يمكن أن يكون لها أحد الأشكال الثلاثة: قرحية، تشبه التهاب الحلق (قرحة اللوزة) ومجتمعة: تقرحية على خلفية تشبه التهاب اللوزتين. في الشكل التقرحي، تكون اللوزتين متضخمة وكثيفة، وعلى هذه الخلفية هناك قرحة بيضاوية حمراء سمين ذات حواف مسطحة وناعمة. الغشاء المخاطي حول القرحة مفرط الدم.
في التهاب الحلق مثل القرحةلا يوجد تآكل أو قرحة، هناك تضخم ملحوظ في اللوزتين. يكتسب اللون الأحمر النحاسي وهو غير مؤلم وكثيف. تختلف العملية عن الذبحة الصدرية في آفة أحادية الجانب وغياب الألم واحتقان الدم الالتهابي الحاد. لا توجد أعراض عامة، ودرجة حرارة الجسم طبيعية.
لا توجد ظواهر التهابية واضحة في محيط اللوزتين، ويلاحظ وجود حدود حادة، ولا يوجد رد فعل لدرجة الحرارة ولا ألم عند البلع. عند تحسس اللوزتين بالملعقة، يتم الشعور بمرونتها. في هذه الحالات، يمكن العثور بسهولة على عدد كبير من اللولبيات الشاحبة على سطح اللوزتين (بعد التمسيد الخفيف بحلقة بلاتينية). يتم تسهيل التشخيص من خلال وجود التهاب الصلبة الإقليمي، وهو سمة من سمات الفترة الأولية لمرض الزهري، في الرقبة بزاوية الفك السفلي (العقد الليمفاوية بحجم حبة الفول الكبيرة إلى البندق، متنقلة، كثيفة الاتساق المرن، غير مدمجة مع المحيط الأنسجة، غير مؤلمة) وظهور تفاعلات الدم المصلية الإيجابية.
ل مضاعفات القرحةتشمل التهاب الحشفة، والتهاب القلفة و الحشفة، و الشبم، و البارافيموسيس، و الغرغرينا، و البلعمة. يعد التهاب الحشفة والتهاب الحشفة والقلفة من أكثر المضاعفات شيوعًا للقرحة. أنها تنشأ نتيجة لإضافة عدوى بكتيرية أو المشعرة. في هذه الحالات، يظهر تورم وحمامي ساطع ونقع الظهارة حول القرحة، ويصبح الإفراز على سطح القرحة قيحيًا مصليًا. الظرف الأخير يعقد بشكل كبير اكتشاف اللولبية الشاحبة وبالتالي التشخيص. للقضاء على الظواهر الالتهابية، يتم وصف المستحضرات بمحلول كلوريد الصوديوم متساوي التوتر (لمدة 1-2 أيام)، مما يجعل من الممكن في معظم الحالات إنشاء التشخيص الصحيح من خلال الدراسات المتكررة.
التهاب القلفة والحشفةيمكن أن يؤدي إلى تضييق تجويف القلفة، مما لا يسمح بفتح رأس القضيب. هذه الحالة تسمى الشبم. مع الشبم، بسبب تورم القلفة، يبدو القضيب متضخمًا ومحمرًا ومؤلمًا. لا يمكن فحص القرحة الصلبة، المتمركزة في هذه الحالات في التلم التاجي أو على الطبقة الداخلية من القلفة، بحثًا عن اللولبية الشاحبة. يتم تسهيل تشخيص مرض الزهري من خلال المظهر المميز للعقد الليمفاوية الإقليمية، حيث يتم البحث عن العامل الممرض. يمكن أن تؤدي محاولة فتح حشفة القضيب بالقوة في وجود الشبم إلى مضاعفات أخرى تسمى البارافيموسيس ("الشنطة")، حيث تضغط حلقة القلفة المنتفخة والمخترقة على حشفة القضيب. نتيجة للانتهاك الميكانيكي للدورة الدموية والليمفاوية، يزداد التورم. إذا لم يتم اتخاذ التدابير في الوقت المناسب، قد يحدث نخر في أنسجة حشفة القضيب وتجويف القلفة. في المراحل الأولى من الجُلاع، يحاول الطبيب، بعد إطلاق سائل مصلي من التجويف الوذمي للقلفة (الذي يتم من خلاله ثقب الجلد الرقيق بشكل متكرر بإبرة معقمة)، "تصغير" الرأس. إذا لم يكن هناك تأثير، يجب قطع القلفة.
المضاعفات الأكثر خطورة ولكنها نادرة أيضًا للقرحة هي الغرغريناو الفاجدينية. وقد لوحظت في المرضى الضعفاء ومدمني الكحول نتيجة لإضافة عدوى داء المغزليات. تتشكل قشرة سوداء أو قذرة على سطح القرحة (الغرغرينا)، والتي يمكن أن تنتشر إلى ما بعد الورم الزهري الأولي (البلعمة). توجد تحت القشرة قرحة واسعة النطاق، وقد تكون العملية نفسها مصحوبة بالحمى والقشعريرة والصداع وظواهر عامة أخرى. بعد شفاء قرحة الغرغرينا، تبقى ندبة خشنة.
التهاب العقد اللمفية الإقليمية (التهاب العقد اللمفية)هو ثاني أهم أعراض مرض الزهري الأولي. تظهر بعد 7-10 أيام من ظهور القرحة. منذ زمن ريكور، أُعطي التهاب تصلب العقد الإقليمي الاسم ذو المعنى "الدبل المصاحب". كتب ريكور: "إنه (skleradenite) هو الرفيق المخلص للقرحة، فهو يرافقه دائمًا، ويتبع القرحة مثل الظل بشكل قاتل... لا توجد قرحة صلبة بدون الدبل." لاحظ فورنييه عدم وجود التهاب تصلب العقد الإقليمي في 0.06% فقط من 5000 مريض يعانون من مرض الزهري النشط الأولي. ومع ذلك، في العقود الأخيرة، وفقا لعدد من المؤلفين، فإن التهاب الصلبة الإقليمية غائب في 1.3-8٪ من المرضى الذين يعانون من مرض الزهري الأولي.
تتضخم الغدد الليمفاوية الأقرب إلى القريح (في أغلب الأحيان الإربية) إلى حجم حبة الفول أو البندق، وتصبح مرنة بكثافة، ولا تندمج مع بعضها البعض، ولا مع الأنسجة والجلد المحيط بها، وتكون غير مؤلمة. لا يتغير الجلد فوقهم. يستمر التهاب العقد اللمفية الإقليمي لفترة طويلة ويختفي ببطء، حتى على الرغم من العلاج المحدد. عندما يتم تحديد القرح الصلبة في عنق الرحم وعلى الأغشية المخاطية للمستقيم، فإنه ليس من الممكن تحديد التهاب العقد اللمفية الإقليمية سريريا، لأنه في هذه الحالات تتضخم الغدد الليمفاوية الموجودة في تجويف الحوض.
عندما يكون الورم الزهري الأولي موضعيًا على الأعضاء التناسلية، يكون التهاب العقد اللمفية الإربية ثنائيًا في أغلب الأحيان (حتى في الحالات التي تكون فيها القرحة موجودة على جانب واحد). يحدث هذا بسبب وجود مفاغرات متطورة في الجهاز اللمفاوي. التهاب العقد اللمفية من جانب واحد أقل شيوعًا، وعادةً ما يتم ملاحظته على الجانب الذي توجد فيه القرحة، وكاستثناء فقط فهو ذو طبيعة "متقاطعة"، أي يقع على الجانب المقابل للقرحة. في الآونة الأخيرة، زاد بشكل ملحوظ عدد المرضى الذين يعانون من التهاب العقد اللمفية من جانب واحد (وفقًا لـ Yu.K. Skripkin، فإنهم يشكلون 27٪ من المرضى الذين يعانون من القرحة).
التهاب الأوعية اللمفاوية الزهري(التهاب الأوعية اللمفاوية) هو العرض الثالث لمرض الزهري الأولي. يتطور على شكل حبل كثيف وغير مؤلم بحجم مسبار الكتلة. في بعض الأحيان تتشكل سماكات صغيرة واضحة الشكل على طول الحبل. في حوالي 40٪ من الرجال، يقع التهاب الأوعية اللمفاوية في منطقة السطح الأمامي للقضيب (مع القرحة التناسلية).
آفات الغشاء المخاطي للفم هي الأكثر شيوعا. يمكن أن تحدث القرح الصلبة على أي جزء من الحدود الحمراء للشفاه أو الغشاء المخاطي للفم، ولكنها غالبًا ما تكون موضعية على الشفاه واللسان واللوزتين.
يبدأ تطور القرحة الصلبة على الشفة أو الغشاء المخاطي للفم، كما هو الحال في أماكن أخرى، بظهور احمرار محدود، عند قاعدته، خلال 2-3 أيام، يحدث الضغط بسبب الارتشاح الالتهابي. يزداد هذا الضغط المحدود تدريجياً ويصل قطره عادة إلى 1-2 سم. في الجزء المركزي من الآفة، يحدث نخر ويتشكل تآكل اللحم الأحمر، في كثير من الأحيان قرحة. بعد أن تصل إلى النمو الكامل في غضون أسبوع إلى أسبوعين، تظهر عادةً القرحة الصلبة على الغشاء المخاطي على شكل تآكل أو تآكل أحمر اللون غير مؤلم أو دائري أو بيضاوي مع حواف على شكل صحن يتراوح حجمها من 3 ملم (القرحة القزمة) إلى 1.5 سم. في القطر مع تسلل مرن كثيف في القاعدة. عند كشط سطح القرحة، يتم اكتشاف اللولبية الشاحبة بسهولة. يتم تغطية بعض التآكلات بطبقة بيضاء رمادية. عندما تكون القرحة موجودة على الشفاه، يتشكل في بعض الأحيان تورم كبير، ونتيجة لذلك تتدلى الشفة، وتستمر القرحة لفترة أطول من الأماكن الأخرى. في كثير من الأحيان تتطور قرح صلبة واحدة، وفي كثير من الأحيان - اثنان أو أكثر. في حالة حدوث عدوى ثانوية، قد يتعمق التآكل، مما يؤدي إلى تكوين قرحة ذات طبقة نخرية رمادية قذرة.
عندما تكون القرح موضعية على الشفاه أو الغشاء المخاطي للفم، يتطور التهاب العقد اللمفية الإقليمية بعد 5-7 أيام من ظهورها. في هذه الحالة، عادة ما تتضخم الغدد الليمفاوية العقلية وتحت الفك السفلي. وهي ذات اتساق مرن كثيف، ومتحركة، وغير ملحومة، وغير مؤلمة. ومع ذلك، في حالة وجود عدوى ثانوية أو لحظات مؤلمة بسبب تطور التهاب محيط الغدد، قد تصبح الغدد الليمفاوية الإقليمية مؤلمة. في وقت واحد مع الغدد الليمفاوية تحت الفك السفلي والعقلية، قد تتضخم الغدد الليمفاوية العنقية السطحية والقذالية.
أشكال غير نمطية من مرض الزهري الأولييتم العثور عليها عندما تكون القرح الصلبة موضعية في زوايا الفم واللثة والطيات الانتقالية واللسان واللوزتين. في زوايا الفم وفي منطقة الطيات الانتقالية تأخذ القرح الصلبة مظهر الشق، لكن عندما تتمدد الطية التي توجد فيها القرح الصلبة يتحدد مخططها البيضاوي. عندما توجد قرحة صلبة في زاوية الفم، يمكن أن تشبه المربيات سريريًا، والتي تتميز بعدم وجود ضغط في القاعدة.
على اللسان، عادة ما تكون القرح الصلبة انفرادية وتحدث في أغلب الأحيان في الثلث الأوسط. بالإضافة إلى الأشكال التآكلية والتقرحية، عند الأشخاص ذوي اللسان المطوي، عندما تتوضع القرحة الصلبة على طول الطيات، يمكن ملاحظة شكل يشبه الشق. عندما توجد قرحة صلبة في الجزء الخلفي من اللسان، بسبب ارتشاح كبير في القاعدة، تبرز القرحة بشكل حاد فوق الأنسجة المحيطة، ويحدث تآكل لحمي أحمر على سطحها. الجدير بالذكر هو عدم وجود التهاب حول القرحة وعدم ألمها. القرح الصلبة في منطقة اللثة لها مظهر تآكل ناعم أحمر فاتح يحيط بأسنانين على شكل هلال. يشبه الشكل التقرحي لقرح اللثة إلى حد كبير التقرح المبتذل وليس له أي علامات مميزة لمرض الزهري الأولي. يتم تسهيل التشخيص من خلال وجود الدبل في منطقة تحت الفك السفلي.
تشخيص مرض الزهري الأولي:يتم التشخيص بناءً على الصورة السريرية والتأكيد المختبري بأي من الطرق التالية:
- البحث الميداني المظلم
- السيد
- ريف، إليسا، آر بي جي إيه
يجب أن يؤخذ في الاعتبار أنه على الرغم من عدم وجود تقسيم لمرض الزهري الأولي في التصنيف الحديث إلى سلبي مصلي وإيجابي مصلي، إلا أنه في غضون 7 إلى 14 يومًا يمكن أن تكون الاختبارات المصلية سلبية.
علاج مرض الزهري الأولي:توصي منظمة الصحة العالمية بأنه في حالة وجود صورة سريرية مميزة، يجب معالجة مرض الزهري الأولي دون تأكيد المختبر للتشخيص.
علاج مرض الزهرييتكون من استخدام أدوية البنسلين المتينة في أغلب الأحيان وفقًا للطرق القياسية ؛ في حالة عدم تحمل البنسلين ، يتم وصف الأدوية الاحتياطية.
معايير العلاج:اختفاء المظاهر السريرية، تسمم في غضون سنة بعد العلاج.
الشركاء الجنسيين:يتم فحصهم دون فشل، في حالة عدم وجود علامات المرض والتفاعلات المصلية السلبية، أو يخضعون للمراقبة السريرية والمصلية لمدة 3 أشهر، أو يتلقون علاجًا وقائيًا.
مرض الزهري مرض خطير يتميز بتلف الجلد والأغشية المخاطية والأعضاء الداخلية للإنسان.
ويصنف على أنه مرض كلاسيكي ينتقل عن طريق الاتصال الجنسي. يمكن أن يؤدي الاتصال الجنسي غير المحمي مع شريك جنسي غير موثوق به أو غير رسمي إلى الإصابة بمرض الزهري.
أعراض مرض الزهري متنوعة للغاية، ومظاهر المرض تعتمد إلى حد كبير على فترة وجوده. في السابق، كانت هذه العدوى تعتبر غير قابلة للشفاء، ولكن في الوقت الحاضر يمكن علاجها بنجاح بالمضادات الحيوية.
كيف ينتقل مرض الزهري؟
في معظم الحالات، ينتقل مرض الزهري عن طريق الاتصال الجنسي في المهبل أو الفم أو المستقيم. تدخل اللولبية الجسم من خلال عيوب طفيفة في الغشاء المخاطي للجهاز التناسلي.
ومع ذلك، هناك حالات إصابة بالوسائل المنزلية - ينتقل المرض من شريك إلى آخر عن طريق اللعاب أثناء القبلة، من خلال الأشياء الشائعة التي يوجد عليها إفرازات غير مجففة تحتوي على اللولبية الشاحبة. في بعض الأحيان يمكن أن يكون سبب العدوى هو نقل الدم المصاب.
العوامل الممرضة
كائن حي دقيق متنقل من رتبة اللولبيات، اللولبية الشاحبة هو العامل المسبب لمرض الزهري لدى النساء والرجال. تم اكتشافه في عام 1905 من قبل علماء الأحياء الدقيقة الألمان فريتز شودين (الألماني فريتز ريتشارد شودين، 1871-1906) وإريك هوفمان (الألماني إريك هوفمان، 1863-1959).
فترة الحضانة
في المتوسط، هو 4-5 أسابيع، في بعض الحالات تكون فترة حضانة مرض الزهري أقصر، وأحيانا أطول (تصل إلى 3-4 أشهر). عادة ما يكون بدون أعراض.
وقد تزيد فترة الحضانة إذا تناول المريض أي مضادات حيوية بسبب أمراض معدية أخرى. خلال فترة الحضانة، ستظهر نتائج الاختبار نتيجة سلبية.
أعراض مرض الزهري
يعتمد مسار مرض الزهري وأعراضه المميزة على مرحلة التطور التي يقع فيها. ومع ذلك، يمكن أن تكون الأعراض لدى النساء والرجال متنوعة للغاية.
في المجموع، من المعتاد التمييز بين 4 مراحل من المرض - بدءا من فترة الحضانة وتنتهي بمرض الزهري الثالثي.
العلامات الأولى لمرض الزهري تظهر بعد نهاية فترة الحضانة (تحدث بدون أعراض) وبداية المرحلة الأولى. ويسمى مرض الزهري الأولي، والذي سنتحدث عنه أدناه.
مرض الزهري الأولي
إن ظهور قرحة صلبة غير مؤلمة على الشفرين عند النساء أو حشفة القضيب عند الرجال هو العلامة الأولى لمرض الزهري. لها قاعدة كثيفة وحواف ناعمة وقاع بني-أحمر.
تتشكل القرحة في مكان تغلغل العامل الممرض في الجسم، وقد تكون هذه أماكن أخرى، ولكن في أغلب الأحيان تتشكل القرح على الأعضاء التناسلية للرجل أو المرأة، لأن الطريق الرئيسي لانتقال المرض هو من خلال الجماع.
بعد 7-14 يومًا من ظهور القرحة الصلبة، تبدأ الغدد الليمفاوية الأقرب إليها في التضخم. هذه علامة على أن الثلاثيات تنتشر في جميع أنحاء الجسم من خلال مجرى الدم وتؤثر على الأعضاء والأنظمة الداخلية للشخص. تشفى القرحة من تلقاء نفسها خلال 20 إلى 40 يومًا بعد ظهورها. ومع ذلك، لا يمكن اعتبار ذلك علاجًا للمرض؛ بل تتطور العدوى.
في نهاية الفترة الأولية قد تظهر أعراض محددة:
- الضعف والأرق.
- الصداع وفقدان الشهية.
- حمى منخفضة؛
- ألم في العضلات والمفاصل.
تنقسم الفترة الأولية للمرض إلى سلبية مصلية، عندما تكون تفاعلات الدم المصلية القياسية سلبية (أول ثلاثة إلى أربعة أسابيع بعد ظهور القرحة) وإيجابية مصليا، عندما تكون تفاعلات الدم إيجابية.
مرض الزهري الثانوي
وبعد انتهاء المرحلة الأولى من المرض، يبدأ مرض الزهري الثانوي. الأعراض المميزة في هذه اللحظة هي ظهور طفح جلدي شاحب متناظر في جميع أنحاء الجسم، بما في ذلك الراحتين والأخمصين. وهذا لا يسبب أي ألم. ولكنها العلامة الأولى لمرض الزهري الثانوي، والذي يحدث بعد 8-11 أسبوع من ظهور القرح الأولى على جسم المريض.
إذا لم يتم علاج المرض في هذه المرحلة، فمع مرور الوقت يختفي الطفح الجلدي ويتدفق مرض الزهري إلى مرحلة كامنة، والتي يمكن أن تستمر لمدة تصل إلى 4 سنوات. وبعد فترة زمنية معينة، ينتكس المرض.
في هذه المرحلة، يكون عدد الطفح الجلدي أقل ويتلاشى أكثر. يحدث الطفح الجلدي غالبًا في المناطق التي يتعرض فيها الجلد لضغط ميكانيكي - على الأسطح الباسطة، في الطيات الإربية، تحت الغدد الثديية، في الطية بين الألوية، على الأغشية المخاطية. في هذه الحالة، من الممكن تساقط الشعر على الرأس، وكذلك ظهور نمو بلون اللحم على الأعضاء التناسلية وفي فتحة الشرج.

الزهري الثالثي
اليوم، لحسن الحظ، العدوى في المرحلة الثالثة من التطور أمر نادر الحدوث.
ومع ذلك، إذا لم يتم علاج المرض في الوقت المناسب، بعد 3-5 سنوات أو أكثر من لحظة الإصابة، تبدأ الفترة الثالثة من مرض الزهري. في هذه المرحلة، تؤثر العدوى على الأعضاء الداخلية، وتتشكل بؤر (البدر) على الجلد والأغشية المخاطية والقلب والكبد والدماغ والرئتين والعظام والعينين. قد يغوص جسر الأنف، ويدخل الطعام إلى الأنف عند تناول الطعام.
ترتبط أعراض مرض الزهري الثالثي بموت الخلايا العصبية في الدماغ والحبل الشوكي، ونتيجة لذلك، في المرحلة الثالثة المتقدمة، يمكن أن يحدث الخرف والشلل التدريجي. قد يكون رد فعل واسرمان والاختبارات الأخرى إيجابية أو سلبية بشكل ضعيف.
لا تنتظر تطور المرحلة الأخيرة من المرض، وعند ظهور الأعراض الأولى المزعجة يجب استشارة الطبيب على الفور.
التشخيص
يعتمد تشخيص مرض الزهري بشكل مباشر على المرحلة التي وصل إليها. وسوف يعتمد على أعراض المريض والاختبارات التي تم الحصول عليها.
وفي حالة المرحلة الأولية يتم فحص القرح الصلبة والعقد الليمفاوية. في المرحلة التالية، يتم فحص المناطق المصابة من الجلد وحطاطات الأغشية المخاطية. بشكل عام، يتم استخدام طرق البحث البكتريولوجية والمناعية والمصلية وغيرها لتشخيص العدوى. ويجب الأخذ في الاعتبار أنه في مراحل معينة من المرض، قد تكون نتائج اختبار مرض الزهري سلبية في وجود المرض، مما يجعل من الصعب تشخيص الإصابة.
لتأكيد التشخيص، يتم إجراء تفاعل فاسرمان محدد، ولكنه غالبًا ما يعطي نتائج اختبار خاطئة. لذلك، لتشخيص مرض الزهري، من الضروري استخدام عدة أنواع من الاختبارات في وقت واحد - RIF، ELISA، RIBT، RPGA، طريقة الفحص المجهري، تحليل PCR.

علاج مرض الزهري
عند النساء والرجال، يجب أن يكون علاج مرض الزهري شاملاً وفرديًا. يعد هذا أحد أخطر الأمراض التي تنتقل عن طريق الاتصال الجنسي، ويؤدي إلى عواقب وخيمة إذا لم يتم علاجه بشكل صحيح، لذلك لا ينبغي بأي حال من الأحوال العلاج الذاتي في المنزل.
أساس علاج مرض الزهري هو المضادات الحيوية، والتي بفضلها تقترب فعالية العلاج من 100٪. يمكن علاج المريض في العيادة الخارجية، تحت إشراف الطبيب الذي يصف العلاج الشامل والفردي. اليوم، تُستخدم مشتقات البنسلين بجرعات كافية (بنزيل بنسلين) في العلاج المضاد للزهري. التوقف المبكر عن العلاج أمر غير مقبول، فمن الضروري إكمال الدورة العلاجية الكاملة.
وفقًا لتقدير الطبيب المعالج، يمكن وصف العلاج المكمل بالمضادات الحيوية - أجهزة المناعة، والفيتامينات، والعلاج الطبيعي، وما إلى ذلك. أثناء العلاج، يمنع منعا باتا أي اتصال جنسي والكحول لرجل أو امرأة. بعد الانتهاء من العلاج، من الضروري الخضوع لاختبارات المراقبة. قد تكون هذه اختبارات دم كمية غير اللولبية (على سبيل المثال، RW مع مستضد الكارديوليبين).
عواقب
عادة ما تشمل عواقب مرض الزهري المعالج انخفاض المناعة، ومشاكل في نظام الغدد الصماء، وآفات الكروموسومات متفاوتة الخطورة. بالإضافة إلى ذلك، بعد علاج اللولبية الشاحبة، يبقى رد فعل ضئيل في الدم، والذي قد لا يختفي حتى نهاية الحياة.
إذا لم يتم اكتشاف مرض الزهري وعلاجه، فمن الممكن أن يتطور إلى المرحلة الثالثة (المتأخرة)، وهي المرحلة الأكثر تدميراً.
مضاعفات المرحلة المتأخرةيشمل:
- اللثة، تقرحات كبيرة داخل الجسم أو على الجلد. وبعض هذه الصمغات "تتحلل" دون أن تترك آثاراً؛ وبدلاً من الباقي تتشكل قرح الزهري، مما يؤدي إلى تليين الأنسجة وتدميرها، بما في ذلك عظام الجمجمة. اتضح أن الشخص ببساطة يتعفن على قيد الحياة.
- آفات الجهاز العصبي (كامنة، حادة معممة، تحت الحاد (القاعدية)، استسقاء الرأس الزهري، الزهري السحائي الوعائي المبكر، التهاب السحايا، التهاب العصب، التهاب النخاع الشوكي، الشلل، وما إلى ذلك)؛
- الزهري العصبي، الذي يؤثر على الدماغ أو الغشاء الذي يغطي الدماغ.
إذا حدثت عدوى اللولبية الشاحبة أثناء الحمل، فقد تظهر عواقب العدوى لدى الطفل الذي يتلقى اللولبية الشاحبة عبر مشيمة الأم.
وقاية
الوقاية الأكثر موثوقية من مرض الزهري هي استخدام الواقي الذكري. من الضروري إجراء الفحص في الوقت المناسب في حالة الاتصال بأشخاص مصابين. ومن الممكن أيضًا استخدام الأدوية المطهرة (السداسية، وما إلى ذلك).
إذا اكتشفت وجود عدوى في نفسك، فمن المهم إبلاغ جميع شركائك الجنسيين حتى يخضعوا أيضًا للفحص المناسب.
تنبؤ بالمناخ
تشخيص المرض مواتية في معظم الحالات. التشخيص في الوقت المناسب والعلاج المناسب يؤدي إلى الشفاء التام. ومع ذلك، مع مسار مزمن طويل الأمد وفي حالات إصابة الجنين في الرحم، تتطور تغييرات مستمرة لا رجعة فيها، مما يؤدي إلى الإعاقة.
- مما يتكون السكر ما هي العناصر التي يتكون منها السكر؟
- فرنسا في منتصف القرن السابع عشر
- جائزة نوبل في الفيزياء
- كيفية طبخ النقانق محلية الصنع وصفة النقانق في المنزل
- قائمة احتفالية للضيوف في عيد ميلادك
- متشنج (تركيا، الدجاج، لحم البقر، لحم الضأن، لحم الخنزير) ما يسمى متشنج؟
- قائمة الميزانية للعام الجديد
- الطماطم المخللة لفصل الشتاء - كيفية تحضير الطماطم بشكل صحيح ولذيذ في المنزل
- درس في الشجاعة "إهداء لذكرى أبطال الحرب الوطنية العظمى" درس في الشجاعة في يوم النصر هذا
- ملخص الدرس حول موضوع "الطيور الشتوية"
- ملخص العقد لأطفال المجموعة الأكبر سنا في dou logopunkt
- وصفة الدجاج بالكريمة في المقلاة وصفة الدجاج بالكريمة في المقلاة
- مرض الزهري الأولي
- الزهري الأولي وملامح مساره عند الرجال والنساء
- خلل المفاصل: العلاج والأعراض والأسباب داء المفصل الليفي في مفصل الكاحل
- مرض تقسط المفاصل علاج تقسط مفصل الورك
- وصفة ليشو الشتاء خطوة بخطوة مع الصور
- الكتب البولندية الأدب الكلاسيكي البولندي
- الحبوب العلفية: الوصف
- سيرة جاك دريدا ممثل جاك دريدا