ஹைபர்கேமியாவின் அறிகுறிகளை அறிந்து கொள்வது ஏன் முக்கியம்? ஹைபர்கேமியா என்றால் என்ன? ஹைபர்கேமியாவை ஏற்படுத்தும் மருந்துகள்
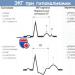
ஹைபர்கேலீமியா ECG இல் ஏற்படும் மாற்றங்களின் சிறப்பியல்பு வரிசையுடன் தொடர்புடையது. ஒரு குடிசை வடிவில் T அலையின் உச்சம் குறுகுவதும் கூர்மைப்படுத்துவதும் ஆரம்பகால வெளிப்பாடு ஆகும்.
இந்த கட்டத்தில் QT இடைவெளி குறைகிறது, இது PD இன் கால அளவு குறைகிறது. வளரும் எக்ஸ்ட்ராசெல்லுலர் ஹைபர்கேமியா ஏட்ரியா மற்றும் வென்ட்ரிக்கிள்களின் ஓய்வு சவ்வு திறனைக் குறைக்கிறது, இதனால் சோடியம் சேனல்களை செயலிழக்கச் செய்கிறது, இது Vmax மற்றும் கடத்தல் வேகத்தைக் குறைக்கிறது. QRS வளாகம் விரிவடையத் தொடங்குகிறது, மேலும் P அலையின் வீச்சு குறைகிறது. PR இடைவெளியின் நீடிப்பு ஏற்படலாம், இது சில சமயங்களில் இரண்டாவது அல்லது மூன்றாம் டிகிரி AV பிளாக் ஆகும்.
பி அலைகள் முழுமையாக மறைதல்நோடல் மாற்று தாளத்துடன் அல்லது சினோவென்ட்ரிகுலர் கடத்தல் என்று அழைக்கப்படுவதோடு தொடர்புடையதாக இருக்கலாம் (சினோவென்ட்ரிகுலர் கடத்துதலுடன், ஏட்ரியல் மயோர்கார்டியம் ஒரு அப்படியே கடத்தும் அமைப்புடன் எந்த உற்சாகமும் இல்லை.
இந்த வழக்கில், சைனஸ் கணுவிலிருந்து தூண்டுதல் ஒரு சூடோவென்ட்ரிகுலர் உருவாக்கம் மூலம் ஏவி சந்திப்பு வழியாக வென்ட்ரிக்கிள்களுக்கு நடத்தப்படுகிறது - ஈசிஜியில் பி அலை இல்லாமல் - குறுகிய வென்ட்ரிகுலர் வளாகங்களுடன் ரிதம்.
இது உடற்பயிற்சியின் போது அதிகரிக்கும் "மறைக்கப்பட்ட சைனஸ் ரிதம்" ஆகும்).
பிந்தைய காலகட்டத்தில்ஹைபர்கேமியாவின் வளர்ச்சியில், சைனஸ் தூண்டுதல் SA முனையிலிருந்து AV முனைக்கு நடத்தப்படுகிறது, ஆனால் தெளிவான P அலை உருவாகவில்லை.
மிதமான முதல் கடுமையான ஹைபர்கேமியா சில சமயங்களில் வலது ப்ரீகார்டியல் லீட்களில் (V1 மற்றும் V2) ST உயரமாக வெளிப்படுகிறது மற்றும் ப்ருகாடா நோய்க்குறியில் காணப்படும் இஸ்கிமிக் கரண்ட் காயம் அல்லது உள்ளமைவைப் பிரதிபலிக்கிறது. இருப்பினும், கடுமையான ஹைபர்கேமியாவில் கூட வித்தியாசமான அல்லது கண்டறியப்படாத ECG மாற்றங்கள் இருக்கலாம்.
சில கூடுதல் நிலைமைகளின் முன்னிலையில் மிகக் கடுமையான ஹைபர்கேமியா அசிஸ்டோலுக்கு வழிவகுக்கிறது, சில சமயங்களில் மெதுவான அலை போன்ற (சைனூசாய்டல்) வென்ட்ரிகுலர் படபடப்புக்கு முன்னதாக இருக்கும்.

முக்கோணம், உயரமான, கூர்மையான டி அலைகள் (ஹைபர்கேமியாவின் விளைவாக), நீளமான (ஹைபோகால்சீமியாவின் விளைவாக) மற்றும் எல்விஹெச் (தமனி உயர் இரத்த அழுத்தத்தின் விளைவாக) ஆகியவை நீண்டகால சிறுநீரக செயலிழப்புக்கான அறிகுறியாகும்.
மின் இயற்பியல் மாற்றங்களின் விளைவாக, ஹைபோகாலேமியாவுடன் தொடர்புடையது, மாறாக, CMC சவ்வுகளின் ஹைப்பர்போலரைசேஷன் ஏற்படுகிறது மற்றும் AP இன் கால அளவு அதிகரிக்கிறது. தட்டையான T அலைகள் மற்றும் பெரிதாக்கப்பட்ட U அலைகள் கொண்ட ST மனச்சோர்வு இந்த அசாதாரணத்தின் முக்கிய ECG அறிகுறியாகும். U அலைகள் T அலைகளின் வீச்சுக்கு அதிகமாக இருக்கலாம்.
மருத்துவ ரீதியாக, டி அலை பிரிப்புமற்றும் மேற்பரப்பு ECG களில் U அலைகள் கடினமாக இருக்கலாம் அல்லது சாத்தியமற்றதாக இருக்கலாம். ஹைபோகாலேமியா மற்றும் பிற நோயியல் நிலைகளில் காணக்கூடிய U அலை உண்மையில் T அலையின் ஒரு பகுதியாக இருக்கலாம், இதன் வடிவம் M செல்கள் அல்லது மிட்மாகார்டியல் செல்கள் மற்றும் அருகிலுள்ள மாரடைப்பு அடுக்குகளுக்கு இடையிலான மின்னழுத்த சாய்வின் செல்வாக்கின் கீழ் மாறுகிறது.
வாங்கிய நீண்ட QT(U) நோய்க்குறியின் ஒரு பகுதியாக ஹைபோகாலேமியாவின் காரணமாக நீடித்த மறுதுருவப்படுத்தல், டார்சேட்ஸ் டி பாயின்ட்ஸ் டாக்ரிக்கார்டியாவை முன்வைக்கிறது. டிஜிட்டலிஸ் எடுத்துக் கொள்ளும்போது ஹைபோகாலேமியாவும் டாக்யாரித்மியாஸ் ஏற்படுவதற்கான வாய்ப்பை அதிகரிக்கிறது.
எலக்ட்ரோலைட் தொந்தரவுகளுக்கான ஈசிஜி டிகோடிங்கின் கல்வி வீடியோ
பார்ப்பதில் சிக்கல் இருந்தால், பக்கத்திலிருந்து வீடியோவைப் பதிவிறக்கவும்- ஹைபர்கேமியா என்றால் என்ன
- ஹைபர்கேமியாவுக்கு என்ன காரணம்
- ஹைபர்கேலீமியாவின் அறிகுறிகள்
- ஹைபர்கேலீமியா நோய் கண்டறிதல்
- ஹைபர்கேலீமியா சிகிச்சை
ஹைபர்கேமியா என்றால் என்ன
ஹைபர்கேலீமியாபிளாஸ்மா பொட்டாசியம் செறிவு 5 மிமீல்/லிக்கு மேல் இருக்கும் நிலை. இது உயிரணுக்களில் இருந்து பொட்டாசியம் வெளியீடு அல்லது சிறுநீரகங்களால் பொட்டாசியம் வெளியேற்றத்தை மீறுவதன் விளைவாக ஏற்படுகிறது.
அசாதாரண பொட்டாசியம் அளவுகள் முன்னணி II இல் ECG மாற்றங்களால் விரைவாக சமிக்ஞை செய்யப்படுகின்றன. ஹைபர்கேலீமியா கூர்மையான T அலைகளை உருவாக்குகிறது, அதே சமயம் ஹைபோகாலேமியா தட்டையான T அலைகளையும் U அலைகளையும் உருவாக்குகிறது.
ஹைபர்கேமியாவுக்கு என்ன காரணம்
உயிரணுக்களில் இருந்து பொட்டாசியம் வெளியேறுதல் அல்லது சிறுநீரகங்களால் பொட்டாசியம் வெளியேற்றம் குறைவதால் ஹைபர்கேமியா ஏற்படுகிறது. அதிகரித்த பொட்டாசியம் உட்கொள்ளல் அரிதாகவே ஹைபர்கேமியாவின் ஒரே காரணமாகும், ஏனெனில் தகவமைப்பு வழிமுறைகள் காரணமாக அதன் வெளியேற்றம் வேகமாக அதிகரிக்கிறது.
ஐட்ரோஜெனிக் ஹைபர்கேமியா அதிகப்படியான பெற்றோர் பொட்டாசியம் நிர்வாகத்தின் விளைவாக ஏற்படுகிறது, குறிப்பாக நாள்பட்ட சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு.
இரத்தம் சேகரிக்கும் போது செல்களில் இருந்து பொட்டாசியம் வெளியேறுவதால் சூடோஹைபர்கேமியா ஏற்படுகிறது. வெனிபஞ்சர் நுட்பம் மீறப்பட்டால் (டூர்னிக்கெட் நீண்ட நேரம் இறுக்கப்பட்டால்), ஹீமோலிசிஸ், லுகோசைடோசிஸ், த்ரோம்போசைடோசிஸ் ஆகியவற்றில் இது கவனிக்கப்படுகிறது. கடைசி இரண்டு நிகழ்வுகளில், இரத்த உறைவு உருவாகும்போது பொட்டாசியம் செல்களை விட்டு வெளியேறுகிறது. நோயாளிக்கு ஹைபர்கேமியாவின் மருத்துவ வெளிப்பாடுகள் இல்லை மற்றும் அதன் வளர்ச்சிக்கான காரணங்கள் எதுவும் இல்லை என்றால் சூடோஹைபர்கேமியா சந்தேகிக்கப்பட வேண்டும். மேலும், இரத்தத்தை சரியாக எடுத்து, பொட்டாசியம் செறிவு பிளாஸ்மாவில் அளவிடப்பட்டால், சீரம் அல்ல, இந்த செறிவு சாதாரணமாக இருக்க வேண்டும்.
உயிரணுக்களில் இருந்து பொட்டாசியத்தின் வெளியீடு ஹீமோலிசிஸ், கட்டி சரிவு நோய்க்குறி, ராப்டோமயோலிசிஸ், வளர்சிதை மாற்ற அமிலத்தன்மை ஆகியவற்றுடன் ஹைட்ரஜன் அயனிகளை உள்நோக்கி எடுத்துக்கொள்வதால் (கரிம அயனிகளின் திரட்சியின் நிகழ்வுகளைத் தவிர), இன்சுலின் குறைபாடு மற்றும் பிளாஸ்மா ஹைபரோஸ்மோலலிட்டி (உதாரணமாக, ஹைப்பர் கிளைசீமியாவுடன்), பீட்டா-தடுப்பான்களுடன் சிகிச்சை (அரிதாக நிகழ்கிறது, ஆனால் பிற காரணிகளால் ஹைபர்கேமியாவுக்கு பங்களிக்கலாம்), சுக்ஸமெத்தோனியம் குளோரைடு (குறிப்பாக அதிர்ச்சி, தீக்காயங்கள், நரம்புத்தசை நோய்கள்) போன்ற டிப்போலரைசிங் தசை தளர்த்திகளின் பயன்பாடு.
உடல் செயல்பாடு தற்காலிக ஹைபர்கேமியாவை ஏற்படுத்துகிறது, அதைத் தொடர்ந்து ஹைபோகலீமியாவும் ஏற்படலாம்.
ஹைபர்கேலீமியாவின் ஒரு அரிய காரணம் குடும்ப ஹைபர்கேலமிக் கால முடக்கம் ஆகும். இந்த ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் நோய் ஸ்ட்ரைட்டட் தசை நார்களின் சோடியம் சேனல் புரதத்தில் ஒற்றை அமினோ அமில மாற்றத்தால் ஏற்படுகிறது. ஹைபர்கேமியாவின் வளர்ச்சியை ஊக்குவிக்கும் சூழ்நிலைகளில் ஏற்படும் தசை பலவீனம் அல்லது பக்கவாதத்தின் தாக்குதல்களால் இந்த நோய் வகைப்படுத்தப்படுகிறது (உதாரணமாக, உடல் செயல்பாடுகளின் போது).
Na+,K+-ATPase செயல்பாட்டின் ஒடுக்குமுறை காரணமாக கடுமையான கிளைகோசைடு போதையில் ஹைபர்கேலீமியாவும் காணப்படுகிறது.
நாள்பட்ட ஹைபர்கேமியா எப்போதுமே சிறுநீரகங்களால் பொட்டாசியம் வெளியேற்றம் குறைவதால் ஏற்படுகிறது, இதன் விளைவாக அதன் சுரப்பு வழிமுறைகளை மீறுவது அல்லது தொலைதூர நெஃப்ரானுக்குள் திரவத்தின் ஓட்டம் குறைகிறது. பிந்தைய காரணம் அரிதாகவே ஹைபர்கேமியாவுக்கு வழிவகுக்கிறது, ஆனால் புரதக் குறைபாடு (யூரியா வெளியேற்றம் குறைவதால்) மற்றும் ஹைபோவோலீமியா (தொலைதூர நெஃப்ரானுக்கு சோடியம் மற்றும் குளோரின் அயனிகளின் விநியோகம் குறைவதால்) நோயாளிகளுக்கு அதன் வளர்ச்சிக்கு பங்களிக்கும்.
சோடியம் அயனிகளின் மறுஉருவாக்கத்தில் குறைவு அல்லது குளோரின் அயனிகளின் மறுஉருவாக்கம் அதிகரிப்பதன் விளைவாக பொட்டாசியம் அயனிகளின் சுரப்பு குறைபாடு ஏற்படுகிறது. இரண்டும் கார்டிகல் சேகரிக்கும் குழாயில் உள்ள டிரான்ஸ்பிதெலியல் திறன் குறைவதற்கு வழிவகுக்கிறது.
ட்ரைமெத்தோபிரிம் மற்றும் பெண்டாமிடின் ஆகியவை தொலைதூர நெஃப்ரானில் சோடியம் மறுஉருவாக்கத்தைக் குறைப்பதன் மூலம் பொட்டாசியம் சுரப்பைக் குறைக்கின்றன. எய்ட்ஸ் நோயாளிகளுக்கு நிமோசைஸ்டிஸ் நிமோனியா சிகிச்சையின் போது அடிக்கடி ஏற்படும் ஹைபர்கேலீமியாவை விளக்குவது இந்த மருந்துகளின் செயலாகும்.
செல் பொட்டாசியம் வெளியீடு அதிகரித்ததன் காரணமாக (அமிலத்தன்மை மற்றும் அதிகரித்த கேடபாலிசம் காரணமாக) மற்றும் பொட்டாசியம் வெளியேற்றத்தின் குறைபாடு காரணமாக ஒலிகுரிக் கடுமையான சிறுநீரக செயலிழப்பில் ஹைபர்கேமியா அடிக்கடி காணப்படுகிறது.
நாள்பட்ட சிறுநீரக செயலிழப்பில், தொலைதூர நெஃப்ரான்களில் திரவ ஓட்டத்தின் அதிகரிப்பு, ஒரு குறிப்பிட்ட நேரம் வரை, நெஃப்ரான்களின் எண்ணிக்கையில் குறைவதற்கு ஈடுசெய்கிறது. இருப்பினும், ஜிஎஃப்ஆர் 10.15 மிலி/நிமிடத்திற்கு குறைவாக இருக்கும்போது, ஹைபர்கேமியா ஏற்படுகிறது.
கண்டறியப்படாத சிறுநீர் பாதை அடைப்பு பெரும்பாலும் ஹைபர்கேலீமியாவின் காரணமாகும்.
பலவீனமான பொட்டாசியம் வெளியேற்றம் மருந்து நெஃப்ரிடிஸ், லூபஸ் நெஃப்ரிடிஸ், அரிவாள் செல் இரத்த சோகை மற்றும் நீரிழிவு நெஃப்ரோபதி ஆகியவற்றுடன் சேர்ந்துள்ளது.
ஹைபர்கேலீமியாவின் அறிகுறிகள்
உயிரணுவின் உள்ளேயும் புற-செல்லுலார் திரவத்திலும் பொட்டாசியம் செறிவுகளின் விகிதத்தால் ஓய்வெடுக்கும் திறன் தீர்மானிக்கப்படுகிறது. ஹைபர்கேமியாவுடன், செல் டிப்போலரைசேஷன் மற்றும் செல் உற்சாகம் குறைவதால், தசை பலவீனம் ஏற்படுகிறது, இதில் பரேசிஸ் மற்றும் சுவாச செயலிழப்பு ஆகியவை அடங்கும். கூடுதலாக, அம்மோனியோஜெனெசிஸ், ஹென்லின் ஏறுவரிசையின் தடிமனான பிரிவில் அம்மோனியம் அயனிகளின் மறுஉருவாக்கம் மற்றும் அதன் விளைவாக, ஹைட்ரஜன் அயனிகளின் வெளியேற்றம் தடுக்கப்படுகிறது. இதன் விளைவாக வளர்சிதை மாற்ற அமிலத்தன்மை ஹைபர்கேமியாவை மோசமாக்குகிறது, ஏனெனில் இது உயிரணுக்களிலிருந்து பொட்டாசியம் வெளியீட்டைத் தூண்டுகிறது.
மிகவும் தீவிரமான வெளிப்பாடுகள் பொட்டாசியத்தின் கார்டியோடாக்ஸிக் விளைவுகளால் ஏற்படுகின்றன. முதலாவதாக, உயரமான, கூர்மையான T அலைகள் தோன்றும், மிகவும் கடுமையான சந்தர்ப்பங்களில், PQ இடைவெளி நீளமாகிறது மற்றும் QRS வளாகம் விரிவடைகிறது, AV கடத்தல் குறைகிறது, P அலை மறைந்துவிடும். QRS வளாகத்தின் விரிவாக்கம் மற்றும் T அலையுடன் அது இணைவதற்கு வழிவகுக்கிறது. சைனாய்டு போன்ற வளைவு உருவாக்கம். பின்னர், வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் மற்றும் அசிஸ்டோல் ஏற்படுகிறது. இருப்பினும், பொதுவாக, கார்டியோடாக்சிசிட்டியின் தீவிரம் ஹைபர்கேமியாவின் அளவிற்கு ஒத்துப்போவதில்லை.
ஹைபர்கேலீமியா நோய் கண்டறிதல்
நாள்பட்ட ஹைபர்கேமியா எப்போதும் பலவீனமான பொட்டாசியம் வெளியேற்றத்துடன் தொடர்புடையது. ஹைபர்கேமியாவின் காரணம் தெளிவாக இல்லை மற்றும் நோயாளிக்கு அதன் வெளிப்பாடுகள் எதுவும் இல்லை என்றால், சூடோஹைபர்கேமியாவை முதலில் சந்தேகிக்க வேண்டும். பின்னர் ஒலிகுரிக் கடுமையான சிறுநீரக செயலிழப்பு மற்றும் கடுமையான நாள்பட்ட சிறுநீரக செயலிழப்பு ஆகியவற்றை விலக்கவும்.
அனமனிசிஸ் சேகரிக்கும் போது, நோயாளி பொட்டாசியம் சமநிலையை பாதிக்கும் மருந்துகளை எடுத்துக் கொண்டாரா என்பது தெளிவுபடுத்தப்படுகிறது, மேலும் உணவில் இருந்து அதிகப்படியான பொட்டாசியம் உட்கொள்ளலுடன் ஹைபர்கேமியா தொடர்புடையதா என்பது தெளிவுபடுத்தப்படுகிறது.
உடல் பரிசோதனையின் போது, எக்ஸ்ட்ராசெல்லுலர் திரவம் மற்றும் பி.சி.சி அளவுகளில் ஏற்படும் மாற்றங்களின் அறிகுறிகளுக்கு கவனம் செலுத்தப்படுகிறது, மேலும் டையூரிசிஸ் தீர்மானிக்கப்படுகிறது.
ஹைபர்கேமியாவின் தீவிரம் மருத்துவ வெளிப்பாடுகள், ஈசிஜி அசாதாரணங்கள் மற்றும் பிளாஸ்மா பொட்டாசியம் செறிவு ஆகியவற்றின் கலவையால் மதிப்பிடப்படுகிறது.
ஹைபர்கேமியாவுடன், பொதுவாக செயல்படும் சிறுநீரகங்கள் நாளொன்றுக்கு குறைந்தது 200 மிமீல் பொட்டாசியத்தை வெளியேற்றும்.
பெரும்பாலான சந்தர்ப்பங்களில், பொட்டாசியம் வெளியேற்றம் குறைவது அதன் சுரப்பு மீறல் காரணமாகும், இது 10 க்கும் குறைவான பொட்டாசியம் செறிவின் டிரான்ஸ்டூபுலர் சாய்வு குறைவதால் வெளிப்படுகிறது. இது பொதுவாக ஹைபோஅல்டோஸ்டெரோனிசத்துடன் அல்லது சிறுநீரகங்களின் உணர்திறன் குறைவதால் காணப்படுகிறது. மினரல்கார்டிகாய்டுகளுக்கு. மினரல்கார்டிகாய்டுகளுடன் கூடிய சோதனைகள் (உதாரணமாக, ஃப்ளூட்ரோகார்ட்டிசோன்) காரணத்தை தெளிவுபடுத்தலாம்.
முதன்மை அட்ரீனல் பற்றாக்குறை மற்றும் ஹைபோரெனின் ஹைபோஅல்டோஸ்டிரோனிசம் ஆகியவற்றின் வேறுபட்ட நோயறிதலுக்காக, பிளாஸ்மாவில் ரெனின் மற்றும் அல்டோஸ்டிரோன் அளவு நின்று மற்றும் பொய் நிலையில் தீர்மானிக்கப்படுகிறது. இந்த ஆய்வுக்கான தயாரிப்பு 3 நாட்களுக்குள் மேற்கொள்ளப்படுகிறது. மிதமான ஹைபோவோலீமியாவை உருவாக்குவதே இதன் குறிக்கோள். இதைச் செய்ய, சோடியம் உட்கொள்ளலைக் கட்டுப்படுத்தவும் (10 மிமீல் / நாள் அதிகமாக இல்லை) மற்றும் லூப் டையூரிடிக்ஸ் பரிந்துரைக்கவும்.
மினரல்கார்டிகாய்டுகளுக்கு சிறுநீரகத்தின் உணர்திறன் குறையும் போது, சோடியம் மறுஉருவாக்கம் குறைவதால் அல்லது குளோரின் மறுஉருவாக்கம் அதிகரிப்பதால் ஹைபர்கேமியா ஏற்படுகிறது. முதல் வழக்கில், எக்ஸ்ட்ராசெல்லுலர் திரவத்தின் அளவு குறைதல் மற்றும் பிளாஸ்மாவில் அதிக அளவு ரெனின் மற்றும் ஆல்டோஸ்டிரோன் ஆகியவை காணப்படுகின்றன, இரண்டாவதாக - நேர்மாறாகவும்.
உணவில் இருந்து பொட்டாசியத்தை அதிகமாக உட்கொள்வது, சிறுநீரக செயலிழப்பு, உயிரணுக்களிலிருந்து பொட்டாசியம் வெளியீடு அல்லது பொட்டாசியம் வெளியேற்றத்தை பாதிக்கும் மருந்துகளின் பயன்பாடு ஆகியவற்றுடன் இணைந்தால் மட்டுமே ஹைபோஅல்டோஸ்டெரோனிசம் கடுமையான ஹைபர்கேமியாவுக்கு வழிவகுக்கிறது.
ஹைபர்கேலீமியா சிகிச்சை
சிகிச்சையானது ஹைபர்கேமியாவின் அளவைப் பொறுத்தது மற்றும் பிளாஸ்மா பொட்டாசியம் செறிவு, தசை பலவீனம் மற்றும் ஈசிஜி மாற்றங்கள் ஆகியவற்றால் தீர்மானிக்கப்படுகிறது. பிளாஸ்மா பொட்டாசியம் செறிவு 7.5 mmol/L ஐ விட அதிகமாக இருக்கும்போது உயிருக்கு ஆபத்தான ஹைபர்கேமியா ஏற்படுகிறது. இந்த வழக்கில், கடுமையான தசை பலவீனம், பி அலை காணாமல் போவது, QRS வளாகத்தின் விரிவாக்கம் மற்றும் வென்ட்ரிகுலர் அரித்மியாக்கள் ஆகியவை காணப்படுகின்றன.
கடுமையான ஹைபர்கேமியாவுக்கு அவசர சிகிச்சை சுட்டிக்காட்டப்படுகிறது. சாதாரண ஓய்வு திறனை மீண்டும் உருவாக்குவது, பொட்டாசியத்தை செல்களுக்குள் நகர்த்துவது மற்றும் பொட்டாசியம் வெளியேற்றத்தை மேம்படுத்துவது இதன் குறிக்கோள் ஆகும். வெளியில் இருந்து பொட்டாசியம் உட்கொள்வதை நிறுத்தவும், அதன் வெளியேற்றத்தில் தலையிடும் மருந்துகளை நிறுத்தவும். மாரடைப்பு உற்சாகத்தை குறைக்க, கால்சியம் குளுக்கோனேட் மற்றும் 10 மில்லி 10% கரைசல் 2-3 நிமிடங்களுக்கு மேல் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. அதன் செயல் சில நிமிடங்களுக்குப் பிறகு தொடங்கி 30.60 நிமிடங்கள் வரை நீடிக்கும். கால்சியம் குளுக்கோனேட்டின் நிர்வாகத்திற்கு 5 நிமிடங்களுக்குப் பிறகு, ஈசிஜியில் மாற்றங்கள் தொடர்ந்தால், மருந்து அதே டோஸில் மீண்டும் நிர்வகிக்கப்படுகிறது.
இன்சுலின் பொட்டாசியத்தை உயிரணுக்களில் நகர்த்துவதையும், பிளாஸ்மாவில் அதன் செறிவு தற்காலிகமாக குறைவதையும் ஊக்குவிக்கிறது. 10-20 யூனிட் குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் 25-50 கிராம் குளுக்கோஸ் நிர்வகிக்கப்படுகிறது (இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க; ஹைப்பர் கிளைசீமியாவின் விஷயத்தில், குளுக்கோஸ் நிர்வகிக்கப்படுவதில்லை). நடவடிக்கை பல மணி நேரம் நீடிக்கும், 15-30 நிமிடங்களுக்குள் இரத்தத்தில் பொட்டாசியம் செறிவு 0.5-1.5 mmol / l குறைகிறது.
பொட்டாசியம் செறிவு குறைவது, அவ்வளவு விரைவாக இல்லாவிட்டாலும், குளுக்கோஸ் மட்டுமே நிர்வகிக்கப்படும்போது (உள்ளுரோக இன்சுலின் சுரப்பு காரணமாக) காணப்படுகிறது.
சோடியம் பைகார்பனேட் பொட்டாசியத்தை செல்களுக்குள் நகர்த்தவும் உதவுகிறது. வளர்சிதை மாற்ற அமிலத்தன்மை கொண்ட கடுமையான ஹைபர்கேமியாவுக்கு இது பரிந்துரைக்கப்படுகிறது. மருந்து ஐசோடோனிக் கரைசலாக (134 மிமீல் / எல்) நிர்வகிக்கப்பட வேண்டும். இதைச் செய்ய, பைகார்பனேட்டின் 3 ஆம்பூல்கள் 1000 மில்லி 5% குளுக்கோஸில் நீர்த்தப்படுகின்றன. நாள்பட்ட சிறுநீரக செயலிழப்பில், சோடியம் பைகார்பனேட் பயனற்றது மற்றும் சோடியம் சுமை மற்றும் ஹைபர்வோலீமியாவுக்கு வழிவகுக்கும்.
Beta2-agonists, parenterally அல்லது உள்ளிழுக்கப்படும் போது, செல்கள் பொட்டாசியம் இயக்கம் ஊக்குவிக்கிறது. நடவடிக்கை 30 நிமிடங்களுக்குப் பிறகு தொடங்குகிறது மற்றும் 2-4 மணி நேரம் நீடிக்கும்.
டையூரிடிக்ஸ், கேஷன் எக்ஸ்சேஞ்ச் ரெசின்கள் மற்றும் ஹீமோடையாலிசிஸ் ஆகியவையும் பயன்படுத்தப்படுகின்றன. சாதாரண சிறுநீரக செயல்பாடு, லூப் மற்றும் தியாசைட் டையூரிடிக்ஸ் மற்றும் அவற்றின் கலவையுடன், பொட்டாசியம் வெளியேற்றத்தை அதிகரிக்கிறது. கேஷன் எக்ஸ்சேஞ்ச் பிசின் சோடியம் பாலிஸ்டிரீன் சல்போனேட் இரைப்பைக் குழாயில் சோடியத்திற்கு பொட்டாசியத்தை மாற்றுகிறது: 1 கிராம் மருந்து 1 மிமீல் பொட்டாசியத்தை பிணைக்கிறது, இதன் விளைவாக 2-3 மிமீல் சோடியம் வெளியிடப்படுகிறது. 100 மில்லி 20% சார்பிட்டால் கரைசலில் (மலச்சிக்கலைத் தடுக்க) 20-50 கிராம் அளவுக்கு மருந்து வாய்வழியாக பரிந்துரைக்கப்படுகிறது. விளைவு 1-2 மணி நேரத்திற்குள் ஏற்படுகிறது மற்றும் 4-6 மணி நேரம் நீடிக்கும்.பிளாஸ்மாவில் பொட்டாசியத்தின் செறிவு 0.5-1 மிமீல் / எல் குறைகிறது. சோடியம் பாலிஸ்டிரீன் சல்போனேட்டை ஒரு எனிமாவாக நிர்வகிக்கலாம் (50 கிராம் மருந்து, 50 மில்லி 70% சர்பிடால் கரைசல், 150 மில்லி தண்ணீர்).
அறுவைசிகிச்சைக்குப் பிந்தைய காலத்தில், குறிப்பாக சிறுநீரக மாற்று அறுவை சிகிச்சைக்குப் பிறகு, சர்பிடால் முரணாக உள்ளது, ஏனெனில் இது பெருங்குடல் நசிவு அபாயத்தை அதிகரிக்கிறது.
பிளாஸ்மா பொட்டாசியம் செறிவைக் குறைக்க ஹீமோடையாலிசிஸ் வேகமான மற்றும் மிகவும் பயனுள்ள வழியாகும். மற்ற பழமைவாத நடவடிக்கைகள் பயனற்றதாக இருக்கும் போது கடுமையான ஹைபர்கேமியாவின் நிகழ்வுகளிலும், கடுமையான சிறுநீரக செயலிழப்பு மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பு நோயாளிகளுக்கும் இது சுட்டிக்காட்டப்படுகிறது. பெரிட்டோனியல் டயாலிசிஸ் பிளாஸ்மா பொட்டாசியம் செறிவுகளை குறைக்க பயன்படுத்தப்படலாம், ஆனால் இது ஹீமோடையாலிசிஸை விட குறைவான செயல்திறன் கொண்டது. ஹைபர்கேமியாவின் காரணத்தை அகற்றுவதை நோக்கமாகக் கொண்ட சிகிச்சையை மேற்கொள்ள மறக்காதீர்கள். இது உணவு, வளர்சிதை மாற்ற அமிலத்தன்மையை நீக்குதல், புற-செல்லுலார் திரவத்தின் அளவை அதிகரிப்பது மற்றும் மினரல்கார்டிகாய்டுகளின் நிர்வாகம் ஆகியவற்றை உள்ளடக்கியது.
உங்களுக்கு ஹைபர்கேமியா இருந்தால் எந்த மருத்துவர்களை தொடர்பு கொள்ள வேண்டும்?
மயக்க மருந்து நிபுணர்
அவசர மருத்துவர்
சிகிச்சையாளர்
விளம்பரங்கள் மற்றும் சிறப்பு சலுகைகள்
மருத்துவ செய்தி
14.11.2019இருதய நோய்களின் பிரச்சினைகளுக்கு பொதுமக்களின் கவனத்தை ஈர்ப்பது அவசியம் என்று நிபுணர்கள் ஒப்புக்கொள்கிறார்கள். சில அரிதானவை, முற்போக்கானவை மற்றும் கண்டறிவது கடினம். எடுத்துக்காட்டாக, டிரான்ஸ்தைரெடின் அமிலாய்டு கார்டியோமயோபதி இதில் அடங்கும்
14.10.2019
அக்டோபர் 12, 13 மற்றும் 14 ஆகிய தேதிகளில், ரஷ்யாவில் இலவச இரத்த உறைதல் பரிசோதனைக்கான பெரிய அளவிலான சமூக நிகழ்வை நடத்துகிறது - "INR நாள்". இந்த பிரச்சாரம் உலக த்ரோம்போசிஸ் தினத்துடன் ஒத்துப்போகிறது.
07.05.2019
2018 இல் ரஷ்ய கூட்டமைப்பில் மெனிங்கோகோகல் நோய்த்தொற்றின் நிகழ்வு (2017 உடன் ஒப்பிடும்போது) 10% (1) அதிகரித்துள்ளது. தொற்று நோய்களைத் தடுப்பதற்கான பொதுவான வழிகளில் ஒன்று தடுப்பூசி. நவீன கான்ஜுகேட் தடுப்பூசிகள் குழந்தைகளில் (மிக இளம் குழந்தைகள் கூட), இளம் பருவத்தினர் மற்றும் பெரியவர்களில் மெனிங்கோகோகல் தொற்று மற்றும் மெனிங்கோகோகல் மூளைக்காய்ச்சல் ஏற்படுவதைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளன.
வைரஸ்கள் காற்றில் மிதப்பது மட்டுமல்லாமல், சுறுசுறுப்பாக இருக்கும் போது, கைப்பிடிகள், இருக்கைகள் மற்றும் பிற பரப்புகளிலும் இறங்கலாம். எனவே, பயணம் செய்யும் போது அல்லது பொது இடங்களில், மற்றவர்களுடன் தொடர்புகொள்வதைத் தவிர்ப்பது மட்டுமல்லாமல், தவிர்க்கவும் அறிவுறுத்தப்படுகிறது.
நல்ல பார்வையை மீட்டெடுப்பது மற்றும் கண்ணாடி மற்றும் காண்டாக்ட் லென்ஸ்களுக்கு என்றென்றும் விடைபெறுவது பலரின் கனவு. இப்போது அதை விரைவாகவும் பாதுகாப்பாகவும் யதார்த்தமாக்க முடியும். முற்றிலும் தொடர்பு இல்லாத ஃபெம்டோ-லேசிக் நுட்பம் லேசர் பார்வைத் திருத்தத்திற்கான புதிய சாத்தியங்களைத் திறக்கிறது.
ஹைபர்கேமியா என்பது இரத்தத்தில் உள்ள பொட்டாசியம் எலக்ட்ரோலைட்டுகளின் (K+) செறிவு உயிருக்கு ஆபத்தான நிலைக்கு உயரும் ஒரு நிலை. ஹைபர்கேமியா நோயால் பாதிக்கப்பட்ட ஒரு நோயாளிக்கு அவசர மருத்துவ கவனிப்பு தேவைப்படுகிறது.
இரத்தத்தில் உள்ள பொட்டாசியத்தின் இயல்பான அளவு 3.5 முதல் 5.0 mEq/L வரை இருக்கும், சுமார் 98% பொட்டாசியம் செல்களுக்குள் காணப்படுகிறது, மீதமுள்ள 2% இரத்தம் உட்பட புற-செல்லுலார் திரவத்தில் உள்ளது.
பொட்டாசியம் மிகவும் மிகுதியான உள்செல்லுலார் கேஷன் மற்றும் பல உடலியல் செயல்முறைகளுக்கு முக்கியமானது, இதில் ஓய்வெடுக்கும் சவ்வு திறனை பராமரித்தல், செல் தொகுதி ஹோமியோஸ்டாஸிஸ் மற்றும் நரம்பு செல்களில் செயல் திறன்களின் பரிமாற்றம் ஆகியவை அடங்கும். அதன் முக்கிய உணவு ஆதாரங்கள் காய்கறிகள் (தக்காளி மற்றும் உருளைக்கிழங்கு), பழங்கள் (ஆரஞ்சு மற்றும் வாழைப்பழங்கள்) மற்றும் இறைச்சி. பொட்டாசியம் இரைப்பை குடல், சிறுநீரகங்கள் மற்றும் வியர்வை சுரப்பிகள் மூலம் வெளியேற்றப்படுகிறது.
பொட்டாசியத்தின் அதிகப்படியான உட்கொள்ளல் அல்லது பயனற்ற வெளியேற்றம் இருக்கும்போது ஹைபர்கேமியா ஏற்படுகிறது. புற-செல்லுலார் பொட்டாசியம் அளவுகளில் அதிகரிப்பு, சமநிலை பொட்டாசியம் சாத்தியத்தின் அதிகரிப்பு காரணமாக செல் சவ்வு திறனை நீக்குவதற்கு வழிவகுக்கிறது. டிபோலரைசேஷன் சோடியம் சேனல்களின் பதற்றத்திற்கு வழிவகுக்கிறது, அவற்றைத் திறக்கிறது, மேலும் அவற்றின் செயலிழப்பை அதிகரிக்கிறது, இது இறுதியில் வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் அல்லது அசிஸ்டோலுக்கு வழிவகுக்கிறது. ஹைபர்கேமியா மீண்டும் வருவதைத் தடுப்பது பொதுவாக உணவில் பொட்டாசியம் உட்கொள்ளல் மற்றும் பொட்டாசியம்-ஸ்பேரிங் டையூரிடிக்ஸ் ஆகியவற்றைக் குறைப்பதாகும்.
ஹைபர்கேமியாவின் அறிகுறிகள்
ஹைபர்கேமியாவின் அறிகுறிகள் குறிப்பிடப்படாதவை மற்றும் பொதுவாக பின்வருவனவற்றை உள்ளடக்குகின்றன:
- உடல்நலக்குறைவு;
- ECG இல் அதிக டி-அலைகளின் தோற்றம்;
- வென்ட்ரிகுலர் டாக்ரிக்கார்டியா;
- தசை பலவீனம்;
- ECG இல் அதிகரித்த ORS இடைவெளி;
- ECG இல் P-R இடைவெளி அதிகரித்தது.
மேலும் ஹைபர்கேலீமியாவின் அறிகுறிகள் கார்டியாக் அரித்மியா, ஈசிஜியில் டி அலையின் கூர்மை மற்றும் பொட்டாசியம் அளவு 7.0 மிமீல்/லிக்கு மேல் அதிகமாகும்.
ஹைபர்கேமியாவின் காரணங்கள்
சிறுநீரக செயலிழப்பு, அடிசன் நோய் மற்றும் ஆல்டோஸ்டிரோன் குறைபாடு ஆகியவற்றின் பயனற்ற நீக்கம் ஹைபர்கேமியாவின் காரணங்கள். பின்வருபவை ஹைபர்கேமியாவுக்கும் வழிவகுக்கும்:
பிறவி அட்ரீனல் ஹைப்பர் பிளாசியா, கோர்டன் நோய்க்குறி மற்றும் வகை IV சிறுநீரக குழாய் அமிலத்தன்மை ஆகியவற்றாலும் ஹைபர்கேமியா ஏற்படலாம்.
பொட்டாசியம் சப்ளிமெண்ட்ஸ், பொட்டாசியம் குளோரைடு உட்செலுத்துதல் மற்றும் பொட்டாசியம் கொண்ட உப்பை அதிகமாக உட்கொள்வதால் ஹைபர்கேலீமியா ஏற்படலாம்.
ஹைபர்கேமியா நோய் கண்டறிதல்
ஹைபர்கேமியாவைக் கண்டறிய போதுமான தகவலை சேகரிக்க, பொட்டாசியம் அளவை தொடர்ந்து அளவிடுவது அவசியம், ஏனெனில் அதன் உயர்ந்த நிலை முதல் கட்டத்தில் ஹீமோலிசிஸுடன் தொடர்புடையதாக இருக்கலாம். சாதாரண சீரம் பொட்டாசியம் அளவுகள் 3.5 முதல் 5 mEq/L வரை இருக்கும். பொதுவாக, நோயறிதலில் சிறுநீரக செயல்பாட்டிற்கான இரத்த பரிசோதனைகள் (கிரியேட்டினின், இரத்த யூரியா நைட்ரஜன்), குளுக்கோஸ் மற்றும் சில நேரங்களில் கிரியேட்டின் கைனேஸ் மற்றும் கார்டிசோல் ஆகியவை அடங்கும். டிரான்ஸ்டூபுலர் பொட்டாசியம் சாய்வு கணக்கீடு சில நேரங்களில் ஹைபர்கேமியாவின் காரணத்தை அடையாளம் காண உதவுகிறது, மேலும் கார்டியாக் அரித்மியாவின் அபாயத்தைக் கண்டறிய எலக்ட்ரோ கார்டியோகிராபி செய்யப்படுகிறது.
ஹைபர்கேமியா சிகிச்சை
 சிகிச்சையின் தேர்வு ஹைபர்கேமியாவின் அளவு மற்றும் காரணத்தைப் பொறுத்தது. இரத்தத்தில் பொட்டாசியம் அளவு 6.5 mmol/l ஐ விட அதிகமாக இருக்கும்போது, பொட்டாசியம் அளவை சாதாரண நிலைக்குக் குறைக்க வேண்டியது அவசியம். கால்சியத்தை (கால்சியம் குளோரைடு அல்லது கால்சியம் குளுக்கோனேட்) நிர்வகிப்பதன் மூலம் இதை அடைய முடியும், இது த்ரெஷோல்ட் திறனை அதிகரிக்கிறது மற்றும் அசாதாரண ஹைபர்கேமியாவுடன் அதிகரிக்கும் த்ரெஷோல்ட் சாத்தியக்கூறு மற்றும் ஓய்வெடுக்கும் சவ்வு திறன் ஆகியவற்றுக்கு இடையே இயல்பான சாய்வை மீட்டெடுக்கிறது. கால்சியம் குளோரைட்டின் ஒரு ஆம்பூலில் கால்சியம் குளுக்கோனேட்டை விட சுமார் மூன்று மடங்கு அதிக கால்சியம் உள்ளது. கால்சியம் குளோரைடு ஐந்து நிமிடங்களுக்குள் வேலை செய்யத் தொடங்குகிறது, அதன் விளைவு சுமார் 30-60 நிமிடங்கள் நீடிக்கும். நிர்வாகத்தின் போது ECG மாற்றங்களை உன்னிப்பாகக் கண்காணித்து, 3 முதல் 5 நிமிடங்களுக்குள் ECG மாற்றங்கள் இயல்பாக்கப்படாவிட்டால், மருந்தளவு சரிசெய்யப்பட வேண்டும்.
சிகிச்சையின் தேர்வு ஹைபர்கேமியாவின் அளவு மற்றும் காரணத்தைப் பொறுத்தது. இரத்தத்தில் பொட்டாசியம் அளவு 6.5 mmol/l ஐ விட அதிகமாக இருக்கும்போது, பொட்டாசியம் அளவை சாதாரண நிலைக்குக் குறைக்க வேண்டியது அவசியம். கால்சியத்தை (கால்சியம் குளோரைடு அல்லது கால்சியம் குளுக்கோனேட்) நிர்வகிப்பதன் மூலம் இதை அடைய முடியும், இது த்ரெஷோல்ட் திறனை அதிகரிக்கிறது மற்றும் அசாதாரண ஹைபர்கேமியாவுடன் அதிகரிக்கும் த்ரெஷோல்ட் சாத்தியக்கூறு மற்றும் ஓய்வெடுக்கும் சவ்வு திறன் ஆகியவற்றுக்கு இடையே இயல்பான சாய்வை மீட்டெடுக்கிறது. கால்சியம் குளோரைட்டின் ஒரு ஆம்பூலில் கால்சியம் குளுக்கோனேட்டை விட சுமார் மூன்று மடங்கு அதிக கால்சியம் உள்ளது. கால்சியம் குளோரைடு ஐந்து நிமிடங்களுக்குள் வேலை செய்யத் தொடங்குகிறது, அதன் விளைவு சுமார் 30-60 நிமிடங்கள் நீடிக்கும். நிர்வாகத்தின் போது ECG மாற்றங்களை உன்னிப்பாகக் கண்காணித்து, 3 முதல் 5 நிமிடங்களுக்குள் ECG மாற்றங்கள் இயல்பாக்கப்படாவிட்டால், மருந்தளவு சரிசெய்யப்பட வேண்டும்.
மேலும், ஹைபர்கேமியாவுக்கு சிகிச்சையளிப்பதற்கும், சிக்கல்களின் அபாயத்தைக் குறைப்பதற்கும், உடலில் இருந்து பொட்டாசியம் அகற்றப்படும் வரை, ஹைபர்கேமியாவின் செயல்முறையை சிறிது நேரம் நிறுத்த உதவும் சில மருத்துவ நடைமுறைகளை மேற்கொள்ள முடியும். இவற்றில் அடங்கும்:
- ஹைபர்கேமியாவைத் தடுக்க 50 மில்லி 50% டெக்ஸ்ட்ரோஸ் கரைசலுடன் 10-15 யூனிட் இன்சுலின் நரம்பு வழி நிர்வாகம் செல்களுக்குள் பொட்டாசியம் அயனிகளின் இடப்பெயர்ச்சிக்கு வழிவகுக்கிறது. அதன் விளைவுகள் பல மணிநேரங்களுக்கு நீடிக்கும், எனவே பொட்டாசியம் அளவை இன்னும் நிரந்தர அடிப்படையில் அடக்குவதற்கு ஒரே நேரத்தில் மற்ற நடவடிக்கைகளை எடுக்க வேண்டியது அவசியம். இன்சுலின் நிர்வாகத்திற்குப் பிறகு இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க, இன்சுலின் பொதுவாக குளுக்கோஸின் சரியான அளவுடன் நிர்வகிக்கப்படுகிறது;
- பைகார்பனேட் சிகிச்சை (5 நிமிடங்களுக்கு மேல் 1 ஆம்பூல் (50 mEq) உட்செலுத்துதல்) பொட்டாசியத்தை செல்களாக மாற்றுவதற்கான ஒரு சிறந்த வழியாகும். பைகார்பனேட் அயனிகள் Na+ க்கான H+ பரிமாற்றத்தைத் தூண்டுகிறது, இது சோடியம்-பொட்டாசியம் ATPase இன் தூண்டுதலுக்கு வழிவகுக்கிறது;
- சல்பூட்டமால் (அல்புடெரோல், வென்டோலின்), β 2-தேர்ந்தெடுக்கப்பட்ட கேடகோலமைன்கள் 10-20 மி.கி. இந்த மருந்து K+ அளவைக் குறைக்கிறது, செல்களில் அதன் இயக்கத்தை விரைவுபடுத்துகிறது.
கடுமையான வடிவங்களில் ஹைபர்கேமியாவின் சிகிச்சைக்கு ஹீமோடையாலிசிஸ் அல்லது ஹீமோஃபில்ட்ரேஷன் தேவைப்படுகிறது, இது உடலில் இருந்து பொட்டாசியத்தை அகற்றுவதற்கான விரைவான முறைகள் ஆகும். ஹைபர்கேமியாவின் அடிப்படைக் காரணத்தை விரைவாக சரிசெய்ய முடியாத சந்தர்ப்பங்களில் அல்லது எடுக்கப்பட்ட பிற நடவடிக்கைகளுக்கு எந்தப் பதிலும் இல்லாத சந்தர்ப்பங்களில் அவை பொதுவாகப் பயன்படுத்தப்படுகின்றன.
சோடியம் பாலிஸ்டிரீன் சல்போனேட் சோர்பிடால், வாய்வழியாக அல்லது மலக்குடலாக எடுத்துக் கொள்ளப்படுகிறது, சில மணிநேரங்களில் பொட்டாசியத்தை குறைக்க பரவலாகப் பயன்படுத்தப்படுகிறது, மேலும் சிறுநீரில் உள்ள பொட்டாசியத்தை அகற்ற ஃபுரோஸ்மைடு பயன்படுத்தப்படுகிறது.
கட்டுரையின் தலைப்பில் YouTube இலிருந்து வீடியோ:
ஹைபர்கேமியா - மிகவும் பொதுவான நோயறிதல். பெரும்பாலான நோயாளிகளுக்கு நோயின் லேசான வடிவம் உள்ளது (இது பொதுவாக நன்கு பொறுத்துக்கொள்ளப்படுகிறது). நோயின் மிதமான வடிவத்தைக் கூட ஏற்படுத்தும் எந்தவொரு நோய்க்கிருமியும் விரைவாகக் கண்டறியப்பட்டு, மிகவும் கடுமையான வடிவத்திற்கு முன்னேறுவதைத் தடுக்க அகற்றப்பட வேண்டும். கடுமையான ஹைபர்கேமியா மாரடைப்பு மற்றும் மரணத்திற்கு வழிவகுக்கும்.
ஹைபர்கேலீமியாவைக் கண்டறிதல் என்பது நோயாளிக்கு அசாதாரணமாக அதிகமாக இருப்பதைக் குறிக்கிறது.
பொட்டாசியம் நரம்பு மண்டலம் மற்றும் இதயத்தின் இயல்பான செயல்பாட்டிற்கு பங்களிக்கிறது. இது மென்மையான மற்றும் எலும்பு தசைகளின் செயல்பாட்டை ஒழுங்குபடுத்துகிறது. நரம்பு மண்டலம் முழுவதும் மின் சமிக்ஞைகளை கடத்துவதற்கு பொட்டாசியம் முக்கியமானது. உகந்த பொட்டாசியம் அளவுகள் சாதாரண இதய தாளத்தை ஆதரிக்கின்றன. ஹைப்போ- அல்லது ஹைபர்கேமியாவின் வளர்ச்சி அசாதாரண இதய தாளத்திற்கு வழிவகுக்கும்.
நோயின் லேசான வடிவங்கள் இதயத்தில் மட்டுப்படுத்தப்பட்ட விளைவுகளைக் கொண்டிருக்கின்றன, ஆனால் மிதமான ஹைபர்கேமியா ECG மாற்றங்களை ஏற்படுத்தலாம், மேலும் கடுமையான ஹைபர்கேமியா இதயத்தின் இயல்பான தாளத்தை சீர்குலைத்து, பொதுவாக இதயத் தடுப்புக்கு வழிவகுக்கும்.
நோயின் மற்றொரு முக்கியமான விளைவு எலும்பு தசை செயல்பாட்டில் குறுக்கீடு ஆகும். ஹைபர்கேலமிக் கால பக்கவாதம் என்பது ஒரு அரிதான பரம்பரைக் கோளாறு ஆகும், இதில் நோயாளிகளுக்கு சிறப்பியல்பு உயர்ந்த பொட்டாசியம் அளவுகள் இருப்பதால் தசை முடக்கம் ஏற்படுகிறது.
நோயைப் பற்றிய சுருக்கமான தகவல்களை வீடியோவில் இருந்து காட்சி வடிவத்தில் பெறலாம்
உங்கள் கேள்வியை மருத்துவ ஆய்வக கண்டறியும் மருத்துவரிடம் கேளுங்கள்
அன்னா போனியாவா. அவர் நிஸ்னி நோவ்கோரோட் மருத்துவ அகாடமியில் (2007-2014) பட்டம் பெற்றார் மற்றும் மருத்துவ ஆய்வக நோயறிதலில் (2014-2016) வதிவிடத்தில் பட்டம் பெற்றார்.
அறிகுறிகள்
ஹைபர்கேமியா (அத்துடன்) அறிகுறியற்றதாக இருக்கலாம்!சில நேரங்களில் நோயாளிகள் பின்வரும் குணாதிசய அறிகுறிகளில் ஒன்று அல்லது அதற்கு மேற்பட்டவற்றை உருவாக்குவதாக தெரிவிக்கின்றனர்:
- குமட்டல் அல்லது வாந்தி;
- தொடர்ந்து சோர்வு உணர்வு
- தசை பலவீனம்;
- உழைப்பு சுவாசம்;
- மெதுவான இதயத் துடிப்பு (பலவீனமான துடிப்பு, நிமிடத்திற்கு 60 துடிக்கிறது);
- நெஞ்சு வலி;
- கைகால்களின் உணர்வின்மை மற்றும் கூச்ச உணர்வு.
காரணங்கள்
 மிகவும் பொதுவான காரணம் சிறுநீரக செயலிழப்பு. சிறுநீரக செயல்பாடு பலவீனமடையும் போது, அது உடலில் இருந்து அதிகப்படியான பொட்டாசியத்தை அகற்ற முடியாது. மற்றொரு சாத்தியமான காரணம் அதிகப்படியான ஆல்கஹால் அல்லது போதைப்பொருள் பயன்பாடு ஆகும். பொட்டாசியம் சப்ளிமெண்ட்ஸ் பொட்டாசியம் அளவை வியத்தகு முறையில் அதிகரிக்கிறது. சில கீமோதெரபி மருந்துகளை எடுத்துக் கொள்ளும்போது பொட்டாசியம் அளவும் அதிகரிக்கிறது.
மிகவும் பொதுவான காரணம் சிறுநீரக செயலிழப்பு. சிறுநீரக செயல்பாடு பலவீனமடையும் போது, அது உடலில் இருந்து அதிகப்படியான பொட்டாசியத்தை அகற்ற முடியாது. மற்றொரு சாத்தியமான காரணம் அதிகப்படியான ஆல்கஹால் அல்லது போதைப்பொருள் பயன்பாடு ஆகும். பொட்டாசியம் சப்ளிமெண்ட்ஸ் பொட்டாசியம் அளவை வியத்தகு முறையில் அதிகரிக்கிறது. சில கீமோதெரபி மருந்துகளை எடுத்துக் கொள்ளும்போது பொட்டாசியம் அளவும் அதிகரிக்கிறது.
மேலும் அளவை அதிகரிக்கவும்:
- தீக்காயங்கள்;
- அறுவை சிகிச்சை தலையீடு;
- ஹீமோலிசிஸ் (சிவப்பு இரத்த அணுக்களின் முறிவு),
- கட்டி உயிரணுக்களின் வெகுஜன சிதைவு;
- ராப்டோமயோலிசிஸ்.
உயர் நிலைகள் சில உடல்நலப் பிரச்சினைகளுடன் தொடர்புடையதாக இருக்கலாம்:
- அடிசன் நோய்;
- நாள்பட்ட சிறுநீரக நோய்;
- ஆஞ்சியோடென்சின்-மாற்றும் என்சைம்கள்;
- ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள்;
- நீரிழிவு நோய்;
- ஒலிகுரியாவின் வெளிப்பாடுகள்;
- கடுமையான சிறுநீரக செயலிழப்பு மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பு ஆகியவற்றில் சிறுநீரகங்களால் பொட்டாசியத்தை வெளியேற்றுவதில் சிரமம்.
 பொட்டாசியம் பொதுவாக சிறுநீரகங்களால் வெளியேற்றப்படுகிறது, எனவே சிறுநீரக செயல்பாட்டைக் குறைக்கும் கோளாறுகள் ஹைபர்கேமியாவுக்கு வழிவகுக்கும். இதில் அடங்கும்.
பொட்டாசியம் பொதுவாக சிறுநீரகங்களால் வெளியேற்றப்படுகிறது, எனவே சிறுநீரக செயல்பாட்டைக் குறைக்கும் கோளாறுகள் ஹைபர்கேமியாவுக்கு வழிவகுக்கும். இதில் அடங்கும்.
இரத்த சீரம் உள்ள பொட்டாசியம் உள்ளடக்கம் அதிகரிப்பதன் விளைவாக உருவாகும் ஒரு நிலை (அதன் அளவு 5 mmol/l ஐ விட அதிகமாக உள்ளது). மருத்துவமனைகளில் வரும் சுமார் 1-10% நோயாளிகளில் ஹைபர்கேலீமியா கண்டறியப்படுகிறது.
நிகழ்வுக்கான காரணங்கள்.ஹைபர்கேமியாவின் முக்கிய காரணங்கள், பொட்டாசியத்தை உள்ளக இடத்திலிருந்து புற-செல்லுலார் இடத்திற்கு மறுபகிர்வு செய்வதை மீறுவதாகும், அத்துடன் உடலில் பொட்டாசியம் தக்கவைத்தல். சிறுநீரக செயலிழப்பின் விளைவாக இது உருவாகலாம்.
இந்த நிலை தூண்டப்படுகிறது:
சிறுநீரக செயலிழப்பு, சிறுநீரகங்கள் உடலில் நுழைவதை விட பகலில் அதிக பொட்டாசியத்தை வெளியேற்றும் போது;
சிறுநீரக திசுக்களுக்கு சேதம், இதன் விளைவாக ஹைபர்கேமியா குறைந்த (சராசரியுடன் ஒப்பிடும்போது) பொட்டாசியம் உட்கொள்ளல் கூட உருவாகிறது;
உடலின் இயல்பான செயல்பாட்டிற்கு (ஹைபோல்டோஸ்டெரோனிசம்) தேவையானதை விட அட்ரீனல் கோர்டெக்ஸ் குறைவான ஆல்டோஸ்டிரோனை சுரக்கும் நிலைமைகள்.
ஆல்டோஸ்டிரோனுக்கான குழாய் எபிடெலியல் திசுக்களின் உணர்திறன் குறைதல் (நெஃப்ரோபதி, சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ், அமிலாய்டோசிஸ், சிறுநீரக இடைவெளியில் புண்கள் மற்றும் பல நோயாளிகளுக்கு இது குறிப்பிடப்பட்டுள்ளது)
இரத்தத்தில் உள்ள பொட்டாசியத்தின் முறையற்ற மறுபகிர்வு காரணமாக ஏற்படும் ஹைபர்கேமியா, பல்வேறு வகையான செல் சேதம் மற்றும் அழிவுகளால் தூண்டப்படுகிறது, எடுத்துக்காட்டாக, சூழ்நிலைகளில்:
ஆக்ஸிஜன் பட்டினி,
திசுக்களுக்கு இரத்த வழங்கல் குறைப்பு, அத்துடன் அவற்றின் நெக்ரோசிஸ்;
நீடித்த திசு நொறுக்கு நோய்க்குறியின் வளர்ச்சி, தீக்காயங்கள்;
கோகோயின் அதிகப்படியான அளவு;
கிளைகோஜனின் அதிகரித்த முறிவு மற்றும் புரதங்கள் மற்றும் பெப்டைட்களின் நொதி நீராற்பகுப்பு ஆகியவற்றால் ஏற்படும் இரத்தச் சர்க்கரைக் குறைவு நோய், இதன் விளைவாக அதிக அளவு பொட்டாசியம் வெளியிடப்படுகிறது, இது ஹைபர்கேமியாவுக்கு வழிவகுக்கிறது;
உள்செல்லுலார் அமிலத்தன்மை.
சமீபத்திய ஆண்டுகளில், கல்லீரல், இதயம், சிறுநீரகங்கள் மற்றும் மூளை ஆகிய முக்கிய உறுப்புகளில் முறையான இரத்த அழுத்தம் மற்றும் சாதாரண இரத்த ஓட்டத்தை பராமரிக்க வடிவமைக்கப்பட்ட மருந்துகளின் நோயாளிகளுக்கு பரிந்துரைக்கப்பட்ட எண்ணிக்கையில் அதிகரிப்பு காரணமாக ஹைபர்கேமியாவின் பாதிப்பு அதிகரித்து வருகிறது. இந்த மருந்துகள் RAAS (ரெனின்-ஆஞ்சியோடென்சின்-ஆல்டோஸ்டிரோன் அமைப்பு) ஐ பாதிக்கலாம் மற்றும் ஹைபர்கேமியாவைத் தூண்டும்.
கவனம்!பொட்டாசியம் கொண்ட பொருட்களின் அதிகப்படியான நுகர்வு, இணையாக, சிறுநீரில் உடலில் வெளியேற்றப்படும் பொட்டாசியத்தின் அளவு குறையும் சந்தர்ப்பங்களில் மட்டுமே ஹைபர்கேமியாவை ஏற்படுத்தும்.
அறிகுறிகள்ஆரம்ப கட்டங்களில், நோய் நடைமுறையில் தன்னை வெளிப்படுத்தாது மற்றும் சோதனைகள் அல்லது எலக்ட்ரோ கார்டியோகிராம் போது தற்செயலாக கண்டறியப்படுகிறது.
இதற்கு முன், ஹைபர்கேமியாவின் ஒரே அறிகுறி மட்டுமே இருக்கலாம் சாதாரண இதய தாளத்தின் சிறிய இடையூறு.
நோயியல் செயல்முறை முன்னேறும்போது, பின்வரும் அறிகுறிகள் தோன்றும்:
-
சிறுநீர் கழிப்பதற்கான தூண்டுதல்களின் எண்ணிக்கையில் குறைவு, இது வெளியேற்றப்படும் சிறுநீரின் அளவு குறைகிறது;
அதிகரித்த சோர்வு,
அடிக்கடி குழப்பம்,
பொது பலவீனம்,
வலிப்பு தசை இழுப்பு,
உணர்திறன் மாற்றங்கள் மற்றும் கைகால்களில் (கைகள், கால்கள்) மற்றும் உதடுகளில் கூச்ச உணர்வு,
சுவாச மண்டலத்தை பாதிக்கும் முற்போக்கான ஏறும் முடக்கம்.
தன்னிச்சையான வாந்தி,
வயிற்றுப் பிடிப்புகள்,
பரிசோதனை.இது மருத்துவ இரத்த பரிசோதனையைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. பிளாஸ்மா பொட்டாசியம் அளவு 5.5 mEq/L க்கும் அதிகமாக இருக்கும்போது ஹைபர்கேமியா கண்டறியப்படுகிறது. கடுமையான ஹைபர்கேமியாவுக்கு உடனடி சிகிச்சை தேவைப்படுவதால், சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு இது கருதப்பட வேண்டும்; முற்போக்கான இதய செயலிழப்பு, ACE தடுப்பான்கள் மற்றும் K-ஸ்பேரிங் டையூரிடிக்ஸ் எடுத்துக்கொள்வது; சிறுநீரக அடைப்பு அறிகுறிகளுடன், குறிப்பாக அரித்மியா அல்லது ஹைபர்கேமியாவின் பிற ECG அறிகுறிகளின் முன்னிலையில்.
ஹைபர்கேலீமியாவின் காரணத்தை தீர்மானிப்பதில் மருந்துகளைச் சரிபார்த்தல், எலக்ட்ரோலைட்டுகள், இரத்த யூரியா நைட்ரஜன் மற்றும் கிரியேட்டினின் அளவை தீர்மானித்தல் ஆகியவை அடங்கும். சிறுநீரக செயலிழப்பு முன்னிலையில், சிறுநீரக அல்ட்ராசவுண்ட் உள்ளிட்ட கூடுதல் ஆய்வுகள் அவசியம்.
சிகிச்சை.ஹைபர்கேமியாவுக்கு சிகிச்சையளிக்கும் முறை நேரடியாக நோயின் தன்மை மற்றும் அதைத் தூண்டிய காரணங்களைப் பொறுத்தது. பொட்டாசியம் அளவு 6 mmol/l க்கு மேல் அதிகரித்தால், நோயாளி இதயத் தடுப்பு அபாயத்தில் இருக்கும்போது, கால்சியம் குளோரைடு அல்லது குளுக்கோனேட் கரைசலை நரம்பு வழியாக செலுத்த வேண்டும். பொதுவாக நேர்மறையான விளைவு 5 நிமிடங்களுக்குப் பிறகு தெரியும்.
அடுத்தடுத்த சிகிச்சையானது ஹைபர்கேமியாவின் மேலும் வளர்ச்சி மற்றும் சிக்கல்களின் வளர்ச்சியைத் தடுக்கும் மருந்துகளின் பரிந்துரைகளை உள்ளடக்கியது.
- பயன்பாட்டிற்கான முரண்பாடுகள்
- நரம்பு தூண்டுதல்கள் பரவுவதற்கான பாதைகள் நரம்பு தூண்டுதல்களை கடத்தும் செயல்முறைகளை ஆய்வு செய்தவர்
- உங்கள் காதை சரியாக துளைப்பது எப்படி (குத்தூசி மருத்துவம் புள்ளிகள்)
- ஸ்கிசோஃப்ரினியாவின் அதிகரிப்பை உடனடியாக அடையாளம் காண கற்றுக்கொள்வது ஏன் வசந்த கால அதிகரிப்பு
- என் முலைக்காம்புகள் வலிக்கிறது, நான் என்ன செய்ய வேண்டும்?
- ஆன்மாவில் வெறுமை - அது ஏன் ஏற்படுகிறது மற்றும் அதை எவ்வாறு அகற்றுவது
- ஒரு குளியல் இல்லத்தில் வேகவைப்பதன் நன்மைகள்: ஒரு மருத்துவரின் கருத்து
- ஒரு வயது குழந்தைக்கு வளைந்த கால்கள், காரணங்கள் மற்றும் சிகிச்சை
- உங்கள் கால்கள் ஏன் குளிர்ச்சியாகின்றன, அதை எவ்வாறு சமாளிப்பது?
- மோல்களின் மாய ரகசியங்கள்
- பார்வை உறுப்புகளின் சுகாதாரம். காட்சி சுகாதாரம். கண் நோய்களைத் தடுப்பது - அறிவு ஹைப்பர் மார்க்கெட் நோய்கள் மற்றும் பார்வை உறுப்புகளின் சுகாதாரம்
- ஹைபர்கேமியாவின் அறிகுறிகளை அறிந்து கொள்வது ஏன் முக்கியம்?
- மார்பக புற்றுநோயின் வகைப்பாடு, அதன் வகைகள் மற்றும் நிலைகள் ICD 10 இன் படி மார்பக நோய் குறியீடு
- நோயெதிர்ப்பு அறிவியலில் சைட்டோகைன்கள் எதிர்ப்பு அழற்சி சைட்டோகைன்கள்
- இருமல் மற்றும் குடல் கோளாறுகளுக்கு மார்ஷ்மெல்லோ வேரின் பயன்பாடு
- சாலிசிலிக் அமிலம் மற்றும் அதன் வழித்தோன்றல்கள் (அசிடைல்சாலிசிலிக் அமிலம், ஃபீனைல் சாலிசிலேட்), n-அமினோ-பென்சைக் அமிலம் மற்றும் அதன் வழித்தோன்றல்கள்: நோவோகெயின், அனஸ்தீசின்
- யோனி ஜெல் லாக்டேஜெல்: பயன்பாட்டிற்கான வழிமுறைகள், மலிவான ஒப்புமைகள், மதிப்புரைகள்
- ஹைபர்கொலஸ்டிரோலீமியா என்றால் என்ன - நோய்க்கான காரணங்கள் மற்றும் அறிகுறிகள் உயர்ந்த கொழுப்பு UCD 10
- ப்ரோபில் ஆல்கஹால் (1-புரோபனோல், எத்தில்கார்பினோல்) ப்ரோபனோல் ப்ரோபில் ஆல்கஹால்
- விமர்சனத்தைப் பார்த்த அனைவருக்கும் வணக்கம்!