Symtom på borrelia hos människor. Fästingburen borrelios (Borrelios) - symtom, behandling och konsekvenser av borrelios. Patogenes av borrelia
Lyme borrelios är utbredd i livsmiljön för ixodid fästingar, nämligen på norra halvklotet. I vårt land registreras cirka 8 tusen nya fall av sjukdomen årligen; alla ålderskategorier påverkas, men mer än 10% av de sjuka är barn. Ixodid-fästingar kan vara bärare av flera infektioner samtidigt, så vid en fästingbiten riskerar en person att drabbas av flera infektioner.
Vad är detta för sjukdom?
Borrelia (fästingburen borrelios) är en smittsam naturlig fokal vektorburen sjukdom, som orsakas av spiroketer och överförs av fästingar och har en tendens till återkommande och kroniskt förlopp och till övervägande del skada hud, nervsystem, hjärta och rörelseapparat.
Orsaker till borrelia
Det orsakande medlet för sjukdomen är flera arter av Borrelia - B. garinii, B. burgdorferi och B. afzelii. Dessa är gramnegativa spiroketer som växer på media som innehåller aminosyror, animaliskt serum och vitaminer.
- Borrelias naturliga värdar är gnagare, rådjur och fåglar. Vid blodsugning hamnar borrelia i fästingens tarmar (där de förökar sig) och utsöndras sedan i avföringen. Cirkulationen av patogenen i naturliga foci sker enligt följande schema: fästingar - vilda fåglar och djur - fästingar.
- Infektion med borrelia hos människor sker i naturliga foci av borrelios genom ett fästingbett. Men det finns en risk för infektion om fästingavföring kommer i kontakt med huden vid efterföljande repning. Om fästingen tas bort felaktigt, om den spricker, kan Borrelia gå in i såret. En näringsmässig väg för överföring av patogenen är också möjlig - genom konsumtion av rå komjölk eller getmjölk.
Smitta med borrelia (borrelios) uppstår när man besöker skogar, skogsområden inne i städer eller när man tar bort fästingar från husdjur.
Den maximala förekomsten av borrelios inträffar från maj till juni.
Vad händer i människokroppen
Det orsakande medlet för fästingburen borrelios kommer in i kroppen med fästingens saliv. Från platsen för bettet färdas borrelia genom blodet och lymfan till inre organ, lymfkörtlar och leder. Patogenen sprider sig längs nervbanorna och involverar hjärnans membran i den patologiska processen.
Bakteriers död åtföljs av frisättning av endotoxin, vilket utlöser immunpatologiska reaktioner. Irritation av immunsystemet aktiverar allmänna och lokala humorala och cellulära svar. Den omedelbara produktionen av IgM-antikroppar, och lite senare IgG, sker som svar på uppkomsten av bakteriers flagellära flagellära antigen.
När sjukdomen fortskrider expanderar uppsättningen av antikroppar mot Borrelia-antigener, vilket leder till långvarig produktion av IgM och IgG. Andelen cirkulerande immunkomplex ökar. Dessa komplex bildas i de drabbade vävnaderna och aktiverar inflammatoriska faktorer. Sjukdomen kännetecknas av bildandet av lymfoplasmatiska infiltrat i lymfkörtlarna, huden, subkutan vävnad, mjälten, hjärnan och perifera ganglier.

Klassificering
I det kliniska förloppet av borrelia finns en tidig period (stadier I-II) och en sen period (stadium III):
- I – stadium av lokal infektion (erytem och icke-erytemformer)
- II – spridningsstadium (kursalternativ – febril, neuritisk, meningeal, hjärt, blandad)
- III – etapp av persistens (kronisk borrelia-artrit, kronisk atrofisk akrodermatit, etc.).
Beroende på svårighetsgraden av patologiska reaktioner kan borrelia förekomma i milda, måttliga, svåra och extremt svåra former.
Symtom
Inkubationstiden för borrelia från infektion till symtom är vanligtvis 1-2 veckor, men den kan vara mycket kortare (några dagar) eller längre (månader till år).
Symtom uppträder vanligtvis från maj till september, eftersom fästingnymfer utvecklas under denna tid, vilket orsakar de flesta angrepp. Asymtomatiska infektioner förekommer, men står statistiskt för mindre än 7% av borreliainfektioner i USA. Sjukdomens asymtomatiska förlopp är mer typiskt för europeiska länder.
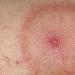
De första symptomen på borrelia är ospecifika: feber, huvudvärk, frossa, muskelvärk, svaghet. Ett karakteristiskt symptom är stelhet i nackmusklerna. En ringformad rodnad (erythema migrans) bildas på platsen för fästingbett. Under de första 1–7 dagarna uppträder en gula fläcken eller papul, sedan expanderar erytem under loppet av flera dagar eller veckor i alla riktningar. Kanten på rodnaden är intensivt röd, något upphöjd över huden i form av en ring, i mitten är rodnaden något blekare. Runt erytem, 10–20 cm i diameter (upp till 60 cm), är oftast lokaliserat på benen, mer sällan på nedre delen av ryggen, buken, nacken, armhålan och ljumsken. I den akuta perioden kan symtom på skada på de mjuka hjärnhinnorna uppträda (illamående, huvudvärk, frekventa kräkningar, fotofobi, hyperestesi, meningeala symptom). Smärta i muskler och leder noteras ofta.
Efter 1–3 månader kan stadium II börja, som kännetecknas av neurologiska och hjärtsymptom. Systemisk fästingburen borrelios kännetecknas av en kombination av meningit med neurit i kranialnerverna och radikuloneurit.
Det vanligaste hjärtsymptomet är atrioventrikulär blockering; myokardit och perikardit kan utvecklas. Andnöd, hjärtklappning och tryckande smärta i bröstet uppträder. Stadium III utvecklas sällan (efter 0,5–2 år) och kännetecknas av skador på lederna (kronisk borrelia-artrit), hud (atrofisk akrodermatit) och kroniskt neurologiskt syndrom.
Hur borrelia ser ut: foto
Bilden nedan visar hur sjukdomen visar sig hos människor.
Klicka för att se

[kollaps]
Kroniska symtom
Om sjukdomen behandlas ineffektivt eller inte behandlas alls, kan en kronisk form av sjukdomen utvecklas. Detta skede kännetecknas av alternerande remissioner och skov, men i vissa fall har sjukdomen en kontinuerligt återfallande karaktär. Det vanligaste syndromet är artrit, som återkommer under flera år och får ett kroniskt förlopp genom förstörelse av ben och brosk.
Förändringar som osteoporos, förtunning och förlust av brosk och mindre vanliga degenerativa förändringar observeras.
Bland hudskadorna finns ett benignt lymfocytom, som ser ut som en tät, ödematös, crimson knöl (infiltrat) och orsakar smärta vid palpation. Ett typiskt syndrom är acrodermatitis atrophica, som orsakar atrofi av huden.
Diagnos av borrelia
En grundlig historia är avgörande för att diagnostisera borrelia. Det är viktigt att inte missa fakta som indikerar risken för infektion med fästingburen borrelios (promenader på landet, turistresor, etc.). Experter uppmärksammar också närvaron av primära tecken på sjukdomen: huderytem och allmän berusning.
Beroende på i vilket stadium sjukdomen utvecklas används olika serologiska och immunologiska laboratorietester (PCR, RIF, ELISA, mikroskopiska studier etc.). För att identifiera strukturella störningar i olika organ och vävnader används ytterligare forskningsmetoder, förskrivning av fluoroskopi, punktering följt av laboratorieundersökning av materialet, elektrokardiogram, biopsi av epidermal vävnad etc.
En differentialdiagnos bör ställas vid sjukdomar som: hjärninflammation, reumatoid artrit, dermatit av olika ursprung, neurit, reumatism, Reiters sjukdom och andra med liknande symtom. Hos patienter som lider av syfilis och olika autoimmuna sjukdomar (infektiös mononukleos eller reumatism) kan serologiska reaktioner vara falskt positiva, vilket kräver ytterligare bekräftelse av diagnosen.
Visa foton

[kollaps]
Komplikationer
Bland de troliga negativa konsekvenserna av borellios är irreversibla förändringar i nervsystemet, hjärtat och inflammatoriska sjukdomar i lederna, som i avsaknad av korrekt behandling leder till förlust av arbetsförmåga och i allvarliga fall orsakar döden.
Behandling av borrelia
Om karakteristiska symtom på borrelia upptäcks, utförs omfattande behandling på ett sjukhus med infektionssjukdomar.
I steg I är antibiotikabehandling indicerad i 2-3 veckor:
- Doxycyklin 100 mg 2 gånger om dagen
- Amoxicillin 500 mg 3 gånger om dagen (barn 25-100 mg/kg/dag) oralt
- Reserv antibiotika - ceftriaxon 2,0 g IM 1 gång per dag
Mot bakgrund av antibakteriell terapi är utvecklingen av Jarisch-Herxheimer-reaktionen (feber, berusning mot bakgrund av massdöd av Borrelia) möjlig. I detta fall stoppas antibiotika under en kort tid och tas sedan igen med en lägre dos.
För stadium II borrelia föreskrivs antibakteriell terapi i 3-4 veckor:
- Om det inte sker några förändringar i cerebrospinalvätskan är doxycyklin 100 mg 2 gånger om dagen eller amoxicillin 500 mg 3 gånger per dag oralt indicerat
- Om det finns förändringar i cerebrospinalvätskan - ceftriaxon 2 g 1 gång / dag, cefotaxim 2 g var 8:e timme eller bensylpenicillin (natriumsalt) 20-24 miljoner enheter / dag IV
I steg III används följande:
- Doxycyklin 100 mg 2 gånger om dagen eller amoxicillin 500 mg 3 gånger om dagen oralt i 4 veckor
- Om det inte finns någon effekt, ceftriaxon 2 g 1 gång/dag, cefotaxim 2 g var 8:e timme eller bensylpenicillin (natriumsalt) 20-24 miljoner enheter/dag intravenöst i 2-3 veckor.
Tidig behandling leder vanligtvis till en persons fullständiga återhämtning. Kroniska stadier kan leda till funktionshinder och död (irreversibla förändringar i nerv- och kardiovaskulära system). Efter avslutad behandling, oavsett dess effektivitet, registreras personen hos en specialist på infektionssjukdomar och specialiserade specialister.
Förebyggande
Vid besök i ett skogsområde (parkområde) går allmänprevention ut i att använda repellenter och att bära kläder som täcker kroppen så mycket som möjligt. I händelse av ett fästingbett bör du omedelbart kontakta kliniken, där det kommer att tas bort korrekt, bettstället kommer att undersökas och ytterligare övervakning av din hälsa kommer att tillhandahållas.
Om en person ofta är på sin egen sommarstuga skulle det inte vara överflödigt att utföra akaricida åtgärder. Efter att ha gått ut med din hund bör du noggrant undersöka ditt husdjur efter fästingar på kroppen.
Det är en infektionssjukdom som är vanlig i vissa områden som bebos av den mikroorganism som orsakar den. Det korrekta och fullständiga namnet på denna infektion är systemisk fästingburen borrelios, men utöver detta används följande namn för att beteckna sjukdomen: fästingburen meningopolyneurit, fästingburen borrelios, ixodid borrelios, kronisk migrerande erytem, erytem spiroketos, Bannowarts syndrom och borrelia. Men i vardagen är de korta namnen som oftast används borrelios, Borreliainfektion eller Lyme borrelios.
Infektionen sker i etapper, påverkar lederna, nervsystemet och ibland hjärtat, och är helt botande om antibiotikabehandling påbörjas inom en kort tid efter sjukdomsdebut.
Ett utmärkande drag för borrelios är att infektionen inte överförs från en sjuk person till en frisk person, och infektion sker endast genom bett av en fästing som bär den orsakande mikroben. Borrelios kan drabba människor av alla kön och ålder, inklusive små barn och äldre.
Borrelios - allmänna egenskaper, upptäcktshistoria och namn på infektionen
Systemisk fästingburen borrelios är en infektion med ett långvarigt skovförlopp orsakad av spiroketen Borrelia burgdorferi. Infektionen är överförbar, eftersom infektion endast sker genom bett av ixodid fästingar, som är bärare av Borrelia. Borrelios överförs inte från person till person, så patienten är helt säker för andra.Infektionen fick namnet "borreliosis" från det latinska namnet på spiroketen - Borrelia burgdorferi, som är dess orsaksämne. Och namnet borrelia gavs av namnet på staden Lyme i Connecticut, där ett utbrott av infektion först registrerades 1975 och dess huvudsakliga symptom beskrevs. Alla andra namn för denna infektion härrör antingen från borrelia (borrelios) eller från de ledande kliniska tecknen (fästingburen meningopolyneurit), eller från namnet på fästingar som bär spiroketer (ixodisk eller fästingburen borrelios, etc.).
Borrelia upptäcktes efter en studie av Connecticut-tonåringar, som hade juvenil artrit 100 gånger oftare än sina kamrater från andra delar av USA. Läkare och forskare blev intresserade av denna anomali, undersökte barnen, tog prover av ledvätska från lederna, från vilka de kunde inokulera spiroketen Borrelia burgdorferi, som visade sig vara orsaken till sjukdomen.
Borrelios uppträder i tre på varandra följande stadier, utvecklas med olika intervall efter infektion. I det första skedet (akut) utvecklar en person allmänna smittsamma symtom på förgiftning (feber, huvudvärk och muskelsmärta, svaghet, dåsighet, etc.) och erythema migrans. Erytem bildas på platsen för ett fästingbett och är en fläck som ständigt ökar i diameter med en klarröd yttre kant och en ljus inre del. Detta första skede av borrelios utvecklas några dagar eller veckor efter ett fästingbett och infektion med spiroketer, och varar upp till 1 månad. Efter fullbordandet av det första, akuta stadiet av borrelios sker antingen återhämtning eller så blir infektionen kronisk och steg 2 och 3 utvecklas.
I det andra stadiet av borrelios utvecklar en person skador på antingen nervsystemet eller hjärtat. Som ett resultat av skador på nervsystemet utvecklar en person perifera neuropatier (domningar i armar och ben, förlust av känslighet i vissa områden av armar och ben, etc.), meningit, radikulit, etc. Och skador på hjärtat karakteriseras genom utveckling av hjärtklappning, smärta i hjärtat, blockader etc. Det andra steget av infektion kan vara upp till sex månader.
I det tredje stadiet av borrelios utvecklar en person artrit, som kombineras med skador på antingen nervsystemet eller hjärtat, beroende på vilket organ som var involverat i den patologiska processen i det andra steget. Förutom artrit utvecklas atrofisk dermatit ofta i det tredje stadiet av borrelios.
Ett utmärkande symptom på det första stadiet av borrelios är erytem, som uppträder på kroppen på platsen för fästingbettet i 80% av fallen. Erytem uppträder först som en liten röd knöl eller vesikel, från vilken rodnad gradvis sprider sig runt omkretsen och bildar en slags kant. Ytan på huden inuti kanten kan vara röd eller normal. Diametern på erytem ökar ständigt, varför det kallas migrerande. Som regel är erytem rund till formen, men kan ibland vara ovalt. Erytem ökar vanligtvis till 20 cm i diameter och i sällsynta fall upp till 60 cm. I området för erytem är huden mycket kliande, det finns en brännande känsla och svår smärta. Eftersom erytem uppträder på platsen för ett fästingbett, är det oftast lokaliserat på mage, ländrygg, ben, armhålor, nacke eller ljumskar.
Allmänna smittsamma symtom på förgiftning i kombination med erytem är specifika för borrelios, vilket gör att man kan misstänka denna infektion. Förutom erytem kan hudutslag, nässelutslag samt utslag och ringformade utslag uppträda på huden.
Hos 5–8 % av personer i det första stadiet av borrelios uppträder tecken på hjärnskada, såsom:
- Huvudvärk;
- Illamående;
- Kräkningar mer än 2 gånger om dagen;
- Fotofobi;
- Ökad känslighet i huden (även en lätt beröring orsakar en brännande känsla, smärta, etc.);
- Spänning av nackmusklerna;
- Huvudet kastas bakåt;
- Benen pressade mot magen.
I mycket sällsynta fall manifesteras det första stadiet av borrelios av anikterisk hepatit med följande symtom - aptitlöshet, illamående, kräkningar, smärta i levern, ökad aktivitet av AST, ALT och LDH i blodet.
Således kan det första stadiet av borrelios inträffa med utvecklingen av mycket olika och polymorfa symtom, bland vilka erythema migrans anses vara konstant. Andra symtom (förutom erytem) kan variera. I cirka 20 % av fallen är erythema migrans det enda kliniska symtomet på borrelios.
Det första steget varar från 3 till 30 dagar, varefter det antingen går över i det andra eller slutar med återhämtning. Sannolikheten för fullständig återhämtning när adekvat antibiotikabehandling påbörjas i det första steget är 80 %. Om återhämtning inte inträffar går infektionen in i det andra steget. Dessutom kommer det andra steget att utvecklas, även om det första var asymptomatiskt och inte behandlades korrekt.
Stadium II av borrelios
 Steg II av borrelia utvecklas på grund av spridningen av borrelia i hela kroppen genom blodet och lymfan. Början av det andra stadiet av borrelios inträffar i slutet av 1–3 månader efter uppkomsten av de första kliniska symtomen på infektion (erytem och förgiftning).
Steg II av borrelia utvecklas på grund av spridningen av borrelia i hela kroppen genom blodet och lymfan. Början av det andra stadiet av borrelios inträffar i slutet av 1–3 månader efter uppkomsten av de första kliniska symtomen på infektion (erytem och förgiftning). Vid det andra stadiet av borrelios utvecklas övervägande skador på nervsystemet eller hjärtat, och beroende på vilket organ som är involverat i den patologiska processen uppträder neurologiska eller hjärtsymptom.
Skador på nervsystemet under den andra perioden av borrelios kännetecknas av utvecklingen av meningit eller meningoencefalit, i kombination med kranialnervspares och perifer radikulopati. Med hjärnhinneinflammation utvecklar en person en allvarlig bultande huvudvärk, upprepade kräkningar, nackspänningar, fotofobi och förhöjd kroppstemperatur. Och med meningoencefalit åtföljs de indikerade meningeala symtomen av störningar i sömn, minne, koncentration och känslomässig labilitet.
Perifer radikulopati manifesteras av vandrande smärta från nacken till armarna och från nedre delen av ryggen till benen, samt försämrad känslighet i extremiteterna (domningar, stickningar, brännande etc.) och en minskning av styrkan i vissa muskler.
Ett utmärkande drag för borrelios är kombinationen av hjärnhinneinflammation med kranialnervpareser och radikulopati. Detta vanligaste symtomkomplex av neurologiska störningar i stadium 2 av borrelios kallas Bannovarts lymfocytisk meningoradiculoneuritis. Om behandling med antibiotika inte påbörjas i det andra stadiet kan borrelios meningit pågå i upp till flera månader.
I sällsynta fall manifesteras skador på nervsystemet under borrelios av neurit i oculomotoriska, optiska och hörselnerver.
Vid det andra stadiet av borrelios, förutom nervsystemet, påverkas också hjärtat, vilket dock observeras mycket mindre ofta. Hjärtskada kan uppstå som en övergående atrioventrikulär blockering, perikardit eller myokardit. När borrelios påverkar hjärtat utvecklar en person följande symtom:
- Hjärtslag;
- Bröstsmärta av kompressiv karaktär;
- Yrsel.
Skador på nervsystemet och hjärtat är mest karakteristiska för det andra stadiet av borrelios. Men förutom dem kan hudskador utvecklas, som uppstår i form av kapillärinflammation, utslag och ett enda godartat lymfocytom.
Erytem och benignt lymfocytom i huden är de mest specifika symtomen på borrelios. Externt ser ett sådant lymfocytom ut som en enda konvex knöl på huden, målad i en ljus crimson färg och lätt smärtsam vid beröring. Lymfocytom kan lokaliseras i ansiktet, könsorganen och ljumsken.
Förutom ovanstående symtom, i det andra stadiet av borrelios, kan ospecifika kliniska manifestationer utvecklas, såsom:
- Konjunktivit;
- Irit;
- Chorioretinit;
- Panoftalmos;
- Angina;
- Hepatit;
- mjältinflammation (inflammation i mjälten);
- Orchitis (inflammation i testiklarna);
- Mikrohematuri (blod i urinen);
- Proteinuri (protein i urin);
- Svaghet;
- Svår trötthet.
III stadium av borrelios
 Stadium III av borrelios börjar 0,5–2 år efter uppkomsten av de första kliniska symtomen på infektion (eller 3–6 månader efter slutförandet av steg 1 och 2) och fortsätter i många år. Faktum är att övergången av infektionen till det tredje steget innebär kronisering av den patologiska processen och följaktligen utvecklingen av kronisk borrelios.
Stadium III av borrelios börjar 0,5–2 år efter uppkomsten av de första kliniska symtomen på infektion (eller 3–6 månader efter slutförandet av steg 1 och 2) och fortsätter i många år. Faktum är att övergången av infektionen till det tredje steget innebär kronisering av den patologiska processen och följaktligen utvecklingen av kronisk borrelios. Det tredje steget kännetecknas av utvecklingen av artrit, atrofisk akrodermatit eller neurologiska syndrom som liknar neurosyfilis. Ledskador i det tredje stadiet av borrelios kan uppstå i tre former:
1.
Artralgi (migrerande smärta som rör sig från en led till en annan);
2.
Benign återkommande artrit;
3.
Kronisk progressiv artrit.
Migrerande artralgi registreras i 20–50 % av fallen och kombineras nästan alltid med muskelvärk. Dessutom utvecklas den svåraste smärtan i nackmusklerna. Med artralgi finns inga inflammatoriska förändringar i lederna, men smärtan är så svår att personen bokstavligen är immobiliserad. Sådan ledvärk fortsätter i flera dagar i rad, kombineras med svaghet, trötthet och huvudvärk, varefter den plötsligt och självständigt försvinner. Från tid till annan upplever en person liknande attacker av artralgi.
När godartad återkommande artrit utvecklas, påverkar det vanligtvis knäna eller andra stora leder. Den patologiska processen involverar en eller högst 3 leder. Artrit uppstår med omväxlande skov och remissioner. Återfall varar 1–2 veckor och kännetecknas av smärta i de drabbade lederna, svullnad och begränsad rörlighet. Remissioner varar från flera veckor till månader. Dessutom, när sjukdomen fortskrider, minskar frekvensen av återfall och varaktigheten av remissioner ökar. Inom 4–5 år försvinner skov helt och artrit upphör att besvära personen. På grund av det faktum att artrit kan gå i remission under lång tid anses den vara godartad.
Kronisk artrit drabbar flera leder samtidigt (mer än tre) och uppträder som en konstant inflammatorisk process. Med denna typ av artrit upplever en person smärta, svullnad, dålig rörlighet och begränsad rörelse i de drabbade lederna, samt erosion av brosk och ben. Mycket ofta är vävnaderna som omger leden involverade i den patologiska processen, som ett resultat av vilken artrit kompliceras av bursit, ligamentit, entesopati, osteoporos, uttunning av brosk, såväl som osteofytos (lager av en lös inflammatorisk massa på benet ). Ibland kombineras kronisk borreliosartrit med pannus (inflammation i ögats hornhinna).
Förutom ledskador, under den tredje perioden av borrelia, utvecklas en patologisk process i huden, som uppstår som atrofisk akrodermatit eller fokal sklerodermi.
Acrodermatitis atrophica börjar med uppkomsten av röd-blå fläckar på extensorytor som knän, armbågar, handrygg och sulor. I området för fläckarna kan ett tätt inflammatoriskt infiltrat, svullnad och försämrat lymfutflöde i det drabbade området bildas. Denna inflammatoriska fas fortsätter i flera år och övergår långsamt till en sklerotisk fas. I den sklerotiska fasen atrofierar huden på vilken det fanns röda och blå fläckar och blir som skrynkligt tunt papper.
I det tredje stadiet av borrelios kombineras atrofisk akrodermatit i 30 % av fallen med skador på lederna och i 45–50 % med sena neurologiska komplikationer, såsom störningar av känslighet eller rörelse. De mest karakteristiska sena neurologiska komplikationerna av borrelios i stadium III är kronisk encefalomyelit, spastisk parapares, kronisk axonal polyradikulopati, minnesförlust och demens.
Kronisk encefalomyelit kännetecknas av konstant huvudvärk, trötthet, yrsel, illamående, periodiska kräkningar, kramper, hallucinationer, samt nedsatt minne, uppmärksamhet, tal, koordination av rörelser, känslighet, etc.
Spastisk parapares kännetecknas av en ökning av muskeltonus i olika delar av kroppen med utvecklingen av okontrollerade patologiska reflexer och rörelser.
Kronisk axonal polyradikulopati kännetecknas av följande manifestationer:
- Muskelsvaghet i de nedre extremiteterna (händer, fötter). Med allvarlig svaghet i benmusklerna utvecklas stegning - "kuppgång";
- Minskad eller fullständig förlust av senreflexer;
- Nedsatt känslighet i de sista delarna av armar och ben, täcker områden av huden som "strumpor" och "handskar". Känslighetsstörning yttrar sig i känslan av gåshud, sveda, stickningar, förlust av förmågan att känna temperatur, vibrationer, beröring etc.;
- Brott mot den samordnade funktionen av blodkärl, som ett resultat av vilket en person upplever attacker av hjärtklappning, hypotoni, impotens, etc.
Kronisk borrelia
Kronisk borrelios är det tredje steget av infektion, vars kliniska manifestationer beskrivs ovan. Kronisk borrelios utvecklas om infektionen inte behandlas eller om ineffektiv terapi används. Sjukdomen uppstår med omväxlande remissioner och exacerbationer.Med kronisk borrelios utvecklas ledskador (artrit), atrofisk akrodermatit eller benign hudlymfocytom. Artrit kan leda till fullständig förstörelse av ledens brosk och ben, vilket resulterar i att den senare blir funktionellt underlägsen och måste ersättas med en protes för att bibehålla rörligheten.
Borrelios (Borrelios): inkubationstid, symtom och manifestationer av sjukdomen - video
Borrelios hos barn
Borrelios drabbar vanligtvis barn över 7 år. Förskolebarn (under 7 år) blir mycket sällan sjuka i borrelios, även om de blir bitna av en infekterad fästingbärare.Sjukdomsförloppet och kliniska tecken hos barn är exakt desamma som hos vuxna. Men barn kännetecknas av utvecklingen av meningit som en manifestation av skador på nervsystemet, medan vuxna oftare utvecklar perifera nefropatier (nervpares, radikulit, etc.).
På grund av den övervägande skadan på centrala nervsystemet, efter återhämtning från borrelios, kan barn förbli asthenovegetative reaktioner, såsom humörinstabilitet, ökad excitabilitet och sömnstörningar. Dessa reaktioner försvinner helt efter en tid.
Diagnos av borrelios
Allmänna diagnostiska principer
För att diagnostisera borrelios beaktas specifika epidemiologiska data - närvaron av ett fästingbett under de föregående 1 - 3 månaderna. Om det fanns en så undersöks kroppen för att identifiera migrerande erytem. Sedan, oavsett om erytem upptäcktes, identifieras följande tecken som är specifika för borrelios aktivt:- Serös meningit, meningoencefalit, polyradiculoneurit eller neurit i kranialnerverna;
- Artrit i en eller flera leder;
- Försämring av atrioventrikulär ledning av hjärtat II eller III grader, myokardit eller perikardit;
- Ett enda benignt lymfocytom på örsnibben eller bröstvårtan;
- Kronisk atrofisk akrodermatit.
Analys för borrelios (blod för borrelios)
Borrelia detekteras i blodet med hjälp av följande blodprov:- Indirekt immunfluorescensreaktion (IRIF);
- Enzymkopplad immunosorbentanalys (ELISA);
- Polymeraskedjereaktion (PCR);
- Immunblotting.
När man utför ett ELISA-test kan resultatet vara positivt eller negativt. Positiv betyder att antikroppar mot borrelia har påvisats och att personen följaktligen är infekterad med borrelia. Ett negativt testresultat innebär att en person inte har Borrelia i blodet.
Vid genomförande av PCR och immunblotting detekteras Borrelia direkt och deras mängd per volymenhet blod (oftast 1 ml) bestäms. Följaktligen, om analysen indikerar att borrelia har upptäckts och deras kvantitet anges, betyder detta närvaron av borrelia hos en person.
De enklaste, mest tillgängliga och ganska effektiva testerna för borrelios är ELISA och RNIF, för vilka det är nödvändigt att donera blod från en ven. För en tillförlitlig diagnos bör dock två studier utföras med ett intervall mellan dem på 4–6 veckor för att fastställa inte bara förekomsten av infektion, utan också dess dynamik.
Borrelios - behandling
 Behandling av borrelios innebär att man tar antibiotika som Borrelia burgdorferi är känslig för. Samtidigt är antibiotika, varaktighet och schema för deras användning olika för behandling av borrelios i olika stadier och med olika dominerande kliniska manifestationer. Låt oss överväga vilka antibiotika som används vid olika stadier av borrelios för att behandla skador på vissa organ och system.
Behandling av borrelios innebär att man tar antibiotika som Borrelia burgdorferi är känslig för. Samtidigt är antibiotika, varaktighet och schema för deras användning olika för behandling av borrelios i olika stadier och med olika dominerande kliniska manifestationer. Låt oss överväga vilka antibiotika som används vid olika stadier av borrelios för att behandla skador på vissa organ och system. Så, för behandling av borrelios i det första skedet(inom en månad efter debut av kliniska symtom) används följande antibiotikabehandlingsregimer:
- Amoxicillin (Amosin, Ospamox, Flemoxin Solutab, Hiconcil, Ecobol) - ta 500 mg 3 gånger om dagen i 10 - 21 dagar;
- Doxycyklin (Xedocin, Unidox Solutab, Vidoccin, Vibramycin) - ta 100 mg 2 gånger om dagen i 10 - 21 dagar;
- Cefuroxim (Axetin, Antibioxime, Zinnat, Zinacef, etc.) – ta 500 mg 2 gånger om dagen i 10 – 21 dagar;
- Azitromycin (Sumamed, etc.) – ta 500 mg en gång om dagen i en vecka (det minst effektiva antibiotikumet);
- Tetracyklin - ta 250 - 400 mg 4 gånger om dagen i 10 - 14 dagar.
Om neurologiska symtom finns
- Doxycyklin (Xedocin, Unidox Solutab, Vidoccin, Vibramycin) - ta 100 mg 2 gånger om dagen i 14 - 28 dagar;
- Bensylpenicillin – administrera 5 000 000 enheter intravenöst var 6:e timme (4 gånger om dagen) i 14–28 dagar;
- Kloramfenikol (Levomycetin) - tas oralt eller administreras intravenöst 500 mg 4 gånger om dagen i 14 - 28 dagar.
- Ceftriaxon (Azaran, Axone, Biotraxone, Ificef, Lendacin, Lifaxone, Medaxone, Rocephin, Torocef, Triaxone, etc.) - administreras intravenöst med 2000 mg 1 gång per dag i 2 - 4 veckor;
- Penicillin G – administreras intravenöst i 20 000 000 enheter en gång om dagen i 14–28 dagar;
- Doxycyklin (Xedocin, Unidox Solutab, Vidoccin, Vibramycin) - ta 100 mg 2 gånger om dagen i 21 dagar;
- Amoxicillin (Amosin, Ospamox, Flemoxin Solutab, Hiconcil, Ecobol) - ta 500 mg 3 gånger om dagen i 21 dagar.
- Amoxicillin (Amosin, Ospamox, Flemoxin Solutab, Hiconcil, Ecobol) - ta 500 mg 4 gånger om dagen i 30 dagar;
- Doxycyklin (Xedocin, Unidox Solutab, Vidoccin, Vibramycin) - ta 100 mg 2 gånger om dagen i 30 dagar (kan tas i frånvaro av neurologiska symtom);
- Ceftriaxon (Azaran, Axone, Biotraxone, Ificef, Lendacin, Lifaxone, Medaxone, Rocephin, Torocef, Triaxone, etc.) - administreras intravenöst med 2000 mg 1 gång per dag i 2 - 4 veckor;
- Penicillin G – administreras intravenöst i 20 000 000 enheter en gång om dagen i 14–28 dagar.
- Amoxicillin (Amosin, Ospamox, Flemoxin Solutab, Hiconcil, Ecobol) - ta 1000 mg en gång om dagen i 30 dagar;
- Doxycyklin (Xedocin, Unidox Solutab, Vidoccin, Vibramycin) - ta 100 mg 2 gånger om dagen i 30 dagar.
Under behandling med antibiotika kan en person utveckla flera utslag eller flera erytem på kroppen, samt utveckla en tillfällig förvärring av symtom. Detta bör inte fruktas, eftersom ett sådant svar från kroppen kallas Jarisch-Gersheimer-reaktionen och indikerar framgången för behandlingen.
Om borrelios har upptäckts hos en gravid kvinna ska hon ta Amoxicillin 500 mg 3 gånger om dagen i 21 dagar. Ingen annan terapi krävs, eftersom denna kur av antibiotikabehandling är tillräcklig för att förhindra överföring av infektionen till fostret.
Förutom antibiotikaterapi, som syftar till att förstöra borrelia i människokroppen, i den komplexa behandlingen av borrelia, används symtomatiska behandlingsmetoder för att eliminera de smärtsamma manifestationerna av infektionen. Symptomatiska metoder används för att förbättra allmäntillståndet och lindra symtom som tolereras dåligt av en person.
klåda
Förebyggande av infektion
Tyvärr finns det inget specifikt förebyggande av borrelios (vaccination). Därför är det enda möjliga förhindrandet av infektion ospecifik, vilket består i att minimera risken för att fästingar kommer på människokroppen.Eftersom fästingar lever i gräs och löv är det nödvändigt att undvika att befinna sig på platser där du kommer att ha nära kontakt med växtlighet (skogar, parker, etc.). Om en person ska "ut i naturen" bör han klä sig i ljusa kläder som täcker kroppen så mycket som möjligt: en långärmad skjorta, byxor med ett elastiskt band vid ankeln, en halsduk runt halsen, en huva eller keps på huvudet osv. Dessutom bör utsatta områden på kroppen behandlas med fästingmedel.
När du är i en skog eller park bör du inspektera din kropp för fästingar varannan timme. När du är i naturen måste du också sitta i gräset så lite som möjligt och ha kontakt med lövverket på buskar och träd.
Förebyggande av borrelios efter ett fästingbett
Efter ett fästingbett, för att förhindra borrelios, måste du ta en kombination av följande antibiotika:- Doxycyklin - 100 mg 1 gång per dag i 5 dagar;
- Ceftriaxon - 1000 mg 1 gång per dag i tre dagar.
borrelia (borrelia): prevalens och orsak till infektion, tecken och manifestationer (symtom), komplikationer, diagnos (snabbtest), behandling (antibiotika), förebyggande - video
Konsekvenser av borrelios
Konsekvenserna av borrelios är olika neurologiska och hjärtsymptom som kvarstår som ett resultat av irreversibla förändringar i dessa organ under det aktiva förloppet av infektionen. Före användning bör du konsultera en specialist.Det kännetecknas av en tendens till kroniskt och återkommande förlopp och övervägande skador på huden, nervsystemet, rörelseapparaten och hjärtat.
Infektion uppstår när den bits av en infekterad fästing. Patogenen Borrelia burgdorferi kommer in i huden med fästingens saliv och förökar sig i flera dagar, varefter den sprider sig till andra områden av huden och inre organ (inklusive hjärtat, hjärnan, lederna). Patogener kan kvarstå i människokroppen under lång tid (år), vilket orsakar ett kroniskt och återkommande sjukdomsförlopp. Den kroniska formen av sjukdomen kan utvecklas många år efter infektion. Borrelia diagnostiseras utifrån speciella blodprover och symtom.
Det finns nu tekniker som kan känna igen sjukdomen snabbare än tidigare använda antikroppstester.
Orsaker
Betet av Ixodia dammini fästing, som bär spiroketen Borrelia burgdorferi.
Symtom på borrelia
Uppkomsten av rodnad i huden på platsen för fästingbett. Den röda fläcken ökar gradvis längs periferin och når 1-10 cm i diameter, ibland upp till 60 cm eller mer. Fläckens form är rund eller oval, mindre ofta oregelbunden. Ytterkanten av den inflammerade huden är rödare och stiger något över hudnivån. Med tiden blir den centrala delen av fläcken blek eller får en blåaktig nyans, vilket skapar en karakteristisk ringform. På platsen för fästingbettet, i mitten av fläcken, är en skorpa synlig, sedan ett ärr. Utan behandling varar fläcken i 2-3 veckor och försvinner sedan.
Efter 1-1,5 månader utvecklas tecken på skador på nervsystemet, hjärtat eller lederna. Influensaliknande symtom som huvudvärk, svaghet, feber, trötthet och muskelsmärta observeras. Lederna är varma, svullna och smärtsamma (knälederna är oftast drabbade), smärta i muskler och senor.
Neurologiska symtom - förlamning (oftast i ansiktet), störningar i hudens känslighet, sömnlöshet, hörselnedsättning.
Från hjärtat: arytmi, ökad hjärtfrekvens, bradykardi, yrsel, förkortad andning.
Psykiatriska förändringar är också möjliga: depression, demens.
Komplikationer och möjliga konsekvenser av borrelia
Borrelia uppträder oftast på senvåren eller försommaren. Efter 1-2 veckor försvinner vanligtvis influensaliknande symtom, som kan åtföljas av utslag. Nyligen genomförda studier har visat att bakterier kan invadera hjärnan och ryggmärgen tidigt i sjukdomen.
Om den lämnas obehandlad i ett tidigt skede av sjukdomen utvecklas komplikationer från hjärtat, lederna och nervsystemet efter några veckor eller månader. Men även hos patienter som behandlas tidigt utvecklas komplikationer i 15 % av fallen.
Eftersom symtomen är ospecifika, är borrelia ofta feldiagnostiserat och feldiagnostiserats som reumatoid artrit, meningit eller multipel skleros.
Svaghet, humörsvängningar och neurologiska symtom är vanliga orsaker till feldiagnostisering av psykisk ohälsa och andra sällsynta sjukdomar som kan åtföljas av liknande symtom.
Sjukdomen är sällan dödlig, men hjärtkomplikationer kan innefatta livshotande arytmier, infektioner under graviditeten, vilket kan leda till missfall.
Hjärnhinnorna i det första stadiet av sjukdomen påverkas som regel sällan hos patienter med skadad blod-hjärnbarriär till följd av traumatisk hjärnskada, inflammation eller födelsetrauma. De manifesterar sig med klassiska tecken på hjärnhinneinflammation - huvudvärk, hyperintensitetssyndrom, fotofobi, illamående, kräkningar, såväl som stelhet ( domningar) occipitalmuskler och ett positivt Kernig-tecken ( ett av tecknen på hjärnhinneinflammation).
Skador på den artikulära apparaten uppstår som reaktiv artrit. Det är ofta skador på flera stora leder, oftast knä eller höft. I detta fall dominerar smärta under rörelse och lätt svullnad av de omgivande mjuka vävnaderna.
Leverskada uppstår som en akut, vanligtvis anikterisk, hepatit. Patienter klagar över illamående, mindre ofta kräkningar, förstoring av levern och tillhörande tyngd och ibland smärta i höger hypokondrium.
Det andra stadiet av borrelios ( Borreliainfektion)
 Det andra stadiet av borrelios inträffar som regel 1 - 3 månader efter infektion hos 10 - 15% av patienterna, av vilka majoriteten inte tog specifik antibakteriell behandling. Utvecklingen av detta stadium är associerad med ofullständig utrotning av det orsakande medlet av sjukdomen i det första skedet och, som en konsekvens, med dess spridning i alla organ och vävnader. Enligt den senaste statistiken kan de kliniska manifestationerna av det andra stadiet av borrelios vara extremt olika. Detta beror huvudsakligen på det organ i vilket specifika lymfoplasmacytiska infiltrat bildas. Det kan alltså uppstå skador på ögon, hud, könsorgan, endokrina körtlar, mjälte, njurar, lymfkörtlar etc. Måttliga skador på nervsystemet, hjärt-kärlsystemet och huden anses dock vara de mest specifika.
Det andra stadiet av borrelios inträffar som regel 1 - 3 månader efter infektion hos 10 - 15% av patienterna, av vilka majoriteten inte tog specifik antibakteriell behandling. Utvecklingen av detta stadium är associerad med ofullständig utrotning av det orsakande medlet av sjukdomen i det första skedet och, som en konsekvens, med dess spridning i alla organ och vävnader. Enligt den senaste statistiken kan de kliniska manifestationerna av det andra stadiet av borrelios vara extremt olika. Detta beror huvudsakligen på det organ i vilket specifika lymfoplasmacytiska infiltrat bildas. Det kan alltså uppstå skador på ögon, hud, könsorgan, endokrina körtlar, mjälte, njurar, lymfkörtlar etc. Måttliga skador på nervsystemet, hjärt-kärlsystemet och huden anses dock vara de mest specifika.
Skador på nervsystemet i det andra stadiet av borrelios
Nervsystemet i det andra stadiet av borrelia påverkas av typerna av meningit, meningoencefalit, kranialnervspares och radikuloneurit. Hos barn är skador på hjärnhinnor och strukturer i det centrala nervsystemet vanligare, medan skador på perifera strukturer dominerar hos vuxna.
Meningit manifesteras av svår huvudvärk, illamående, kräkningar, fotofobi, stel nacke och allvarlig allmän svaghet. Det finns vanligtvis ingen feber, men låggradig feber kan förekomma ( kroppstemperatur mindre än 38 grader). Hjärnskador vid meningoencefalit är ofta utbredda och yttrar sig i form av nedsatt koncentrationsförmåga, minne, emotionell labilitet och sömnlöshet.
Skador på nervsystemets perifera strukturer manifesteras av olika radikulopatier. Således är den mest specifika för borrelios i det andra steget pares av ansiktsnerven, som ofta är bilateral. Dessutom upplever ett antal patienter radikuloneurit, främst i livmoderhalsen och bröstkorgen. Deras manifestationer inkluderar karakteristisk akut smärta och hyperestesi ( ökad känslighet) längs de zoner som innerveras av den inflammerade spinalnerven. Ibland uppstår isolerad pares av perifera nerver.
Skador på det kardiovaskulära systemet i det andra stadiet av borrelios
Skador på det kardiovaskulära systemet vid borrelios manifesteras av lednings- och rytmrubbningar på grund av myokardit och, mindre vanligt, perikardit. Överledningsstörningar observeras i form av olika blockader, bland vilka partiella och fullständiga atrioventrikulära blockader dominerar. Rytmstörningar manifesteras av attacker av supraventrikulära takyarytmier, supraventrikulära och ventrikulära extrasystoler etc. Patienterna känner då svaghet, vilket återspeglar graden av störning av hemodynamiska parametrar, ökad hjärtfrekvens, andnöd, tyngd i bröstet och, mer sällan, smärta. Med behandling går dessa symtom vanligtvis tillbaka helt. De enda undantagen är fullständiga blockader, som, i avsaknad av svar på läkemedelsbehandling, kräver installation av pacemakers.
Hudskador i det andra stadiet av borrelios
De hudmanifestationer som är mest specifika för det andra stadiet av borrelios inkluderar benignt lymfocytom, som i denna sjukdom är ett begränsat ljusrött infiltrat, smärtsamt vid palpation, lokaliserat huvudsakligen i området med örsnibbarna, areolas och bröstvårtorna. Andra, mindre specifika hudmanifestationer av borrelios inkluderar sekundärt ringformigt erytem, utbredd urtikaria, etc.
Det tredje stadiet av borrelios ( Borreliainfektion)
 Kliniska tecken på det tredje stadiet av borrelios börjar observeras inom en period av 6 månader till två år från infektionsögonblicket. Enligt statistik utvecklas tertiär borrelios hos högst 10% av patienterna. De mest specifika komplikationerna i detta stadium inkluderar skador på ledapparaten, djup skada på nervsystemets strukturer, såväl som irreversibla atrofiska förändringar i huden.
Kliniska tecken på det tredje stadiet av borrelios börjar observeras inom en period av 6 månader till två år från infektionsögonblicket. Enligt statistik utvecklas tertiär borrelios hos högst 10% av patienterna. De mest specifika komplikationerna i detta stadium inkluderar skador på ledapparaten, djup skada på nervsystemets strukturer, såväl som irreversibla atrofiska förändringar i huden.
Skador på den artikulära apparaten
Skador på den artikulära apparaten kan uppstå i tre scenarier.
Den mildaste av dessa är uppkomsten av migrerande artralgier ( ledvärk), som slutar lika snabbt som de började. Varaktigheten av sådan smärta överstiger som regel inte flera dagar, och objektiva tecken på inflammation i lederna, såväl som eventuella kvarvarande effekter, är helt frånvarande även med smärta av hög intensitet. Migrerande artralgi åtföljs ofta av svår muskelsmärta och tendovaginit ( inflammation i ledseneslidorna).
Det genomsnittliga svårighetsscenariot för skador på den artikulära apparaten vid tertiär borrelios är benignt återkommande ( eskalerar hela tiden) artrit. Under dess utveckling noteras ett ganska tydligt orsak-och-verkan och tidsmässigt samband med utvecklingen av primärt erytem. Den första episoden av artrit inträffar flera månader efter uppkomsten av erythema migrans. Som regel är en knäled påverkad, mer sällan leder på andra platser. Objektiva tecken på inflammation, såsom svullnad, rodnad, lokal hypertermi och leddysfunktion, observeras vanligtvis mest intensivt under de första episoderna av artrit. Varaktigheten av sådana episoder sträcker sig från 1 till 3 - 4 veckor. Efter slutet av attacken börjar en period av remission ( ), varar flera månader, varefter attacken upprepas. Varje upprepad attack kännetecknas av en lägre intensitet av kliniska manifestationer, och den interiktala perioden ökar tvärtom. Man tror att uppkomsten av sådan artrit är möjlig endast inom fem år från infektionsögonblicket, varefter mekanismen för dess utveckling uttöms.
Det tredje scenariot med ledskada vid tertiär borrelios inträffar som en kronisk progressiv artrit. Till skillnad från de två första alternativen för skada på ledapparaten, finns det i det här fallet massiv skada inte bara på synovialmembranen, utan också på broskvävnaden, såväl som ledens hjälpapparat ( omgivande ligament, senor, synovialslidor m.m.). När artrit fortskrider sker en ombyggnad av leden, åtföljd av en minskning av dess rörelseomfång och en minskning av brosktjockleken. Detta försämrar i sin tur broskets näring och leder till ännu mer uttalade patologiska förändringar.
Skador på nervsystemets strukturer
Skadan på nervstrukturerna i det tredje stadiet av borrelios är mer djupgående och irreversibel jämfört med de neurologiska manifestationerna i det andra stadiet. De vanligaste är motoriska störningar ( spastisk parapares), mental aktivitet ( försämring av korttids- och långtidsminnet, mental retardation, ohämmat beteende m.m.) och känslighet ( polyneuropati).
Atrofiska förändringar i huden
Hudatrofi i det tredje stadiet av borrelia utvecklas under en lång tidsperiod. Den längsta fasen är den infiltrativa fasen, under vilken bildandet av diffusa eller nodulära subkutana infiltrat av vinröd-blåaktig färg uppstår, främst på extensorytorna av stora leder i extremiteterna. När den inflammatoriska processen fortskrider, blir epitelet över de drabbade områdena av huden gradvis tunnare och atrofier. I detta skede utvecklas den sklerotiska fasen av atrofisk akrodermatit, där huden praktiskt taget upphör att uppfylla sin barriärroll och ser ut som tunt och skrynkligt silkespapper.
Fästingburen encefalit och borrelios ( Borreliainfektion) Det är samma?
Fästingburen encefalit och borrelios är två oberoende sjukdomar som orsakas av olika smittämnen. Borrelios orsakas av en av de många typerna av Borrelia, och fästingburen encefalit orsakas av fästingburen encefalitvirus.
Det bör noteras att båda dessa sjukdomar överförs till människor genom sugning av en infekterad fästing. Dessutom kan båda sjukdomarna orsaka neurologiska symtom, så det kan vara extremt svårt att skilja den ena från den andra endast baserat på kliniska manifestationer. Dessa faktorer verkar vara orsaken till att dessa sjukdomar ofta av misstag klumpas ihop bland befolkningen.
Det bör dock noteras att dessa infektionssjukdomar inte utesluter varandra. Samma patient, efter att ha sugit på en enstaka fästing, kan utveckla en blandinfektion som kombinerar borrelios och fästingburen encefalitvirus.
Diagnos av borrelios ( Borreliainfektion)
 Diagnos av borrelios, liksom diagnosen av alla andra infektionssjukdomar, kommer ner på flera grundläggande metoder, som konventionellt är uppdelade i kliniska och parakliniska. Kliniska metoder inkluderar att ta en historia och fysisk undersökning av patienten ( inspektion, palpation, slagverk, auskultation m.m.). Parakliniska metoder inkluderar många ytterligare instrumentella studier och laboratoriestudier.
Diagnos av borrelios, liksom diagnosen av alla andra infektionssjukdomar, kommer ner på flera grundläggande metoder, som konventionellt är uppdelade i kliniska och parakliniska. Kliniska metoder inkluderar att ta en historia och fysisk undersökning av patienten ( inspektion, palpation, slagverk, auskultation m.m.). Parakliniska metoder inkluderar många ytterligare instrumentella studier och laboratoriestudier.
Vilken läkare ska jag kontakta om jag misstänker borrelios? Borreliainfektion)?
Vid misstanke om borrelios kan patienten behöva konsultera specialister som kirurg och infektionsspecialist. I fall som åtföljs av komplikationer från kroppssystemen kan konsultation med neurolog, kardiolog, hjärtkirurg, hudläkare, allergiläkare, reumatolog, hepatolog, nefrolog etc. krävas.
I de flesta fall uppstår misstanke om borrelios när patienter hittar en fästing fäst vid sig själva, på huden runt vilken ett ringformat erytem växer. I det här fallet bör du inte ta bort fästingen själv, utan bör gå till närmaste sjukhus, där en kirurg tar bort den korrekt och helt. Efter att ha tagit bort fästingen behandlas såret med lokala antiseptiska läkemedel, och patienten skickas för en planerad konsultation med en specialist på infektionssjukdomar. Infektionsspecialisten i sin tur ställer eller tillbakavisar diagnosen och ordinerar vid behov behandling. I frånvaro av en specialist på infektionssjukdomar kan behandling ordineras av en läkare på sjukhusets akutmottagning eller en barnläkare ( om patienten är ett barn) eller husläkare.
I mer sällsynta fall, när borrelios åtföljs av symtom på skador på hjärnhinnan, hjärnan, perifera nerver, kardiovaskulära systemet eller andra system och organ, kan samråd med ytterligare specialister - neurologer, kardiologer eller hepatologer krävas. Beslutet om behovet av dessa konsultationer tas av en infektionsspecialist och i mer sällsynta fall av en akutmottagningsläkare ( jourhavande läkare). Om patientens tillstånd väcker oro, sammankallar han ett råd av specialister som är nödvändiga enligt hans åsikt, som beslutar om ytterligare taktik för att hantera patienten. Men i rättvisans namn bör det noteras att sådana fall är extremt sällsynta. För det mesta tillåter patienternas tillstånd dem att rutinmässigt konsultera en specialist på infektionssjukdomar och få behandling utan att öka risken för efterföljande komplikationer.
Vad händer vid ett läkarbesök när en patient behandlas med borrelios ( Borreliainfektion)?
Eftersom den huvudsakliga specialisten som är involverad i hanteringen av patienter med borrelios är en specialist på infektionssjukdomar, kommer detaljerna för hans behandling att diskuteras i detta avsnitt.
Efter att ha fått ett möte med en specialist på infektionssjukdomar, uppmanas patienten först och främst att uttrycka alla sina klagomål, inklusive de som han inte tillskriver borrelios. Läkaren tar vanligtvis reda på tidpunkten för uppkomsten av specifika klagomål, deras varaktighet, intensitet, dynamik, förändringar under påverkan av mediciner eller andra faktorer.
Läkaren fortsätter sedan med att undersöka patienten. Först och främst, med hjälp av ett förstoringsglas eller speciell optik, inspektera noggrant området där fästingen är fäst. Om fästingen fortfarande sitter i såret kommer infektionsspecialisten att remittera patienten till en kirurg för noggrant och fullständigt avlägsnande, varefter patienten återvänder till infektionsspecialisten. Som regel tar dessa manipulationer inte mer än en timme. Om fästingen inte är i såret, ser specialisten på infektionssjukdomar till att det inte finns några fragment av dess kropp kvar i såret efter att den har tagits bort som sedan kan bli av. Huden direkt runt platsen för fästingsugning måste undersökas noggrant. Ofta finns migrerande ringformad erytem i detta område - ett specifikt tecken på det första stadiet av borrelios. Lika viktigt är undersökningen av resten av huden, för vilken patienten kan behöva klä av sig helt eller åtminstone ner till sina underkläder. I det här fallet är läkaren intresserad av de mer sällsynta hudsymptomen på borrelios, vilket indikerar senare stadier av sjukdomen. Dessa inkluderar sekundärt ringformigt erytem, benigna lymfocytom, atrofisk akrodermatit, disseminerad urtikaria, etc. Det är extremt viktigt att undersöka svalget ( hals) för ont i halsen eller akut faryngit.
Nästa steg i klinisk undersökning av en patient med misstänkt borrelios är palpation ( palpation). Först och främst undersöker infektionsspecialisten alla tillgängliga lymfkörtlar. Om det finns vissa förändringar i dem, såsom smärta, ökning i storlek, vidhäftning till omgivande vävnader etc., noterar han dem för sig själv för att sedan ta hänsyn till dem i processen med differentialdiagnostik. Förutom lymfkärlen palperas muskler och leder, och därefter bukorganen. Vid borrelios kan du förvänta dig muskelsmärtor, särskilt i nackmusklerna, som förstärks med feber. Palpation av lederna kan avslöja deras smärta, som ökar med rörelse, samt en viss begränsning i deras rörelseomfång i kombination med karakteristiska klick. Vid palpering av bukorganen kan det förekomma en ökning av storleken på levern och, mindre vanligt, mjälten, i kombination med smärta i motsvarande hypokondrium. Ännu mer sällan kan tecken på inflammation i njurar och urinvägar, mage, bukspottkörtel, gallblåsa, tarmar etc. observeras.
Slagverk ( effleurage) för borrelios är tillämplig främst för att upptäcka patologi hos njurarna och urinapparaten. Det kan också användas för att utesluta samtidiga lungsjukdomar ( pneumothorax, hydrothorax, etc.) och ben ( osteomyelit, osteoporos, osteit, frakturer m.m.). Auskultation ( lyssnande) för borrelios, precis som slagverk, används det snarare för att utesluta samtidiga sjukdomar, främst i andningsorganen ( lunginflammation, bronkit, tuberkulos etc.).
Efter att noggrant samlat in klinisk information om tillståndet hos patientens inre organ och system, tillgriper specialisten på infektionssjukdomar att förskriva ytterligare parakliniska studier för att bekräfta eller utesluta diagnosen.
Vilka tester kan en läkare ordinera om du misstänker borrelios ( Borreliainfektion)?
Alla studier som en infektionsspecialist ordinerar vid misstänkt borrelios är indelade i laboratorie- och instrumentella. Detta avsnitt innehåller endast de studier vars syfte är att bekräfta eller utesluta vissa patologiska tillstånd orsakade av borrelios. De studier som är nödvändiga för differentialdiagnostik med kliniskt likartade sjukdomar presenteras inte här.
Laboratorietester föreskrivs för borrelios
| Laboratorieforskning (analys) | Metodik | Tolkning av resultat |
| Allmän blodanalys | För denna analys används upp till 5 ml venöst blod eller upp till 2 ml blod från ett fingerstick ( hos barn). |
|
| Allmän urinanalys | Analysen kräver att man samlar in, huvudsakligen, en genomsnittlig portion morgonurin efter en noggrann toalett av de yttre könsorganen i en mängd av 20 till 100 ml. |
|
| Blodets kemi | För denna analys krävs upp till 20 ml venöst blod. |
|
| Bakteriologisk undersökning av biologiska prover | Denna studie kräver en minsta mängd biologiskt medium som potentiellt innehåller en patogen. Lämpliga prover inkluderar blod, huden i marginalzonen av erythema migrans, ett fragment av benignt lymfocytom, ett fragment av ett hudområde med atrofisk akrodermatit och, mindre vanligt, cerebrospinalvätska, sputum, ledvätska och urin. För prenatal diagnos används fostervatten eller navelsträngsblod erhållet genom cordocentesis. |
|
| Serologiskt blodprov (metod för parade sera, enzymimmunanalys, indirekt immunfluorescensreaktion, etc.) | För denna studie samlas 5 - 10 ml venöst blod in. Metoden är tillämplig tidigast två veckor efter infektion ( tid som krävs för att den första antikroppstoppen ska bildas). |
|
| PCR (polymeraskedjereaktion) | För denna studie används en minimal mängd av alla biologiska medium som potentiellt innehåller Borrelia. Tät media ( läder) det är att föredra att homogenisera före testning. Principen för metoden är att i provet detektera minst ett DNA-fragment som motsvarar Borrelia-DNA. PCR är en av de mest moderna och mycket exakta metoderna för att diagnostisera borrelios. |
|
| Histologisk undersökning av biopsiprovet | Denna studie kräver en liten bit vävnad ( bättre åtminstone tre fragment), som förmodligen innehåller Borrelia. Det mest lämpliga underlaget är förändrad hud ( erythema migrans, benignt lymfocytom, acrodermatitis atrophicus), såväl som patologiskt förändrade organfragment. Histologisk undersökning har nästan absolut diagnostisk noggrannhet. |
|
Instrumentella studier föreskrivna för borrelios
| Instrumentell forskning | Metodik | Tolkning av resultat |
| Röntgen av leder | Under denna undersökning befinner sig patienten i den position som röntgenläkaren eller hans assistent tilldelat honom. Som regel undersöks inte bara den störande sammansättningen, utan också den andra, vilket inte orsakar olägenheter. Fotografierna är tagna i minst två inbördes vinkelräta projektioner. |
|
| Bröstkorgsröntgen | Under denna studie är patienten i stående position och trycker bröstet mot röntgenbordets plan. Bilden är tagen på höjden av inspiration. Om misstänkta lesioner upptäcks tas ytterligare en bild i sidoprojektionen och vid behov tas en målbild. |
|
| Magnetisk resonanstomografi av hjärnan och inre organ | Under denna studie är patienten i ryggläge på maskinbordet. Själva bordet matas in i en tunnel, vars väggar är en kraftfull elektromagnet. Under undersökningen ska patienten förbli orörlig i minst 30 minuter, och i vissa fall mer. Principen för den magnetiska resonanstomografimetoden är att registrera en ström av fotoner med vissa våglängder, som emitteras av väteatomer i patientens kropp i ett kraftfullt växelmagnetiskt fält. |
|
| Elektrokardiografi | Under elektrokardiografi är patienten i ryggläge eller sitter på en stol. Elektroder kopplade till en elektrokardiograf är fästa på hans lemmar och bröst enligt ett visst mönster. När enheten slås på registreras hjärtmuskelns elektriska aktivitet. Informationen matas ut i form av ett flertal kurvor tryckta på papperstejp eller visas på skärmen. |
|
| Ekokardiografi | Under denna studie är patienten i ryggläge. Forskaren applicerar en speciell gel på hjärtområdet som minskar störningar från luft mellan sensorn och huden. Han applicerar sedan en ultraljudssond på olika kontrollpunkter på bröstet och visualiserar de olika håligheterna i hjärtat, längs vägen och noterar deras storlek, väggtjocklek och deras rörlighet. Sammanfattningsvis beskriver läkaren de patologiska förändringarna som han identifierade under studien. |
|
| Elektrofysiologisk studie av hjärtat | Under denna studie är patienten i ryggläge, helt avklädd, som vid ett vanligt kirurgiskt ingrepp. Genom ett snitt i den radiella eller femorala artären eller venen ( beroende på vilken hålighet i hjärtat som behöver gå in) en speciell sond förs in i hjärthålan. Dess speciella egenskap är förmågan att läsa av hjärtats elektriska aktivitet direkt från dess hålighet med högsta noggrannhet. Med hjälp av riktade lågeffekturladdningar orsakar denna sond uppkomsten av paroxysmala takykardier, som den själv sedan stoppar. Syftet med metoden är att identifiera ytterligare intrakardiella ledningsvägar som provocerar utvecklingen av attacker av paroxysmal takykardi och deras förstörelse genom ablation ( brinnande). |
|
| Ultraljud (ultraljud) inre organ | Under denna studie är patientens position godtycklig. Men oftare ligger han på rygg. En speciell gel appliceras på bukområdet för att minska störningar som orsakas av luft som kommer mellan strålaren och huden. Sedan applicerar forskaren växelvis ultraljudssändarröret på olika delar av bukhålan, växelvis visualiserar vissa organ, bestämmer deras storlek och sammansättning. Efter avslutad studie görs en registrering av alla mätningar och observationer som gjorts. I slutet av inspelningen gör läkaren en slutsats om de patologiska förändringar han observerade hos patienten och de möjliga orsakerna till det senare. |
|
| Dermatoskopi | Under denna studie är patienten i en slumpmässig position. Med hjälp av speciell förstoringsoptik undersöker läkaren alla misstänkta hudformationer och noterar de förändringar som inte är synliga för blotta ögat. |
|
Behandling av borrelios
 Behandling av borrelios är till övervägande del medicinsk, med undantag för sällsynta fall då en tidigare framskriden sjukdom har lett till uppkomsten av till exempel ihållande atrioventrikulär blockering som kräver implantation av en pacemaker. Det bör noteras att läkemedelsbehandling vid det första stadiet av borrelios är mycket effektivt och förhindrar sjukdomens utveckling till efterföljande, mer komplicerade stadier. Sjukgymnastik och sjukgymnastik är effektiva främst under återhämtningsperioden när ledapparaten och nervsystemet är skadat. Men det har också ett antal kontraindikationer, som måste beaktas för att undvika att patientens tillstånd förvärras.
Behandling av borrelios är till övervägande del medicinsk, med undantag för sällsynta fall då en tidigare framskriden sjukdom har lett till uppkomsten av till exempel ihållande atrioventrikulär blockering som kräver implantation av en pacemaker. Det bör noteras att läkemedelsbehandling vid det första stadiet av borrelios är mycket effektivt och förhindrar sjukdomens utveckling till efterföljande, mer komplicerade stadier. Sjukgymnastik och sjukgymnastik är effektiva främst under återhämtningsperioden när ledapparaten och nervsystemet är skadat. Men det har också ett antal kontraindikationer, som måste beaktas för att undvika att patientens tillstånd förvärras.
Behandling av huden runt den primära lesionen för borrelios ( Borreliainfektion)
Det primära fokuset för borrelios är det lilla hudområdet som fästingen har fäst sig vid. Det är också ett litet sticksår som uppstår efter att fästingen tagits bort. Det primära fokuset för borrelios bör inte förväxlas med ringerytem, även om dessa hudelement i de flesta fall uppträder på samma hudområde nästan parallellt. Mekanismen för deras bildande är annorlunda, liksom tidpunkten för deras utseende och vidare utveckling.
En av de farliga komplikationerna efter bett av någon fästing, vare sig den är infekterad med borrelios eller inte, är fästandet av en sekundär bakterieflora till det primära fokuset. Som regel är de orsakande medlen för en sådan infektion saprofytiska eller opportunistiska mikroorganismer från hudens yta, den dominerande är Staphylococcus aureus. När den kommer in i ett sår utvecklas suppuration som, allt eftersom den fortskrider, kan förvandlas till en böld, slem och till och med sepsis, som är fylld med en stor risk för dödsfall. För att minimera risken för suppuration av den primära lesionen är det extremt viktigt att ta bort fästingen korrekt och sedan noggrant behandla själva lesionen och huden runt den.
Fästingen måste avlägsnas av en kirurg som är utbildad i sådana manipulationer. Detta är särskilt viktigt när det inte är vuxna kvalster som påträffas utan deras larver, som ibland tränger så djupt in i hudens tjocklek att det är extremt svårt att få bort dem utan specialverktyg utan att skada dem.
Efter att ha tagit bort fästingen och visuellt inspekterat både insektens integritet och såret den lämnade, behandlas den med antiseptiska medel. Först och främst är det nödvändigt att generöst applicera en vattenlösning av väteperoxid på den, och det är tillrådligt att penetrera så djupt in i såret som möjligt med ett sterilt bandage fuktat med denna lösning. Skummet som bildas vid kontakt med blod trycker mekaniskt ut partiklar av damm, smuts och även rester av fästingens kropp ( Om det finns några). Sedan avlägsnas allt skum torrt med ett torrt sterilt bandage. Efter detta, med hjälp av ett annat bandage fuktat med en alkohol eller vattenlösning av jod, behandlas själva såret och sedan huden runt det inom en radie av 2 - 3 cm. Bandagets rörelser bör göras i en spiral från centrum, som är såret, till periferin. Denna bearbetningsprocedur är nödvändig för att undvika att bakterier från den omgivande huden förs in i det primära fokuset. För bästa effekt kan jodbehandling utföras 2 till 3 gånger i följd. I slutet av behandlingen är såret inte bandagerat eller förseglat med ett självhäftande plåster, eftersom detta främjar gråt och förhindrar bildandet av en skyddande skorpa.
Om behandlingen utfördes korrekt, kommer inflammationen i området för den primära lesionen att vara minimal, och efter 1 - 2 dagar kommer det inte att finnas några spår av det kvar förutom en liten skorpa, som faller av på dess äga på högst 5 - 7 dagar. Men under de första dagarna efter att en fästing har blivit biten, även efter korrekt antiseptisk behandling av den primära lesionen, kan inflammation uppstå, vilket inte är något annat än ett utvecklande ringformat erytem, som kan misstas för en utvecklande abscess. Men efter flera timmar blir skillnaderna mer uppenbara. Det ringformade erytemet expanderar, ett blekt område visas i mitten, och viktigast av allt är det bara ett ytligt element. Bölden ökar på grund av tillväxt på djupet, är tätare och varm vid beröring. Ofta åtföljs det av en ökning av kroppstemperaturen på mer än 38 grader. Om du misstänker en böld bör du omedelbart kontakta en kirurg för att undvika svårare komplikationer.
Läkemedelsbehandling av borrelios ( Borreliainfektion)
Användningen av mediciner är den huvudsakliga metoden för behandling av Lyme borrelios. Valet av läkemedel görs baserat på sjukdomens stadium och kliniska manifestationer. Konventionellt är antibiotika för behandling av denna sjukdom uppdelade i första, andra och tredje linjens läkemedel.
Antibiotika för behandling av borrelios är indelade i:
- första linjens droger ( tetracykliner);
- andra linjens droger ( penicilliner och cefalosporiner);
- tredje linjens droger ( makrolider, azalider, karbapenemer, etc.).
Första linjens droger ( tetracyklin, doxycyklin) ordineras endast vid uppkomsten av ringformad erytem och allmänt berusningssyndrom utan åtföljande besvär från nerv- eller kardiovaskulära systemet. De kan också användas som profylax för borrelios i icke-erytematösa former.
Andra linjens läkemedel används i alla stadier av sjukdomen, när ytterligare symtom från centrala nervsystemet, kardiovaskulära systemet, huden och artikulära systemet är närvarande. Således kan patienter med hudskador ( förutom ringformade erytem) amoxicillin med klavulansyra eller bensatin bensylpenicillin rekommenderas. Skador på leder, hjärta och nervsystem kräver utnämning av tredje eller fjärde generationens cefalosporiner ( cefotaxim, ceftriaxon, cefepim, etc.). Cefalosporiner kan också förskrivas i det första stadiet av sjukdomen, i avsaknad av ett absolut svar på behandling med tetracykliner och penicilliner.
Tredje linjens läkemedel förskrivs endast vid resistens ( ineffektivitet) första och andra linjens läkemedel. För att verifiera detta är det nödvändigt att utföra en bakteriologisk studie ( sådd på näringsmedia) vävnadsprov som innehåller Borrelia ( blod, biopsi, sputum etc.). Efter tillväxten av de nödvändiga Borrelia-kolonierna bedöms deras svar på olika antibakteriella läkemedel. Denna studie kallas ett antibiogram och har två huvudmål - att identifiera läkemedel som är ineffektiva vid behandling av borrelios ( bekräftelse på motstånd), såväl som bestämning av läkemedel för vilka känsligheten är tillräcklig för att uppnå en stabil antimikrobiell effekt. Således väljs tredje linjens läkemedel baserat på antibiogrammet från alla naturligt förekommande antibiotika som helt kan förstöra Borrelia i patientens kropp.
Det bör också noteras att läkemedel som lindrar symtomen i olika stadier av sjukdomen och med olika komplikationer spelar en betydande roll vid behandlingen av borrelios.
Läkemedel som används för symptomatisk behandling av borrelios är:
- icke-steroida antiinflammatoriska läkemedel ( nimesulid, ibuprofen, celecoxib, paracetamol, etc.);
- nootropics ( piracetam);
- mikrocirkulationskorrigerare ( pentoxifyllin, vinpocetin, etc.);
- vitaminer ( grupperna B, C, A osv.);
- enzymer ( lidas);
- antiarytmika ( amiodaron, verapamil, etc.);
- antikolinerga läkemedel ( atropin);
- hepatoprotectors ( ursodeoxicholsyra, silymarin) och så vidare.
Kirurgisk behandling av borrelios
Det bör noteras att kirurgisk behandling av borrelios är rent symptomatisk eller till och med palliativ i vissa fall ( syftar till att minska lidande vid en känd progressiv sjukdom) och används ganska sällan.
Om läkemedelsinducerad irreversibel atrioventrikulär blockering utvecklas, installeras en pacemaker kirurgiskt för att normalisera hjärtfrekvensen.
Med utvecklingen av meningit med allvarligt syndrom av ökat intrakraniellt tryck, installeras i vissa fall en kateter som förbinder det subdurala utrymmet med halsvenen. Syftet med denna kateter är att kontinuerligt dränera överflödig cerebrospinalvätska. Men på grund av det stora antalet biverkningar, särskilt vid långvarig användning, är det extremt sällsynt att installera en sådan kateter.
Vid utveckling av spastiska sammandragningar av lederna används kirurgisk behandling för att skära av dem och öka rörelseomfånget i leden som påverkas av inflammation.
Fysioterapeutiska metoder för att behandla borrelios ( Borreliainfektion)
Fysioterapeutiska metoder för behandling av borrelios är uteslutande hjälpmedel och används endast under återhämtningsperioden. Att förskriva sådan behandling under den akuta sjukdomsperioden är fylld med förvärring av patientens tillstånd och en större sannolikhet för att utveckla komplikationer.
När den artikulära apparaten är skadad används ofta elektrofores med lytiska enzymer ( lidas), främjar resorptionen av bindvävsavlagringar i lederna som hindrar normala rörelser. Balneoterapi kan ge en liknande effekt ( lerbad) och sjukgymnastik.
;Det bör också noteras att även om det inte finns några kontraindikationer för fysiska procedurer, men efter flera sessioner patienten känner en försämring av sitt allmänna tillstånd, bör procedurerna stoppas.
Traditionella metoder för att behandla borrelios ( Borreliainfektion)
Traditionella metoder för att behandla borrelios finns, men deras effektivitet bör inte överskattas. Huvudområdet för deras tillämpning är lindring av vissa symtom, medan orsaken till borrelios - bakterierna själva - inte kan förstöras med traditionell medicin.
Oftast används lindavkok och hallonteer för borrelios, som har en måttlig febernedsättande och avgiftande effekt på grund av ökad svettning. Alla växter som är rika på C-vitamin har en allmän stärkande effekt.Färska sallader gjorda på persilja, syra, blötlagda maskrosblad och surkål är därför mycket välgörande. Avkok eller alkoholtinkturer av dessa ämnen minskar koncentrationen av vitamin C till nästan nollvärden, varför växterna före tillagning inte bör utsättas för värmebehandling, utan endast tvättas noggrant i varmt vatten.
För borrelios, som visar sig som akut faryngit eller amygdalit, kommer varm mjölk med honung 4 till 5 gånger om dagen att ha en mjukgörande och fuktgivande effekt på hostan. Och om du lägger till smör till denna cocktail på spetsen av en tesked och en nypa bakpulver, kommer den mukolytiska effekten att öka avsevärt ( sputumförtunning), vilket underlättar övergången av en torr hosta till en våt hosta.
Ånga inandning över skalad nykokt potatis anses mycket effektivt. Du kan förstärka effekten genom att tömma vattnet som potatisen kokades i och tillsätta några gram mentolextrakt till det. Vid penetration i lungorna har denna blandning en uttalad mukolytisk, slemlösande och bronkdilaterande effekt.
Avkok av johannesört och timjan har en viss immunstimulerande effekt. Om levern är skadad observeras en förbättring av tillståndet efter att ha konsumerat örtavkok som har en koleretisk effekt genom att minska gallans viskositet. Bland sådana örter tar yarrow definitivt den ledande positionen.
En viktig förutsättning för användningen av traditionell medicin är att deras användning ska vara sekundär och inte i något fall störa eller ersätta traditionell läkemedelsbehandling. När man gör avkok bör höga koncentrationer inte skapas, eftersom effekten av de använda växterna kan skilja sig från vad som förväntades. Låga och medelhöga koncentrationer av avkok bidrar till en mildare effekt, en lägre sannolikhet för att utveckla biverkningar och förmågan att använda sådana preparat under en längre tid.
Förebyggande av borrelios ( Borreliainfektion)
 Förebyggande av borrelios är indelat i primär och sekundär. Primärprevention innebär att förebygga infektion, och sekundärprevention innebär att sjukdomen behandlas i tidiga skeden för att undvika dess progression och utveckling av komplikationer från nerv-, kardiovaskulära och artikulära systemen.
Förebyggande av borrelios är indelat i primär och sekundär. Primärprevention innebär att förebygga infektion, och sekundärprevention innebär att sjukdomen behandlas i tidiga skeden för att undvika dess progression och utveckling av komplikationer från nerv-, kardiovaskulära och artikulära systemen.
Metoder för primär prevention inkluderar:
- undvika att besöka endemiska härdar av borrelios;
- bära slutna kläder som förhindrar fästingar från att krypa under täcket;
- applicering av skyddande medel på kläder i form av sprayer och klistermärken;
- applicera avvisande krämer på huden;
- oberoende och ömsesidig grundlig undersökning av kroppen för närvaron av fästingar fästa på huden efter att ha besökt endemiska foci.
Metoder för sekundär prevention inkluderar:
- korrekt avlägsnande av fästingen, utan att lämna delar av dess kropp i huden ( helst en kirurg);
- empirisk behandling ( utföras utan att fastställa den exakta orsaken) tetracyklin eller doxycyklin när ringformad erytem uppträder;
- empirisk behandling med tetracyklin eller doxycyklin även i frånvaro av ringformad erytem, om fästingbettet inträffade i endemisk fokus av borrelios.

Är borrelios farligt hos gravida kvinnor?
Vi kan definitivt säga att borrelios är farligare för gravida kvinnor än för andra kategorier av patienter. Dessutom skiljer sig sjukdomsförloppet hos den gravida kvinnan själv praktiskt taget inte från den allmänt accepterade kliniska bilden, men effekten på det växande fostret kommer troligen att vara negativ, och graden av denna effekt beror direkt på varaktigheten av persistens. av sjukdomen i den blivande moderns kropp.
Ett av huvuddragen hos Borrelia är dess ringa storlek i förhållande till andra typer av bakterier. Tillsammans med sin spiralform har denna mikroorganism den paradoxala förmågan att penetrera alla histohematologiska barriärer omedelbart efter infektion. I synnerhet tränger Borrelia utan stora svårigheter in i fostrets slutna cirkulationssystem och därefter in i alla dess inre organ eller foci i deras anlag.
Om en gravid kvinna konsulterar en läkare i tid och påbörjar behandling med lämpliga antibakteriella läkemedel, kan man med en hög grad av sannolikhet säga att alla borrelia som lyckades komma in i fostrets kropp också dör, som i den gravida kvinnans kropp. Med denna utveckling av händelser är den negativa inverkan på det framtida fostret minimal.
Betydligt mindre gynnsamma utsikter bör förväntas om den gravida kvinnan inte fick snabb behandling i det första skedet av borrelios. Under de 1,5 till 2 månader som krävs för utvecklingen av det andra stadiet av sjukdomen penetrerar bakterier alla vävnader och inre organ hos fostret och bildar många lymfoplasmatiska infiltrat i dem. De mest sårbara, som hos vuxna, är strukturerna i nerv- och kardiovaskulära systemen. Lesioner i hud, muskuloskeletala systemet och lever är mindre vanliga.
Således kan ett barn som föds av en mamma som har borrelios och inte behandlas ha mental retardation, hjärtsjukdom, njursvikt eller leversvikt. I de svåraste fallen är dessa störningar oförenliga med livet och fostret dör en tid efter födseln. Det har till och med förekommit enstaka fall av dödfödslar orsakade av svår intrauterin borrelios.
I samband med ovanstående rekommenderas alla gravida starkt att undvika platser där de kan bli fästingarbitna. Om detta så småningom inträffar, bör du inte vänta på att tecken på sjukdomen dyker upp, utan du bör så snart som möjligt avgöra om en infektion har inträffat eller inte. När du använder PCR-tekniken ( polymeraskedjereaktion) studien kan utföras under de första dagarna från ögonblicket för potentiell infektion. Om PCR inte är tillgänglig av någon anledning, måste du testas för specifika immunglobuliner M - färska antikroppar mot Borrelia. Det bör dock noteras att det inte är meningsfullt att ta detta test tidigare än två veckor från ögonblicket för potentiell infektion, eftersom detta är den minsta period som krävs för att immunsystemet ska bilda en tillräcklig titer av antikroppar för att bekämpa den patogena mikroorganismen.
När diagnosen är ställd bör antibiotikabehandling påbörjas omedelbart. Eftersom läkemedel från tetracyklingruppen är kontraindicerade under graviditeten, kommer läkaren med största sannolikhet att ordinera en kurs med läkemedel av penicillin-, cefalosporin- eller makrolidserien. Denna kurs måste genomföras i sin helhet, även om symtomen på sjukdomen försvinner innan den är klar. Detta beror på att patienter som har avslutat en ofullständig behandling har en högre förekomst av kronisk infektion.
Vad är skillnaderna mellan borrelios hos barn?
 När man svarar på denna fråga bör man skilja mellan medfödd och förvärvad borrelios. Medfödd borrelios kan observeras hos en nyfödd vars mamma hade uppenbar sjukdom under graviditeten ( med tydliga tecken) eller asymtomatisk form av sjukdomen. Förvärvad borrelios uppstår när infektion överförs genom sugning av en fästing infekterad med borrelios.
När man svarar på denna fråga bör man skilja mellan medfödd och förvärvad borrelios. Medfödd borrelios kan observeras hos en nyfödd vars mamma hade uppenbar sjukdom under graviditeten ( med tydliga tecken) eller asymtomatisk form av sjukdomen. Förvärvad borrelios uppstår när infektion överförs genom sugning av en fästing infekterad med borrelios.
Medfödd borrelios kan vara asymtomatisk eller orsaka allvarliga defekter i inre organ, och i vissa fall dödfödsel. Under graviditeten penetrerar denna bakterie alla vävnader i den nyföddas kropp, vilket påverkar nervsystemet och kardiovaskulära system allvarligast. Lymfoplasmatiska infiltrat som bildas i vävnader stör den normala utvecklingen av inre organ, varför de inte är helt bildade vid tidpunkten för födseln, vilket minskar livsdugligheten för den nyfödda. Kliniskt kan medfödd borrelios yttra sig som retardation i mental och fysisk utveckling, deformation av muskuloskeletala systemet, samtidiga autoimmuna sjukdomar etc.
Förvärvad borrelios hos barn liknar på många sätt den hos vuxna. Vissa forskare noterar en något tidigare känslighet för skador på hjärnhinnorna med utveckling av hjärnhinneinflammation. Dessutom är barn mer benägna att uppleva fenomenet meningism - den kliniska bilden av hjärnhinneinflammation med steril cerebrospinalvätska.
Smittar borrelios via bröstmjölk, saliv och sexuella vätskor?
 Det orsakande medlet för borrelios är en av de bakterier som är mest benägna att spridas i alla organ och vävnader. Men fall av överföring av denna infektion från person till person har inte rapporterats.
Det orsakande medlet för borrelios är en av de bakterier som är mest benägna att spridas i alla organ och vävnader. Men fall av överföring av denna infektion från person till person har inte rapporterats.
Trots att en patient infekterad med borrelios kan innehålla patogenen i alla biologiska vätskor ( blod, bröstmjölk, saliv, spermier, könskörtlar m.m.), infektion uppstår inte när dessa vätskor överförs till huden och slemhinnorna. Detta beror på att ospecifika skyddsprodukter för hud och slemhinnor är en nästan oöverstiglig barriär mot Borrelia. Även om dessa skal är skadade ( repor, erosioner, sår etc.) patogenen kan inte penetrera tillräckligt djupt och i tillräckliga mängder för att bidra till den fortsatta utvecklingen av sjukdomen.
Det enda alternativet där överföring av infektion från en person till en annan hypotetiskt kan ske är direkt blodtransfusion, som idag är en kvarleva från det förflutna på grund av de enorma riskerna för mottagaren ( patient som får blodtransfusion).
Finns det ett vaccin mot borrelios?
 Hittills finns det inget vaccin eller serum mot borrelios. Med all sannolikhet är behovet av vaccination mot denna sjukdom inte så högt på grund av det faktum att den når funktionshinder i sällsynta fall, och metoder för att behandla den i de tidiga stadierna är mycket effektiva.
Hittills finns det inget vaccin eller serum mot borrelios. Med all sannolikhet är behovet av vaccination mot denna sjukdom inte så högt på grund av det faktum att den når funktionshinder i sällsynta fall, och metoder för att behandla den i de tidiga stadierna är mycket effektiva.
Dessutom kan de sannolika riskerna från biverkningar av ett potentiellt vaccin, om det används i stor utsträckning, vara lika med eller till och med överstiga frekvensen av allvarliga fall av borrelios. Därför är möjligheten att utveckla ett vaccin mot denna sjukdom för närvarande ifrågasatt.
Skapas immunitet efter att ha lidit av borrelios?
 Efter att ha lidit av borrelios skapas en ganska stark immunitet som skyddar patienten från återinfektion i 5 - 7 år. Efter denna period är återinfektion möjlig. Det är dock viktigt att notera att denna immunitet endast bildas mot borreliospatogenen som orsakade sjukdomen hos människor, medan det finns minst fem sådana patogener bland de vanligaste i olika regioner i världen.
Efter att ha lidit av borrelios skapas en ganska stark immunitet som skyddar patienten från återinfektion i 5 - 7 år. Efter denna period är återinfektion möjlig. Det är dock viktigt att notera att denna immunitet endast bildas mot borreliospatogenen som orsakade sjukdomen hos människor, medan det finns minst fem sådana patogener bland de vanligaste i olika regioner i världen.
Således, om en patient som har återhämtat sig från borrelios orsakad av till exempel B. garinii blir biten av en fästing infekterad med B. burgdorferi s.s., så kommer han med största sannolikhet att drabbas av sjukdomen igen. Kliniska manifestationer i detta fall kan vara desamma som tidigare, eftersom immunitet är artspecifik, men oftare manifesterar sjukdomen sig mindre tydligt på grund av det faktum att antikroppar och minnes-T-lymfocyter som finns i blodet fortfarande delvis binder några vanliga fragmenterar bakterier. I vissa fall leder infektion med borrelios mot bakgrund av redan existerande immunitet till och med till ett asymtomatiskt förlopp, som, som bekant, manifesterar sig endast i den andra och tredje fasen av sjukdomen, som tyvärr i dessa stadier är mycket mindre behandlingsbar.
Hur lång tid efter ett fästingbett ska jag testas för borrelios?
 För att svara på denna fråga är det nödvändigt att klargöra vilken typ av analys vi talar om. Oftast tillgriper de serologisk analys, det vill säga bestämning av specifika antikroppar i blodet ( immunglobuliner klass M). Mer sällan, när en kort tidsperiod kräver det, till exempel hos gravida kvinnor eller nyfödda, är det nödvändigt att bestämma förekomsten av själva bakterierna i blodet. Denna uppgift utförs med PCR ( polymeraskedjereaktionsmetod).
För att svara på denna fråga är det nödvändigt att klargöra vilken typ av analys vi talar om. Oftast tillgriper de serologisk analys, det vill säga bestämning av specifika antikroppar i blodet ( immunglobuliner klass M). Mer sällan, när en kort tidsperiod kräver det, till exempel hos gravida kvinnor eller nyfödda, är det nödvändigt att bestämma förekomsten av själva bakterierna i blodet. Denna uppgift utförs med PCR ( polymeraskedjereaktionsmetod).
När man testar blod för specifika antikroppar är det nödvändigt att vänta tills dessa antikroppar når en tillräcklig titer ( koncentrationer), där resultaten av analysen skulle vara mest avslöjande. Som regel är denna tid två hela veckor från infektionsögonblicket. Att genomföra denna studie i ett tidigare skede är fyllt med falskt negativa resultat.
PCR-metoden är baserad på mekanismen för att identifiera DNA-fragment som innehas av den önskade bakterien eller viruset. Metodens känslighet är så hög att även om det bara finns en cell i provet blir testresultatet positivt. Således är denna metod tillämplig från de första dagarna av sjukdomen. Vilken vävnad som helst som hypotetiskt innehåller en patogen kan användas som ett prov ( hud, blod, lymfkörtelbiopsi, slemhinneskrapning, saliv, etc.). I den första fasen av sjukdomen väljs oftast blod och hud från kanten av det ringformiga erytem som prov. I andra faser av sjukdomen kan cerebrospinalvätska, vävnadsbiopsier av inre organ etc. användas som prov.
Fästingburen borrelios, borrelia, borrelia är namnen på en patologi som påverkar nervsystemet, kardiovaskulära systemen, huden och rörelseapparaten. Sjukdomen uppträder under lång tid i akut eller kronisk form med olika varianter av kliniska manifestationer. Symtom på borrelia-patologi orsakas av immunsystemets reaktion på inträngning av bakterier i människokroppen.
Vad är borrelia
Fästingburen borrelios är en smittsam vektorburen sjukdom som orsakas av fem arter av bakterier av spiroketsläktet Borrelia. Borrelia är en vanlig fästingburen infektion på norra halvklotet. Tidiga manifestationer av sjukdomen är huvudvärk, feber och hudutslag. Om det finns en genetisk predisposition, är hjärtat, nervsystemet, lederna och ögonen involverade i den patologiska processen efter ett bett från en infekterad ixodid-fästing.
Resultatet av Limas sjukdom beror till stor del på diagnosens korrekthet och aktualitet. I de flesta fall lindras symtomen helt av antibakteriella läkemedel. Sen påbörjad behandling och/eller felaktig behandling kan leda till ett kroniskt sjukdomsförlopp som är svårt att bota. Det sena stadiet av sjukdomen kan resultera i funktionshinder eller till och med döden för en person.
Orsaker
Borrelia orsakas av en spiroket, en gramnegativ bakterie som har en spiralform med en roterande långsam rörelse. Förutom infekterade fästingar kan fåglar, hundar, gnagare, små och nötkreatur bli bärare av patogenen. Huvudmekanismen för infektionsöverföring är överförbar. Patogenen kommer in i blodomloppet med avföring eller saliv från bäraren. Ibland uppstår infektionsvägen i matsmältningen när man konsumerar obehandlad mjölk (mest getmjölk). Transplacental överföring av infektion från en gravid kvinna till fostret har också bevisats.
Klassificering
Lyme syndrom kännetecknas av sjukdomens form: latent och manifest. Den första diagnostiseras av misstag endast baserat på resultaten av laboratorietester. I detta fall visar sjukdomen inga symtom. Manifestformen bekräftas av närvaron av kliniska tecken. Enligt arten av den patologiska processen är fästingburen borrelios indelad i typer. Det finns ett kroniskt, subakut och akut sjukdomsförlopp.
Om den patologiska processen varar mer än 6 månader och påverkar nervsystemet, hjärtat, lederna, är detta en kronisk typ av sjukdom. I det subakuta sjukdomsförloppet varar symtom som liknar akuta från 3 månader till sex månader. Om skador på huden, centrala nervsystemet och kardiovaskulära systemen observeras i upp till 3 månader, är detta en akut infektionsperiod. Lymasjukdom klassificeras också efter tecken på infektion (seronegativ, seropositiv) och efter stadier:
- den första är en lokal infektion som uppstår i form av erytem eller icke-erytem;
- den andra är spridning (spridning av patogenen i hela kroppen);
- den tredje är persistens (degeneration till artrit, akrodermatit och andra sjukdomar).
Symtom på borrelia hos människor
Inkubationstiden för borrelia varar från 2 till 50 dagar. I sällsynta fall visar sig sjukdomen under flera månader och ibland år. Efter inkubationsperioden börjar symtom på sjukdomen uppstå, orsakade av en kombination av immunopatologiska reaktioner. Fästingburen borrelios kännetecknas av en stegvis kurs, därför särskiljs tre grader av infektion, som var och en har sin egen kliniska bild. Den tidiga perioden av den patologiska processen är steg 1 och 2, som manifesterar sig i en akut form. Den sena fasen av sjukdomen är stadium 3, som kan pågå i flera år.
Första stadiet
Ett utmärkande tecken på det första stadiet av borrelios är erytem som uppträder på platsen för fästingbett. Först uppstår en liten bubbla, från vilken rodnad sprider sig runt omkretsen och bildar en kant. Diametern på erytem ökar gradvis, så läkare kallar det migrerande. Ibland kliar det ovala eller runda inflammerade området, det finns en brännande känsla och uttalad smärta.
Förutom erytem uppträder ibland urtikaria, utslag, ringformade och spetsiga utslag på huden. Vesikler och områden med nekros kan förekomma. I det första skedet uppvisar 8% av patienterna symtom på encefalopati (skada på hjärnceller):
- illamående, kräkningar;
- frossa;
- huvudvärk;
- mild fotofobi;
- ökad känslighet i huden;
- ben pressade mot magen;
- huvudet kastas bakåt på grund av starka spänningar i nackmusklerna.
Andra fasen
Mellan 1 och 3 månader efter att de första symtomen på borrelia uppträder, utvecklas det andra steget av infektion, vilket påverkar hjärtat eller nervsystemet. Beroende på vilket organ som är involverat i den patologiska processen, uppstår hjärt- eller neurologiska problem. Skador på det centrala nervsystemet kännetecknas av utvecklingen av meningit, meningoencefalit, som kombineras med perifer radikulopati och kranialnervspares.
Personen upplever upprepade kräkningar, svår huvudvärk och spända nackmuskler. Dessa symtom åtföljs av minnes-, sömn-, uppmärksamhets- och känslomässiga labilitetsstörningar. Om hjärtat påverkas fortsätter sjukdomen som perikardit, myokardit eller atrioventrikulärt block. Mot bakgrund av hjärtproblem utvecklar patienten följande symtom:
- yrsel;
- trycksmärta i bröstbenet;
- dyspné;
- hjärtslag.

Tredje etappen
Lyme-sjukdom går in i det tredje stadiet 3-6 månader efter slutförandet av steg 2 av den patologiska processen. I grunden innebär denna övergång ofullständig fagocytos och kronisk infektion, som kan pågå i flera år. Det tredje steget kännetecknas av förekomsten av atrofisk akrodermatit, artrit och neurologiska syndrom som liknar manifestationer av neurosyfilis. Ledskador uppstår i tre former: migrerande smärta (artralgi), benign återkommande artrit och kronisk progressiv osteoporos.
Med tiden utvecklas kronisk axonal polyradikulopati, som kännetecknas av följande symtom:
- minskning eller förlust av senreflexer;
- svaghet i musklerna i de nedre extremiteterna;
- torr hud;
- nedsatt känslighet i armar och ben;
- störning av den samordnade funktionen av blodflödet, vilket resulterar i attacker av hypotoni, hjärtklappning och impotens.
Komplikationer
Om bakterien inte dödas av antibiotika i det första skedet av sjukdomen, när den patologiska processen bara har spridit sig till huden, tränger infektionen över tiden genom blodet och lymfan in i alla system och organ i människokroppen. Svårigheten att diagnostisera ligger i det faktum att symtomen på borrelios ofta uppträder först i ett sent skede av sjukdomen. I vissa fall blir konsekvenserna oåterkalleliga. De allvarligaste komplikationerna av infektion:
- inflammation i hjärnhinnorna;
- skada på ansiktsnerven;
- kronisk inflammation i hjärnan;
- psykos;
- fotofobi;
- demens;
- försämrad koncentration;
- försämring av syn, hörsel;
- aptitlöshet, anorexi
- utveckling av benignt hudlymfocytom.
Diagnostik
För att ställa en diagnos är det nödvändigt att samla in en epidemiologisk historia och studera de tidiga symtomen på fästingburen borrelios. Läkaren tar hänsyn till följande faktorer:
- besök av patienten till epidemiområden där fästingar sprids (parker, skogar);
- faktumet av ett fästingbett;
- närvaro av utslag, erytem;
- vår-sommar period;
- ökad kroppstemperatur;
- muskelspänningar i nacken;
- inflammatoriska processer i lederna.
Förutom att samla in anamnes behövs laboratorietester:
- Allmän blodanalys. I det akuta sjukdomsförloppet ökar ESR-hastigheten.
- Undersökning av cerebrospinalvätska. Om patienten har illamående, kräkningar och stelhet i nackmusklerna görs en punktering för bakteriologisk analys av cerebrospinalvätskan.
- Serologisk ELISA-metod. Enzymimmunanalys hjälper till att upptäcka latenta och akuta infektioner i kroppen och identifiera antikroppar mot Borrelia.
- PCR-diagnostik. Polymerkedjereaktion kan identifiera bakteriellt DNA för forskningsändamål.

Behandling av borrelia
I milda former av den patologiska processen utförs etiotropisk och patogenetisk terapi på poliklinisk basis. Lyme-sjukdom av tredje graden kräver sjukhusvistelse av patienten. I båda fallen ordineras kontinuerlig användning av antibiotika i 14 till 21 dagar. Om den första kursen med antibiotikabehandling inte ger det önskade resultatet, föreskrivs ombehandling, men med ett annat antibakteriellt läkemedel, som kan pågå i ytterligare 30 dagar.
Vid långvarig användning av antibiotika kan en förvärring av symtomen på spiroketos uppstå på grund av frisättningen av endotoxiner i blodet och döden av borrelia. I det här fallet bör antibakteriella läkemedel stoppas ett tag. Efter några dagar återupptas förloppet av antibiotikabehandling, men läkemedlen ordineras i en lägre dos.
När en blandinfektion upptäcks (Lyme borrelios och fästingburen encefalit) används immunglobulin (anti-fästingar gammaglobulin) tillsammans med antibiotika. För att påskynda elimineringen av toxiner ordinerar läkare dessutom antioxidanter (Resveratrol, Bifidum), vaskulära läkemedel (Ginkgo biloba, Vinpocetine). För optimal rehabilitering rekommenderas patienten att genomgå en kurs av massage, sjukgymnastik och syresättning.
inledande skede
I den första graden av sjukdomen, som passerar utan skador på inre organ och i närvaro av erytem, ordineras aminopenicilliner (Amoxiclav, Amoxicillin) och tetracykliner (Doxycyklin, Oxytetracyklin) oralt. Antibiotikabehandling som påbörjas i ett tidigt skede kommer att förhindra ytterligare progression av borrelios. Antibiotika ordineras i en kurs på individuell basis. Den genomsnittliga dosen är 100-200 mg/dag, uppdelad i två doser. Behandlingsförloppet är från 14 till 21 dagar.
Vid dysfunktion i nervsystemet
Nästan hälften av patienterna med borrelia upplever skador på nervsystemet när sjukdomen går in i det andra stadiet. Behandling med antibiotika utförs genom intravenös administrering. Penicillin och cefalosporiner (Ceftarolin, Ceftobiprol) ordineras. Kursens längd är 2-3 veckor. Med antibakteriell terapi genomgår neurologiska symtom nästan alltid regression.
Dessutom ordineras läkemedel som påverkar metabolismen av hjärnceller, mikrocirkulation och vaskulär tonus (Cellex, Carnitex). De tas oralt eller administreras subkutant i 10 dagar (för måttliga patologier). Vid behov kan kursen upprepas efter 10 dagar. För att kontrollera smärtsyndromet i upp till 5 dagar i rad används analgetika (Baralgetas, Spazmalgon) och/eller icke-steroida antiinflammatoriska läkemedel (Ketonal, Nurofen).
Med hjärtskador
Om hjärtmuskelskada utvecklas mot bakgrund av Lyme-borrelios, är det, förutom antibiotikabehandling (Doxycyklin, Vancomycin), lämpligt att använda hjärtglykosider (Strophanthin, Korglykon). För att undvika tromboemboliska komplikationer ordineras antikoagulantia (Warfarin, Curantil). För att förbättra ämnesomsättningen i hjärtmuskeln behövs metabolisk terapi (Asparkam, Riboxin, Potassium Orotate). Om denna terapi inte ger önskat resultat, ordineras patienten immunsuppressiva medel (ciklosporin) och glukokortikosteroider (prednisolon).

För artrit
Vid Limas sjukdom drabbar artrit oftast höfter, vrister, handleder och armbågar. Det behandlas med orala antibiotika (Doxycyklin, Amoxicillin) i 4 veckor. Om artrit kvarstår efter antibiotikabehandling, är det nödvändigt att utföra antireumatisk behandling, som består av att förskriva icke-steroida antiinflammatoriska läkemedel (Movalis, Celebrex) och kortikosteroider (Celeston, Decdan), som injiceras direkt i leden. Doseringen och behandlingsförloppet ordineras av läkaren individuellt.
Prognos
Fästingburen borrelios, diagnostiserad i ett tidigt skede, har en gynnsam prognos. Förebyggande antibiotikabehandling förhindrar att sjukdomen blir kronisk eller sprids. Vid sen diagnos och allvarlig skada på det centrala nervsystemet utvecklas ihållande kvarvarande effekter som kan leda till funktionsnedsättning eller dödsfall. Efter avslutad behandling måste patienter som har återhämtat sig från Barreliosis registreras hos en neurolog, infektionsspecialist, artrolog och kardiolog i ett år för att utesluta kronisk borrelia.
Förebygga borrelia
Åtgärder för att förhindra infektion med spiroketalinfektion:
- när du besöker skogar bör du bära kläder som maximalt skyddar hela kroppen;
- använd repellenter som stöter bort blodsugande insekter;
- efter en promenad måste du noggrant undersöka din hud för närvaron av bloss;
- om en insekt hittas måste den tas bort med en pincett;
- om du inte kan ta bort fästingen själv måste du gå till närmaste akutmottagning för lämplig manipulation av en läkare;
- även i frånvaro av några manifestationer av infektion är det nödvändigt att ta ett blodprov för närvaron av antikroppar mot patogenen senast 3-4 veckor efter bettet.
Video
- De mest effektiva läkemedlen för behandling av cervikal osteokondros
- Vegetativ-vaskulär dystoni - symtom, typer av VSD och behandling
- Vad är partialtryck av syre
- Effekten av lågt partialtryck av syre i luften på kroppen och anpassningsprocesser
- Tid det tar för alkohol att lämna människokroppen
- Pyogent granulom som ett tvärvetenskapligt problem
- Kindbetning - orsaker och behandling Inre kindsjukdom
- Symtom på inflammatorisk tarmsjukdom
- Neutraliseringsreaktion: definition, exempel, tillämpning
- Allt om Duchenne myopati: genetiska faktorer och en komplett lista över symtom Progressiv Duchenne muskeldystrofi
- Vänsterkammarhypertrofi av hjärtat: vad är det, symtom, behandling Det sista EKG visade inte vänsterkammarhypertrofi
- Diskbråck i ländryggen: symtom och behandling
- Fästingburen borrelios (Borrelios) - symtom, behandling och konsekvenser av borrelios
- Nyheter om hälsa, medicin och livslängd
- Smärta värre efter sjukgymnastik
- Skolios (lateral krökning av ryggraden)
- Osteokondros är resultatet av fettdegeneration
- Utskjutning av bröstryggen: symtom och behandling Vad man ska göra för att utskjuta bröstryggen
- Manuell terapi av ryggraden för bråck recensioner
- Varför blir artrit värre?