Fettavlagring i kotkroppen. Osteokondros är resultatet av fettdegeneration. Behandlingsmetoder för fet degeneration av benmärgen i kotkropparna
Livsrytmen för en modern person dikterar dess villkor. Den genomsnittliga invånaren i en stor stad har inte möjlighet att ägna flera timmar om dagen åt att äta: vår samtida är för upptagen. För att på något sätt tillgodose behovet av mat, tillgriper en person snabbmat, små snacks etc. Som ni vet leder "stykvis uppdelning" aldrig till bra saker. Bristen på en rationell och genomtänkt diet leder verkligen till olika sjukdomar i mag-tarmkanalen. Det minsta man kan komma undan med är gastrit, men det finns också allvarligare sjukdomar. En av dem är fettlever hepatos.
Fettleverhepatos är en degenerativ sjukdom i organet med gradvis förstörelse av hepatocytceller. Istället för hepatocyter tar fettceller - lipocyter - sin plats i levern. Med tiden förstörs lipocyter, leverfibros börjar, och detta är en direkt väg till cirros och död.
Vad behöver du veta om fettleverhepatos för att inte missa besväret?
Fettlever hepatos: orsaker
I de allra flesta fall ligger orsakerna till fettleverhepatos i näringsfaktorn. Det betyder att själva sjukdomen utvecklas på grund av dålig näring. Dock inte alltid. Bland de faktorer som leder till sjukdomen är:
Alkoholmissbruk. Ungefär 80 % av alla patienter med hepatos är personer som inte känner till gränserna för alkoholkonsumtion. Problemet med alkoholism är särskilt vanligt hos män, så de är huvudpatienterna hos gastroenterologen. Hos kvinnor utvecklas hepatos snabbare och har en sämre prognos, särskilt mot bakgrund av alkoholism.
Användning av narkotiska och psykoaktiva ämnen. Detta inkluderar inte bara droger, utan också de ökända energidryckerna, koffein i allmänhet och till och med te, på grund av tanninerna det innehåller (du kan dricka te utan rädsla, vi pratar om enstaka fall).
En annan riskgrupp är personer med dålig kost. I det här fallet talar vi om en brist på normal mat. Detta inkluderar vegetarianer och personer som lider av anorexi. Kroppen är inte designad för sådan extrem stress. Med långvarig dålig näring börjar kroppen tro att "hungeråret" har kommit och det är dags att fylla på med fett. Detta är extremt skadligt inte bara för levern utan också för hjärtat.
Störningar i lungor och hjärta kan leda till hepatos.
Sjukdomar associerade med lipidmetabolismstörningar i kroppen. Den viktigaste boven i hepatos bland sjukdomar är diabetes mellitus (särskilt typ 2). Det orsakar både extern och inre fetma som påverkar organen.
Effekterna av toxiner på kroppen.
Det finns många orsaker till fettleversjukdom. Nästan alltid personen själv är skyldig för kränkningar av dess arbete.
Fettlever hepatos: första symtom
Leverhepatos är en tyst sjukdom. Ofta, tills processen blir avancerad, utvecklar en person cirros i levern, ingenting märks. Detta är dock bara ett utseende. Om du lyssnar noga på din egen kropp kan du märka något som inte observerats tidigare. De första symptomen på fettleversjukdom inkluderar:
Lätt smärta i höger sida under revbenen. Det är här levern ligger. I de inledande stadierna av skada dör hepatocytceller. Detta åtföljs av inflammation och smärta. Smärtan är matt och värkande till sin natur och är nästan omärkbar om inte hepatit eller kolecystit läggs till hepatosen.
Peptiska fenomen. Frekventa tecken på fettlever hepatos. Eftersom levern slutar fungera normalt finns det stor risk att utveckla problem från andra organ i mag-tarmkanalen: illamående, kräkningar, buksmärtor, halsbränna, rapningar. Smärta kan observeras i vänster sida, i mitten av buken i den epigastriska regionen.
Fenomen av dysbakterios. Vanligtvis manifesteras i form av förstoppning, diarré, eller deras växling. Pallen får en grönaktig nyans.
Torr hud. Huden med hepatos blir torr, varm och slapp. Om vi talar om de senare stadierna av sjukdomen, blir den helt gul från utsläppet av galla i blodomloppet.
Störningar i sensoriska organ, särskilt nedsatt syn.
Alla dessa är ospecifika tecken på fettlever hepatos. Du kan sätta stopp för det först efter att ha gått igenom en fullständig diagnos.
Diagnos av fettlever hepatos
Vid den första misstanken om utveckling av hepatos bör du omedelbart konsultera en läkare. Gastroenterologer hanterar problem med mag-tarmkanalen. Vid det första mötet genomför läkaren en undersökning av patienten om besvär, deras natur och varaktighet. Så lägger specialisten upp en diagnostisk strategi.
Listan över nödvändiga åtgärder för att göra en korrekt diagnos inkluderar:
Ultraljud av levern. Traditionellt hjälper en ultraljudsundersökning av levern att upptäcka dess förstoring, och detta indikerar nästan alltid problem med organet.
Tomografisk forskning. MRT låter dig utvärdera leverns struktur. Om fett deponeras i ett organ kommer detta att synas på en MRT.
Blodets kemi. ALT- och AST-indikatorer utvärderas. När de ökar talar vi om leversjukdom.
Biopsi. Det händer inte så ofta. Låter dig ta reda på om fett finns i organets struktur.
I de flesta fall står läkare inte inför hepatos, utan med hepatit eller kolecystit. Du kan dock inte diagnostisera dig själv. Läkaren kommer att göra detta. Patientens uppgift är att tydligt och konsekvent tala om sina besvär.
Behandling av fettlever hepatos
Behandling av fettlever hepatos ger många svårigheter. För att lösa problemet en gång för alla krävs ett integrerat tillvägagångssätt. Behandlingen inkluderar ett antal viktiga aspekter:
Eliminera grundorsaken till fettavlagring i levern. Det viktigaste steget, utan vilket behandlingen inte kommer att ha någon effekt. Det första du ska göra är att identifiera grundorsaken. Det kan vara alkoholism, då kan du inte göra utan att helt avstå från alkohol, åtminstone under behandlingsperioden, det kan vara en ohälsosam kost, då bör du avstå från fet, stekt och överdrivet salt mat. I detta skede spelas huvudrollen av patientens viljestyrka och disciplin.
Överensstämmelse med kost, kost och fysisk aktivitet. Om fett bryts ner kommer det inte att deponeras i levern. Men för att fett ska brytas ner krävs ansträngning. Först måste du undvika fet mat och mat rik på "dåligt" kolesterol. Detta inkluderar fett kött, korv, bakverk etc. För det andra är det nödvändigt att de reserver som tränger in i kroppen bryts ner. Därför bör fysisk inaktivitet undvikas.
Tar mediciner. Huvudgruppen av läkemedel som används för att behandla hepatos är de så kallade hepatoprotektorerna.
Förutom att undvika faktorer som orsakar fettleversjukdom och att följa en specialiserad diet, är det möjligt att ta hepatoprotectors. Bland dem är preparat baserade på silymarin (mjölktistelflavonoid) mycket pålitliga. Till exempel Legalon, ett originalt tyskt preparat som innehåller mjölktistelflavonoider (silymarin), som har genomgått ett speciellt renings- och standardiseringsförfarande.
Jämfört med analoger har Legalon ett högre innehåll av den aktiva komponenten. Det hjälper levern att klara av belastningen, stärker dess struktur och förhindrar förstörelse genom att stabilisera cellmembran och ytterligare syntes av fosfolipider. Legalon bekämpar aktivt giftiga ämnen och förhindrar deras överskott från att skada levern och hela kroppen.
Förutom den skyddande effekten har leverskyddet Legalon en återställande effekt och hjälper till att minska inflammatoriska faktorer. Legalon är också lämplig för att förebygga leverdysfunktion, eftersom det avsevärt minskar belastningen på organet när du tar mediciner, fet mat och alkohol. Dessutom hjälper läkemedlet att förhindra uppkomsten av fibros och andra degenerativa förändringar i levern.
Dessa mediciner stoppar destruktiva processer i levern och hjälper till att återställa redan döda celler. Antioxidantmediciner har också visat sig vara effektiva för att förhindra leverceller från att dö och ersättas av ärr eller fettvävnad.
I motsats till vad som är populärt på Internet bör hepatos behandlas med örter med stor försiktighet. Endast mjölktistel är lämplig. Anledningen ligger i det faktum att denna sjukdom ofta åtföljs av kolecystit: koleretiska läkemedel kan framkalla bristning av gallblåsan.
Förebyggande av fettlever hepatos
Förebyggande av fettlever hepatos är inte svårt. Det räcker med att följa följande rekommendationer:
Ät ofta och i små portioner. På så sätt blir inte levern överansträngd.
Minska din konsumtion av animaliskt fett till ett minimum. Ett fullständigt avslag på dem är också oacceptabelt.
Drick alkohol med försiktighet och missbruk aldrig.
Upprätthåll åtminstone en miniminivå av fysisk aktivitet: fysisk inaktivitet har en extremt negativ effekt på leverfunktionen.
Alla dessa tips hjälper dig att undvika leverproblem i framtiden.
Fettleverhepatos kännetecknas av hög fara på grund av risken för degeneration till cirros. För att förebygga problem bör du rationalisera din kost och din fysiska aktivitet. Och om problem uppstår bör du omedelbart konsultera en läkare för råd. Det är mycket lättare att behandla hepatos i de inledande stadierna. På så sätt hjälper patienten både sig själv och läkaren.
zhenskoe-mnenie.ru
Näring för fettlever
En av faktorerna i utvecklingen av fettlever är en stillasittande livsstil i kombination med överätande. Därför är det mycket viktigt att övervaka din kost och hålla en normal vikt. Om patienten är överviktig, rekommenderas han att följa en diet (men inte strikt) med en viktminskning på cirka 0,5 kg per vecka. Måttlig fysisk aktivitet uppmuntras: träning på motionscykel, simning, promenader.
Diet för fettlever är inte bara viktig - den spelar en ledande roll för effektiviteten av behandlingen för patienter. I medicinska institutioner föreskrivs vanligtvis kosttabell nr 5, med konsumtion av proteinmat upp till 120 g per dag, vilket begränsar animaliskt fett, såväl som en tillräcklig mängd leverhälsosam mat - keso, spannmål (havregryn, bovete , hirs, vildris). Växtmat är välkomna - frukt och grönsaker, grönt, alla typer av kål.
Istället för köttprodukter rekommenderas att äta fisk och skaldjur. Det är tillrådligt att undvika stekt mat - ånga, koka eller baka rätter med en minimal mängd smör (det är bättre att ersätta det med vegetabilisk olja).
Vi får inte glömma dricksregimen: i avsaknad av kontraindikationer bör du dricka minst 2 liter vatten per dag, främst under den första halvan av dagen.
Det är nödvändigt att begränsa eller utesluta feta mejeriprodukter: helmjölk, gräddfil, ostar. Låg fetthalt kefir, jäst bakad mjölk och yoghurt är tillåtna för konsumtion.
Alkoholhaltiga drycker måste elimineras helt! Förutom alkohol är även kolsyrade drycker förbjudna.
Det rekommenderas också att undvika godis, vita bakverk, butiksköpta och feta såser, margarin, korvar, fett kött och ister. Försök att bara äta naturliga, färska livsmedel, med en minimal mängd socker.
ilive.com.ua
Orsaker till fettlever
Olika orsaker kan leda till degenerering av fettlever: alkoholmissbruk, felaktig och otillräcklig näring, och särskilt proteinsvält; endokrina störningar (lesioner i diencephalic-hypofysen, ö-apparat i bukspottkörteln), långvariga infektioner (tuberkulos) och förgiftningar (fosfor, kloroform, koltetraklorid, etc.), behandling med kortikosteroider och antibiotika.
Symtom och tecken på fettlever
I ett tidigt skede är sjukdomen asymtomatisk; hepatomegali är möjlig utan märkbara funktionella abnormiteter. Levern är slät och mjuk vid beröring. Under denna fortfarande reversibla period leder eliminering av orsaken till normalisering av leverns storlek. När sjukdomen fortskrider blir levern känslig och tät. En hög nivå av kolin i blodserumet bestäms och acetylkolinesterasaktiviteten ökar. Innehållet av totala fetter i blodserumet ökar ofta, och det första skedet av den polarografiska vågen visar en tendens att öka. De betonar leverns ökade känslighet och sårbarhet under fettdegeneration och en minskning av glykogenhalten i den.
Under sjukdomens terminala period är allvarliga komplikationer möjliga: fettemboli, vaskulär trombos, hemorragisk diates, leverkoma. Det finns inga övertygande bevis för att stenos kan leda till cirros hos människor.
Diagnos. Man bör tänka på fettleverdegeneration vid upptäckt av en förstorad lever av mjuk konsistens, i avsaknad av märkbara funktionsstörningar, särskilt när det gäller alkoholister, patienter med diabetes mellitus, ulcerös kolit, tuberkulos eller näringsrubbningar, etc. För patologi för fettmetabolism och förekomst av fett Leverdegeneration indikeras av höga kolinnivåer i serum, ökad acetylkolinesterasaktivitet, hög total fetthalt och ett ökat första steg av den polarografiska vågen. En tillförlitlig diagnos kan ställas genom histologisk undersökning av biopsimaterial från levern.
Fettleverdegeneration skiljer sig från leverframfall, kronisk hepatit och kompenserad inaktiv cirros.
Behandling av fettlever
Först och främst bör orsaken som ledde till fettlever elimineras. Kosten bör vara rik på animaliska proteiner, vitaminer, lipotropa ämnen med en begränsad mängd fett. Du kan ordinera vitamin B6 på grund av den ovillkorliga dapottropiska effekten som är inneboende i läkemedlet, såväl som kolinklorid, lipokain, folsyra, empiriskt metionin och kolin (användningen av det senare på kliniken har varit en besvikelse).
Fettleverdegeneration av alkoholfri etiologi
Fettlever av alkoholfri etiologi kallas leverskador av varierande svårighetsgrad, histologiskt liknar alkoholiska leverskador, men förekommer hos dem som inte missbrukar alkohol. Det inkluderar fettleverdegeneration i sig, skador på hepatocyter, nekros och fibros; levercirros med portal hypertoni och andra komplikationer, inklusive hepatocellulärt karcinom. Medellivslängden med fettlever är lägre än i befolkningen i allmänhet.
I praktiken görs diagnosen fettlever av icke-alkoholisk etiologi genom uteslutning. Det bör misstänkas hos en patient med kronisk leverskada som inte missbrukar alkohol, med negativa resultat av serologiska tester för viral hepatit och frånvaro av medfödda eller förvärvade leversjukdomar.
Associerade sjukdomar och tillstånd
Fettlever av alkoholfri etiologi finns ofta vid typ 2-diabetes mellitus, fetma och dyslipoproteinemi, som i sin tur är nära relaterade till förekomsten av metabolt syndrom.
Fetma. Det är fetma som oftast följer med fettleversjukdom som inte är förknippad med alkoholkonsumtion. Förekomsten av fetma noteras i 40-100% av fallen av fettlever med tecken på hepatit, och fettlever med tecken på hepatit detekteras hos 9-36% av överviktiga individer. Dessutom har typen av fetma betydelse.
Hyperlipoproteinemi(hypertriglyceridemi, hyperkolesterolemi eller båda) detekteras i 20-80 % av fallen av fettlever med tecken på hepatit.
Som regel med fettlever med tecken på hepatit Det finns flera riskfaktorer samtidigt.
Dessutom riskfaktorer inkluderar kvinnligt kön, snabb viktminskning, akut svält, divertikulos i tunntarmen.
Till ärftliga sjukdomar där fettlever utvecklas, inkluderar Wilsons sjukdom, homocystinuri, tyrosinemi, abetalipoproteidemi och hypobetalipoproteidemi, såväl som spontan Weber-Christian pannikulit.
Fettleverdegeneration (särskilt med tecken på hepatit) kan leda till kirurgiska ingrepp t.ex. gastroplastik, jejunoileal anastomos, biliopankreatisk bypass.
Läkemedel och andra substanser. Fettleversjukdom kan orsakas av ett antal mediciner och andra kemiska föreningar. Dessa inkluderar glukokortikoider, amiodaron, syntetiska östrogener, tamoxifen, dietyfen (ett före detta kardiovaskulärt läkemedel), isoniazid, metotrexat, perhexilin, tetracyklin, puromycin, bleomycin, dikloretylen, etionin, hydrazin, hypoglycin A, asparaginas, azazacitidin, azazacitidin, azazacitidine, azazacitidin,. Ständig kontakt med petroleumprodukter på jobbet är också en riskfaktor för fettleversjukdom.
Symtom. Oftast är fettleversjukdom asymtomatisk; Ibland klagar patienter över svaghet, sjukdomskänsla och mild smärta.
Fysisk undersökning. Nästan tre fjärdedelar av patienterna har hepatomegali och en fjärdedel har splenomegali.
Laboratorieforskning. I avsaknad av tecken på hepatit är laboratorietester inte särskilt informativa. Om de är närvarande är den huvudsakliga förändringen i biokemiska indikatorer för leverfunktion en ökning av aktiviteten av ALT och ASAT. Vanligtvis upptäcks dessa avvikelser vid nästa läkarundersökning eller vid läkarbesök av annan anledning. Det finns inget tydligt samband mellan enzymaktivitet, å ena sidan, och histologiska parametrar och svårighetsgraden av inflammation eller fibros, å andra sidan. Aktiviteten av ALAT är ofta högre än aktiviteten av ASAT, vilket skiljer fettlever av alkoholfri etiologi från leverskador på grund av alkoholism, när aktiviteten av ASAT är högre än ALAT, och aktiviteten av ALP kan vara något ökad; Serumbilirubin och albuminnivåer är vanligtvis normala. Långvarig PT indikerar dekompenserad leversvikt. Hos vissa patienter bestäms en låg titer av antinukleära antikroppar. Det finns dock inga antimitokondriella antikroppar, antikroppar mot hepatit C-virus eller HBsAg i blodet och serumnivåerna av ceruloplasmin och α 1 -antitrypsin ligger inom normala gränser. Förhöjda serumferritinnivåer och ökad transferrinmättnad är vanliga. Hos män är överskottet av järn i kroppen mer uttalat än hos kvinnor. Hos en tredjedel av patienterna med fettleverdegeneration med tecken på hepatit detekteras en homozygot eller heterozygot mutation i HFE-genen, vilket leder till att cystein i position 282 ersätts med tyrosin (en genetisk markör för hemokromatos). Leverfibros i närvaro av denna mutation är vanligtvis allvarligare.
Instrumentala studier. För att diagnostisera fettlever används olika icke-invasiva radiologiska diagnostiska metoder, inklusive abdominal ultraljud, CT och MRI av buken. Ingen av dem är tillräckligt känslig för att upptäcka leverinflammation och fibros. CT och MRT kan endast upptäcka extrahepatiska manifestationer av cirros och portal hypertoni. Således saknar dessa metoder både känslighet och specificitet för att säkert diagnostisera fettlever med tecken på hepatit och bestämma dess svårighetsgrad.
Leverbiopsi- en metod som låter dig bekräfta diagnosen fettlever, med eller utan tecken på hepatit, för att bedöma aktiviteten av hepatit och graden av fibros. Det är fortfarande oklart om alla patienter ska genomgå en biopsi, eftersom resultaten inte alltid påverkar behandlingen. En biopsi är indicerad om patienter har metabolt syndrom och om aktiviteten av leverenzymer är konstant förhöjd, trots korrekt behandling.
Histologisk bild Vid degeneration av fettlever är alkoholiska och alkoholfria etiologier desamma. Histologiskt finns det 3 stadier av fettlever. Det första steget är fettinfiltration av hepatocyter utan deras inflammation och förstörelse. Samtidigt ackumuleras fett i stora droppar i hepatocyter. Det andra steget är fettinfiltration av hepatocyter med tecken på nekros och inflammation. Fettdegeneration kan vara diffus, eller så kan den vara koncentrerad till de centrala zonerna av leverloberna. Inflammation av parenkymet av varierande grad observeras alltid; det cellulära infiltratet består av neutrofiler, makrofager och lymfocyter. Nekros av hepatocyter med områden med förödelse av parenkymet är möjlig; Mallory och Councilman kroppar kan upptäckas.
Hos 15-65% av patienterna detekteras järnavlagringar i hepatocyter. Vid fettdegeneration med tecken på hepatit finns i 35-85 % av fallen fibros runt enskilda hepatocyter, runt sinusoiderna och portvägarna. Graden av fibros kan variera mycket, från mild fibros runt små vener och cellgrupper till svår, utbredd fibros. Hos 7-16% av patienterna med fettlever med tecken på hepatit upptäcks levercirros vid den första biopsien; histologiskt går det inte att skilja från portalcirros.
Orsaker till leverdystrofi av icke-alkoholisk etiologi
Patogenesen av fettlever av icke-alkoholisk etiologi är komplex; Tydligen är inte bara levern involverad i det, utan också fett, muskler och andra vävnader. Fettvävnad och insulinresistens spelar en ledande roll i sjukdomens patogenes. Det är känt att fett lagras i fettvävnaden i inre organ. Med överskott av kaloriintag av mat störs processen med normal fettlagring, vilket påverkar hastigheten för både lipogenes och lipolys och leder till en ökad tillförsel av fria fettsyror från fettvävnad till blodet. Detta i sin tur främjar ansamlingen av fett i levern och tvärstrimmiga muskler. Detta frisätter cytokiner, vilket stör den intracellulära signalöverföringen när insulin binder till receptorer och minskar insulinmedierat glukosupptag i musklerna. Samtidigt dämpas utnyttjandet och glukosproduktionen i levern stimuleras. Dessutom stimulerar tillgången på fettsyror i levern deras förestring och de novo lipogenes. Samtidigt ökar nivån av apoprotein B 100l av VLDL. Allt detta tillsammans leder till ackumulering och oxidation av fetter i levern, stimulerar oxidation av fria radikaler, frisättning av inflammatoriska cytokiner och aktivering av Ito-celler.
I allmänhet, även om de specifika mekanismerna för utveckling av inflammation och nekros av hepatocyter i fettlever inte är helt klarlagda, är de troligen baserade på två processer: fettinfiltration av levern, å ena sidan, och oxidation av fria radikaler och frisättning av proinflammatoriska cytokiner, som orsakar progressiv skada på levern, å andra sidan. Allt fler bevis tyder på att en andra mekanism i patogenesen av fettleversjukdom förmedlas av adipokiner som frigörs från fettvävnad.
Adiponectin är ett adipokin med antiinflammatoriska egenskaper. Det finns ett signifikant samband mellan låga nivåer av adiponektin och en ökning av mängden fettvävnad i inre organ, hyperlipoproteinemi och insulinresistens. Ett annat adipokin, leptin, har tvärtom en pro-inflammatorisk effekt. Det främjar leverfibros genom att öka uttrycket av transformerande tillväxtfaktor beta och stimulera Ito-cellaktivering. Proinflammatoriska cytokiner som produceras av fettvävnaden i inre organ inkluderar också FIO och IL-6. De spelar en ledande roll i utvecklingen av insulinresistens eftersom de stör intracellulär signalöverföring när insulin binder till receptorer och främjar inflammation. Dessutom har de en negativ effekt på immunförsvaret.
Förlopp och prognos för leverdystrofi av alkoholfri etiologi
Sjukdomsförloppet beror på den histologiska bilden. Om det inte finns någon inflammation och förstörelse av hepatocyter, utvecklas sjukdomen vanligtvis inte, men i närvaro av tecken på hepatit utvecklar cirka 20% av patienterna cirros över tiden. I närvaro av tecken på hepatit anses fettleverdegeneration i de flesta fall vara ett stabilt tillstånd, men hos vissa patienter fortskrider det och leder till allvarlig levercirros. Riskfaktorer för cirros inkluderar hög ålder, förekomst av metabolt syndrom, fetma, diabetes mellitus och högre aktivitet av AST än ALAT.
Det finns för närvarande ingen behandling för fettlever av alkoholfri etiologi; Tillgängliga metoder syftar till att eliminera faktorer som är associerade med utvecklingen av sjukdomen. Patienter rekommenderas att gå ner i vikt och avstå från alkohol, korrigera hyperglykemi och hyperlipoproteinemi och sluta använda hepatotoxiska läkemedel (glukokortikoider, östrogener, amiodaron, perhexilin). Vid svår fetma är kirurgisk behandling indicerad. I ett antal små korttidsstudier förbättrade ursodeoxicholsyra, vitamin E, gemfibrozil, betain (en kolinmetabolit), acetylcystein och metformin biokemiska parametrar för leverfunktionen och minskade svårighetsgraden av leverfettsinfiltration, men hade ingen signifikant effekt på inflammatorisk aktivitet eller fibros.
Tiazolidindionderivat (pioglitazon och rosiglitazon) ökar fett- och muskelvävnadens känslighet för insulin och förbättrar upptaget av glukos i deras celler.
www.sweli.ru
Leverpatologi
Symtom
Som regel klagar patienter med fettdegeneration eller hepatos i levern inte över försämrad hälsa. Sjukdomen har ett lindrigt förlopp, men fortsätter att utvecklas långsamt. Därefter utvecklas ihållande tråkig smärta i höger sida av hypokondrium, åtföljd av illamående med kräkningar och avföringsrubbningar.
I sällsynta fall utvecklas fettleverdegeneration av olika etiologier med uttalade symtom - svår buksmärta, viktminskning, gulsot och klåda i huden.
Orsaker
"> Den främsta orsaken till skador på kroppen är levercellernas okänslighet för insulinets effekter på dem. Huvudfunktionen för detta hormon är att transportera glukos till celler från vävnadsvätska och blod. När insulinresistens utvecklas får cellerna i levern inte livsnödvändigt glukos och dör och ersätts därefter av värdelös fettvävnad.
Insulinresistens kan utvecklas som en ärftlig patologi, och uppstår också ofta på grund av felaktig metabolism och kan utlösas av felaktig immunaggression mot hormonet insulin.
Samtidiga faktorer som har en gynnsam effekt på utvecklingen av sjukdomen är: berusning, hög koncentration av fett i livsmedel och otillräcklig fysisk aktivitet.
Behandling
För behandling rekommenderas patienter att ta multivitaminer och läkemedel som skyddar levern. Det rekommenderas också att säkerställa tillräcklig fysisk aktivitet. Behandling för fettleverdegeneration är vanligtvis långvarig och tar minst två till tre månader. Därefter är en ultraljudsundersökning av bukhinnan och ett biokemiskt blodprov obligatoriskt.
När det gäller näring bör den inkludera vegetabiliska oljor med de icke-vegetabiliska fettsyrorna de innehåller. Med den samtidiga utvecklingen av diabetes och fetma är det nödvändigt att begränsa mängden kolhydrater som konsumeras.
Behandlingskurser för patologi måste genomföras minst två gånger om året. Denna sjukdom indikerar en metabolisk störning, som provocerar ackumuleringen av överflödigt fett i cellerna i form av droppar.
Om orsakerna till patologin inte behandlas i tid, kommer fettdegeneration att leda till fullständig förlust av skadade organ och i slutändan till döden. I detta avseende bör du inte ignorera rekommendationerna från en specialist och strikt följa behandlingsförloppet.
Pankreas patologi
 "> Oavsett var lesionen är placerad, stör patologin organets normala funktion. Samma sak händer i bukspottkörteln, där fettceller börjar trycka ut friska strukturer och hindrar de återstående från att fungera ordentligt. Fettinfiltration i bukspottkörteln indikerar en störning av metaboliska processer i människokroppen.
"> Oavsett var lesionen är placerad, stör patologin organets normala funktion. Samma sak händer i bukspottkörteln, där fettceller börjar trycka ut friska strukturer och hindrar de återstående från att fungera ordentligt. Fettinfiltration i bukspottkörteln indikerar en störning av metaboliska processer i människokroppen.
Oftast förekommer fet degeneration av bukspottkörteln hos patienter med akut eller kronisk pankreatit på grund av alkoholmissbruk. Vanligtvis i sådana situationer kombineras denna patologi med infiltration i levern. Samtidigt, under en ultraljudsundersökning, ändrar järnet praktiskt taget inte sin storlek och har släta konturer. Försummelse av patologi kan leda till allvarliga och obehagliga konsekvenser.
Orsaker
Ofta utvecklas fettinfiltration i bukspottkörteln på grund av felaktig behandling eller dålig näring hos patienter med kronisk pankreatit. Mot bakgrund av fetma intensifieras alla negativa manifestationer av sjukdomen flera gånger, eftersom normal funktion störs, friska vävnader ersätts med fett och själva processen anses vara oåterkallelig.
Degeneration utvecklas inte nödvändigtvis mot bakgrund av inflammatorisk patologi, och inflammationsprocessen i bukspottkörteln kommer inte alltid att orsaka degeneration i den. Typiskt genomgår överviktiga personer och äldre patienter sådana patologiska förändringar.
Behandling
Degeneration i bukspottkörteln kan endast behandlas med konservativa metoder eller genom operation. Konservativ behandling utförs förutsatt att små fettceller är fördelade över hela körteln och inte komprimerar dess kanaler. När fettceller börjar smälta samman i grupper, komprimerar kanalerna och stör produktionen av sekret, krävs kirurgiskt ingrepp - nämligen avlägsnande av lipomatösa noder.
Kärnan i konservativ behandling är att organisera följande aktiviteter:
- Strikt kost med begränsat fettintag.
- Minska kroppsvikten i närvaro av överskott av fettavlagringar. Enligt statistiken lider de flesta som lider av fettdegeneration också av överdriven kroppsvikt. Därför kommer denna åtgärd att ta bort överflödigt fett från lipidlagret i bukspottkörteln.
"> På grund av det faktum att fettdegeneration anses vara en oåterkallelig process, är det inte längre möjligt att bota de skadade områdena i organet, och huvudmålet med terapeutisk behandling förblir att förhindra den efterföljande progressionen av spridningen av fettceller. I detta skede av behandlingen spelar korrekt näring en viktig roll, eftersom en korrekt vald diet, som strikt följs av patienten, hjälper till att undvika kirurgisk ingrepp i händelse av progression av sjukdomsprocessen.
Dieten är baserad på reglerna för fraktionerade måltider. Detta är inte bara grunden för kosten, utan en obestridlig algoritm för korrekt näring i allmänhet. Tyvärr, i den moderna världen, blir även en sådan oförytterlig norm ett undantag.
Du måste äta fyra till fem gånger om dagen. Näringen i sig är baserad på diet nr 5, som måste följas av alla patienter som drabbas av pankreaspatologier. Patienter måste undvika att äta stekt mat, rökt och salt mat, godis, bakverk, alkoholhaltiga drycker och choklad. Läkare rekommenderar att tillaga alla rätter genom ångning eller i en dubbelpanna. Det är särskilt användbart att äta mejeriprodukter och spannmål.
När det gäller kött är det bättre att föredra magert fjäderfä, men när det är möjligt ersätt dem med grönsaker. Det är också användbart att dricka förberedda infusioner av medicinska örter som kamomill, mynta, johannesört, blåbärsblad och tranbär.
tvoelechenie.ru
Varför utvecklas patologi?

Oftast utvecklas patologin efter 46-50 år.
Nedsatt ämnesomsättning leder till att levern inte kan utsöndra den nödvändiga mängden enzymer som krävs för att bearbeta fetter.
Som ett resultat börjar de ackumuleras i organhålan.
Sådana förändringar kan inträffa under inverkan av följande faktorer:

- Ätstörning. Godis, processade livsmedel och snabbmat, konserveringsmedel, färgämnen och andra gifter är särskilt skadliga för levern.
- Långvarig fasta eller, omvänt, konstant överätande. Svältdieter eller en felaktigt sammansatt kost, vegetarianism är leverns fiender. De leder till organfetma.
- Ärftlig faktor. Om det fanns släktingar i familjen med leversjukdomar, kommer personen att utveckla dystrofisk patologi i 89%.
- Okontrollerad och långvarig användning av mediciner.
- Dricker för mycket alkohol (alkoholhaltig fettlever).
- Drog användning.
- Yrkesverksamhet som innebär arbete i industriföretag där olika typer av kemikalier tillverkas.
- Passiv livsstil.
- Misslyckande i hormonsystemet.
- Neoplasmer som påverkar hypofysen.
Mekanismen för bildandet av fettdegeneration är faktiskt mycket enkel. Fett kommer in i mag-tarmkanalen (mag-tarmkanalen) och bryts ner. Om många av dessa komponenter kommer in i levern och dispositionsfaktorer är närvarande, genomgår fetter syntes och ackumuleras i leverceller. Samma sak händer under påverkan av kolhydrathaltiga ämnen som kommer in i levern i stora mängder.
Fettdegeneration kan klassificeras enligt följande:

Typ I - fettinneslutningar är sporadiska, de är slumpmässigt placerade i levern. Det finns inga kliniska manifestationer.
Typ II – fettmolekyler är tätt anordnade. Personen mår sämre och upplever smärta i leverområdet.
Typ III - det finns en lokal plats för fettkapslar, de finns i vissa delar av organet. Symtomen är uttalade.
Typ IV - fettmolekyler finns nästan i hela levern eller upptar en av loberna. Symtomen är livliga.
Fettdegeneration kan också klassificeras beroende på stadiet:
I – leverceller innehåller en liten mängd fettmolekyler, men de påverkar inte organets funktion, även om den destruktiva mekanismen redan har lanserats.
II – fett fyller cellerna helt, de förstörs och en inflammatorisk process kan utvecklas runt varje cell.
III - processerna är irreversibla, nekros utvecklas, i de flesta fall i detta skede är det omöjligt att återställa leverfunktionen.
Hur visar sig sjukdomen?
Tecken på sjukdomen visas redan i det andra steget:
- Ritning, värkande smärta i leverområdet, som blir starkare efter att ha ätit fet mat, rökt mat, kryddig mat och alkoholhaltiga drycker. I detta fall kan smärtan vara konstant eller intermittent.
- Bitterhet i munnen, rapningar med en bitter eftersmak.
- Illamående, slutar nästan alltid med kräkningar.
- Flatulens.
- Förstoring av levern.
- En gul beläggning visas på tungan, den är tät.
- Förstoppning följt av diarré. De är permanenta.

Tecken på det tredje stadiet av skada orsakar mycket stort obehag och uttrycks i:
- ökad irritabilitet;
- sömnstörning;
- Trötthet;
- minnesskada;
- tendens till depression;
- ansamling av en stor mängd (upp till 25 l) fri vätska (magen blir mycket stor);
- smärta kan inte lindras med analgetika;
- gulhet i huden;
- i sällsynta fall utvecklas hudklåda.
Om fettdegeneration leder till nekros av levervävnad, observeras följande ytterligare tecken och symtom:
- obehaglig lukt av lever på sängen och från munnen;
- signifikant ökning av temperaturen;
- näsblod;
- anorexi;
- störning av hjärtrytmen och ökad andning.

Det bör noteras att så snart de första symtomen uppträder bör du omedelbart gå till sjukhuset så att läkaren kan ordinera en behandlingskur. Under inga omständigheter bör du själv behandla fettdegeneration. Detta kan vara dödligt. En annan punkt är att sjukdomen utvecklas ganska snabbt, så behandling bör ordineras så snart som möjligt.
Idag, med snabb tillgång till sjukhuset, är behandlingen effektiv, tack vare innovativa tekniker och nya generationens läkemedel.
Användningen av traditionella behandlingsmetoder är inte förbjuden, men det är nödvändigt att konsultera en läkare innan du dricker avkok.
Hur går diagnostisk undersökning och behandling till?
Diagnostik inkluderar följande typer av undersökningar:

- ultraljud;
- Datortomografi;
- laparoskopisk teknik;
- biopsi för att identifiera fettinneslutningar, deras antal, storlek och plats;
- blodprov.
När symtomen studeras, såväl som på grundval av en diagnostisk undersökning, kommer behandling att ordineras, vars regim kommer att utvecklas i varje enskilt fall.
Behandling av fettdegeneration utförs på ett komplext sätt. I det här fallet är ett obligatoriskt tillstånd diet.
Endast genom att följa alla läkarnas instruktioner kommer det att vara möjligt att bli av med fettdegeneration. För att behandla dystrofi ordinerar läkare läkemedel för att återställa leverceller, läkemedel som normaliserar ämnesomsättningen, mediciner och ett vitaminkomplex för att öka immuniteten. Om ett inflammatoriskt läkemedel är närvarande, innebär behandlingen att man tar antiinflammatoriska läkemedel.
Behandling med folkmedicin
Leverdystrofi kan behandlas med pumpa.

Den är mycket rik på vitaminer och mineraler, som hjälper till att återställa celler på kortast möjliga tid och normaliserar metabol balans.
Skär av toppen av pumpan, ta bort fröna, fyll håligheten med honung och ställ på en sval plats i 8-10 dagar. Efter detta, häll honungen i en behållare och lägg den i kylen. Ta 1 msk. l. 2 gånger om dagen. Om du är allergisk mot biprodukter är denna metod förbjuden.
Det är möjligt att behandla dystrofi med örtte. Följande komponenter tas i lika stora mängder: snöre, malört, salvia, hallonblad, björklöv, kamomill, rölleka, lind. Mal ingredienserna och blanda. Häll kokande vatten i förhållandet 1 del uppsamling, 2 delar vatten. Låt stå i 3 timmar, sila och ta hela dagen som te.
Dystrofi kan behandlas med följande avkok: björklöv, nypon, hagtorn, röd rönn, nässelblad, lingon, björnbär, maskrosrötter, fänkålsfrukter, johannesört. Mal ingredienserna och tillsätt vatten i förhållandet 1:3. Koka blandningen i ett ångbad i 20 minuter. Sila och drick som te hela dagen.
Diet för leverdystrofi
Grundläggande kostregler:

- öka mängden proteinrika livsmedel (fermenterade mjölkprodukter, magert kött);
- eliminera kolhydrater (vitt bröd, socker, ris, potatis);
- minska mängden animaliskt fett (smör, fet fisk och olja) så mycket som möjligt;
- Se till att inkludera minst 2,5 liter vatten per dag i din kost;
- utesluta alkohol;
- Undvik stekt, kryddig, salt mat.
Hur dystrofi behandlas direkt beror på personen. Om det finns övervikt, leder en person en stillasittande livsstil, du bör helt bli av med sådana faktorer - spela sport, men utan mycket fysisk aktivitet. Du kan lära dig av din läkare om hur man behandlar dystrofi med fysisk gymnastik.
Huvudmålen för kostnäring för dystrofi är normaliseringen av organets grundläggande funktioner och återupptagandet av kolesterol- och fettmetabolism; stimulering av gallproduktionen.
Mängden fett som konsumeras under dagen bör inte överstiga 50 g! Detta är ett mycket viktigt villkor.
Dessutom är det nödvändigt att utesluta livsmedel som är rika på kolesterol. I det här fallet kommer det att vara möjligt att inte bara hjälpa leverceller att återhämta sig, utan också att undvika tromboflebit.

En annan viktig regel är att det är bättre att ånga rätter eller äta dem kokta eller bakade. I det här fallet kommer de inte bara att vara fördelaktiga för levern, utan kommer också att behålla alla vitaminer.
Vad bör definitivt ingå i kosten:
- grönsaksbuljongsoppor med spannmål, borsjtj;
- grönsaker;
- grönsakssallader;
- mild ost, skinka;
- kokt ägg eller ånga omelett;
- havregryn, bovete, mannagryn;
- mejeriprodukter med låg fetthalt.
Vad ska uteslutas:
- fet mat, svampbuljong och svamp;
- skaldjur;
- färsk lök, vitlök, tomater, rädisor, baljväxter;

- pickles och marinader;
- torkade produkter;
- bevarande;
- kaffe, kalla eller kolsyrade drycker.
Det är mycket viktigt att inte bara behandla sjukdomen, utan också att vidta alla åtgärder för att förhindra den.
Förebyggande metoder inkluderar: en hälsosam livsstil, kontroll av alkoholintag, ökad immunitet, ta hand om din hälsa och sport. Endast i detta fall kommer det att vara möjligt att förhindra en sjukdom som fettleverdegeneration. Man bör komma ihåg att om sjukdomen inte behandlas kommer den att leda till döden.
Benmärg är en samling stamceller. Dessa celler, som omvandlas, blir leukocyter - skyddar kroppen från infektioner, blodplättar - säkerställer blodkoagulering och röda blodkroppar - förser kroppen med syre. Alla tre typer av blodkroppar utgör benmärgen, som styr livsprocesserna för en levande organism. I synnerhet spelar det en avgörande roll i både bildandet och underhållet av immunsystemet.
På grund av vissa orsaker, interna eller externa, kan processen med hematopoiesis och friska benmärgsfunktioner störas. I synnerhet, på grund av degenerativa, dystrofiska processer, ersätts dess naturliga friska vävnad gradvis, lite i taget, av bind- eller fettvävnad. Dessutom är det det sistnämnda, fettersättning som förekommer oftast. Fettdegeneration av benmärgen uppstår - en förändring, ersättning av frisk vävnad, försämring av dess tillstånd, orsakad av en stor mängd fett i dess celler.
Varför är fettdegeneration farligt?
Degenerativa förändringar som inträffar i benmärgen negativt påverkar processen med hematopoiesis, förvärrar blodets sammansättning, negativt påverkar blodcirkulationsprocessen och påverkar blodkärlens hälsa. När detta organs funktioner försämras minskar antalet leukocyter, blodplättar och röda blodkroppar.
Alla dessa negativa förändringar påverkar en persons allmänna hälsa. Näringen av organ och vävnader störs, blodets sammansättning förändras och det rör sig sämre genom kärlen. Hela kroppens funktioner störs, och dess motståndskraft mot olika sjukdomar minskar.
Brott mot benmärgens sammansättning och funktioner leder till otillräcklig syretillförsel till de inre organen. Detta leder också till oförmågan att stoppa blödningen vid skada.
Benmärgsdegeneration - orsaker
Med tiden åldras kroppen. Förr eller senare börjar degenerativa processer uppstå i den. De förekommer också i benmärgen.
Om detta är förknippat med åldrande, börjar processerna i god tid, de anses vara naturliga fysiologiska processer. Ju äldre en person blir, desto snabbare händer de. Vid 65-70 års ålder är till exempel hälften av all benmärg ersatt av fettvävnad. Ju äldre en person blir, desto snabbare sker ersättningsprocessen.
Forskare anser att myeloidceller är "bovarna" i ersättningsprocessen. De finns i benmärgen och ger upphov till alla blodkroppar utom lymfocyter. Från dem bildas muskler och lever. Experter misstänker att de är de första som ersätts av fettceller, på grund av deras låga "specialisering".
Om vi talar om patologisk degeneration av vävnad, oberoende av åldrande, kan orsakerna vara allvarliga metabola störningar, cancer (metastaser), kroniska infektionssjukdomar. Patologisk degeneration kan uppstå i alla åldrar.
Vissa mediciner kan orsaka (accelerera) ersättningsprocessen. Dessa inkluderar: cytostatiska eller icke-steroida antiinflammatoriska läkemedel (acetylsalicylsyra, analgin), hypnotika (barbiturater).
Vissa läkemedel mot högt blodtryck (kaptopril), läkemedel mot tuberkulos. Vissa antibiotika (kloramfenikol), såväl som vissa antiarytmika, kan påskynda degenerationen.
Sjukdomar orsakade av fettdegeneration
Degeneration av fet benmärg är ofta orsaken till flera allvarliga sjukdomar. I synnerhet, som ett resultat av fettersättning, utvecklas Simmonds-Schiens syndrom, hypoplastisk såväl som aplastisk anemi. Osteoporos utvecklas ofta.
Låt oss titta på dem kort:
Simmonds-Sheehans syndrom(hypotalamus-hypofys kakexi). Oftast lider unga kvinnor i åldern 30-40 år av sjukdomen. Patologi börjar i adenohypofysen och hypotalamus. Sedan finns det störningar i utsöndringen av hormoner, i synnerhet tillväxthormon. Detta orsakar degenerativ-dystrofiska såväl som atrofiska patologiska processer i kroppen.
Hypoplastisk, aplastisk anemi. De uppstår på grund av hämning av hematopoiesis. Det börjar i sin tur som ett resultat av att myeloidvävnad ersätts med fettvävnad. Orsakerna till denna ersättning nämns oftast som exponering för toxiner, en infektions- eller virussjukdom.
Osteoporos. Överskott av fettceller komplicerar kroppens produktion av kollagen och stör upptaget av kalcium. Fettdegeneration försvagar och tunnar ut benvävnaden, vilket gör den skör.
Behandling av fet benmärgsdegeneration - i korthet
Behandling av en sjukdom orsakad av fet degeneration av benmärgen utförs efter att ha genomfört den nödvändiga undersökningen och upprättat en noggrann diagnos. Om sjukdomen hotar patientens liv, av medicinska skäl, är en benmärgstransplantation möjlig. Beslutet att utföra den eller den behandlingen tas av den behandlande läkaren.
Det är ingen överdrift att säga att ryggradens hälsa betyder hela organismens hälsa. Ryggraden utsätts dock för mycket tunga belastningar, vi äter inte alltid rätt, och en stillasittande livsstil, när moderna människor sitter länge, belastar ryggraden ännu mer. Resultatet av alla dessa processer är degenerativa-dystrofiska förändringar i ryggraden, som med tiden förvandlas till en diagnos av osteokondros.
Symtom på osteokondros
Huvudsymptomet är smärta i olika delar av kroppen, inte bara i ryggraden. Dessutom leder störningar av ledningen av nervsignaler till problem i många organs funktion.
Här är de viktigaste manifestationerna av osteokondros:
- Huvudvärk och yrsel,
- Bröstsmärta
- Förändringar i blodtryck,
- Smärta, domningar eller stickningar i armar eller ben,
- Begränsning av spinal rörlighet
- Andningssvårigheter, muskelsvaghet.
Stadier av utveckling av degenerativa förändringar
1. Det första stadiet kallas preklinisk. Det finns inga symtom ännu, ryggraden ser normal ut på bilderna, men degeneration av mellankotskivorna har redan börjat.
2. Stadium av förändringar i nucleus pulposus. Tätheten av nucleus pulposus i mellankotskivan ökar, den blir tätare, kotorna kommer närmare varandra och pressar ihop nervrötterna.
3. I det tredje steget sker förstörelse av den fibrösa ringen. Den torkar ut, det bildas sprickor, den fibrösa ringen kan inte längre stödja mellankotskivan, så nucleus pulposus sticker utåt (utsprång och diskbråck). Kotorna rör sig ännu närmare varandra och kan till och med förskjutas, eftersom disken inte fyller sin stötdämpande funktion.
4. Stadiet för ersättning av mellankotskivan med ärr eller fettvävnad, det så kallade ärret eller fettdegenerationen. Detta är det sista stadiet av degeneration av ryggradsskivorna, när den normala broskvävnaden från vilken de ska bestå är praktiskt taget borta.
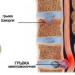
Fettdegeneration av ryggraden
Förutom skador på de intervertebrala skivorna kan osteokondros åtföljas av andra degenerativa processer. Oftast beror detta på metabola störningar. Då får inte vävnaderna den näring de behöver, vilket leder till att de förstörs, dör och ersätts av andra vävnader, till exempel fettvävnad.
Vad betyder fettdegeneration?
Fettdegeneration är en vävnadsförändring som gör att onormala mängder fett ackumuleras i cellerna. Dessutom kan cellens protoplasma förvandlas till fett, eftersom fettkorn tränger in i den. Sådana förändringar i cellen leder till att cellkärnan dör, och sedan cellen själv.
Oftast påverkar fettdegeneration levern och blodkärlen, men det kan förekomma i alla organ och vävnader. När fett ersätter broskvävnaden i mellankotskivorna förlorar de förmågan att bibehålla ryggradens flexibilitet och ger en fjädrande effekt. Benvävnad kan också ersättas med fett. Fettig degeneration av kotorna leder till deras förlust av styrka, vilket negativt påverkar ryggradens allmänna tillstånd. Kotorna blir mer rörliga och mindre stabila. Områden som har genomgått sådana förändringar är tydligt synliga vid diagnos av ryggraden med hjälp av MRT.
Orsakerna till fettdegeneration kan vara cirkulationsstörningar, förgiftning med olika ämnen (till exempel arsenik, fosfor, alkohol). Fettdegeneration kan bli en komplikation av vissa infektionssjukdomar.
Beroende på arten av de störningar som har inträffat i kroppen uppstår motsvarande former av degeneration i den. Men om processen påverkar ryggraden, leder den i många fall till utvecklingen av osteokondros. När man ställer en diagnos görs olika undersökningar. Beroende på vad som händer i ryggraden och i patientens kropp som helhet, ordineras behandling. Det är dock möjligt att återställa vävnad endast i de mycket tidiga stadierna av den patologiska processen, och i de flesta fall är det bara möjligt att stoppa sjukdomen.
Fettlever är en ganska farlig sjukdom i mag-tarmkanalen. Det kännetecknas av ersättning av leverceller med fettvävnad, på grund av vilken funktionaliteten hos detta organ minskar. Faran för fettdegeneration ligger i det faktum att sjukdomen kanske inte visar några symtom under lång tid, varför levern snabbt börjar försämras.
Med tiden börjar en person ständigt känna illamående, kräkningar, tyngd och smärta i höger hypokondrium, och står inför tarmproblem och trötthet. På grund av bildandet av fettceller börjar leverns storlek snabbt öka, medan organet förlorar sina naturliga skyddsmekanismer.
Mot bakgrund av denna sjukdom uppstår ofta komplikationer som hepatit.
Med fettdegeneration uppstår olika strukturella förändringar i levern, vilket leder till störningar av detta organs funktion.
Experter särskiljer följande former av denna sjukdom:
- Fokus sprids– en patologi där många ansamlingar av fettceller finns i levern. Denna form av sjukdomen är asymptomatisk under lång tid.
- Svårt spridd- en leversjukdom där fettavlagringar finns i hela leverområdet. Det visar sig snabbt med specifika symtom.
- Diffus– leversjukdom där fettvävnad fyller alla lober. Med denna form är symtomen uppenbara och väl uttryckta.
- Zonal– skador på levervävnaden, där fettinneslutningar i cellerna sprids i vissa lober.
- Alkoholhaltig– en sällsynt form av sjukdomen där Ziewes syndrom visar sig. Uppstår som ett resultat av alkohol, droger och andra missbruk.
Orsaker till sjukdomen
Metaboliskt syndrom, eller metabola och hormonella störningar, är den vanligaste orsaken till fettlever. Denna sjukdom åtföljs av en ökning av blodlipidnivåerna och utvecklingen av diabetes mellitus. Detta utgör en allvarlig risk för kardiovaskulära komplikationer.
Följande faktorer kan provocera denna sjukdom::
Fettlever uppstår mot bakgrund av insulinresistens av celler, såväl som på grund av störningar i lipid- och kolhydratmetabolism. En sådan sjukdom kan också utvecklas på grund av överdrivet intag av fettsyror i levern på grund av ökad lipolys eller på grund av mat som konsumeras.
Symtom på sjukdomen
Symtom på fettdegeneration beror på graden av leverskada och graden av utveckling av denna process. I det första skedet visar sjukdomen inga tecken, patologin kan endast diagnostiseras med en omfattande undersökning.
Steg 2 av denna sjukdom åtföljs av följande symtom:
I stadium 3 av fettdegeneration uppstår allvarligare manifestationer som t.ex:
Det termiska stadiet kännetecknas av förekomsten av komplikationer som njursvikt och cirros. Till detta kommer också andnöd, näsblod, dålig andedräkt, aptitlöshet och ökad kroppstemperatur.
Fettdegeneration hos gravida kvinnor
Akut fettdegeneration hos gravida kvinnor är en extremt farlig komplikation som kan uppstå hos alla gravida kvinnor. Trots att det förekommer extremt sällan kommer konsekvenserna av en sådan kränkning att vara katastrofala för både mor och barn.
Följande orsaker kan provocera leverdegeneration hos en gravid kvinna::
- Ständiga anfall av kräkningar.
- Akut form av fet hepatos.
- Hepatos med kolestas.
- Inflammation i levern med njursyndrom.

De första manifestationerna av denna störning kan upptäckas så tidigt som 30-38 veckor; tidigare uppträder de i extremt sällsynta fall.
Kvinnan börjar klaga på en känsla av slöhet, svaghet, konstant illamående och kräkningar och smärta i buken.
Efter en tid läggs halsbränna till allt, sår uppstår på ytan av matstrupen, vilket orsakar smärta vid sväljning. Vid nästa utvecklingsstadium kompletteras sjukdomen av bruna kräksjuka, gulsot, ascites och anemi.
Diagnostik
Det första steget av diagnostiska åtgärder är en detaljerad historia och visuell undersökning av en specialist. Efter detta utförs palpation av levern, buken och knackning av bukhålan.
För att bestämma kroppens funktion föreskrivs en allmän undersökning och biokemiskt blodprov, en analys för markörer för leversjukdomar, en allmän analys av urin och avföring.
Allt detta åtföljs utföra instrumentella diagnostiska metoder:
Näring för leverdystrofi
För fettleversjukdom är det mycket viktigt att följa en speciell diet. Det kommer att hjälpa till att minska belastningen på detta organ, samt återställa alla dess grundläggande funktioner. Det är viktigt att komma ihåg att du inte kan konsumera mer än 50 gram fett per dag.
Ta också bort mat som innehåller mycket kolesterol från din kost. Det är bäst att ånga mat, men du kan stuva och koka den.
Kom ihåg att följa följande kostregler:
- Öka mängden proteinmat i din kost.
- Undvik helt att dricka alkoholhaltiga drycker.
- Eliminera helt kryddig, stekt, salt mat.
- Drick minst 2 liter rent vatten per dag.
- Minska mängden animaliskt fett.
- Eliminera enkla kolhydrater.
Behandling av fettlever
Det finns ingen bestämd och enda korrekt behandlingsregim för fettlever. Terapi beror på kroppens individuella egenskaper och graden av manifestation av störningen. Vanligtvis kräver behandlingsåtgärder att patienten utesluter alla provocerande faktorer.
Efter detta utförs läkemedelsbehandling för att återställa levervävnad, stabilisera metaboliska processer och eliminera toxiska effekter. Patienten måste också ompröva sin livsstil och börja äta rätt.
Du bör inte självmedicinera - behandling av mag-tarmkanalen bör utföras av en kvalificerad specialist.
Du bör inte ignorera denna sjukdom eller försöka bota den själv. En sådan lesion kräver det mest kompletta och ansvarsfulla tillvägagångssättet, konstant övervakning av en läkare. Behandling av fettdegeneration innebär att man tar ett antal mediciner. Det består vanligtvis av terapi med antioxidanter och membranstabilisatorer.

Läkemedel för behandling av mag-tarmkanalen kan delas in i följande grupper::
- Preparat baserade på essentiella fosfolipider. Detta inkluderar fosfatidylkolinprodukter, tack vare vilka leverceller får ett skyddande lager. Bland sådana läkemedel finns Essliver, Essentiale, Hepabos och deras analoger.
- Preparat från gruppen av sulfoaminosyror - Dibikor, Heptral och andra.
- Örtpreparat som normaliserar leverfunktionen - LIV 52, kronärtskocksextrakt, Karsil och andra.
För att minska de toxiska effekterna på levern och minska berusningen är det mycket viktigt att dricka vitaminkomplex. För dessa ändamål är det tillåtet att använda Niacin, askorbinsyra, vitamin B eller E.
Konsekvenser
Kronisk fettleversjukdom med rätt inställning till läkemedelsbehandling har en mycket gynnsam prognos. Naturligtvis, om ett sådant problem ignoreras under lång tid, kompliceras en sådan sjukdom av levercirros - organet börjar ändra sin storlek, struktur och form.

Detta drabbar vanligtvis äldre, såväl som personer som lider av övervikt eller diabetes. Denna sjukdom utgör en särskild fara för gravida kvinnor, eftersom risken för fosterdödlighet ökar med återfall av kolestas.
Med ett omfattande tillvägagångssätt för behandling av gastrisk dysplasi kan en person leva ett långt och tillfredsställande liv.
Konsumtion av fet skräpmat eller alkoholhaltiga drycker kommer att leda till en kraftig utveckling av sjukdomen. På grund av detta sjunker livskvaliteten och varaktigheten avsevärt och förkortas. I många fall flyter fettdegeneration in, vilket leder till att det bildas stenar i kanalerna och själva organet. Försök att göra regelbundna kontroller med din läkare och följ alla din läkares order.
Förebyggande av fettlever
För att förhindra bildandet av förutsättningar för fettleverdegeneration räcker det med en hälsosam livsstil. Det viktigaste är rätt och näringsrik näring. Din kost bör alltid innehålla rätter med mycket hälsosamma ingredienser och vitaminer. Du måste också äta ofta och i små portioner för att inte överbelasta din lever.

Rätt näring är det bästa förebyggandet av fettlever.
Förebyggande åtgärder inkluderar också regelbundna besök hos din läkare för en detaljerad medicinsk undersökning. Det kommer att hjälpa till att identifiera eventuella avvikelser i de tidiga stadierna och omedelbart ordinera lämplig behandling.
Led en aktiv livsstil som normaliserar matens rörelse genom mag-tarmkanalen och förhindrar stagnation. Glöm inte att ta vitamintillskott regelbundet och behandla eventuella virussjukdomar i tid.
Video
Att döma av det faktum att du läser dessa rader nu, är segern i kampen mot leversjukdomar ännu inte på din sida...
Har du redan tänkt på operation? Detta är förståeligt, eftersom levern är ett mycket viktigt organ, och dess korrekta funktion är nyckeln till hälsa och välbefinnande. Illamående och kräkningar, en gulaktig nyans på huden, bitterhet i munnen och obehaglig lukt, mörk urin och diarré... Alla dessa symtom är bekanta för dig från första hand.
Men det kanske vore mer korrekt att behandla inte effekten, utan orsaken? Vi rekommenderar att läsa historien om Olga Krichevskaya, hur hon botade sin lever...
Levern är den största körteln i människokroppen. Det utför inte bara funktionen av extern sekretion - produktionen av galla, som är involverad i matsmältningsprocessen som ett emulgeringsmedel av fetter. Mer än 200 biokemiska processer äger rum i dess parenkym, som reglerar kolhydrat-, lipid- (fett)- och proteinmetabolismen, syntesen av transportproteiner och blodkoaguleringskomponenter. Detta organ utför också en barriärfunktion. Alla ämnen som kommer in i människokroppen genom mag-tarmkanalen kommer i första hand in i levern, där deras primära kemiska bearbetning sker. Det är detta som skyddar oss från effekterna av giftiga ämnen, alkohol och oönskade konsekvenser av att ta mediciner.
Levern är ett av de fem vitala organen i människokroppen. Det är därför uppkomsten av symptom på skada på detta organ inte kan ignoreras! Tyvärr finns det väldigt många faktorer för dess skada. Som ett resultat av deras inflytande kan inflammatoriska förändringar i körteln uppstå - hepatit (viral, bakteriell, toxisk, autoimmun), såväl som icke-inflammatoriska förändringar i samband med överdriven ackumulering av olika ämnen i organet på grund av metabola störningar - så- kallas hepatos. Fet hepatos är det vanligaste.
Vad är fettlever?
Dystrofi är en störning av näring och näringsämnesmetabolism. Fettdegeneration är överdriven fettavlagring på grund av försämrad fettmetabolism. Frisk levervävnad innehåller upp till 5 % fett, och när den ackumuleras (främst i form av triglycerider) kallas mer än 10 % fettleversjukdom, eller fettlever.
Väldigt viktigt! Om symtom på leverskada uppträder ska du inte självmedicinera. För att bestämma behandlingstaktik måste du först ta reda på sjukdomens natur och mekanism. Läkaren och moderna diagnostiska metoder kommer att hjälpa patienten med detta.
Alkoholhaltig fettdegeneration
Alkoholisk steatos förekommer hos individer som dricker alkohol överdrivet och under lång tid. Mekanismerna för körtelskada är följande:
- Kronisk toxisk skada på leverceller - hepatocyter. Celler försvagade av långvarig berusning hinner inte absorbera fett som kommer in i levern, och deras överskott ackumuleras gradvis i dess celler.
- Dysfunktion av transportproteiner som är nödvändiga för att avlägsna överskott av lipider från hepatocyter. Detta uppstår på grund av proteinbrist hos kroniska alkoholister.

Fet hepatos hos alkoholister anses vara det första, reversibla stadiet av toxisk leverskada, följt av alkoholisk hepatit, och sedan alkoholisk cirros, där förändringar i organet är irreversibla och dödliga.
Icke-alkoholisk fet hepatos
Inkluderar många orsaker och mekanismer för utveckling, nämligen:
- Kronisk leverförgiftning. Förekommer vid långvarig användning av mediciner, särskilt antibiotika, hormoner, cytostatika och cytostatika.
- Dålig näring: överätande, intag av stora mängder fetter och kolhydrater, samt fasta, proteinbrist, vegetarianism.
- Försämrad absorption av mat i mag-tarmkanalen på grund av kronisk patologi i bukspottkörteln och tarmarna.
- Metaboliska störningar i kroppen som ett resultat av endokrina sjukdomar: adrenal hyperfunktion, fetma, diabetes mellitus, sköldkörtelpatologi.
- Kronisk hypoxi av kroppsvävnader vid sjukdomar i det kardiovaskulära systemet och lungorna.

Hepatos i denna form varar ofta länge. Med snabb behandling och behandling är förändringar i levern reversibla.
Sällsynta former av fet hepatos
- Degeneration av fettlever hos gravida kvinnor. En mycket sällsynt allvarlig komplikation av graviditeten. Sjukdomen är akut, utvecklas mycket snabbt och kan vara dödlig.
- Fettinfiltration av levern hos barn. Ärftlig anlag spelar en stor roll i utvecklingen av sjukdomen. Det kanske inte visar sig på något sätt, förutom en måttlig förstoring av organet. Hepatocyter behåller sina funktioner under lång tid. Mekanismerna för sjukdomsutveckling och behandlingsmetoder liknar de hos vuxna med icke-alkoholisk fettsteatos.
- Ziewes syndrom är en sällsynt, speciell form av fettsteatos hos alkoholister. Den är akut och har uttalade symtom på leverskada.
Stadier av utveckling av fettlever
- Lätt ansamling av lipider i celler. Dess kvantitet är fortfarande liten, funktionen hos hepatocyten är ännu inte påverkad. Kliniskt är det möjligt att det inte finns några manifestationer. Måttlig hepatomegali (en ökning av leverns storlek) kan observeras, vilket inte medför något obehag för personen.
- Fett fyller gradvis hela hepatocyten och stör dess funktion. Kliniska manifestationer av sjukdomen uppträder. Med ytterligare progression förstörs cellerna och inflammation uppstår runt dem.
- Oåterkalleligt stadium. Nekros utvecklas i levervävnaderna, vilket resulterar i ärr. Det är oftast omöjligt att återställa leverfunktionen.
Symtom på sjukdomen
De första symtomen på sjukdomen uppträder först i det andra stadiet av dess utveckling. Det finns allmän svaghet, en känsla av obehag, minskad aptit och motvilja mot fet mat. Olika dyspeptiska störningar är karakteristiska: illamående, halsbränna, uppblåsthet, upprörd avföring. Dessutom besväras patienten av tyngd och smärta i höger hypokondrium. Objektivt bestäms en förstorad lever, vars nedre kant sticker ut under kustbågen. Vid palpation är levern måttligt smärtsam.

Symtom på det tredje stadiet indikerar en utvecklande gulsot i sklera och hud, och utslag på huden. Illamående åtföljs av kräkningar. Buken ökar i storlek på grund av en förstorad lever och ansamling av vätska i bukhålan. Smärta i leverområdet intensifieras och är svår att lindra med smärtstillande medel. Symtom på allmän berusning intensifieras också: svaghet, apati ökar, sömnen störs och depression uppstår.
Dessutom upplever patienterna en minskning av kroppens totala motstånd. De lider ofta och under lång tid av olika infektionssjukdomar, vilket ytterligare förvärrar förloppet av den underliggande sjukdomen.
Komplikationer
De huvudsakliga komplikationerna är förknippade med utvecklingen av levercirros hos patienter. Cicatricial degeneration av levern är en irreversibel process. Symtom på portal hypertoni (ökat tryck i portalvensystemet) förekommer. Vätska ansamlas i buk- och brösthålorna, och gastrointestinala blödningar uppstår på grund av åderbråck. Levercirros leder till leversvikt, vilket är den omedelbara dödsorsaken.

Sjukdomar i det kardiovaskulära systemet uppstår också ofta som komplikationer av fettlever. Allvarliga konsekvenser är förknippade med bildandet av aterosklerotiska plack i kranskärlen.
Diagnostik
Det viktigaste i den diagnostiska processen är att känna igen sjukdomen i skedet av reversibla förändringar i levern och kroppen som helhet. Detta orsakar ofta svårigheter i den meningen att symtomen i de tidiga stadierna är oinformativa och ospecifika.

- Anamnes. Dess samling tillmäts stor betydelse. I synnerhet bestämmer de förekomsten av riskfaktorer (diabetes mellitus, fetma, sköldkörtelsjukdomar), dåliga vanor och omnämnande av långvarig användning av mediciner.
- Bedöm objektivt patientens allmänna tillstånd, färgen på huden och slemhinnorna samt storleken på buken. Genom palpation kan du bestämma leverns storlek, samt indirekt bedöma förekomsten av fri vätska i bukhålan.
- Laboratorietester inkluderar kliniska och biokemiska blodprover, immunogram, urin- och avföringstester. Vid bedömning av testerna hos sådana patienter noteras leukocytos mot bakgrund av anemi och trombocytopeni, tecken på dysfunktion i levern och bukspottkörteln.
- Ultraljud av levern, gallblåsan och bukspottkörteln används som instrumentella metoder; datoriserad och magnetisk resonansavbildning; endoskopisk undersökning av matstrupen, magen och tolvfingertarmen. Den mest informativa metoden anses vara en punkteringsbiopsi av levern, när det är möjligt att bekräfta diagnosen genom histologisk undersökning av ett prov av körtelvävnad. Denna metod är dock komplex och invasiv och är inte lämplig för alla kategorier av patienter.
Behandlingsalternativ
Grundläggande terapi för leversteatos inkluderar åtgärder för att eliminera provocerande faktorer, normalisera försämrade metaboliska processer och återställa skadade celler i levervävnaden. Hepatocyter har en hög regenerativ förmåga, så behandling ger vanligtvis positiva resultat om den påbörjas i tid.

Drogterapi
Det finns inga tydliga behandlingsregimer för fettlever. Traditionellt utförs behandling med läkemedel som syftar till att normalisera metaboliska processer, lipidprofil och återställa skadade hepatocyter. Behandling av samtidiga patologier är obligatorisk.

Behandlingen utförs huvudsakligen med följande grupper av läkemedel:
- Läkemedel för att minska fettnivåerna i blodet är statiner.
- Antioxidanter är komplex av vitamin A, C och E, som förhindrar bildandet av fria radikaler och ökar celltoleransen mot hypoxi.
- Membranstabilisatorer – stärker cellmembranen och förhindrar deras skador.
- Essentiella fosfolipider – förbättra cellmetaboliska processer och återställa skadade hepatocyter.
- Koleretiska droger.
- Sorbenter, preparat för avgiftning.
Behandling med folkmedicin
Traditionell medicin används i stor utsträckning vid behandling av hepatos. I praktiken används sådana egenskaper hos medicinska örter som koleretisk, antioxidant, sorbent och immunkorrigerande. Örtbehandling används i kombination med läkemedelsbehandling under överinseende av en läkare.

- . Rengör effektivt tarmarna och har koleretiska egenskaper. Det har praktiskt taget inga kontraindikationer och kan tas under lång tid. Förbered ett avkok av mjölktistelfrön genom att brygga 1 msk. 200 ml vatten. Drick 1/3 – ½ kopp 20 minuter före måltid. Du kan också äta krossade frön i torr form - 1 tsk. på morgonen och på kvällen.
- Gurkmeja och kanel. Kryddor rika på antioxidanter är fördelaktiga att lägga till mat.
- Pumpa och honung. För att förbereda denna välsmakande medicin, häll honung i pumpahålan, rensat från frön, lämna den på en varm plats i 2 veckor och täck den med den avskurna toppen av pumpan. Ta 1 msk honung-pumpa infusion. tre gånger om dagen före måltid.
- Ett havreavkok kan tillagas genom att brygga 1 kopp oskalade frön med 1 liter kokande vatten, sedan sjuda i 20-30 minuter på låg värme och låt stå i termos i 12 timmar. Ta ett läkande avkok på en tredjedel av ett glas före måltid i 2 veckor. Behandlingsförloppet kan upprepas efter en månad. .
- Avkok av medicinska örter med kraftfulla antioxidanter, koleretiska och avgiftande egenskaper. För att tillaga avkok används johannesört och refanblommor, björk, lingon, nässlor och björnbärsblad, marshmallow, lakrits och maskrosrötter, samt nypon, hagtorn och rönnfrukter.
Dietmat
Behandling för fettlever kommer inte att vara effektiv om du inte följer kostrekommendationer. I grund och botten innebär kosten maximal begränsning av fetter och "snabba" kolhydrater i maten, och inkludering av lättsmälta proteiner, vitaminer och fibrer i kosten.
Uppmärksamhet! Fasta och plötslig viktminskning är förbjudet. Detta kommer bara att förvärra patientens allmänna tillstånd. Det rekommenderas att äta i små portioner.

Fet kött, animaliskt fett, mejeriprodukter med hög fetthalt och slaktbiprodukter är helt uteslutna från kosten. Begränsa ägg, pasta (endast durumvete), socker och honung i kosten.
Förebyggande
Den mänskliga levern har höga regenerativa förmågor. Detta innebär att även en körtel skadad av fettinfiltration kan återställa sin funktion. För att hålla detta organ friskt är det viktigt att ändra din livsstil: rör dig mer, spendera tid i frisk luft, ät rätt och bekämpa övervikt.

Det är absolut nödvändigt att helt eliminera alkohol och okontrollerad användning av mediciner. Om det finns samtidig patologi i gastrointestinala och endokrina system krävs adekvat behandling och kontroll av den lipidemiska profilen.
Finns det ett samband mellan leverdystrofi och bukspottkörteln?
Dessa två stora körtlar är sammankopplade strukturellt och funktionellt. När bukspottkörtelns funktion är nedsatt, som redan nämnts, utlöses patologiska processer, vilket leder till fettlever. Och faktorer som alkoholism, övervikt, diabetes och berusning av kroppen leder inte bara till fettdegeneration av levern, utan också till fet degeneration av bukspottkörteln.

Därför krävs ett integrerat tillvägagångssätt vid diagnos och behandling av leverpatologi. Om strukturella och funktionella störningar i bukspottkörteln upptäcks i det diagnostiska skedet, är det värt att inkludera kramplösande medel, enzymer och syrareducerande läkemedel i behandlingskomplexet.
Ett botemedel är möjligt!
Människokroppens vitala organ är hjärnan, hjärtat, lungorna, levern och njurarna. Av alla organ är det bara levern som har förmågan att reparera (regenerera) sina skadade vävnader. Det är därför det är möjligt att bota fettleverdegeneration med praktiskt taget inga konsekvenser.

Man bör dock inte ta lätt på denna patologi i detta avseende. Utan behandling och utan att eliminera skadliga faktorer, fortskrider leverdystrofi och leder alltid till levercirros. Med en helt annan prognos.
- De mest effektiva läkemedlen för behandling av cervikal osteokondros
- Vegetativ-vaskulär dystoni - symtom, typer av VSD och behandling
- Vad är partialtryck av syre
- Effekten av lågt partialtryck av syre i luften på kroppen och anpassningsprocesser
- Tid det tar för alkohol att lämna människokroppen
- Pyogent granulom som ett tvärvetenskapligt problem
- Kindbetning - orsaker och behandling Inre kindsjukdom
- Symtom på inflammatorisk tarmsjukdom
- Neutraliseringsreaktion: definition, exempel, tillämpning
- Allt om Duchenne myopati: genetiska faktorer och en komplett lista över symtom Progressiv Duchenne muskeldystrofi
- Vänsterkammarhypertrofi av hjärtat: vad är det, symtom, behandling Det sista EKG visade inte vänsterkammarhypertrofi
- Diskbråck i ländryggen: symtom och behandling
- Fästingburen borrelios (Borrelios) - symtom, behandling och konsekvenser av borrelios
- Nyheter om hälsa, medicin och livslängd
- Smärta värre efter sjukgymnastik
- Skolios (lateral krökning av ryggraden)
- Osteokondros är resultatet av fettdegeneration
- Utskjutning av bröstryggen: symtom och behandling Vad man ska göra för att utskjuta bröstryggen
- Manuell terapi av ryggraden för bråck recensioner
- Varför blir artrit värre?