Bisakah biopsi menyebabkan herpes? Herpes - jenis, gejala dan penyebab. Dan jika Anda terus-menerus khawatir tentang herpes di bibir, ini juga menunjukkan ancaman perkembangan neoplasma
Patologi organ genitourinari yang terjadi bersamaan (seperti infeksi seperti cytomegalovirus, klamidia, ureaplasmosis, mikoplasmosis), serta kelainan hormonal, juga memainkan peran penting. Oleh karena itu, untuk mencegah terulangnya displasia, semua infeksi genital perlu disembuhkan.
Untuk mencegah infeksi silang, pasangan seksual wanita tersebut juga harus menjalani diagnosis dan pengobatan.
Bagaimana kelanjutan kehamilan setelah pengobatan displasia serviks dengan kauterisasi?
 Jika displasia serviks tidak diobati, komplikasi selama kehamilan dapat terjadi. Masalah yang paling umum adalah keguguran, disfungsi plasenta, dan kelainan perkembangan janin.
Jika displasia serviks tidak diobati, komplikasi selama kehamilan dapat terjadi. Masalah yang paling umum adalah keguguran, disfungsi plasenta, dan kelainan perkembangan janin. Di institusi medis, pengobatan displasia serviks terutama dilakukan dengan menggunakan kauterisasi (metode fisik atau kimia). Setelah itu Anda mungkin mengalami:
- Kesulitan dalam pembuahan - perubahan jaringan parut mempersempit lumen saluran serviks;
- Kemungkinan pecahnya saluran serviks saat melahirkan - setelah kauterisasi, serviks menjadi kurang elastis, dan bekas luka mungkin tertinggal.
Setelah kauterisasi selama sebulan, semua wanita dilarang:
- Berhubungan seks
- Gunakan tampon sanitasi
- Douche dan mandi
- Kunjungi kolam renang, pemandian, sauna
- Terlibat dalam pekerjaan fisik yang berat, angkat beban, lakukan olahraga intens
- Minum obat pengencer darah (misalnya asam asetilsalisilat)
Apakah mungkin menyembuhkan displasia serviks dengan obat tradisional?
 Dalam kebanyakan kasus, displasia serviks memerlukan perawatan bedah. Namun, ada sejumlah pengobatan tradisional yang dapat meringankan perjalanan penyakit secara signifikan. Sebelum memulai pengobatan dengan obat tradisional, kami menyarankan Anda berkonsultasi dengan dokter kandungan Anda untuk mengecualikan kontraindikasi.
Dalam kebanyakan kasus, displasia serviks memerlukan perawatan bedah. Namun, ada sejumlah pengobatan tradisional yang dapat meringankan perjalanan penyakit secara signifikan. Sebelum memulai pengobatan dengan obat tradisional, kami menyarankan Anda berkonsultasi dengan dokter kandungan Anda untuk mengecualikan kontraindikasi. Dalam pengobatan displasia serviks, berikut ini digunakan:
- Tampon vagina dengan lidah buaya. Satu daun lidah buaya ( tidak lebih muda dari usia tiga tahun) harus dihancurkan dan dibiarkan dalam mangkuk enamel selama 10 - 20 menit. Setelah itu, tampon dibasahi dengan jus yang dihasilkan dan dimasukkan ke dalam vagina selama 20 - 30 menit. Prosedurnya harus dilakukan 2 kali sehari ( di pagi dan sore hari) dalam waktu 1 bulan. Lidah buaya meningkatkan proses metabolisme pada tingkat sel, mengaktifkan sifat pelindung jaringan, meningkatkan ketahanan terhadap faktor perusak dan mempercepat penyembuhan luka.
- Koleksi penyembuhan berdasarkan calendula. Untuk menyiapkan koleksinya, Anda perlu mengambil 50 gram bunga calendula, masing-masing 40 gram rosehip, daun jelatang, dan yarrow. Semua bahan ini perlu dihaluskan dan dicampur, lalu siapkan infus dengan takaran 1 sendok teh campuran herbal per 1 gelas ( 200ml) air mendidih. Gunakan untuk douching ( membilas) vagina 3 kali sehari. Ini memiliki efek anti-inflamasi, imunostimulan dan penyembuhan luka, dan juga meningkatkan proses metabolisme dalam jaringan.
- Tampon dengan minyak buckthorn laut. Minyak seabuckthorn melindungi sel dari kerusakan akibat berbagai faktor agresif, memiliki efek penguatan umum, dan juga mempercepat proses penyembuhan dan pemulihan selaput lendir. Tampon direndam dalam minyak buckthorn laut, diperas sedikit dan dimasukkan ke dalam vagina pada malam hari. Durasi pengobatan tidak lebih dari 1 bulan.
- Rebusan daun kayu putih. Ia memiliki efek anti-inflamasi, antimikroba dan antivirus. Efek tersebut dicapai berkat tanin, minyak atsiri dan sejumlah komponen lain yang terkandung dalam daun kayu putih. Untuk menyiapkan rebusan, tambahkan 2 sendok makan daun kayu putih yang dihancurkan ke dalam 300 ml air panas, didihkan dan didihkan selama 15 menit. Dinginkan hingga suhu kamar, saring hingga rata dan tambahkan lagi 200 ml air matang. Gunakan untuk douching vagina 2 kali sehari ( di pagi dan sore hari).
- Salep propolis. Propolis mengaktifkan proses metabolisme dalam jaringan dan memiliki efek antiinflamasi dan analgesik. Untuk menyiapkan salep, 20 gram propolis dicampur dengan 400 g mentega cair dan dipanaskan dengan api kecil selama 20 menit. Tampon direndam dengan campuran yang dihasilkan dan dimasukkan ke dalam vagina selama 15 sampai 20 menit dua kali sehari. Durasi pengobatan adalah 1 bulan.
- Teh hijau. Telah terbukti secara ilmiah bahwa teh hijau memiliki efek antioksidan yang nyata, yaitu meningkatkan daya tahan sel-sel tubuh terhadap faktor-faktor berbahaya ( radikal bebas dan lain-lain), sehingga mengurangi risiko berkembangnya neoplasma ganas. Dengan displasia serviks, infus teh hijau digunakan untuk douching vagina. Untuk menyiapkan infus, tuangkan 2-3 sendok teh daun teh ke dalam 1 gelas ( 200ml) air mendidih dan biarkan selama 1 jam. Gunakan dihangatkan hingga suhu tubuh 2 kali sehari.
- Rebusan akar bergenia. Rimpang bergenia memiliki efek astringen dan antimikroba. Untuk menyiapkan rebusan, 100 gram akar bergenia yang dihancurkan dituangkan dengan 500 mililiter air matang panas. Didihkan dengan api kecil dan biarkan mendidih selama 20 menit, lalu dinginkan dan simpan di tempat sejuk dan gelap. Untuk douching, 1 sendok makan rebusan ( 15ml) harus diencerkan dalam 1 gelas ( 200ml) air matang hangat.
Apakah erosi serviks berbeda dengan displasia?
 Erosi serviks dan displasia serviks adalah dua kondisi patologis berbeda yang berbeda dalam penyebab dan mekanisme terjadinya, serta metode pengobatannya.
Erosi serviks dan displasia serviks adalah dua kondisi patologis berbeda yang berbeda dalam penyebab dan mekanisme terjadinya, serta metode pengobatannya. Erosi adalah suatu kondisi patologis di mana area tertentu pada selaput lendir serviks rusak dan lapisan submukosa terekspos. Meskipun penyakit ini serius, penyakit ini jarang menjadi ganas ( berubah menjadi tumor ganas).
Displasia adalah suatu kondisi prakanker yang ditandai dengan pelanggaran struktur seluler selaput lendir serviks. Tanpa pengobatan, displasia serviks sering kali berkembang menjadi kanker serviks.
Karakteristik perbandingan erosi serviks dan displasia
Prinsip metode ini
Sel-sel tubuh manusia mengandung sejumlah besar air, yang secara aktif menyerap frekuensi tinggi ( 3,8 – 4 Megahertz) radiasi gelombang radio, berubah menjadi uap. Hal ini menyebabkan koagulasi ( pelipatan protein dan penghancuran sel) pada jaringan yang terletak langsung di daerah yang terkena, sedangkan jaringan sehat tidak rusak.
Keuntungan dari metode ini adalah:
- Akurasi tinggi. Dengan bantuan teknologi komputer, fokus displasia terkecil sekalipun dapat dihilangkan.
- Kerusakan minimal pada jaringan sehat. Metode ini memungkinkan Anda menghilangkan area displasia serviks di perbatasan dengan jaringan sehat, praktis tanpa merusaknya. Luka bakar termal selama perawatan gelombang radio beberapa kali lebih sedikit dibandingkan dengan elektrokoagulasi atau pengangkatan displasia dengan laser.
- Kemungkinan pengobatan rawat jalan. Untuk menghilangkan displasia serviks dengan gelombang radio, rawat inap tidak diperlukan. Setelah prosedur, pasien dapat pulang, namun kunjungan lanjutan ke dokter kandungan diperlukan selama beberapa bulan.
- Tanpa rasa sakit. Selama prosedur, ujung saraf yang bertanggung jawab untuk pembentukan dan transmisi impuls nyeri dihancurkan, sehingga rasa sakit selama dan setelah prosedur sangat kecil.
- Efek kosmetik. Setelah prosedur, pemulihan jaringan yang cepat dan lengkap terjadi. Pemulihan penuh diamati setelah 3-4 minggu. Bekas luka pasca operasi tidak terbentuk.
- Jika dicurigai kanker. Dalam hal ini, diagnosisnya perlu dipastikan secara akurat, karena penggunaan metode ini untuk menghilangkan kanker dapat menyebabkan komplikasi serius ( khususnya metastasis - penyebaran sel kanker melalui aliran darah ke seluruh tubuh).
- Dengan adanya penyakit menular pada alat kelamin luar, leher rahim, atau rahim itu sendiri.
- Saat demam. Penggunaan cara ini dikontraindikasikan pada semua penyakit yang disertai demam, sakit kepala dan nyeri otot, keringat berlebih dan gejala lainnya.
- Keputihan. Ditandai dalam waktu 1 minggu setelah prosedur. Keputihan mungkin berdarah atau berlendir ( nanah), tidak disertai rasa sakit dan biasanya hilang dalam 2 hingga 3 hari.
- Berdarah. Jika pendarahan dimulai segera setelah prosedur, sebaiknya segera konsultasikan ke dokter.
- Komplikasi menular. Penyakit ini sangat jarang terjadi dan biasanya berkembang karena kebersihan pribadi yang buruk.
- Peningkatan suhu. Mungkin ada sedikit peningkatan suhu tubuh ( hingga 37,5 – 38ºС). Anda harus berkonsultasi dengan dokter jika angkanya lebih tinggi, atau jika suhu tidak kembali normal dalam 2 hari.
Apa komplikasi dan akibat dari displasia serviks?
 Jika tidak ada pengobatan yang memadai dan tepat waktu, displasia serviks dapat menyebabkan berkembangnya sejumlah komplikasi. Selain itu, semakin lama pengobatan ditunda, semakin besar area displasia, dan pengangkatannya akan semakin traumatis, yang juga dapat menyebabkan konsekuensi yang tidak diinginkan.
Jika tidak ada pengobatan yang memadai dan tepat waktu, displasia serviks dapat menyebabkan berkembangnya sejumlah komplikasi. Selain itu, semakin lama pengobatan ditunda, semakin besar area displasia, dan pengangkatannya akan semakin traumatis, yang juga dapat menyebabkan konsekuensi yang tidak diinginkan. Kanker serviks
Ini adalah komplikasi displasia serviks yang paling berbahaya. Biasanya, proses degenerasi ganas displasia menjadi tumor memakan waktu 2 hingga 10 tahun, namun terkadang perkembangan yang lebih cepat mungkin terjadi ( dalam beberapa bulan). Seperti halnya displasia, manifestasi klinis kanker serviks pada tahap awal penyakitnya ringan. Awalnya, tumor hanya menyerang selaput lendir, namun seiring perkembangannya, tumor menyebar ke lapisan dalam organ dan jaringan di sekitarnya ( di tubuh rahim, di vagina). Gejala utamanya adalah seringnya keluar darah dari vagina di luar siklus menstruasi. Akibat metastasis ( penyebaran sel tumor ke seluruh tubuh melalui aliran getah bening dan darah) kelenjar getah bening dan organ jauh terpengaruh ( paru-paru, tulang dan lain-lain). Pada tahap selanjutnya, penyakit ini memanifestasikan dirinya sebagai sakit perut yang parah, peningkatan suhu tubuh, pembengkakan pada ekstremitas bawah, dan kelelahan umum.
Konsekuensi yang tidak diinginkan dari pengobatan displasia serviks mungkin termasuk:
- Berdarah. Risiko perdarahan terbesar terjadi setelah operasi pengangkatan displasia serviks, karena dalam kasus ini permukaan luka sangat besar. Pendarahan dapat dipicu oleh kontak seksual, penggunaan tampon sanitasi, atau manipulasi medis yang ceroboh. Metode lain ( kauterisasi, pengobatan gelombang radio) cenderung tidak mengalami komplikasi pendarahan.
- Pembentukan bekas luka dan kesulitan saat melahirkan. Bekas luka dengan tingkat keparahan yang berbeda-beda dapat terbentuk pada mukosa rahim setelah pengangkatan displasia dengan metode apa pun. Dalam kondisi normal, pada tahap pertama persalinan, serat otot rahim berkontraksi sehingga terjadi pembukaan ostium eksterna serviks. Namun, jaringan parut tidak memiliki kemampuan regangan yang sama dengan jaringan otot. Akibatnya, lumen saluran serviks yang dihasilkan akan lebih sempit dari biasanya sehingga dapat menimbulkan hambatan dalam proses persalinan. Hal ini juga dapat menyebabkan pecahnya serviks ( janin yang baru lahir) dan perkembangan pendarahan saat melahirkan.
- Kambuh ( kekambuhan penyakit). Kemungkinan penyebab kekambuhan displasia serviks adalah virus papiloma manusia. Metode modern untuk mengobati penyakit, seperti kauterisasi ( laser atau listrik), penghancuran krio ( kehancuran karena paparan dingin) atau pembedahan hanya menghilangkan area displasia itu sendiri, tetapi tidak menghilangkan penyebab kemunculannya. Jika virus papiloma tetap berada dalam jaringan sehat, penyakit ini dapat berkembang kembali seiring berjalannya waktu. Ada kemungkinan juga seorang wanita akan tertular kembali virus ini ( selama hubungan seksual tanpa kondom berikutnya). Penyebab displasia yang kurang umum adalah pengangkatan jaringan rusak yang tidak tuntas selama pengobatan.
- Komplikasi menular. Prosedur untuk menghilangkan displasia dengan metode apa pun secara signifikan mengurangi sifat pelindung lokal pada mukosa serviks, yang dapat menyebabkan komplikasi infeksi. Untuk mencegah hal ini, dianjurkan untuk memperhatikan aturan kebersihan diri dan menahan diri dari hubungan seksual tanpa pelindung selama 1 bulan setelah perawatan.
Apakah ada pengobatan obat untuk displasia serviks?
 Perawatan obat dapat digunakan untuk semua tingkat displasia serviks bersama dengan tindakan terapeutik lainnya ( kauterisasi, pembedahan, dll.). Arah utama pengobatan obat adalah memperkuat pertahanan tubuh dan melawan infeksi virus yang dapat menyebabkan penyakit.
Perawatan obat dapat digunakan untuk semua tingkat displasia serviks bersama dengan tindakan terapeutik lainnya ( kauterisasi, pembedahan, dll.). Arah utama pengobatan obat adalah memperkuat pertahanan tubuh dan melawan infeksi virus yang dapat menyebabkan penyakit. Perawatan obat displasia serviks
| Kelompok obat-obatan | Perwakilan | Mekanisme tindakan terapeutik | Petunjuk penggunaan dan dosis |
| Imunostimulan | Isoprinosin | Merangsang aktivitas sel kekebalan ( limfosit, makrofag) melawan virus patogen ( termasuk yang berkaitan dengan human papillomavirus), dan juga menghambat reproduksi partikel virus itu sendiri. | Secara oral, 12–15 mg per 1 kilogram berat badan 3 kali sehari. Durasi pengobatan adalah 10 – 15 hari. |
| Reaferon(interferon alfa-2) | Meningkatkan daya tahan sel sehat terhadap efek partikel virus. Ia juga memiliki efek anti-inflamasi, imunostimulan dan antitumor. | Dosis dan cara penggunaan dipilih oleh dokter yang merawat dalam setiap kasus tertentu. | |
| Prodigiosan | Meningkatkan sifat pelindung nonspesifik tubuh dengan mengaktifkan sel-sel sistem kekebalan tubuh. | Secara intramuskular dengan dosis 25-30 mikrogram seminggu sekali. Kursus pengobatan adalah 3 – 6 minggu. | |
| Vitamin | Asam folat(vitamin B9) | Kekurangan asam folat dapat menyebabkan terganggunya pematangan sel-sel pada selaput lendir serviks, yang berkontribusi terhadap perkembangan displasia. Pengisian kembali cadangan asam folat ( terutama selama kehamilan) secara signifikan mengurangi risiko penyakit. | Jika ada kekurangan asam folat dalam tubuh, obat ini diresepkan secara oral dengan dosis 5 mg 1 kali per hari. Durasi pengobatan adalah 1 bulan, setelah itu biasanya beralih ke dosis pemeliharaan ( 150 – 300 mikrogram per hari). |
| Retinol(vitamin A) | Vitamin A terlibat langsung dalam proses pembelahan sel selaput lendir. Kekurangannya dalam tubuh dapat berkontribusi pada perkembangan displasia serviks. | Secara oral, dengan dosis 30–35 ribu IU ( Satuan Internasional) 1 kali per hari. | |
| Vitamin E | Memiliki efek antioksidan ( memperlambat pembentukan radikal bebas - zat yang merusak membran sel). Mencegah transisi displasia menjadi kanker serviks. | Secara oral, dengan dosis 10 mg 1 kali per hari. | |
| Asam askorbat(vitamin C) | Meningkatkan daya tahan tubuh terhadap infeksi virus dan bakteri. Meningkatkan pemulihan jaringan dan terlibat langsung dalam banyak reaksi kekebalan. | Secara oral, setelah makan, 25–50 mg 2 kali sehari. | |
| elemen mikro | Cephasel(selenium) | Elemen jejak ini memainkan peran penting dalam regenerasi ( pembaruan dan pemulihan) membran mukosa. Mencegah perkembangan neoplasma ganas, termasuk degenerasi displasia serviks menjadi kanker. | Ambil secara oral setelah makan. Jika terjadi defisiensi selenium, 100 mcg obat diresepkan 3 kali sehari selama 5 hari, setelah itu mereka beralih ke dosis pemeliharaan ( 25 – 50 mcg 1 – 2 kali sehari). |
Mungkinkah berhubungan seks dengan displasia serviks?
 Displasia serviks bukan merupakan kontraindikasi untuk berhubungan seks. Pada saat yang sama, kontak seksual dengan penyakit ini ( termasuk periode waktu setelah pengobatan displasia) dapat menyebabkan komplikasi serius.
Displasia serviks bukan merupakan kontraindikasi untuk berhubungan seks. Pada saat yang sama, kontak seksual dengan penyakit ini ( termasuk periode waktu setelah pengobatan displasia) dapat menyebabkan komplikasi serius. Displasia serviks ditandai dengan munculnya sel-sel atipikal pada selaput lendir organ yang biasanya tidak ditemukan di sana. Patologi ini merupakan penyakit prakanker, artinya tanpa pengobatan yang tepat dapat berkembang menjadi kanker. Displasia tidak terjadi dalam semalam, tetapi berkembang dalam jangka waktu yang lama akibat paparan berbagai faktor. Dengan kata lain, munculnya penyakit ini menandakan adanya proses patologis yang panjang dan terus-menerus di dalam tubuh.
Fakta ini dijelaskan oleh fakta bahwa dalam kondisi normal infeksi virus dapat bersifat laten, yaitu partikel virus terdapat di dalam sel tubuh, namun karena aktivitas sistem kekebalan tubuh, partikel tersebut tidak berkembang biak dan tidak menginfeksi sel lain. Selama kehamilan, terjadi penekanan alami pada sistem kekebalan tubuh wanita. Hal ini terjadi agar tubuh ibu tidak menganggap janin yang sedang berkembang sebagai “asing” dan mulai melawannya. Efek negatif dari proses ini adalah aktivasi infeksi yang “tidak aktif”. Virus mulai aktif berkembang biak dan menginfeksi sel-sel baru, menyebabkan mutasi pada peralatan genetiknya. Kondisi ini diperparah dengan adanya kekurangan asam folat pada tubuh wanita pada saat hamil sehingga mengganggu proses regenerasi ( pemulihan dan pembaruan) membran mukosa.
Setelah melahirkan, aktivitas sistem kekebalan tubuh dan cadangan asam folat dalam tubuh wanita dipulihkan, akibatnya infeksi dapat kembali masuk ke bentuk “tidak aktif”, dan displasia akan hilang. Perlu dicatat bahwa fenomena ini jarang terjadi. Lebih sering, displasia serviks berkembang dan, tanpa pengobatan yang tepat, dapat berkembang menjadi kanker.
Displasia serviks yang parah
Hal ini ditandai dengan perkecambahan sel atipikal ke lapisan dalam selaput lendir dan kemungkinan munculnya sel kanker. Kondisi ini memerlukan penanganan segera ( operasi pengangkatan displasia serviks), karena dapat berubah menjadi kanker.
Mungkinkah melahirkan dengan displasia serviks?
 Melahirkan dengan displasia serviks tidak dilarang. Kesulitan mungkin timbul pada bentuk penyakit yang parah, ketika tingkat keparahan proses patologis dapat menimbulkan ancaman terhadap kesehatan ibu dan/atau janin.
Melahirkan dengan displasia serviks tidak dilarang. Kesulitan mungkin timbul pada bentuk penyakit yang parah, ketika tingkat keparahan proses patologis dapat menimbulkan ancaman terhadap kesehatan ibu dan/atau janin. Dengan displasia, mutasi terjadi pada sel-sel selaput lendir serviks, akibatnya sel-sel tersebut berubah dan menjadi berbeda dengan sel-sel normal organ ini. Mutasi ini biasanya disebabkan oleh infeksi ( virus herpes, human papillomavirus, infeksi klamidia dan lain-lain). Pengaruh displasia pada proses kelahiran ditentukan oleh stadium penyakit, serta pengobatan sebelumnya.
Tergantung pada prevalensi proses patologis, ada:
- Displasia derajat ringan. Ditandai dengan kerusakan lapisan permukaan selaput lendir. Praktis tidak ada bahaya bagi wanita hamil dan janin, karena hanya 10% kasus penyakit ini berkembang dalam 2 hingga 3 tahun ke depan. Wanita seperti itu perlu menjalani tes untuk mengetahui adanya human papillomavirus ( yang merupakan penyebab umum penyakit ini) dan melakukan pemeriksaan sitologi ( yaitu memeriksa sel-sel yang diambil dari permukaan selaput lendir di bawah mikroskop). Disarankan untuk mengunjungi dokter kandungan minimal sebulan sekali dan memantau kondisi mukosa serviks. Tidak diperlukan pengobatan khusus, dan persalinan dapat terjadi melalui jalan lahir vagina.
- Displasia derajat sedang. Ketika penyakit ini berkembang, proses patologis menyebar ke lapisan dalam selaput lendir. Risiko degenerasi ganas dalam kasus ini meningkat, oleh karena itu wanita dianjurkan untuk menjalani pemeriksaan sitologi pada setiap trimester kehamilan. Namun, tidak ada ancaman langsung terhadap kesehatan dan kehidupan ibu dan janin, sehingga jika hasil penelitian tidak menunjukkan tanda-tanda displasia yang berubah menjadi kanker, maka kehamilan dapat berjalan normal dan wanita tersebut juga dapat melahirkan secara alami.
- Displasia tingkat parah. Hal ini ditandai dengan perubahan mutasi yang nyata pada sel-sel selaput lendir serviks, kerusakan pada lapisan dalam organ dan risiko tinggi terkena kanker. Pemeriksaan sitologi diperlukan pada setiap trimester kehamilan, dan jika dicurigai adanya kanker, dilakukan biopsi ( pengangkatan sebagian jaringan di zona displasia dan pemeriksaan strukturnya).
Jika seorang wanita sebelumnya menderita displasia serviks, dan dia menerima pengobatan yang tepat ( kauterisasi, operasi pengangkatan dan sebagainya), ada kemungkinan besar munculnya bekas luka pasca operasi. Jika bekas lukanya kecil, hal ini tidak akan mempengaruhi jalannya persalinan dengan cara apapun. Namun jika ukurannya besar, hal ini dapat mengganggu proses pembukaan ostium uteri eksterna serviks dan keluarnya janin melalui jalan lahir, sehingga dipertimbangkan untuk dilakukan operasi caesar.
Apakah saya perlu mengikuti diet jika saya menderita displasia serviks?
 Nutrisi yang tepat tidak hanya membantu memperbaiki kondisi umum seorang wanita, tetapi juga memperlambat perkembangan penyakit dan mencegah perkembangan displasia menjadi kanker, dan dalam beberapa kasus dapat menyebabkan pemulihan total.
Nutrisi yang tepat tidak hanya membantu memperbaiki kondisi umum seorang wanita, tetapi juga memperlambat perkembangan penyakit dan mencegah perkembangan displasia menjadi kanker, dan dalam beberapa kasus dapat menyebabkan pemulihan total. Keadaan fungsional sistem kekebalan tubuh memainkan peran penting dalam perkembangan penyakit ini. Agen penular dapat bertahan lama di tubuh wanita, namun karena kekebalan yang kuat, agen tersebut tidak akan dapat berkembang. Agar sistem kekebalan berfungsi normal, nutrisi yang tepat diperlukan, serta konsumsi vitamin dan mineral secara teratur, yang tidak terbentuk dalam tubuh manusia dan hanya berasal dari makanan. Kekurangannya dapat menyebabkan penurunan kekebalan dan aktivasi infeksi “tidak aktif”. Pada saat yang sama, mengidentifikasi dan memperbaiki kekurangan vitamin tertentu dapat mempercepat pemulihan pasien.
| Vitamin/elemen mikro | Berperan dalam tubuh | Makanan kaya vitamin/elemen mikro ini |
| Asam folat | Asam folat berperan penting dalam proses pembelahan sel dalam tubuh. Memastikan pembaruan normal selaput lendir dan mencegah terjadinya mutasi genetik pada sel. |
|
| vitamin A |
|
|
| Vitamin C |
|
|
| Vitamin E |
|
|
| Beta karoten |
|
|
| Selenium |
|
|
Pada saat yang sama, wanita dengan displasia serviks harus membatasi atau menghilangkan sama sekali sejumlah makanan yang dapat memperburuk perjalanan penyakit dari makanannya.
- Makanan asap dan gorengan– mengandung sejumlah besar karsinogen – zat yang mendorong perkembangan tumor ganas di dalam tubuh.
- Minuman beralkohol– mengurangi sifat pelindung tubuh.
- Bumbu pedas.
- Produk rekayasa genetika.
- Permen dalam jumlah banyak.
Apakah terapi fotodinamik efektif untuk displasia serviks?
 Terapi fotodinamik telah berhasil digunakan selama bertahun-tahun untuk mengobati displasia serviks dan penyakit ginekologi lainnya. Metode ini lebih disukai untuk penyakit tingkat 1 atau 2, sedangkan tingkat 3 memerlukan intervensi bedah.
Terapi fotodinamik telah berhasil digunakan selama bertahun-tahun untuk mengobati displasia serviks dan penyakit ginekologi lainnya. Metode ini lebih disukai untuk penyakit tingkat 1 atau 2, sedangkan tingkat 3 memerlukan intervensi bedah. Seiring perkembangan penyakit, jumlah sel atipikal meningkat, mereka tumbuh ke lapisan dalam selaput lendir, yaitu displasia tingkat 2 berkembang. Jika penyakit ini tidak disembuhkan pada tahap ini, sel-sel atipikal dapat mempengaruhi seluruh lapisan selaput lendir serviks ( Apa ciri khas displasia tingkat 3?). Selain itu, dengan displasia tingkat 3, mutasi sel menjadi lebih jelas, akibatnya sel dapat berubah menjadi kanker.
Prinsip metode terapi fotodinamik
Pada awal prosedur, gel yang mengandung zat khusus – fotosensitizer – dioleskan ke area displasia. Salah satu sifat zat ini adalah kemampuannya untuk terakumulasi dalam sel yang berubah secara patologis ( di zona displasia), tanpa menembus sel-sel sehat pada selaput lendir. Setelah 30-40 menit, area displasia terkena laser khusus, di bawah pengaruh molekul fotosensitizer yang diaktifkan dan sel-sel di mana ia berada dihancurkan.
Karena sebagian kecil fotosensitizer dapat menembus aliran darah sistemik, setelah prosedur dianjurkan untuk membatasi paparan sinar matahari, menonton TV, bekerja di depan komputer, dan sebagainya.
Keuntungan utama dari metode ini adalah:
- sensitivitas tinggi ( jaringan sehat praktis tidak rusak);
- tidak menimbulkan rasa sakit;
- tidak ada pendarahan;
- proses penyembuhan luka yang cepat;
- tidak adanya bekas luka pasca operasi;
- menjaga integritas anatomi mukosa serviks.
- Jika Anda mencurigai adanya kanker serviks - prosedur ini dapat meningkatkan metastasis ( penyebaran sel kanker melalui aliran darah ke seluruh tubuh).
- Untuk displasia serviks tingkat 3 - dalam hal ini, kemungkinan besar kanker serviks belum terdiagnosis.
- Dengan meningkatnya sensitivitas terhadap fotosensitizer - Reaksi alergi dapat terjadi, termasuk syok anafilaksis dan kematian wanita tersebut.
- Selama masa kehamilan - obat tersebut dapat menembus penghalang plasenta dan merusak janin.
- Selama menyusui - obat tersebut dapat diekskresikan dalam ASI.
- Dalam kasus gagal ginjal dan/atau hati - Organ-organ ini menetralkan dan mengeluarkan fotosensitizer dari tubuh.
Apakah mungkin berjemur jika Anda menderita displasia serviks?
 Berjemur dengan displasia serviks tidak dianjurkan, karena dapat memicu perkembangan penyakit dan perkembangan kanker serviks.
Berjemur dengan displasia serviks tidak dianjurkan, karena dapat memicu perkembangan penyakit dan perkembangan kanker serviks. Sistem kekebalan tubuh berperan penting dalam perkembangan displasia, memberikan perlindungan tubuh dari infeksi asing, serta mencegah berkembangnya tumor ganas. Telah dibuktikan secara ilmiah bahwa dengan berfungsinya sistem kekebalan tubuh secara normal, virus papiloma manusia dapat bertahan lama di sel-sel selaput lendir serviks tanpa bermanifestasi. Pada saat yang sama, ketika sistem kekebalan tubuh melemah ( selama kehamilan atau dengan berbagai penyakit kronis) infeksi “tidak aktif” dapat diaktifkan, akibatnya virus akan mulai berkembang biak secara aktif.
Sinar ultraviolet juga memiliki efek merusak pada perangkat genetik sel kulit dan selaput lendir. Untuk melindungi dari tindakan agresifnya, pigmen melanin terbentuk di kulit, yang menyebabkan perubahan warna kulit saat penyamakan. Namun, sebagian sinar ultraviolet masih menembus lapisan kulit yang lebih dalam ( terutama pada hari-hari pertama penyamakan, saat melanin belum terbentuk dalam jumlah yang cukup). Hal ini menyebabkan banyak terjadinya mutasi genetik, sehingga berpotensi terbentuknya sejumlah besar sel kanker. Biasanya, mereka segera terdeteksi oleh sistem kekebalan tubuh dan dihancurkan, namun dengan paparan sinar matahari yang sering dan berkepanjangan, jumlah mutasi yang timbul sangat besar sehingga sistem kekebalan tubuh tidak dapat menjalankan fungsinya, sehingga meningkatkan kemungkinan berkembangnya penyakit. kanker.
Jika kita menganggap bahwa displasia serviks biasanya berkembang dengan latar belakang kekebalan yang sudah berkurang, menjadi jelas mengapa, dengan penyakit ini, seseorang harus membatasi paparan tubuh terhadap sinar matahari langsung sebanyak mungkin, dan juga menolak mengunjungi solarium.
Apakah IVF mungkin untuk displasia serviks?
 Melakukan prosedur IVF ( fertilisasi in vitro) tidak diperbolehkan jika terdapat displasia serviks. Hal ini disebabkan adanya kemungkinan komplikasi yang muncul selama kehamilan atau setelah melahirkan dan menimbulkan bahaya bagi ibu dan anak.
Melakukan prosedur IVF ( fertilisasi in vitro) tidak diperbolehkan jika terdapat displasia serviks. Hal ini disebabkan adanya kemungkinan komplikasi yang muncul selama kehamilan atau setelah melahirkan dan menimbulkan bahaya bagi ibu dan anak. Displasia ditandai dengan kerusakan pada alat genetik sel-sel selaput lendir serviks. Akibat mutasi yang terjadi, muncul sel-sel abnormal dan atipikal di area ini. Berkembang biak secara bertahap, mereka mempengaruhi area selaput lendir yang semakin luas, dan jika tidak diobati, mereka dapat berubah menjadi sel kanker.
Meskipun keberadaan displasia itu sendiri hampir tidak berpengaruh pada prosedur IVF, kehamilan berikutnya dapat mempersulit perjalanan penyakit secara signifikan. Itu sebabnya, sebelum melakukan program bayi tabung, seorang wanita harus menjalani sejumlah pemeriksaan dan menyembuhkan penyakit kronis yang ada, termasuk displasia serviks.
Herpes adalah virus yang memanifestasikan dirinya dalam bentuk lepuh kecil dengan isi keruh pada kulit dan selaput lendir. Menurut statistik, sepertiga populasi dunia adalah pembawa infeksi berbahaya, namun tidak menyadarinya. Virus berbahaya ini muncul ketika pertahanan tubuh berkurang secara signifikan.
Foto dari www.bundaupdate.com
Rute infeksi
Dengan melemahnya kekebalan tubuh, virus herpes mulai menjadi lebih aktif dan paling sering muncul di kulit bibir dan alat kelamin.
Bagaimana Anda bisa tertular herpes:
- jalur kontak: infeksi terjadi melalui penggunaan barang-barang rumah tangga (berjabat tangan, berbagi peralatan, handuk, mainan, dll);
- tetesan udara (bersin, batuk);
- langsung melalui selaput lendir mulut atau alat kelamin (saat berciuman, berhubungan seksual).
Ketika virus herpes mengenai kulit atau selaput lendir, ia dengan mudah menembus darah dan getah bening. Saat ia bergerak melalui aliran darah ke ujung saraf, ia diintegrasikan ke dalam kode genetik sel saraf. Respons langsung sistem imun terhadap invasi benda asing adalah pembentukan antibodi yang menghalangi virus, namun tidak menghancurkannya. Itu sebabnya ketika sistem kekebalan tubuh melemah, ia mulai bertindak aktif.
Bulu kemaluan
Herpes genital adalah salah satu jenis virus. Lokalisasi lesi pada herpes genital adalah pada alat kelamin pria dan wanita.
Infeksi terjadi melalui hubungan seksual tanpa kondom. Pada bayi baru lahir, infeksi bisa terjadi saat melewati jalan lahir.
Gejalanya ditunjukkan dengan rasa tidak enak badan, demam, bengkak dan kemerahan di lokasi lesi, diikuti dengan pembentukan lepuh kecil berisi eksudat. Ketika terjadi pembukaan yang tidak disengaja, isinya bocor keluar, mempengaruhi jaringan sehat. Jika penyakitnya parah, bisul akan terbentuk menggantikan lepuh.
Herpes jenis inilah yang mempengaruhi fungsi reproduksi pria dan wanita.
Herpes sebagai penyebab infertilitas

Foto dari situs www.spbivf.com
Menurut statistik, 91% populasi orang dewasa memiliki virus herpes di dalam tubuhnya. Situasi ini diperumit oleh kenyataan bahwa penyakit ini tidak menunjukkan gejala. Faktor pemicu agresivitas virus adalah penurunan kekebalan yang signifikan.
Pengangkutan dapat dideteksi melalui tes laboratorium. Virus herpes telah terbukti tidak hanya mencegah kehamilan klasik, tetapi juga inseminasi buatan.
Tindakan pencegahan:
1. Memperkuat sistem kekebalan tubuh. Jika Anda memiliki kekebalan yang baik, herpes tidak aktif.
2. Perawatan tepat waktu untuk lesi inflamasi pada sistem genitourinari.
3. Obati penyakit herpes dengan obat antivirus sesuai anjuran dokter.
4. Hindari hipotermia - hal ini dapat menyebabkan penurunan kekuatan kekebalan tubuh.
Herpes dan infertilitas pada pria
Studi klinis membuktikan bahwa kehadiran herpes pada pria secara langsung mempengaruhi kualitas sperma. Ketika terinfeksi herpes pada pria, aktivitas dan komposisi kuantitatifnya berkurang secara signifikan. Hal ini sangat mempengaruhi kemampuan mengandung anak.
Sperma menjadi hampir tidak bergerak, tidak mampu membuahi sel telur. Jika pembuahan benar-benar terjadi, janin mungkin mengalami kelainan perkembangan, yang dapat menimbulkan akibat yang tidak terduga di kemudian hari.
Saat memulai pengobatan herpes, lebih dari 75 hari harus berlalu agar kualitas sperma dapat diperbarui sepenuhnya.
Herpes dan infertilitas wanita

Foto dari situs www.spbivf.com
Jika seorang wanita memiliki virus herpes di tubuhnya, persentase kemungkinan hamil menurun beberapa kali lipat. Fakta ini secara langsung mempengaruhi kemampuan sel telur yang telah dibuahi untuk menempel pada mukosa rahim, sehingga janin dapat terus tumbuh dan berkembang secara normal. Herpes mencegah sel telur menempel pada dinding rahim, sehingga hampir mustahil untuk hamil. Ia bertindak serupa pada embrio selama fertilisasi in vitro.
Seorang wanita yang terinfeksi virus ini akan membahayakan anaknya baik dalam kandungan maupun saat melahirkan.
Ketika virus aktif selama kehamilan, janin terinfeksi melalui plasenta, yang menyebabkan infeksi patologis pada plasenta dan kematian janin selanjutnya.
Jika infeksi terjadi pada masa kehamilan yang lama, maka sangat disarankan untuk melahirkan melalui operasi caesar.
Pengobatan herpes
1. Agar berhasil mengobati herpes, Anda perlu menghubungi spesialis berpengalaman untuk mendapatkan diagnosis yang benar dan pengobatan yang kompeten.
2. Penggunaan obat antivirus sesuai resep dokter.
3. Penguatan tubuh secara umum: minum vitamin, pengerasan umum.
4. Lakukan tindakan pencegahan untuk menghindari infeksi virus berbahaya.
5. Pengobatan sendiri tidak dapat diterima, tindakan buta huruf dapat mengakibatkan konsekuensi yang berbahaya.
situs web
Administrasi situs mengizinkan reproduksi dari apa yang dipublikasikan di portal www.. Reproduksi diperbolehkan dengan indikasi wajib berupa hyperlink aktif ke sumber, disertai dengan tulisan "menurut informasi dari situs" atau prasasti serupa lainnya.
20 tahun yang lalu, tidak ada yang menganggap serius herpes. Erupsi yang muncul di bibir atau di tempat lain sebagian besar dianggap sebagai cacat kosmetik dan ketidaknyamanan sementara. Namun, sikap terhadap herpes sebagai jerawat muda sudah ketinggalan zaman - ternyata penyakit ini sama sekali bukan infeksi yang tidak berbahaya. Dan setiap tahun ilmu pengetahuan menemukan semakin banyak sifat baru dari virus ini. Harus dikatakan bahwa wajah seorang kenalan lama menjadi semakin tidak menyenangkan. Apa ancaman dari infeksi yang tampaknya tidak berbahaya?
Seorang pembunuh diam-diam
Virus herpes manusia dari keluarga Herpesviridae ternyata tidak sesederhana dan tidak berbahaya seperti yang diperkirakan sebelumnya. Secara adil, harus dikatakan bahwa ada lebih dari seratus jenis virus herpes, namun hanya delapan di antaranya yang menimbulkan masalah pada manusia. Mengingat virus ini mudah menular dan kerentanannya sangat besar, tidak mengherankan jika menurut data terakhir, hampir 90% populasi orang dewasa di dunia adalah pembawa virus ini. Bahaya virus ini terletak pada kenyataan bahwa virus ini tidak segera muncul dan mampu menyebabkan konsekuensi dan komplikasi yang paling tidak terduga dan tidak terduga. Dan tidak selalu mudah untuk mengasosiasikan penyakit serius dengan infeksi herpes. Di situs kami, kami sering menganalisis sifat penyakit - kami akan mencari tahu mengapa herpes berbahaya.
Jenis yang paling umum adalah virus herpes simpleks manusia tipe 1 dan virus herpes genital tipe 2. Virus tipe 7 menyebabkan apa yang disebut sindrom kelelahan kronis, yang tidak berhasil diobati oleh banyak orang selama bertahun-tahun, mengunjungi ahli gastroenterologi, psikoterapis, atau ahli jantung. Virus tipe 8 adalah yang paling berbahaya, memicu perkembangan sarkoma Kaposi dan tumor ganas lainnya. Tapi ini sangat jarang terjadi.
Mekanisme kerja herpes belum sepenuhnya dipahami. Namun, telah ditemukan bahwa virus tersebut tidak bersirkulasi di dalam darah, seperti yang diperkirakan banyak orang. Hanya antibodi terhadapnya yang ditemukan di dalam darah. Setelah terinfeksi, virus memasuki darah dan sistem limfatik. Setelah mencapai simpul saraf ganglion, virus memilihnya sebagai habitatnya. Setelah pemulihan nyata dan hilangnya tanda-tanda infeksi, ia tetap berada dalam bentuk tidak aktif di ganglia saraf, mengubahnya menjadi sumber infeksi permanen. Dalam bentuk latennya, herpes tetap berada di dalam tubuh selamanya, menjadi lebih aktif di setiap kesempatan. Menurut teori statis, virus tidak aktif di kelenjar getah bening; menurut teori dinamis, virus terus bergerak melalui kelenjar saraf dan selaput lendir, tetapi dalam jumlah yang sangat kecil sehingga tidak menimbulkan manifestasi yang terlihat.
Begitu ada sesuatu yang memicu virus, ia mulai berkembang biak secara aktif di dalam sel - limfosit dan menginfeksi tubuh. Hal ini menjelaskan mengapa hal ini dapat mempengaruhi banyak sistem dan organ dalam kondisi yang paling tidak menguntungkan. Apakah Anda bosan dan pikiran gelap mulai muncul di kepala Anda? Alihkan pikiranmu dari masalahmu! Apalagi gadis Ufim yang menawan siap membantu dalam hal ini. Anda belum pernah melihat seks seperti ini, yakinlah! Gadis mandiri yang manis akan menjadi lawan bicara dan pasangan seksual yang layak!
Bahaya virus ini terletak pada kenyataan bahwa ia mengganggu mekanisme genetik untuk mengendalikan reaksi kekebalan, yang mengarah pada perkembangan defisiensi imun dan kerusakan pada berbagai sistem tubuh. Tentu saja, dari segi konsekuensinya, hal ini tidak terjadi, namun konsekuensi jangka panjang dari infeksi herpes juga tidak menyenangkan. Telah diketahui bahwa DNA virus menyerang banyak sel saraf. Namun bagaimana rangsangan eksternal seperti paparan sinar matahari atau hipotermia dapat membangkitkannya masih belum jelas.
Herpes bisa tidak menunjukkan gejala sama sekali, dalam bentuk laten; dalam bentuk kronis, ketika ruam herpes terjadi dari waktu ke waktu, serta dalam bentuk infeksi virus yang lambat, yang berkembang selama bertahun-tahun dan berakhir dengan perkembangan penyakit parah yang tidak berhubungan dengan herpes. Dan penyakit seperti itu bisa menyebabkan kematian. Inilah sebabnya para ilmuwan tidak lagi menganggap virus herpes sebagai infeksi yang tidak berbahaya.
Jika waktunya tepat, virus dan sel tubuh akan hidup dalam keadaan seimbang. Hingga ada sesuatu yang menarik pelatuknya.
Deklarasi perang
Saat virus sedang tidur, seseorang mungkin sama sekali tidak menyadari bahwa dirinya adalah pembawa virus tersebut.
Seringkali, herpes tidak muncul sepanjang hidup Anda. Meskipun lambatnya peredaran virus dalam jumlah kecil dapat menyebabkan kondisi yang tidak terpikirkan oleh siapa pun terkait dengan penyakit ini. Pertama-tama, kecenderungan masuk angin, lemas, lelah, kinerja buruk, yang sering dikaitkan dengan kemalasan, dan kecenderungan penyakit THT dan penyakit pernafasan. Dalam hal ini, mereka berbicara tentang lemahnya tenggorokan dan paru-paru. Kelenjar getah bening yang sering membesar mungkin mengindikasikan adanya sumber infeksi kronis.
Pemicu memburuknya proses dan keluarnya virus bisa apa saja. Paling sering ini adalah stres, hipotermia, perubahan iklim, paparan sinar matahari, terutama yang tiba-tiba - saat bepergian ke wilayah selatan ke resor tepi laut di musim dingin; perubahan hormonal dalam tubuh atau lonjakan hormon - masa menstruasi dan kehamilan; infeksi lainnya. Bahkan trauma fisik dan mental, serta alkohol, bisa memicu serangan infeksi herpes.
Bagaimana Anda bisa tertular?
Ini sangat mudah. Virus herpes simpleks pada manusia ditularkan melalui droplet di udara dan kontak langsung. Seringkali, infeksi terjadi karena berbagi barang yang sama dengan orang yang terinfeksi - sisir, cangkir, handuk menjadi sumber infeksi. Pada fase aktif, virus ditularkan melalui ciuman. Virus genital ditularkan secara seksual.
Seorang ibu hamil dapat menularkan virus herpes di dalam rahim jika dia adalah pembawa aktif. Namun paling sering seorang anak terinfeksi pada saat lahir.
Tanda-tanda penyakit herpes
Hampir semua orang mengetahui tanda-tanda herpes simpleks - yaitu munculnya sejumlah besar lepuh kecil pada kulit atau selaput lendir, disertai rasa gatal dan nyeri. Gelembung-gelembung itu pecah dan tertutup kerak kekuningan. Kemudian daerah yang terkena akan sembuh. Namun, penyakitnya tidak hilang sama sekali - penyakit itu hanya bersembunyi lagi, terus merusak tubuh.
Tentu saja ada tanda-tanda umum penyakit herpes, seperti lemas, demam, pembengkakan kelenjar getah bening, sakit kepala, sering buang air kecil, dan nyeri otot.
Namun, hal ini tidak selalu terjadi dan sangat umum sehingga sulit diperhitungkan saat membuat diagnosis.
Ruam paling sering muncul di area bibir, dan dengan herpes genital - di alat kelamin. Namun terkadang ruam mempengaruhi mulut, tenggorokan, dan amandel.
Herpes dan sistem saraf
Baru-baru ini, para ilmuwan menemukan fakta yang sangat menyedihkan. Penelitian telah menunjukkan bahwa virus herpes adalah penyebab berkembangnya penyakit Alzheimer. Diketahui bahwa 70% orang yang menderita penyakit ini mengidap virus herpes simpleks. Dan pada 90% pasien, DNA virus merupakan bagian dari plak amiloid yang terbentuk di otak selama penyakit ini.
Para ilmuwan percaya bahwa virus herpes, begitu masuk ke dalam tubuh, dapat hidup di dalamnya selama bertahun-tahun, menyebabkan infeksi jangka panjang yang tersembunyi dan selama ini merusak otak dan sel saraf. Ketika sistem kekebalan tubuh melemah karena berbagai alasan, herpes muncul dan secara aktif merusak sel-sel saraf, melepaskan protein yang membentuk plak amiloid. Hal tersebut dianggap mungkin terjadi.
Selain itu, penyakit herpes juga dapat menyebabkan kerusakan lain pada sistem saraf, seperti ensefalitis virus atau meningitis. Di Amerika Serikat, pada 10-20% kasus, herpes merupakan penyebab ensefalitis virus. Paling sering, penyakit ini menyerang orang berusia 30-50 tahun, sehingga di sini kita juga bisa membicarakan infeksi yang lambat. Pada anak-anak dan remaja, herpes primer juga dapat menyebabkan ensefalitis. Dalam hal ini, infeksi terjadi melalui mukosa hidung.
Ensefalitis herpetik sangat sulit dibedakan dengan jenis ensefalitis lainnya. Diasumsikan ketika DNA herpes diisolasi. Penggunaan obat antivirus dapat menyembuhkan penyakit, sedangkan obat antibakteri tidak memberikan efek. Itulah mengapa sangat penting untuk mendiagnosis penyakit dengan benar dan mengidentifikasi keberadaan virus herpes simpleks pada manusia. Oleh karena itu, di Amerika Serikat, mereka lebih memilih memulai pengobatan dengan asiklovir sebelum hasil tes tiba, agar tidak ketinggalan waktu.
Beberapa pasien dengan meningitis serosa juga menderita virus herpes simpleks. Hanya sedikit orang yang mengetahui bahwa herpes genital primer sering disertai dengan meningitis hermetik, yang berlangsung selama 2 hingga 7 hari. Namun, biasanya, penyakit ini akan hilang dengan sendirinya.
Virus herpes mungkin bertanggung jawab atas kerusakan ujung saraf. Dalam hal ini, mereka berbicara tentang neuropati otonom, ketika seseorang merasakan kelemahan yang tidak termotivasi pada kaki, bokong, dan kesulitan buang air kecil. Sangat jarang terjadi, tetapi herpes menyebabkan terganggunya fungsi otot dan distrofi, menyebabkan mielitis dan kelumpuhan pada kaki.
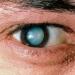
Herpes dan mata
Kasus di mana herpes ditemukan sebagai penyebab penyakit mata tidak jarang terjadi. Setiap tahunnya terdapat 400 ribu kasus herpes mata yang terdiagnosis. Hanya sedikit orang yang mengetahuinya, namun virus herpes sangat sering menjadi penyebab kebutaan akibat keratitis, keratouveitis.
Oleh karena itu, jika pernah atau sekarang ada kasus ruam herpes pada bibir dan tempat lain, maka perlu memperhatikan bagian mata. Dan bila terdapat penyakit radang mata seperti keratitis, kemungkinan besar bersifat herpes. Hal ini dapat ditunjukkan dengan kegagalan pengobatan konvensional, eksaserbasi pada musim gugur dan musim semi, nyeri pada saraf trigeminal, dan penurunan sensitivitas kornea.
Di Amerika Serikat, herpes adalah penyebab umum kekeruhan kornea, konjungtivitis, dan ulserasi kornea. Sangat jarang, virus herpes simpleks dapat menyebabkan nekrosis retina.
Herpes dan organ dalam
Setelah semua hal di atas, tidak mengherankan jika jejak virus ini dapat ditemukan hampir di mana-mana. Para dokter sudah mulai sampai pada kesimpulan bahwa banyak penyakit pada sistem pencernaan dipicu oleh kehidupan virus berbahaya ini di dalam tubuh.
Hal ini dapat menyebabkan perkembangan esofagitis, yang menyebabkan nyeri saat menelan dan nyeri dada, hepatitis, dan pneumonia. Memang benar, komplikasi infeksi herpes ini hanya terjadi ketika kondisi imunitas sangat buruk, disertai defisiensi imun yang berhubungan dengan HIV. Hal yang sama dapat dikatakan tentang lesi pada kelenjar adrenal, glomerulonefritis, lesi pada sumsum tulang dan pankreas.
Hal ini dapat menyebabkan perkembangan esofagitis, yang menyebabkan nyeri saat menelan dan nyeri dada, hepatitis, dan pneumonia. Memang benar, komplikasi infeksi herpes ini hanya terjadi ketika kondisi imunitas sangat buruk, disertai defisiensi imun yang berhubungan dengan HIV. Hal yang sama dapat dikatakan tentang lesi pada kelenjar adrenal, glomerulonefritis, lesi pada sumsum tulang dan pankreas. Komplikasi seperti ini hanya terjadi pada mereka yang hampir tidak mempunyai kekebalan.
Cacar air dan herpes zoster juga bisa disebabkan oleh herpes. Pasca herpes zoster, tidak jarang timbul nyeri saraf pada tubuh. Bahkan stomatitis bisa disebabkan oleh herpes.
Bulu kemaluan
Penyakit ini tidak menimbulkan bahaya yang mematikan. Tapi Anda juga tidak bisa menyebutnya menyenangkan. Selain munculnya ruam, rasa gatal yang terus-menerus, keputihan, dan masalah dengan pasangan, penyakit ini bisa menimbulkan akibat yang lebih tragis jika dibiarkan begitu saja.
Virus genital melemahkan sistem kekebalan tubuh, sehingga membuka pintu bagi infeksi lain. Seringkali virus genitallah yang menyebabkan keguguran kronis, infertilitas, nyeri samar di perut bagian bawah dan punggung bawah, erosi serviks pada wanita dan prostatitis, uretritis dan vesikulitis pada pria.
Apakah penyakit herpes bisa disembuhkan?
Sayangnya, virus ini tidak bisa dihilangkan. Setidaknya pada tahap perkembangan medis ini. Begitu masuk ke dalam tubuh, ia akan tinggal di sana seumur hidupnya. Tapi Anda bisa membuatnya berperilaku diam-diam dan tidak melewati organ dan sistem internal seperti pasukan penakluk. Untuk melakukan ini, penting untuk memperkuat sistem kekebalan tubuh dengan segala cara.
Imunitas seluler sangat penting untuk melawan herpes, karena limfosit T berperan besar dalam melawan herpes umum (mencakup banyak organ). Hal ini diperlukan bukan dengan imunomodulator, tetapi dengan metode yang paling sederhana namun efektif: penggunaan vitamin, antioksidan, banyak buah dan sayuran, rutinitas harian yang tepat, dan gaya hidup aktif.
Untuk mencegah komplikasi, pengobatan antivirus perlu dimulai pada tanda-tanda pertama aktivasi virus - jangan menunggu sampai ruam dan lepuh hilang dengan sendirinya, tetapi obati secara aktif dengan bantuan obat-obatan khusus.
Mendukung sistem kekebalan tubuh dan gaya hidup aktif akan memberikan efek yang diinginkan dan benar - virus tidak akan membuat pesta pora di dalam tubuh dan bahkan mungkin tidak akan pernah muncul lagi.
Apa saja gejala herpes genital? Mungkinkah tertular herpes dari seseorang yang tidak menunjukkan tanda-tanda penyakitnya? Masalah apa saja yang bisa disebabkan oleh herpes? Anda akan menemukan jawabannya di artikel ini.
Herpes genital adalah infeksi yang umum dan sangat menular, paling sering ditularkan melalui hubungan seksual.
Biasanya, herpes genital disebabkan oleh virus herpes simplex-2 (HSV-2 terdeteksi pada 50-70% wanita penderita herpes genital). Tipe pertama (HSV-1) terutama menyerang kulit dan selaput lendir bibir, mata, hidung, dll. Namun, ada kemungkinan herpes genital dapat berkembang ketika terkena HSV-1 atau sebagai akibat dari infeksi campuran. HSV-1 dan HSV-2.
Perawatan untuk herpes genital mencakup obat-obatan untuk membantu mempercepat penyembuhan luka dan mencegah wabah.
Virus herpes simpleks: herpes tipe 1 dan 2
Virus herpes simpleks – lebih dikenal dengan cold sores – terbagi menjadi dua jenis: herpes tipe 1 (HSV-1, atau herpes bibir) dan herpes tipe 2 (HSV-2, atau herpes genital). Paling sering, herpes tipe 1 menyebabkan luka di sekitar mulut dan bibir (kadang disebut luka dingin, bibir melepuh). HSV-1 dapat menyebabkan herpes genital, namun sebagian besar kasus herpes genital disebabkan oleh virus herpes tipe 2. Dengan HSV-2, orang yang terinfeksi mungkin mengalami luka di sekitar alat kelamin atau rektum. Meski luka bisa terjadi di tempat lain yang mengidap HSV-2, luka ini biasanya ditemukan di bawah pinggang.
Gejala herpes genital bisa saja disalahartikan sebagai penyakit lain, atau bahkan tidak ada gejala sama sekali. Bagaimana Anda tahu jika Anda menderita herpes?
Mungkinkah saya terkena herpes?
Meski Anda belum pernah berciuman atau melakukan hubungan seksual, ada kemungkinan Anda adalah pembawa virus herpes.
Luka dingin, biasanya disebabkan oleh virus herpes simpleks tipe 1 (HSV-1), bermanifestasi sebagai lepuh "dingin" atau demam di bibir. Penyakit ini ditularkan melalui ciuman, melalui kontak rumah tangga, dan melalui tetesan udara.
Herpes genital paling sering disebabkan oleh virus herpes tipe kedua (HSV-2), lebih jarang terjadi dan ditularkan melalui kontak seksual dan oral-genital, atau melalui penggunaan produk kebersihan pribadi dari orang yang terinfeksi. Sekitar satu dari lima orang dewasa menderita herpes genital. Namun hingga 90% dari mereka yang terinfeksi tidak menyadari bahwa mereka terinfeksi. Anda bisa menjadi salah satunya.
Apa saja tanda-tanda saya mungkin “tertular” herpes genital?
Seringkali sulit untuk mengetahui apakah Anda menderita herpes. Gejala herpes genital yang paling umum adalah: kulit dan selaput lendir menjadi merah, lepuh kecil berisi cairan terbentuk, pecah, membentuk luka yang menyakitkan, dan tertutup kerak yang sembuh dalam beberapa hari. Gejala herpes bisa disertai rasa gatal. Area yang terkena herpes antara lain penis, skrotum, vagina, vulva, uretra, anus, paha bagian dalam, dan bokong.
Bisul mungkin muncul 6-56 hari setelah infeksi pertama. Gejala mirip flu, termasuk demam dan pembengkakan kelenjar getah bening di daerah selangkangan, mungkin juga terjadi setelah infeksi awal.
Gejala muncul dan hilang tanpa pola apapun. Satu orang mungkin mengalami wabah setahun sekali, dan mungkin setiap beberapa minggu sekali. Sebelum wabah terjadi, seseorang mungkin merasakan gatal, kesemutan atau rasa terbakar di daerah yang terkena, dan mungkin ada rasa sakit yang tajam di panggul atau di kaki.
Selama wabah herpes pertama, kerusakan biasanya lebih parah dibandingkan setelahnya. Pada wabah berikutnya, sakit maag cenderung tidak terlalu menyakitkan dan penyakitnya berlangsung dalam jangka waktu yang lebih singkat.
Namun banyak orang tidak mengalami bisul; beberapa orang hanya mengalami ruam atau benjolan kecil di kulit yang sering disalahartikan sebagai jerawat. Ada pula yang mengalami berbagai gejala, seperti nyeri saat buang air kecil, dan ada pula wanita yang mengalami keluarnya cairan dari vagina. . Beberapa herpes tidak menunjukkan gejala, sementara yang lain mungkin mengalami gejala yang mudah disalahartikan sebagai luka bakar, jerawat, gigitan serangga, gatal-gatal, wasir, rambut tumbuh ke dalam, atau kandidiasis (infeksi jamur kandida).
Setelah terinfeksi herpes genital, gejalanya akan hilang, namun dapat kambuh sewaktu-waktu ketika sistem kekebalan tubuh melemah, misalnya atau karena ketidakseimbangan hormon dalam tubuh. Untungnya, wabah herpes pertama biasanya lebih parah dibandingkan wabah berikutnya. Dan beberapa orang mungkin hanya mengalami 1-2 kali kambuh sepanjang hidupnya.
Wabah herpes digambarkan sebagai nyeri di dalam atau sekitar alat kelamin atau rasa terbakar, nyeri atau kesulitan buang air kecil. Beberapa orang mengalami keluarnya cairan dari vagina atau penis.
Luka dingin biasanya menimbulkan sensasi kesemutan dan terbakar sesaat sebelum lepuh pecah. Lepuh itu sendiri bisa terasa nyeri.
Apakah ada tes untuk herpes genital?
Ya. Dokter mungkin mengambil sampel dari area yang Anda curigai menderita herpes dan memeriksanya di bawah mikroskop.
Anda juga dapat menentukan apakah Anda pembawa herpes melalui tes darah berdasarkan adanya antibodi terhadap virus yang dihasilkan sistem kekebalan Anda saat Anda terinfeksi.
HSV-2 hampir selalu menyerang alat kelamin, jadi jika antibodi terhadap HSV-2 ditemukan dalam darah Anda, kemungkinan besar Anda menderita herpes genital.
Tes darah yang menunjukkan antibodi terhadap HSV-1 berarti Anda mungkin terinfeksi herpes genital atau herpes labialis. Pasalnya, luka dingin yang biasanya disebabkan oleh HSV-1 bisa menyebar ke alat kelamin saat melakukan seks oral.
Jika saya tidak mengidap herpes, bagaimana saya bisa menghindari infeksi di kemudian hari?
Satu-satunya cara yang dapat diandalkan untuk menghindari tertular herpes genital adalah dengan tidak melakukan hubungan seksual atau hanya berhubungan seks dengan orang yang tidak juga terinfeksi virus herpes. Kondom lateks hanya memberikan perlindungan jika menutupi area yang terinfeksi. Ingat, Anda bisa tertular herpes genital dengan melakukan seks oral (blowjob, cunnilingus, anilingus) dari penderita herpes bibir. Selain itu, Anda bisa tertular herpes bibir dari alat kelamin setelah melakukan hubungan seks oral dengan penderita herpes genital.
Jika Anda mengetahui bahwa pasangan seksual Anda pernah atau sedang mengidap herpes genital, Anda dapat mengurangi risiko tertular melalui kontak seksual (seks vagina, anal, atau oral) hanya jika dia tidak menunjukkan gejala apa pun. Namun, herpes genital bisa menular meski tidak ada gejala yang terlihat, jadi Anda harus selalu menggunakan pelindung lateks seperti kondom.
Penyebab penyakit herpes genital
Reservoir utama infeksi herpes pada pria adalah saluran genitourinari, pada wanita - saluran serviks. Infeksi primer virus herpes tipe 1 biasanya terjadi melalui tetesan udara dan mencapai 50% populasi pada usia 6-7 tahun. Infeksi sekunder (superinfeksi) pada alat kelamin dengan virus herpes biasanya terjadi akibat kontak seksual atau orogenital. Angka kejadian menurut umur tertinggi terjadi pada kelompok umur 20-29 tahun, dengan rata-rata umur penyakit pada laki-laki adalah 27 tahun dan pada perempuan adalah 23 tahun. Faktor risiko infeksi herpes antara lain pergaulan bebas, jumlah pasangan seksual yang banyak, dan standar hidup sosial yang rendah. Setiap detik penderita herpes genital merasa kesepian. Remaja yang memulai aktivitas seksual sejak dini berisiko lebih tinggi tertular herpes genital.
Infeksi virus herpes simpleks tidak selalu menyebabkan penyakit yang signifikan secara klinis; terjadi pengangkutan dan proses yang laten (tersembunyi).
Ciri khas infeksi virus genital adalah lamanya patogen ini tinggal di dalam tubuh (mungkin sepanjang hidup) dan kecenderungan untuk kambuh. Ciri ini dikaitkan dengan keberadaan virus yang berkepanjangan di selaput lendir, dan yang paling penting, dengan persistensinya di ganglia saraf. Selama periode kambuhnya herpes genital, virus terletak di ganglia sensitif bagian lumbal dan sakral dari rantai simpatis.
Bentuk yang terakhir ini sangat penting, karena pasien, tanpa mengetahui bahwa mereka mengidap penyakit virus, menjadi sumber penularan bagi pasangan seksualnya.
Virus herpes simpleks dapat menular melalui ciuman atau berbagi benda seperti sikat gigi atau alat makan (jika herpes ada di bibir), saat berhubungan seks (herpes genital), saat kontak oral-genital, herpes pada bibir dapat berubah menjadi genital. herpes pada pasangannya dan sebaliknya. Penting untuk diketahui bahwa HSV-1 dan HSV-2 dapat menular, meskipun tidak ada luka atau gejala lainnya.
Apa Penyebab Wabah Herpes?
Bagi banyak orang yang mengidap virus herpes, wabah herpes mungkin dipicu oleh hal-hal berikut:
- Penyakit umum
- Kelelahan
- Stres fisik atau emosional
- Hilangnya kekebalan tubuh, misalnya karena pilek, AIDS, atau obat-obatan seperti kemoterapi atau steroid
- Trauma, termasuk saat melakukan aktivitas seksual
- Haid
Gejala penyakit herpes genital
Herpes genital adalah infeksi persisten seumur hidup. Ada empat jenis manifestasi klinis penyakit ini:
- Episode primer infeksi genital primer adalah jika pasien belum pernah melakukan kontak dengan pasien yang menderita virus herpes tipe 1, yaitu tidak terdapat antibodi terhadap HSV-1 di dalam darahnya.
- Episode primer infeksi genital sekunder (superinfeksi) - dengan adanya titer HSV-1 dalam darah, tetapi episode herpes genital sebelumnya tidak ada dalam anamnesis.
- Infeksi berulang.
- Herpes tanpa gejala.
Menurut gambaran klinisnya, herpes genital dibagi menjadi infeksi (atau pembawa virus) yang khas, atipikal, dan tanpa gejala.
Infeksi primer disertai dengan peningkatan jumlah virus yang bereplikasi di saluran genital wanita (lebih dari 10 juta partikel virus per 0,2 ml inokulum). Episode utama infeksi genital ditandai dengan ekskresi virus yang berkepanjangan, yang dapat bertahan hingga 3 minggu.
Secara klinis sulit untuk membedakan infeksi primer dari episode awal infeksi sekunder, yang menjadi sangat penting ketika ruam terjadi selama kehamilan. Jika ibu adalah pembawa infeksi primer, pada 50% kasus, janin dapat terinfeksi.
Dalam kasus infeksi sekunder atau kekambuhan, angka yang sama adalah 8%. Menurut University of Washington, kriteria yang dapat diandalkan untuk mendiagnosis herpes genital primer adalah adanya setidaknya tiga gejala berikut:
- setidaknya dua gejala ekstragenital, termasuk demam, mialgia, sakit kepala, mual;
- ruam genital bilateral multipel dengan nyeri lokal yang parah dan hiperemia selama lebih dari 10 hari;
- lesi genital yang menetap selama lebih dari 16 hari;
- ruam herpes ekstragenital (di jari tangan, bokong, di orofaring).
Selama penyakit kambuh, virus dilepaskan selama 2-5 hari dalam konsentrasi yang lebih rendah (100-1000 partikel virus per 0,2 inokulum).
Episode primer infeksi herpes dan gejalanya
Penyakit yang disebabkan oleh HSV-2 seringkali tidak menunjukkan gejala atau gejala ringan. Namun, gambaran klinis lebih sering terlihat, dan tanda-tanda penyakit biasanya muncul setelah masa inkubasi 3-7 hari. Manifestasi lokal terjadi di vulva, vagina, leher rahim, seringkali di uretra dan perineum. Ada laporan virus herpes simpleks diisolasi dari isi rahim, saluran tuba, dan kandung kemih. Lokasi yang paling khas adalah bagian bawah sistem reproduksi (vulva, vagina, dan leher rahim).
Tanda khas virus herpes simpleks adalah munculnya vesikel individual atau multipel dengan latar belakang selaput lendir hiperemik dan edematous di daerah yang terkena. Ukuran vesikel adalah 2-3 mm, sekelompoknya menempati 0,5 hingga 2,5 cm dari permukaan yang terkena. Tahap penyakit ini berumur pendek (2-3 hari), vesikel kemudian terbuka, dan terbentuk borok yang bentuknya tidak beraturan. Bisul menjadi tertutup lapisan kekuningan dan sembuh dalam waktu 2-4 minggu. tanpa pembentukan bekas luka. Di tempat vesikel, borok besar yang bertahan lama dapat terbentuk, sering kali ditutupi dengan plak bernanah, karena penambahan infeksi sekunder. Ruam vesikel dan terbentuknya ulkus disertai keluhan gatal, nyeri, perih, kejadiannya berhubungan dengan perubahan reseptor saraf dan penghantar sensitivitas nyeri. Penderita sering mengeluhkan rasa berat di perut bagian bawah, serta fenomena disurik. Dengan manifestasi penyakit yang jelas, timbul keluhan malaise, sakit kepala, mudah tersinggung, dan gangguan tidur; Demam ringan dan pembesaran kelenjar getah bening regional kadang-kadang diamati.
Penyembuhan maag biasanya disertai dengan hilangnya gejala penyakit secara umum dan lokal. Namun, karena virus ini masih ada, banyak wanita mengalami kekambuhan penyakitnya.
Bentuk herpes atipikal dan gejalanya
Bentuk infeksi herpes genital yang atipikal ditandai dengan proses yang terhapus dan gagal serta kerusakan tidak hanya pada kulit dan selaput lendir alat kelamin luar, tetapi juga pada rahim dan pelengkapnya. Paling sering, bentuk atipikal terjadi pada herpes kronis berulang, tetapi mungkin terjadi pada lesi primer. Bentuk atipikal ditemukan pada 30-60% kasus.
Diketahui bahwa sejumlah penyakit kronis pada organ genital merupakan penyakit yang etiologinya tidak diketahui, karena metode pemeriksaan yang berlaku umum tidak memungkinkan untuk mengidentifikasi agen penyebabnya; pengobatannya tidak efektif. Dalam kasus ini, bentuk herpes genital yang atipikal harus dicurigai. Jika dengan bentuk herpes genital yang khas selalu terdapat ruam yang khas, maka dengan bentuk atipikal hanya bintik eritematosa, pembengkakan ringan, mikrovesikel yang dapat diidentifikasi, dan paling sering pasien mengeluh gatal terus-menerus, rasa terbakar, keputihan yang banyak dan tidak dapat diobati.
Tergantung pada lokasinya, ada tiga tahap proses herpes:
- Tahap I - infeksi herpes pada alat kelamin luar;
- Tahap II - kerusakan pada vagina, leher rahim, uretra;
- Tahap III - kerusakan pada rahim, pelengkap, dan kandung kemih.
Kasus retensi urin akut (sindrom Elsberg) pada pasien dengan herpes genital parah telah dijelaskan. Kebanyakan pasien mengalami manifestasi neuropsik: mengantuk, mudah tersinggung, sakit kepala, suasana hati tertekan. Tanda-tanda pertama keterlibatan jaringan saraf dalam proses patologis muncul beberapa hari atau jam sebelum erupsi herpes dan dinyatakan dalam bentuk gatal, terbakar, nyeri, dan parastesia. Gatal, terbakar, dan nyeri diamati di sepanjang saraf perifer (femoralis, skiatik, peroneal, dan tibialis) atau di tempat yang dipersarafi oleh saraf tersebut.
Berbagai faktor berkontribusi terhadap terjadinya kekambuhan: hipotermia, hubungan seksual, situasi stres, terlalu banyak bekerja, dan terjadinya penyakit lainnya. Misalnya, kekambuhan herpes genital sering terjadi dengan latar belakang influenza dan proses patologis pernafasan lainnya. Gejala herpes genital saat kambuh mungkin kurang terasa dibandingkan penyakit utamanya. Namun, konsekuensi dari kekambuhan seringkali tidak menguntungkan. Jika serviks, endometrium, dan saluran tuba rusak, infertilitas dapat terjadi. Kehamilan seringkali berakhir dengan keguguran spontan, yang berhubungan dengan infeksi sel telur (virus herpes simpleks, infeksi campuran). Pada infeksi herpes yang parah, kerusakan pada janin dapat terjadi tanpa penularan virus ke janin, tetapi karena kelainan umum pada tubuh ibu hamil (demam, mabuk, dll).
Wanita hamil yang menderita infeksi herpes genital atipikal harus menjalani tes saluran serviks dua kali untuk mengetahui adanya antigen virus herpes simpleks selama 6 minggu terakhir kehamilan.
Jika terdeteksi virus herpes, disarankan untuk rutin melakukan operasi caesar guna mencegah infeksi pada janin saat melewati saluran genital. Dalam kasus keluarnya cairan ketuban secara prematur atau dini (periode anhidrat lebih dari 4 jam), pembedahan tidak dianjurkan.
Frekuensi pembawa virus tanpa gejala adalah 5-7%.
Gejala herpes genital pada bayi baru lahir
Bentuk infeksi herpes yang terlokalisasi - vesikel, eritema, petechiae pada kulit dan mukosa mulut; keratokonjungtivitis dan korioretinitis; radang otak.
Infeksi umum - tanda-tanda herpes muncul pada 1-2 minggu kehidupan. Gejala tersebut termasuk gejala lokal yang dikombinasikan dengan anoreksia (penurunan berat badan), muntah, lesu, demam, penyakit kuning, gangguan pernapasan, pendarahan, dan syok. Perkembangan perdarahan dan kolapsnya pembuluh darah bisa terjadi secara tiba-tiba dan berakibat fatal.
Diagnosis herpes genital
Pengenalan penyakit herpes genital difasilitasi dengan anamnesis, keluhan dan data pemeriksaan objektif. Diagnosis difasilitasi pada tahap awal penyakit dengan adanya vesikel dan erosi (kelompoknya) yang tidak dipersulit oleh infeksi sekunder, yang terbentuk segera setelah penghancuran dinding vesikel. Untuk tukak jangka panjang yang ditutupi plak seperti nanah, diperlukan diagnosis banding antara herpes dan sifilis. Dalam hal ini, tanda-tanda berikut diperhitungkan: dengan herpes, bisul lebih sedikit bernanah dibandingkan bisul sifilis, bagian bawahnya lunak, dengan sifilis padat. Tepi ulkus herpetik dirusak, mikropolisiklik, dan ulkus sifilis berbentuk bulat atau lonjong. Tidak ada sensasi subyektif dengan lesi sifilis, tetapi dengan herpes mereka muncul (gatal, terbakar, nyeri). Jika dicurigai sifilis, pemeriksaan laboratorium khusus dan konsultasi dengan dokter kulit dilakukan.
Diagnosis infeksi herpes genital didasarkan pada deteksi virus herpes simpleks atau antibodinya dalam serum darah pasien. Studi serologis dapat membantu diagnosis hanya jika memungkinkan untuk mengidentifikasi IgM dan IgG spesifik terhadap HSV: IgM muncul 2 minggu setelah infeksi dan terdeteksi hingga 2 bulan; IgG diproduksi mulai hari ke-14 dan tetap berada di dalam tubuh sepanjang hidup, selama periode eksaserbasi mereka meningkat berkali-kali lipat, selama periode remisi mereka kembali ke tingkat dasar. Deteksi antibodi tidak dianggap sebagai kriteria diagnostik yang akurat karena mungkin merupakan akibat dari infeksi herpes ekstragenital sebelumnya.
Metode yang disukai adalah dengan mendeteksi virus herpes simpleks pada cairan yang keluar dari organ yang terkena. Bahan diambil dari vagina dan leher rahim dengan cara kerokan superfisial, dari rongga rahim dengan aspirasi, dan dari uretra dengan apusan.
Jika ada indikasi laparoskopi akibat penyakit saluran tuba, maka diambil bahan untuk mengidentifikasi patogennya, termasuk virus herpes simpleks.
Untuk diagnosis cepat, metode antibodi fluoresen dan imunoperoksidase digunakan.
Mereka menggunakan metode penumbuhan virus (dari kerokan, apusan) dalam kultur jaringan dan kemudian mempelajari sifat-sifatnya. Metode mikroskopis elektron untuk mengenali HSV digunakan.
Virus herpes dikaitkan dengan risiko kanker serviks, terutama jika Anda juga terinfeksi jenis HPV yang sangat onkogenik.
Pengobatan herpes genital
Meskipun tidak ada obat untuk herpes, pengobatan dapat meringankan gejalanya. Obat-obatan dapat mengurangi rasa sakit dan mempersingkat waktu penyembuhan luka. Obat-obatan ini juga dapat mengurangi jumlah wabah herpes secara keseluruhan. Mandi air hangat dapat meredakan nyeri yang berhubungan dengan tukak kelamin.
Pengobatan herpes genital adalah tugas yang sulit karena kurangnya obat yang mempunyai efek langsung dan spesifik terhadap virus. Pengobatannya juga sulit karena kemungkinan infeksi ulang.
Perjalanan penyakit herpes genital biasanya ditandai dengan seringnya kambuh dan virus yang terus-menerus bertahan di dalam tubuh. Perlu ditekankan bahwa tidak ada obat antivirus yang diketahui mampu menghilangkan virus dari tubuh dan, dengan demikian, secara signifikan mempengaruhi perjalanan penyakit yang laten. Oleh karena itu, pengobatan herpes genital dilakukan secara komprehensif dan ditujukan untuk memblokir reproduksi virus sekaligus merangsang faktor resistensi spesifik dan nonspesifik tubuh.
Saat mengobati herpes genital, ada lima tujuan yang harus dibedakan:
- Mengurangi keparahan atau mengurangi durasi gejala seperti gatal, nyeri, demam, dan limfadenopati.
- Kurangi waktu penyembuhan lesi secara menyeluruh.
- Mengurangi durasi dan tingkat keparahan penyebaran virus di daerah yang terkena dampak.
- Mengurangi frekuensi dan tingkat keparahan kekambuhan.
- Hilangkan infeksi untuk mencegah kekambuhan.
Tujuan terakhir hanya dapat dicapai jika pengobatan kemoterapi dimulai dalam waktu 24 jam setelah infeksi awal, yang akan mencegah virus memasuki keadaan laten.
Semua obat yang dikenal saat ini dengan aktivitas antiherpetik yang tinggi dapat dibagi menjadi tiga kelompok utama:
- Penghambat replikasi asam nukleat virus:
- analog nukleosida, strukturnya mirip dengan produk antara biosintesis DNA;
- analog pirofosfat. - Interferon dan senyawa dengan aktivitas penginduksi interferon.
- Koneksi dengan mekanisme kerja antivirus lainnya.
Dari analog nukleosida, yang paling penting untuk praktik klinis adalah Zovirax (acyclovir, Virolex) - ini adalah obat dengan mekanisme kerja yang kompleks berdasarkan perbedaan metabolisme sel yang terinfeksi dan tidak terinfeksi. Mekanisme kerjanya adalah menghambat DNA polimerase virus.
Selama eksaserbasi herpes, Zovirax digunakan 200 mg 5 kali sehari selama 5 hari, yang membantu mengurangi masa ruam dan mempercepat masa penyembuhan erosi. Pemberian obat secara terus menerus 200 mg 4 kali sehari selama 1-3 tahun memungkinkan tercapainya remisi penyakit yang stabil selama jangka waktu penggunaan obat.
Analog pirofosfat adalah foscarnet dan turunannya (salep Tripten 3%).
Foscarnet menghambat aktivitas DNA polimerase virus pada konsentrasi yang tidak mengganggu fungsi DNA polimerase seluler.
Pengobatan dengan foscarnet harus dimulai ketika gejala pertama infeksi herpes (rasa terbakar, nyeri, parastesia) muncul. Dengan penggunaan tepat waktu, foscarnet sepenuhnya menekan reproduksi virus dan mencegah pembentukan vesikel herpetik.
Hasil pengobatan membaik bila terapi antivirus dikombinasikan dengan interferon, terutama yang sangat aktif (1 ml setiap 3 hari sekali, untuk 5-8 suntikan), leukinferon.
Leukinferon adalah sediaan interferon manusia dan sitokin lainnya. Sediaan kering berupa bubuk putih amorf. Mudah larut dalam air. Ampulnya mengandung 10.000 IU aktivitas antivirus interferon-alpha manusia. Leukinferon memiliki aktivitas antivirus dan imunomodulator, dan juga menyebabkan aktivasi reaksi seluler imunitas anti infeksi dan anti tumor. Obat ini mempercepat proses proliferasi dan diferensiasi subpopulasi limfosit imunoregular, mengaktifkan reaksi sitolitik dan fagositik dalam tubuh, dan mencegah perkembangan imunosupresi. Ketika diberikan secara intramuskular, efek imunobiologis bertahan selama beberapa hari.
Pengobatan yang dilakukan berupa suntikan intramuskular 10.000 IU, 5 suntikan pertama dua hari sekali dan 3-5 suntikan lagi dengan selang waktu 3-4 hari; per kursus hingga 10 ampul.
Dalam kasus proses inflamasi jangka panjang, pemberian imunoglobulin manusia dengan aktivitas antiherpesviral diindikasikan.
Dimungkinkan untuk menggunakan obat "Viferon". Perawatan terdiri dari pemberian supositoria rektal yang mengandung 500 IU interferon. Penggunaan selama kehamilan memungkinkan Anda untuk mencapai tidak hanya peningkatan status interferon, tetapi juga penghapusan patogen.
Untuk mencegah infeksi pada janin saat melahirkan, ibu hamil dengan lesi herpes akut pada organ genital menjalani operasi caesar.
Infeksi urogenital primer aktif yang terjadi selama kehamilan bukan merupakan indikasi penghentian kehamilan, karena infeksi melalui plasenta jarang terjadi.
Pengobatan dan pencegahan herpes genital
- kambuh (tahap infeksi akut);
- tahap resolusi (penurunan) kekambuhan;
- remisi (periode antar-kambuh).
Sistem pengobatannya meliputi penggunaan obat etiotropik dan imunokorektif.
Metode pengobatan:
Kekambuhan penyakit:
- alpizarin 0,1 g 5 kali sehari selama 5 hari atau Zovirax (asiklovir, virolex) 200 mg. 5 kali sehari selama 5 hari, setelah itu obat diminum 4 kali sehari selama 2-3 minggu;
- asam askorbat 1 g 2 kali sehari selama 15 hari;
- imunoglobulin antiherpetik spesifik 3 ml IM 1 kali setiap 3-7 hari, untuk pengobatan 5 suntikan, atau gamma globulin anti campak - 3 ml. IM 1 kali setiap 3 hari - 4 suntikan;
- Tactivin 1.0 subkutan 2 kali seminggu, 10 suntikan per pengobatan.
Pengobatan lokal: salep "Gossypol" 3%, atau "Mega-syn" 3%, atau "Bonafton" 3%, atau "Alpizarin" 3% (perawatan vagina 4-5 kali sehari); lotion dengan DNase 2-3 kali sehari.
Penurunan kekambuhan:
- vitamin B1, B6 setiap hari, 1 ml., 15 suntikan;
- kalsium klorida 10%, 1 sendok makan 3 kali sehari - 3 minggu. atau kalsium glukonat 0,5 g 3 kali sehari - 10-15 hari;
- autohemoterapi dari 2 hingga 10 dan dari 10 hingga 2 ml.;
- tazepam 1 tablet 2 kali sehari - 3 minggu, tavegil 1 tablet 2 kali sehari - 3 minggu;
- Eleutherococcus 20 tetes di pagi hari dan Dibazol setengah tablet 2 kali sehari - 3 minggu.
Pengobatan lokal: salep "Megasin", "Gossypol", "Bo-Nafton", "Alpizarin".
Remisi - terapi vaksin dengan vaksin herpes (kambuh setidaknya selama 2 bulan) dilakukan hanya setelah menjalani pengobatan restoratif dan simtomatik. Vaksin ini diberikan secara intradermal pada permukaan fleksor lengan bawah, 0,3 ml. Setiap 3 hari sekali, total 5 suntikan, kemudian istirahat 2 minggu dan 5 suntikan lagi 0,3 ml. Setiap 7 hari sekali. Jika ruam herpes muncul, tingkatkan interval antar suntikan sebanyak 2 kali. Setelah 6 bulan - ulangi saja. Total 4-6 kursus.
Sistem pengobatan ini mengasumsikan bahwa dalam setiap kasus, pilihan kompleks pengobatan ditentukan oleh bentuk klinis dan stadium herpes genital, adanya penyakit penyerta, keadaan imunologis tubuh, pengobatan sebelumnya dan efektivitasnya.
Herpes genital dan kehamilan
Wanita hamil yang mengidap herpes genital harus berhati-hati agar tidak menularkan virus kepada bayinya, namun jangan terlalu mengkhawatirkannya.
Seorang ibu dapat menulari bayinya saat melahirkan, seringkali berakibat fatal. Namun jika seorang wanita terinfeksi herpes genital sebelum hamil, atau jika dia terinfeksi pada awal kehamilan, kemungkinan bayinya tertular sangat rendah, yaitu kurang dari 1%. Wanita dengan herpes genital dimonitor secara cermat untuk mengetahui gejala herpes sebelum melahirkan. Jika ada tanda-tanda terjadinya wabah herpes saat persalinan, maka diperlukan operasi caesar.
Risiko penularan pada anak tinggi (30% hingga 50%) bila seorang wanita terinfeksi pada akhir kehamilan. Sebab, sistem kekebalan tubuh ibu belum menghasilkan antibodi pelindung terhadap virus. Wanita dengan infeksi herpes berulang memiliki antibodi terhadap virus, yang membantu melindungi bayinya. Jika Anda sedang hamil dan Anda merasa mungkin baru saja terinfeksi, beri tahu dokter Anda.
Wanita yang tidak terinfeksi herpes genital sebaiknya berhati-hati dalam berhubungan seks selama trimester ketiga kehamilan. Kecuali Anda tahu pasangan Anda tidak mengidap virus herpes, sebaiknya hindari hubungan seks sama sekali selama trimester ketiga. Jika pasangan Anda mengidap herpes labialis, hindari berhubungan seks selama ini.
Beberapa dokter percaya bahwa semua wanita hamil harus menjalani tes herpes, terutama jika pasangan seksualnya terinfeksi. Tanyakan kepada dokter Anda apakah Anda atau pasangan Anda perlu menjalani tes.
Hanya dokter yang dapat menilai kelayakan penggunaan antivirus dan obat herpes lainnya selama kehamilan. Keputusan dibuat dalam setiap kasus secara individual.
Selama kehamilan, HSV-2 mungkin menjadi salah satu penyebab keguguran berulang dan perkembangan kelainan bentuk janin. Kerugian perinatal akibat herpes neonatal adalah 50-70%, dengan 70% anak yang terinfeksi dilahirkan dari ibu yang menderita herpes genital tanpa gejala.
Mengabaikan fakta kemungkinan adanya HSV-2, terutama pada kelahiran prematur, dan sindrom retensi berat badan janin berkontribusi pada fakta bahwa bayi baru lahir tidak menerima terapi antivirus tepat waktu, dan oleh karena itu mereka mengembangkan meningoensefalitis, kerusakan organ parenkim, paru-paru (pneumonitis) , dll.
Herpes genital kongenital diamati pada 1 anak per 30 ribu orang yang hidup, namun angka kematian pada kelompok ini adalah 70%; anak-anak yang masih hidup menderita konsekuensi neurologis yang parah. Virus ini 4 kali lebih umum terjadi pada bayi prematur dibandingkan bayi yang lahir cukup bulan. Akibat infeksi intrauterin lanjut, anomali berikut terjadi pada anak-anak: mikrosefali, korioretinitis, displasia retina, mikroftalmia, kekeruhan lensa, kelainan jantung, hepatosplenomegali, pneumonia virus. Di Amerika Serikat, antara 400 dan 1.000 bayi lahir setiap tahun dengan herpes neonatal.
Pada kebanyakan kasus, infeksi pada janin terjadi segera sebelum lahir, melalui jalur menaik setelah ketuban pecah (masa kritis 4-6 jam) atau pada saat melahirkan saat melewati jalan lahir yang terinfeksi. Infeksi janin sebelum usia kehamilan 20 minggu menyebabkan aborsi spontan atau kelainan perkembangan janin pada 34%, dalam periode 20 hingga 32 minggu - hingga kelahiran prematur atau kematian janin sebelum melahirkan pada 30-40% kasus, setelah 32 minggu - hingga kelahiran anak yang sakit. Biasanya, pintu masuk infeksi adalah kulit, mata, mukosa mulut, dan saluran pernapasan. Setelah infeksi terjadi, virus dapat menyebar melalui kontak atau jalur hematogen. Jalur penularan herpes genital
Herpes genital ditularkan secara seksual, dan sumber infeksinya tidak hanya pasien dengan gejala klinis yang jelas, tetapi juga pembawa virus herpes simpleks.
Selain penularan seksual, herpes juga bisa tertular melalui kontak orogenital.
Autoinokulasi dapat diamati pada kasus di mana pasien sendiri yang memindahkan virus dari sumber infeksi ke bagian tubuh yang tidak terinfeksi, misalnya dari wajah ke alat kelamin.
Jalur penularan infeksi vertikal mungkin terjadi jika terjadi infeksi transplasental pada janin.
Penularan infeksi di rumah sangat jarang terjadi dan dapat disingkirkan sepenuhnya jika sekresi yang mengandung virus mengering.
Diagnosis herpes genital pada ibu hamil
- isolasi genom atau virus itu sendiri dari saluran serviks dan dengan memeriksa kerokan dasar vesikel;
- studi serologis; dapat membantu dalam diagnosis hanya jika memungkinkan untuk mengidentifikasi IgM dan IgG spesifik untuk HSV;
- tusukan lumbal; harus dilakukan dalam semua kasus di mana ada kecurigaan ensefalitis herpes atau infeksi umum;
- tomografi komputer, NMR;
- biopsi otak.
Pengobatan herpes genital pada ibu hamil
Keuntungan pengobatan kompleks lesi herpes telah terbukti.
Kemoterapi utama adalah asiklovir (Zovirax) atau valacyclovir (Valtrex). Mekanisme kerja obat adalah sebagai berikut: setelah memasuki sel, asiklovir diaktifkan oleh virus timidin kinase dan memiliki efek penghambatan spesifik pada replikasi virus. Perlu dicatat bahwa valasiklovir memiliki bioavailabilitas yang lebih tinggi dibandingkan asiklovir.
Untuk terapi episodik dengan latar belakang infeksi berulang atau infeksi primer, obat ini diresepkan dengan dosis harian 1000 mg. Durasi pengobatan adalah 5 hari.
Untuk mencegah kekambuhan - 100 mg. per hari selama 4-6 bulan.
Kemoterapi dapat dilakukan mulai dari trimester pertama kehamilan. Secara paralel, imunokoreksi dilakukan dengan preparat interferon atau penginduksinya, dan terapi vitamin.
Seperti halnya pengobatan sitomegali, plasmaferesis dan ELBI juga berperan dalam pengobatan infeksi herpes.
Beberapa tahun yang lalu, suami saya menulari saya dengan herpes genital. Episode awal sangat akut dan ditangani oleh dokter kandungan. Lalu ada kekambuhan hampir sebulan sekali, tetapi sekarang frekuensinya menjadi semakin berkurang - setiap 3-4 bulan sekali, sangat ringan, dalam bentuk tuberkel tunggal yang hampir tidak terlihat di labia, tidak ada lepuh. Saya langsung minum Acyclovir, dan semuanya hilang dalam 2-3 hari. Tidak ada hubungan seks selama 4 tahun, karena... Saya sangat takut tertular. Sekarang saya punya laki-laki, dia tidak tahu apa-apa, memberitahunya berarti kalah. Sekarang saya sudah minum Valtrex selama 3 bulan + suntikan Cecloferon (10 setiap hari). Dokter mengatakan bahwa saya dapat hidup dengan tenang tanpa perlindungan, bahwa saya hanya menular selama eksaserbasi. Namun saya mendengar tentang penularan virus tanpa gejala. Bisakah saya terinfeksi selama masa remisi stabil?
Tidak Anda tidak bisa.
Saya sudah tinggal bersama suami saya selama 2 tahun, suatu hari saya mengetahui bahwa dia menderita herpes genital, gejala pertama adalah 5 tahun yang lalu. Saya belum merasakan gejala apa pun. Bagaimana saya bisa menghindari atau mencegah penyakit saya?
Jangan berhubungan seks saat herpes genital sedang kambuh atau menggunakan kondom.
Infus interferon sama sekali tidak diperlukan kecuali infeksi virus (mungkin) adalah penyebab utama ancaman keguguran. Anda dapat menggunakan obat imunomodulator dalam supositoria yang disetujui untuk digunakan selama kehamilan.
Saya didiagnosis menderita herpes genital, dokter menyarankan saya untuk mengobatinya dengan suntikan Gepon atau Imunal. Obat mana yang lebih efektif untuk mengobati herpes genital?
Anda dapat menggunakan salah satu obat ini - efektivitasnya serupa.
Apakah herpes berbahaya bagi keturunannya di masa depan?
Herpes merupakan infeksi kronis yang hanya muncul ketika sistem kekebalan tubuh melemah. Infeksi ini ditularkan secara seksual. Itu tidak menimbulkan bahaya khusus bagi keturunannya di masa depan. Baca lebih lanjut tentang ini di publikasi.
Saya berumur 18 tahun, saya sudah minum pil KB selama 3 bulan, saya mempunyai pasangan seksual tetap. Sekelompok kecil pembengkakan putih muncul secara lokal di labia, menjadi basah, tetapi tidak bernanah. Kira-kira apa saja penyebabnya, bagaimana cara mengatasinya dan ke dokter mana saya harus berobat?
Gambaran yang Anda jelaskan menunjukkan kemungkinan Anda terkena infeksi herpes. Untuk memperjelas permasalahan ini, disarankan bagi Anda untuk menghubungi dokter spesialis kandungan atau dokter spesialis kulit. Sebuah studi komprehensif harus dilakukan: mengambil apusan dari tempat akumulasi “pembengkakan putih kecil”, dan juga memeriksa darah untuk mengetahui adanya antibodi terhadap infeksi herpes dan menentukan titernya. Anda bisa mendapatkan semua konsultasi dan pemeriksaan yang diperlukan di pusat kesehatan kami.
Saya hamil 26 minggu. Sebelum hamil saya dites herpes. Dokter spesialis penyakit menular mendiagnosisnya menderita herpes genital, bentuk aktif. Apakah ada kemungkinan kesalahan? Jika memang terdapat infeksi, apa risikonya bagi anak tersebut? Apakah mungkin untuk menghindari operasi caesar setelah perawatan dan apakah bayi dapat menyusui?
Untuk memperjelas diagnosis, lakukan tes darah ulang untuk mengetahui antibodi terhadap virus herpes. Biasanya, eksaserbasi herpes tidak membahayakan bayi. Operasi caesar hanya diindikasikan jika terdapat ruam herpes pada saat persalinan atau dalam waktu 1 bulan sebelum persalinan. Tidak ada kontraindikasi untuk menyusui.
Saya menderita herpes genital selama 3 tahun. Pada awalnya, dokter tidak dapat membuat diagnosis dan merawat saya untuk segala penyakit kecuali herpes. Setelah diagnosis ditegakkan, saya terus-menerus memakai asiklovir dan Panavir setahun sekali. 3 bulan berlalu setelah menggunakan Panavir, dan saya terkena herpes lagi. Mohon saran obat apa yang dapat digunakan pada kasus saya, karena asiklovir tidak ada gunanya. Dan apa yang dapat Anda katakan tentang amiksin?
Amiksin adalah obat yang bagus, namun tidak berpengaruh terhadap virus herpes. Tapi itu meningkatkan kekebalan, yang dengan sendirinya sangat baik untuk situasi Anda.
Saya menderita erosi serviks; biopsi menunjukkan virus herpes. Dokter meresepkan pengobatan dengan Viferon selama tiga bulan, tetapi tidak membuahkan hasil apa pun, sekarang dia meresepkan suntikan sikloferon dan tablet asiklovir. Jika tidak membantu, maka Anda perlu melakukan kauterisasi dengan laser. Apakah ada cara untuk melakukannya tanpa kauterisasi? Apakah mungkin untuk mengeluarkan virus dari leher rahim? Saya membaca bahwa kauterisasi laser banyak digunakan pada wanita nulipara, dan di sumber lain - masih ada bekas luka yang dapat menyebabkan pecahnya saat melahirkan.
Infeksi herpes bersifat seumur hidup dan tidak dapat disembuhkan. Dan wanita nulipara bisa membakar leher rahim dengan laser.
Saya belum pernah menderita herpes genital, namun herpes tipe 1 di wajah (bibir merah) muncul secara berkala. Dan sekarang, usia kehamilan 27 minggu, sudah muncul di bibir atas. Saya melakukan tes darah untuk herpes tipe 1 dan 2 pada minggu ke 19, katanya “lama” - semuanya baik-baik saja, tidak diperlukan terapi. Saya sangat khawatir, apakah “demam” tersebut berbahaya bagi bayi saya?
Menurut pemikiran modern, dari sudut pandang infeksi intrauterin, varian herpes yang Anda derita juga dapat menimbulkan bahaya. Anda disarankan untuk berkonsultasi dengan spesialis penyakit menular untuk menilai tingkat aktivitas proses tersebut, karena hal ini mengkhawatirkan jika hal itu muncul secara berkala untuk Anda. Seberapa sering? Berapa kali selama hamil? Kapan? Berapa titer antibodinya dan kelas berapa? Berapa titer antibodinya dan kelas apa saat ini? Ini semua adalah pertanyaan untuk spesialis penyakit menular.
Saya berumur 18 tahun, saya baru saja menerima pengobatan untuk herpes genital, karena saya diberitahu bahwa herpes tetap ada di tubuh saya sepanjang hidup saya dan dapat dirasakan ketika sistem kekebalan tubuh melemah. Apakah saya selalu menjadi sumber infeksi bagi pasangan seksual saya jika saya tidur tanpa pelindung? Dan apakah infeksi pada tubuh bisa menyebabkan herpes juga muncul di bibir?
Virus herpes penyebab ruam pada wajah dan alat kelamin berbeda-beda jenisnya, dan praktis tidak bisa hidup “tidak pada tempatnya”. Anda adalah sumber infeksi selama eksaserbasi (ruam).
Saya baru saja mengidap herpes genital; infeksi tersebut, seperti yang diberitahukan kepada saya, akan menemani saya seumur hidup. Saya belum pernah menderita herpes di bibir seumur hidup saya, apakah infeksi tersebut kemudian menyebabkan munculnya herpes tidak hanya pada alat kelamin? Bolehkah saya melakukan hubungan seks tanpa kondom dengan pacar saya, atau apakah saya selalu menjadi pembawa infeksi?
Anda dapat menulari pasangan seksual Anda jika Anda berhubungan seks selama eksaserbasi infeksi herpes (kemerahan, lecet, dll). Sayangnya, dengan herpes genital, manifestasinya tidak hanya terjadi di labia, tetapi juga “tersembunyi” di vagina dan leher rahim.
Saya berumur 39 tahun, saya sedang bersiap-siap untuk menikah, saya dan calon suami saya sebelumnya telah diperiksa dan ternyata menderita herpes genital. Bagaimana perasaan Anda tentang hal ini? Gunakan kondom atau alat pelindung diri lainnya setiap saat, karena... dokter memperingatkan saya bahwa saya juga bisa terinfeksi kapan saja. Seberapa berbahayakah infeksi ini?
Manifestasi herpes genital tergantung pada keadaan sistem kekebalan tubuh. Di luar eksaserbasi, suami Anda tidak menular. Dan selama eksaserbasi, berhubungan seks sangatlah bermasalah (dan itu menyakitkan). Jika Anda takut tertular, Anda harus menggunakan kondom sampai waktunya habis.
Luka melepuh muncul di penisku. Dokter bilang itu herpes, padahal belum pernah ke penis sebelumnya, tapi di kulit (di punggung, dada dan membentuk cincin di sekeliling badan). Kenapa muncul disana, padahal istri saya tidak punya apa-apa, bahkan di bibirnya pun tidak? Bisakah sembuh total, dan jika iya, bagaimana caranya? Saya meminum 80 tablet asiklovir dalam 7 hari, namun tidak ada yang hilang di kulit penis saya. Seberapa cepat saya bisa berhubungan seks? Bisakah hal ini diwariskan kepada pasangan saya?
Anda menderita herpes genital, yang ditularkan secara seksual. Anda bisa saja sudah tertular sejak lama, namun infeksi ini baru muncul sekarang, dengan latar belakang menurunnya kekebalan tubuh. Sayangnya, herpes tidak mungkin bisa dihilangkan; Anda hanya bisa berusaha mencegahnya agar tidak bertambah parah. Anda akan bisa berhubungan seks saat ruamnya hilang.
Saya sedang hamil 23 minggu, kehamilan pertama saya. Pada minggu 13-14 dan sekarang terjadi kekambuhan herpes genital. Apusan PCR negatif, tetapi darah melalui ELISA menunjukkan herpes dengan IgM dan IgG. Sebelum hamil, saya dan suami diperiksa untuk semua infeksi. Tes ELISA menunjukkan antibodi terhadap HSV (IgG) dalam darahnya, dan saya memiliki hal yang sama, hanya antibodi terhadap citamegalovir dan toksoplasmosis. Bagaimana saya bisa mengobati herpes sekarang, mengingat sudah dua kali kambuh selama kehamilan. Juga, pemindaian ultrasonografi pada minggu ke 21 menunjukkan kista pleksus koroid terisolasi berukuran 0,3 mm. Pada USG kedua 12 hari kemudian, kista menjadi 0,4 cm Apa yang harus kita lakukan dalam situasi ini? Apa yang menyebabkan munculnya kista dan apa yang harus dilakukan selanjutnya? Anaknya sangat aktif, saya bahkan khawatir dengan mobilitasnya yang berlebihan pada tahap ini. Apakah ini mungkin karena kista? Ultrasonografi menunjukkan penuaan plasenta tingkat 1 (sudah pada minggu ke-23). Suntikan (riboxin dan cocarboxylase) dan tablet (chophytol dan methionine) tidak memberikan efek apapun pada plasenta. Apa yang harus dilakukan? Saya berumur 31 tahun, saya sangat ingin mengandung dan melahirkan bayi yang sehat dan bahagia.
Pengobatan khusus dengan obat antiherpetik tidak dilakukan selama kehamilan. Untuk meningkatkan pertahanan tubuh, dimungkinkan, seperti yang ditentukan oleh dokter yang merawat, untuk melakukan kursus pemberian imunoglobulin manusia normal melalui infus. Ada kemungkinan keberadaan kista berhubungan dengan infeksi virus. Namun, ini hanya asumsi dan tidak mungkin mengomentari situasi kista pleksus koroid secara in absentia di Internet. Situasi dengan plasenta mungkin berhubungan dengan insufisiensi fetoplasenta, yang juga dapat disebabkan oleh infeksi. Obat-obatan yang Anda daftarkan biasanya tidak efektif dalam situasi ini. Diperlukan perawatan yang sangat berbeda. Anda memerlukan konsultasi tatap muka dengan dokter spesialis kebidanan-ginekologi yang berkualifikasi, yang kemungkinan besar terdapat di kota Anda. Anda hanya perlu melihat dengan seksama.
Saya meminta bantuan Anda karena kurangnya dokter kulit yang berkualifikasi di kota kecil kami di Utara. Saya akan mencoba menjelaskan gejalanya. Sekitar sepuluh bulan yang lalu, muncul borok di kepala penis, yang secara lahiriah menyerupai “bercak” tak berbentuk, berukuran 3-4 mm. Saya tidak terlalu mementingkan hal ini, karena... Saya menderita beberapa bintik pceriasis di tubuh saya selama bertahun-tahun. Jadi kupikir dialah yang muncul di tempat ini. Saya untuk sementara “menghilangkan” pceriasis dengan krim (Celestoderm-B). Kali ini saya mengaplikasikannya pada kepala penis. Bisulnya sepertinya hilang, tetapi setelah beberapa waktu muncul dua bisul. Kemudian setelah jangka waktu tertentu semuanya lenyap. Belakangan ini, jumlah ulkus semakin meningkat dan menempati hampir seluruh bagian atas kepala penis. Saya pergi ke dokter. Dia mengarahkan saya ke darah dari jarinya. Tes darahnya ternyata bagus. Kemudian dokter mendiagnosis: Balanitis. Dia meresepkan salep Exoderm untuk saya dan mengatakan tidak ada yang salah. Salep sudah saya pakai semua, tidak ada perbaikan, dan tidak ada pemeriksaan lebih lanjut ke dokter. Seperti yang sudah saya tulis, ini adalah bintik-bintik “seperti noda” yang tidak berbentuk, bukan merah cerah. Di sepanjang tepi (batas) setiap “bercak” terdapat lapisan putih yang membengkak. Saat kepala penis dibuka, borok ini menjadi merah muda cerah hampir di depan mata kita. Dengan pengeringan yang berkepanjangan (kepala penis terkena paparan selama beberapa jam), borok ini menyatu dan terlihat seperti luka bakar. Dan jika “luka bakar” ini dikeringkan dengan cara ini selama 24 jam, maka akan tertutup lapisan kerak putih yang terkelupas dan menimbulkan rasa gatal. Saat kepala ditutup, bisul ini kembali ke tampilan aslinya. Pada “mahkota” kepala penis terdapat bintil-bintil kecil (vesikel). Ada juga yang gatal di anus, secara visual saya tidak melihat adanya kemerahan di sana. Tidak ada ahli proktologi di kota kami. Jerawat putih juga sudah lama ada di mulut (di pipi). Nah, satu hal terakhir. Saya baru saja menyelesaikan pengobatan sekunder untuk klamidia. Ini adalah “buket” saya.
Dilihat dari gambaran Anda, Anda menderita herpes genital berulang dengan komplikasi kandidiasis, namun diagnosis akhir memerlukan konsultasi langsung dengan dokter kulit. Hanya setelah ini barulah mungkin untuk meresepkan pengobatan yang memadai.
Antibodi terhadap virus herpes ditemukan dalam darah saya, saya mengalami ruam di alat kelamin dengan frekuensi satu ruam per bulan. Saya dites untuk mendeteksi virus herpes dan CMV menggunakan metode PCR, namun tidak ada virus yang terdeteksi dengan metode tersebut. Katakan padaku apa yang harus dilakukan selanjutnya dan tes apa yang perlu dilakukan?
Anda memerlukan konsultasi dengan dokter spesialis imunologi untuk memperjelas keadaan sistem imun tubuh.
Saat merencanakan kehamilan, saya mengunjungi dokter kandungan. Saya melakukan tes (metode PCR), terdeteksi ureaplasma dan herpes tipe 2. Perawatan yang diresepkan: sikloferon, suplemen makanan rudvitol, terzhinan, metronidazol, dengan permulaan menstruasi - zitrolida, flucostat, kemudian Viferon-2, tampon dengan minyak pohon teh. Apakah perlu mendonorkan darah untuk mengetahui adanya antibodi terhadap infeksi dan virus tersebut, atau apakah metode PCR hanya menunjukkan bahwa mereka sedang dalam keadaan aktif dan diperlukan pengobatan? Apakah asiklovir merupakan komponen wajib dalam pengobatan herpes yang kompleks atau digantikan oleh salah satu obat yang diresepkan untuk saya?
Sebelum mengobati infeksi ini, sebaiknya dilakukan kultur ureaplasma untuk mengetahui titer dan sensitivitas terhadap berbagai antibiotik, serta untuk mengetahui aktivitas herpes, tes darah untuk antibodi. Dalam kasus eksaserbasi infeksi herpes, asiklovir (Zovirax) praktis merupakan satu-satunya obat yang menekan reproduksi virus ini.
Seminggu yang lalu, mata saya (kelopak mata atas) bengkak dan merah, saya kira itu reaksi kosmetik kadaluwarsa, tapi saya tetap membuat janji ke dokter. Pada hari kunjungan dokter, mata kembali ke keadaan normal, tetapi kerak bersisik merah muda terbentuk di sekitar mata, yang sangat terasa gatal. Dokter meresepkan salep Miconazolnitraat/Hydrocortison Dumex. Keesokan paginya saya melihat ada benjolan di labia kanan saya mirip dengan herpes stadium awal. Bisakah saya menularkan infeksi dari mata saya ke labia saya dengan menggaruk di malam hari? Apakah saya harus membuat janji dengan dokter lagi?
Kebanyakan infeksi tidak ditularkan dengan cara ini. Anda perlu berkonsultasi dengan dokter kulit.
Hasil tes istri saya menunjukkan adanya penyakit herpes. Dia diberi resep pengobatan. Apakah pengobatan ini cocok untuk saya? Kita berbicara tentang obat-obatan (kursus 10 hari) Immunomax IM, Valtrex, Klion D, sayangnya hanya untuk dia. Bisakah kita berhubungan seks selama perawatan?
Perawatan ini juga harus efektif untuk Anda. Tentu saja Anda tidak perlu menggunakan Klion D.
Saya mengalami gatal-gatal pada vagina secara berkala, 3 bulan sekali atau enam bulan sekali. Saya sudah mempunyai pasangan tetap selama 5 tahun, hal ini belum pernah terjadi sebelumnya, saya sehat, tidak ada infeksi atau penyakit, mungkin kita ada semacam ketidakcocokan?
Pada hari-hari ketika rasa gatal muncul, Anda perlu menemui dokter kandungan dan melakukan pemeriksaan flora vagina. Ada kemungkinan bahwa eksaserbasi herpes genital, alergi, dll memanifestasikan dirinya.
- Elektroterapi: indikasi dan kontraindikasi Perawatan elektro
- Elektroterapi - pengobatan menggunakan Elektroterapi arus dalam fisioterapi
- Pengobatan infeksi menular seksual
- Sarkoidosis - penyebab, gejala, pengobatan, obat tradisional
- Apa yang harus Anda makan jika Anda menderita pankreatitis?
- Linu panggul - radang saraf skiatik: penyebab, gejala dan pengobatan Mengapa linu panggul kronis tidak diobati
- Produk pembersih hati
- Tes gula darah: normal, diabetes melitus dan pradiabetes
- Latihan untuk osteochondrosis di berbagai bagian tulang belakang
- Nutrisi untuk kanker rahim
- Mengapa nyeri terjadi pada perineum?
- Penyebab mata katarak Cara memulihkan penglihatan setelah operasi
- Jenis-jenis abses, tanda-tandanya, pengobatan dan komplikasinya Masa-masa abses
- Apa penyebab diabetes melitus: penyebab, pengobatan, pencegahan, akibat
- Pengobatan sindrom peradangan dan nyeri mengganggu pada perineum pada pria
- Sudut epigastrium tumpul merupakan ciri khasnya
- Yodium dalam tubuh manusia
- Herpes - jenis, gejala dan penyebab
- Gatal akibat penyakit ginjal Iritasi ginjal
- Manifestasi kulit dari penyakit ginjal Iritasi ginjal