Tumor jinak pada faring dan laring: gejala dan pengobatan. Metode untuk mendiagnosis dan mengobati kista di tenggorokan Neoplasma di laring
Fibroma laring menempati urutan pertama di antara semua tumor jinak laring. Penyakit ini sering terjadi pada pria dan wanita berusia 20-50 tahun, dan sangat jarang terjadi pada anak-anak. Mereka biasanya tumbuh di tepi bebas di sepanjang permukaan atas pita suara, memiliki warna ceri gelap (terkadang lebih terang), biasanya tunggal, bergerak (Gbr. 4.18). Ukurannya mulai dari sebutir miju-miju hingga sebesar kacang polong. Keluhan pasien hanya sebatas disfonia. Pengobatannya hanya dengan pembedahan. Ini dikeluarkan dengan anestesi lokal, endolaringeal dengan Moritz-Schmidt khusus (Gbr. 4.19) atau forceps Cordes (Gbr. 4.20). Jika, karena refleks faring yang tinggi, pengangkatan sulit dilakukan, anestesi endotrakeal frekuensi tinggi digunakan. Teknik pembedahannya sederhana, prognosisnya baik, kekambuhan sangat jarang terjadi.
Papiloma laring (papillomatosis) Mereka termasuk tumor jinak bersyarat, karena perjalanannya terus-menerus dan kecenderungan untuk kambuh. Biasanya terjadi pada anak kecil, mulai dari usia dua tahun, dan dengan operasi berulang, penyakit ini menyebar ke faring, trakea, dan bahkan ke kulit di sekitar trakeostomi. Secara tampilan menyerupai kembang kol atau murbei, warnanya merah muda pucat. Biasanya papillomatosis menyebabkan aphonia dan kanulasi yang persisten. Papillomatosis aktif juga terjadi pada orang dewasa. Jadi, di klinik kami mengoperasi pasien berusia 52 tahun yang pernah menjalani pengangkatan papiloma laring lebih dari 30 kali. Pengangkatan papiloma saat ini biasanya dilakukan dengan anestesi umum. Dengan kekambuhan yang sering, operasi yang lebih ekstensif pada laring dilakukan, misalnya laringotomi longitudinal (diseksi laring) untuk menghilangkan papiloma secara radikal.
Laringokel mengacu pada tumor langka yang hanya khas pada laring - pembengkakan sinus Morganian dengan munculnya pembengkakan hanya di laring (tumor internal) atau di leher (eksternal). Mereka tidak menyebabkan banyak bahaya bagi kesehatan, tetapi mereka harus dibedakan dari tumor yang berasal dari sumber lain, yang membantu dalam radiografi (Gbr. 4.21).
Kanker laring
Di antara tumor laring (termasuk tumor jinak), kanker laring sering terjadi: 1,5 hingga 6% dari semua tumor di tubuh, dan di antara tumor saluran pernapasan bagian atas - 69-70%. Selain itu, perlu dicatat bahwa kanker laring menyerang hampir secara eksklusif laki-laki dan di antara pria berusia di atas 55 tahun, kanker ini menempati urutan pertama di antara semua penyakit laring. Konsumsi alkohol dan merokok berperan. Sayangnya, pasien biasanya terlambat datang ke dokter karena disfonia parah atau nyeri di tenggorokan saat menelan, padahal perkembangan kanker sudah cukup aktif.
Saat ini, tidak ada sudut pandang tunggal mengenai etiologi dan patogenesis tumor, bahkan tidak ada definisi pasti tentang apa itu “tumor sebenarnya”? Sifat paling terkenal dari tumor sejati adalah:
Proliferasi sel tumor tanpa perkembangan terbalik, dengan kelanjutan tanpa akhir;
Pertumbuhan tumor tidak diatur, bersifat “atipikal”, sangat berbeda dari biasanya;
Tumor menghancurkan jaringan di sekitarnya dan menempati ruang vitalnya;
Metastasis - perpindahan sel tumor ke jaringan dan organ lain, diikuti dengan pertumbuhan selanjutnya;
Sel tumor memiliki kemampuan untuk meneruskan sifat ganasnya ke sel keturunannya.
Segala sesuatu secara bersama-sama menentukan sifat dan esensi dari konsep “tumor sejati”.
Menurut A.I. Paches (1997), jumlah tumor kepala dan leher di antara semua tumor (di Rusia) berkisar antara 17 hingga 20%, yaitu seperlima, sementara ada peningkatan jumlah absolut pasien, termasuk pasien dengan penyakit faring. tumor dan laring.
Klasifikasi tumor faring dan laring juga belum sepenuhnya seragam. Kami lebih memilih klasifikasi N.A. Karpov (1966), yang didasarkan pada afiliasi jaringan, derajat diferensiasi, dan sensitivitas terhadap radiasi pengion.
Tipe I - tumor yang sangat berdiferensiasi, praktis tidak sensitif terhadap radiasi.
Kelompok 1 - jinak (fibroma, osteoma, angioma, kondroma, dll.)
Kelompok 2 - tumor garis batas, karena memiliki beberapa elemen keganasan - infiltratif tetapi pertumbuhannya lambat, metastasis jinak (misalnya, fibroma pada pangkal tengkorak, cylindroma, epitelioma).
Tipe II - tumor yang berdiferensiasi. Ini adalah tumor ganas, ditandai dengan pertumbuhan infiltratif dan metastasis, namun tingkat diferensiasi memungkinkan untuk membangun afiliasi jaringan.
Kelompok 1 - tumor ganas epitel (adenokarsinoma, kanker keratinisasi dan non-keratinisasi sel skuamosa, kanker berdiferensiasi buruk). Kelompok tumor ini lebih sensitif terhadap radiasi, dan semakin sedikit diferensiasinya.
Kelompok 2 - tumor ganas jaringan ikat, yang lebih ganas, pertumbuhan dan metastasisnya cepat. Sensitivitas terhadap radiasi sangat rendah. Ini termasuk sarkoma (osteosarkoma, fibrosarkoma, kondrosarkoma, sarkoma sel besar, dll., kecuali sarkoma amandel dan limfosarkoma).
Kelompok 3 - tumor neurogenik, seperti melanoblastoma, esthesioneuroblastoma (tumor saraf penciuman), ditandai dengan kekambuhan yang terus-menerus dan kemampuan menyebar. Tidak sensitif terhadap radiasi.
Tipe III - tumor radiosensitif yang berdiferensiasi buruk (tonsil). Tingkat keganasan adalah yang tertinggi - pertumbuhan dan metastasis yang cepat, generalisasi proses tumor, dengan pertumbuhan metastasis yang lebih cepat dibandingkan dengan tumor utama. Ini termasuk limfoepithelioma (tumor Schminke), retikulositoma, dan sitoblastoma. Semua tumor berasal dari jaringan amandel.
Berdasarkan struktur histologisnya, kanker laring paling sering digambarkan (97%) sebagai sel skuamosa dengan atau tanpa keratinisasi. Adenokarsinoma lebih jarang terjadi, sarkoma sangat jarang (0,4%).
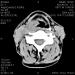
Diagnosis kanker laring ditegakkan berdasarkan keluhan, anamnesis penyakit, pemeriksaan laring dengan laringoskopi tidak langsung (Gambar 4.22, 4.23 dan 4.24), pemeriksaan luar leher, dan palpasi kelenjar getah bening. Jika perlu, tomografi sinar-X pada laring dilakukan (Gbr. 4.25 dan 4.26), dan saat ini dilakukan tomografi komputer. Seringkali perlu menggunakan laringoskopi langsung untuk melakukan biopsi dengan anestesi umum.
Dalam kasus diagnosis positif, tiga jenis pengobatan dilakukan: radiasi, pembedahan dan gabungan, yang terakhir paling sering digunakan bila pembedahan, kemudian penyinaran dengan dosis 30-40 Gray. Pengobatan radiasi dalam bentuk murni, misalnya tumor amandel, melibatkan telegammaterapi dengan dosis terapi penuh 60 Gray.
Menurut A. N. Paches (1997), tumor ganas pada faring paling sering ditemukan di bagian atas (45-55%), kemudian di orofaring (30-35%) dan lebih jarang di hipofaring (Gbr.). Ciri topografi yang sama dari tingkat pertumbuhan tumor laring (semakin tinggi, semakin sering) adalah supraglotis - 56%, terlipat - 41% dan subglotis - sekitar 3% dari semua tumor laring.
Luasnya pengobatan bedah untuk kanker laring ditentukan oleh tahap perkembangan penyakit. Pada tahap awal, operasi yang relatif lembut dilakukan: kordektomi atau reseksi laring anterolateral, dan dalam kasus volume tumor besar - laringektomi, yaitu pengangkatan laring secara menyeluruh.
Bagaimanapun, operasi dimulai dengan trakeostomi, kemudian anestesi endotrakeal diberikan melalui stoma dan pernapasan dipastikan melaluinya setelah operasi, dan selama laringektomi - terus menerus.
Selama kordektomi, jaringan lunak dibedah secara longitudinal dari tulang hyoid hingga takik jugularis tulang dada, dan tulang rawan tiroid diekspos, kemudian dibedah memanjang, pelatnya dipindahkan terpisah untuk mengakses pita suara. Lipatan yang sakit dipotong, dan sayatan pada mukosa laring, tulang rawan tiroid, dan jaringan lunak dijahit secara berurutan.
Reseksi anterolateral laring memiliki teknik yang mirip dengan teknik sebelumnya, meskipun cakupannya lebih luas, karena sebagian lempeng tulang rawan tiroid diangkat bersama dengan lipatan pada sisi yang sakit.
Laringektomi juga dimulai dengan penerapan trakeostomi, di mana sayatan miring pada trakea dibuat ke arah anteroposterior untuk selanjutnya menjahit bagian bawah trakea ke kulit. Anestesi inhalasi kemudian diberikan melalui stoma. Sayatan kulit berbentuk T dari tulang hyoid hingga takik jugularis, dan melintang tepat di bawah tulang hyoid, memisahkan jaringan lunak dan otot. Kelenjar tiroid dibagi setinggi tanah genting dan dijahit dengan catgut, atau dibagi dengan dua sayatan vertikal yang meninggalkan tanah genting pada preparasi trakea. Pemisahan satu spesimen - bagian atas trakea dan laring lebih disukai dari bawah ke atas, dengan pemisahan dari esofagus dan faring, kemudian tulang hyoid ditarik ke bawah dengan instrumen dan otot serta selaput lendir sinus piriformis adalah disilangkan di atasnya dengan gunting. Laring diangkat, cacat faring dijahit dengan dua baris jahitan, kemudian luka dijahit berlapis-lapis. Stoma dibentuk dengan menjahit tepi trakea dan kulit. Sebuah tabung karet dimasukkan ke dalam perut untuk memberi makan pasien, karena kemampuan menelan pulih pada minggu pertama setelah operasi. Nanti, setelah 2-3 bulan, stoma akhirnya terbentuk dan pasien bisa melakukannya tanpa selang trakeotomi. Sejauh ini akibat paling parah dari laringektomi adalah hilangnya fungsi suara. Metode dan teknik telah dikembangkan untuk pembentukan suara semu pada pasien dengan ekstirpasi laring; ahli metodologi yang terlatih khusus mengajari pasien cara menguasai suara baru.
GRANULOMA INFEKSI PADA LARYNX.
TBC laring terjadi sebagai komplikasi proses paru, infeksi terjadi bersamaan, melalui dahak pada saat penderita batuk. Laring terkena pada 8-30% pasien tuberkulosis paru pada usia puncak (20-40 tahun), lebih sering pada pria. Bentuk patomorfologi: infiltrasi, ulkus, perikondritis, stadium penyakit pada dasarnya. Bagian posterior laring biasanya terkena: ruang interarytenoid, tulang rawan arytenoid, dan bagian posterior pita suara yang berdekatan. Infiltrasi dimanifestasikan oleh penebalan mukosa, adanya tuberkel mirip papiloma, warnanya pucat, dahak kental terlihat. Dengan pertumbuhan jaringan lebih lanjut, tuberkuloma terbentuk, diikuti oleh ulserasi: ulkus datar dengan pinggiran yang rusak dan dasar yang kotor (granulasi dan dahak). Dengan perikondritis, tulang rawan arytenoid membesar secara signifikan, tampak seperti agar-agar, dan mobilitasnya terbatas. Diagnosis akhir ditegakkan bersama dengan dokter spesialis mata, karena seperti disebutkan di atas, tuberkulosis laring selalu dikombinasikan dengan tuberkulosis paru, oleh karena itu pengobatan dilakukan oleh dokter spesialis mata. Diagnosis banding dengan granuloma menular lainnya dan pachyderma laring. Trakeotomi sangat jarang dilakukan bila terdapat infeksi sekunder nonspesifik yang meningkatkan pembengkakan jaringan laring.
Sifilis pada laring. Ada manifestasi sifilis sekunder dan tersier. Sekunder 6-7 minggu setelah chancre primer, tersier - dari beberapa bulan hingga beberapa tahun. Bentuk sifilis laring: eritema, papula (2), gumma, infiltrat gummous difus, kondro-perikondritis (3). Eritema muncul sebagai ruam merah bercak (roseolae) pada lipatan vestibular, terkadang pada epiglotis dan sklera. Pita suaranya kasar ("lidah kucing"). Tidak ada gejala subyektif (terkadang disfonia).Papula menyerupai nodul penyanyi, namun lebih besar, mempengaruhi lipatan vokal, vestibular, lingual-epiglotis, dan epiglotis. Mereka dengan cepat mengalami ulserasi, bergabung membentuk kondiloma lebar dengan tiga cincin konsentris: ulkus, kemudian cincin abu-abu dari epitel yang mengelupas, dan cincin merah dari mukosa yang meradang. Selama periode ini, pasien sangat menular. Gumma laring tampak seperti tumor infiltrasi terbatas atau berwarna merah tembaga, seukuran kacang polong, dan dengan cepat hancur membentuk ulkus. Infiltrat gummous difus menutupi area laring yang lebih luas, hingga ruang subglotis, dan dapat menyebabkan stenosis laring. Pada tahap ulserasi gumma, kondroperikondritis juga terjadi, seringkali pada epiglotis dengan penolakan total, sedangkan kelenjar getah bening regional hampir tidak bereaksi. Untuk mendiagnosis sifilis laring dengan benar, perlu memperhitungkan gejala pada kulit, mukosa faring, dan mulut. Oleh karena itu, jika dicurigai sifilis, perlu melibatkan dokter spesialis kulit dan kelamin, dilanjutkan dengan pengobatan. Manifestasi umum dari sifilis lanjut adalah paresis pita suara kiri (kerusakan otot posterior laring) tanpa manifestasi patologis lainnya akibat periaortitis sifilis dan keterlibatan saraf rekuren kiri dalam prosesnya. Dalam diagnosis banding lesi tersebut, sifilis harus disingkirkan.
Skleroma laring. Jika epidemiologi penyakit sebelumnya tidak menimbulkan pertanyaan (basil Koch, spirochete pucat), maka agen penyebab skleroma belum diketahui secara pasti, dan pentingnya basil Frisch-Volkovich, yang ditulis oleh sejumlah penulis, diragukan. . Scleroma memiliki wilayah penyebaran endemik - sebelah barat Belarus, Ukraina. Tahapan skleroma: nodular, infiltratif difus, dan sikatrik. Pertama, infiltrat lunak kecil terbentuk di ruang subglotis, kemudian menyatu, menjadi luas dan padat, dan pada tahap ketiga menimbulkan bekas luka dengan penyempitan tajam glotis dengan pembentukan membran dan stenosis (Gbr. 4.27). Selain lokalisasi khas skleroma, semua bagian laring lainnya dapat terpengaruh, hingga permukaan lingual epiglotis. Tempat favorit lainnya untuk kerusakan skleroma adalah rongga hidung dan faring dengan terbentuknya “pemandangan” di area choanae dan faring. Keluhan pasien berkisar pada perubahan suara, sesak napas, tenggorokan kering, dan terbentuknya kerak. Stenosis tumbuh perlahan selama bertahun-tahun. Pengobatan: terapi streptomisin 500 ribu unit per hari secara intramuskular, radioterapi. Metode bedah juga digunakan, pada dasarnya paliatif - kuretase, menggigit selaput, eksisi bekas luka.
KERUSAKAN PADA LARYNX
Di masa damai, cedera laring relatif jarang terjadi. Membedakan tertutup dan terbuka cedera, sedangkan yang tertutup dibagi menjadi internal dan eksternal.
Lokal cedera terjadi akibat benda asing, manipulasi medis, misalnya intubasi trakea. Cedera seperti itu tidak menimbulkan bahaya khusus, kecuali kemungkinan berkembangnya kondroperikondritis tulang rawan laring, bila prognosisnya menjadi serius.
Eksternal tertutup cedera - memar, kompresi laring, patah tulang rawan, tulang hyoid, pemisahan laring dari trakea. Hal ini bisa terjadi akibat pukulan pada laring dengan benda keras, atau perkelahian dengan ujung telapak tangan. Korban sering kehilangan kesadaran, terjadi syok, perdarahan lokal, emfisema subkutan, yang mungkin ada, dan jika menyebar ke jaringan laringofaring, ada bahaya asfiksia, dalam kasus seperti itu diperlukan trakeotomi. Selain pemeriksaan luar dan laringoskopi tidak langsung, radiografi sangat penting dalam mendiagnosis trauma laring, tidak hanya untuk memeriksa tulang rawan, tetapi juga untuk penyebaran emfisema melalui ruang seluler internal.
Prognosis memar pada laring, terutama pada patah tulang rawan, selalu serius. Pasien berada dalam bahaya mati lemas tidak hanya karena stenosis laring, tetapi juga kemungkinan tamponade trakea dan bronkus dengan darah yang tumpah dan kering, dan pada hari-hari berikutnya perkembangan mediastinitis mungkin terjadi karena penetrasi infeksi di sana. Trakeotomi dalam kasus seperti ini diperlukan tidak hanya untuk memulihkan pernapasan, tetapi juga untuk menyedot darah dari pohon bronkial. Perawatan pasien tersebut dilakukan secara eksklusif di rumah sakit. Jika perlu, jika terjadi penghancuran tulang rawan yang signifikan, fisura laring dilakukan untuk menghilangkan fragmen dan hemostasis. Pasien diberi makan melalui selang makanan.
Cedera terbuka Ada tiga jenis laring - terpotong, tertusuk dan ditembak (peluru dan pecahan peluru), yang terakhir sangat jarang terjadi di masa damai, dan selama pertempuran mereka menempati urutan pertama di antara semua cedera laring.
Data analisis luka leher pada perang lokal menunjukkan bahwa luka pada organ THT menyumbang 2-3% dari seluruh luka, luka leher 1-1,8% dari seluruh luka dan mencapai 80% dari jumlah luka THT, sedangkan luka tembak leher menyumbang hingga 55%, dan di antara semua luka leher, luka laring menempati urutan pertama - hingga 43% (G.I. Burenkov).
Memotong cedera pada laring terjadi ketika leher dibedah, biasanya pada bidang horizontal (dari telinga ke telinga), dan tergantung pada ketinggian sayatan, membran tirohyoid atau ligamen kerucut dibedah. Pada kasus pertama, luka menganga dan laringofaring terlihat jelas, pernapasan tidak terganggu, namun dengan sayatan rendah, pernapasan mungkin terganggu karena kebocoran darah. Kematian orang yang terluka terjadi dengan cepat hanya jika arteri karotis terpotong. Jika hal ini tidak terjadi, prognosisnya tergantung pada tingkat keparahan peradangan pada laring dan jaringan sekitarnya.
Ditusuk luka leher dengan kerusakan pada laring ditimbulkan dengan benda tipis, sempit, panjang dan meninggalkan saluran sempit, yang bila benda yang melukai dikeluarkan, sepanjang panjangnya tersumbat oleh fasia leher (sindrom coulis), yang berkontribusi terhadap pembentukan emfisema dan perkembangan mediastinitis, sehingga saluran seperti itu harus dipotong. Harus juga diingat bahwa dengan cedera leher yang berasal dari mana pun, terutama jika terjadi kerusakan pada pembuluh darah dan saraf, syok berkembang, yang juga memerlukan terapi yang memadai.
Senjata api luka pada laring paling sering digabungkan, karena organ leher lainnya juga rusak. Mereka biasanya dibagi menjadi melalui, buta dan bersinggungan. Luka tembus, ketika proyektil (peluru) yang melukai menembus kedua dinding laring dan melampauinya; dalam kasus luka buta, peluru tetap berada di rongga laring, bergerak lebih jauh ke dalam faring atau ke dalam trakea. Dengan luka tangensial, peluru hanya mengenai dinding trakea tanpa merobeknya.
Prinsip pertolongan terhadap korban luka tersebut tidak berbeda dengan luka asal lainnya, namun memiliki ciri khas tersendiri. Pertama, dalam kondisi pertempuran, mungkin sulit untuk mengevakuasi orang yang terluka untuk memberikan bantuan yang memadai pada waktu yang tepat, dan dia meninggal karena syok.
Kedua, sekitar 80% dari orang yang terluka tersebut tidak memiliki luka tunggal di trakea, tetapi luka gabungan, dan organ vital seperti pembuluh darah, tulang belakang, kerongkongan, saraf, dan kelenjar tiroid dapat rusak.
Tindakan pengobatan dilakukan dalam dua tahap - perawatan darurat dan rehabilitasi selanjutnya. Perawatan darurat meliputi memastikan pernapasan, menghentikan pendarahan, mengobati luka tembak (fisura laring jika perlu), mengeluarkan benda asing (melukai proyektil), dan memasang selang makanan. Lesi gabungan terkadang memerlukan partisipasi spesialis lain dalam memberikan perawatan darurat (misalnya, ahli bedah saraf, ahli bedah maksilofasial). Tahap rehabilitasi bisa memakan waktu cukup lama, tergantung tingkat kerusakannya.
Untungnya, tumor jinak pada faring dan laring 10 kali lebih umum terjadi. Penyakit ini sebagian besar menyerang laki-laki berusia 20-45 tahun. Meskipun nama formasi tumor pada kelompok ini jinak, beberapa di antaranya merupakan kondisi prakanker, yaitu di bawah pengaruh faktor-faktor tertentu, mereka dapat mengubah strukturnya, berubah menjadi kanker. Oleh karena itu, diagnosis tepat waktu dan pengobatan yang memadai terhadap penyakit-penyakit pada kelompok ini sangatlah penting, dan semakin cepat tindakan ini diambil, semakin besar peluang pasien untuk sembuh total.
Klasifikasi tumor jinak pada faring dan laring
Papillomatosis laring jika terjadi kerusakan parah dapat menyebabkan serangan mati lemas.Berdasarkan waktu terjadinya, tumor dibedakan menjadi bawaan (timbul pada masa prenatal) dan didapat (berkembang selama hidup seseorang).
Tergantung pada jaringan sumber tumornya, tumor dapat berupa:
- epidermal (papiloma);
- jaringan ikat (polip, fibroma);
- vaskular (hemangioma, limfangioma);
- tulang rawan (kondroma);
- dari jaringan adiposa (lipoma);
- dari jaringan saraf (neurinoma);
- campuran (dari jaringan ikat dan pembuluh darah - fibroangioma, dari jaringan saraf dan ikat - neurofibroma).
Mengapa tumor jinak pada tenggorokan dan laring terjadi?
Sayangnya, penyebab pasti penyakit pada kelompok ini belum diketahui.
Dipercaya bahwa tumor bawaan berkembang di bawah pengaruh faktor teratogenik tertentu pada wanita hamil, di antaranya yang paling penting adalah:
- penyakit menular, terutama pada 16 minggu pertama kehamilan - campak, rubella, sifilis, HIV, virus hepatitis, mikoplasmosis, dll;
- minum obat yang memiliki efek toksik pada pertumbuhan embrio;
- merokok dan minum alkohol;
- efek radiasi.
Di antara faktor etiologi tumor jinak faring dan laring yang didapat, peran utama dimainkan oleh kecenderungan genetik terhadap tumor tertentu. Namun, kecenderungan ini belum tentu mengakibatkan suatu penyakit - hanya akan terjadi jika terjadi kerusakan biasa pada selaput lendir faring dan laring karena faktor-faktor tertentu, yang utamanya adalah:
- merokok (termasuk perokok pasif - menghirup asap tembakau dari perokok terdekat) dan minum minuman beralkohol;
- penyakit radang kronis pada faring dan laring – , ;
- infeksi virus akut dan kronis - herpes, adenovirus, human papillomavirus, campak, influenza, dll;
- beban berlebihan pada alat vokal (guru, dosen, penyanyi, misalnya);
- ekologi yang buruk - menghirup zat iritasi dan debu yang terkandung di udara (partikel batu bara, asbes);
- bekerja di ruangan yang berasap dan tercemar.
Selain faktor-faktor tersebut, penurunan status kekebalan tubuh dan patologi sistem endokrin juga penting.
Tanda-tanda tumor jinak pada faring dan laring
Tumor jinak memiliki sejumlah ciri yang memungkinkannya dibedakan dari tumor ganas:
- pertumbuhan lambat;
- batasan yang jelas;
- permukaan rata dan halus;
- selaput lendir yang menutupi tumor cenderung tidak mengalami ulserasi;
- struktur tumor mirip dengan struktur jaringan tempat asalnya;
- tidak memiliki kemampuan untuk bermetastasis;
- kelenjar getah bening tidak terlibat dalam proses patologis;
- dalam kondisi tertentu, keganasan tumor mungkin terjadi.
Pada tahap awal penyakit, tumor jinak pada faring dan laring tidak bermanifestasi dengan cara apa pun - pasien merasa seperti biasa, tanpa menyadari adanya perubahan pada kondisinya, dan tidak menyadari betapa parah penyakitnya.
Ketika tumor faring tumbuh, pasien merasakan perasaan tidak nyaman, sakit tenggorokan, batuk berkala, dan kesulitan bernapas melalui hidung. Ketika tumor tumbuh dari faring ke dalam rongga hidung atau pasien mengalami mimisan, indera penciuman memburuk, pernapasan melalui hidung di sisi yang terkena berhenti, dan nada hidung muncul. Ketika tumor tumbuh secara eksofitik (ke dalam rongga organ, dan dalam hal ini, faring), tumor tersebut sebagian menghalangi lumen faring, mencegah penetrasi udara ke saluran pernapasan - pasien mencatat kesulitan bernapas (sulit baginya untuk menarik dan membuang napas).
Dengan tumor jinak pada laring, keluhan utama pasien adalah perubahan timbre suara - ada suara serak atau serak, menjadi lebih kasar. Dalam beberapa kasus, jika tumor terletak di dekat atau di pita suara, suara bisa hilang sama sekali. Gejala tumor yang bertangkai panjang adalah batuk terus-menerus dan perubahan kekuatan dan warna suara secara berkala. Tumor besar yang secara signifikan menyumbat lumen laring menyebabkan kesulitan bernapas, selain itu, pasien tersebut sering kehilangan suara.
Diagnosis tumor jinak pada faring dan laring
 Dokter THT mendeteksi tumor dengan melakukan laringoskopi (pemeriksaan laring).
Dokter THT mendeteksi tumor dengan melakukan laringoskopi (pemeriksaan laring). Diagnosis ditegakkan oleh otorhinolaryngologist (dokter THT). Dalam beberapa kasus, tumor jinak ditemukan secara kebetulan - selama pemeriksaan penyakit radang akut atau kronis pada organ THT.
Diagnosis tumor dapat dicurigai oleh dokter spesialis berdasarkan keluhan, anamnesis penyakit (berapa lama keluhan dimulai dan bagaimana perkembangan penyakit sejak saat itu) dan kehidupan (perhatian khusus diberikan pada faktor penyebab tumor). ) dari pasien. Setelah itu, dokter akan melakukan pemeriksaan langsung pada laring – laringoskopi, atau pemeriksaannya menggunakan tabung fleksibel yang dilengkapi kamera di ujungnya – endoskopi fiber. Selama endoskopi, sel-sel dari formasi patologis yang ditemukan di laring juga dapat diambil (biopsi), yang kemudian diperiksa di bawah mikroskop untuk menentukan apakah sel-sel tersebut termasuk dalam jenis jaringan tertentu.
- stroboskopi;
- fonetografi;
- elektroglottografi;
- penentuan waktu fonasi maksimum.
Untuk memperjelas diagnosis dan menentukan apakah organ yang terletak di dekat faring dan laring terlibat dalam proses patologis, ultrasonografi (ultrasound) dapat dilakukan, serta metode pencitraan seperti rontgen kranial, tomografi komputer, atau pencitraan resonansi magnetik (CT atau magnetic resonance imaging). MRI).
Pengobatan tumor jinak pada faring dan laring
Karena tumor jenis ini, yang menyebabkan masalah pernapasan dan gangguan suara, secara signifikan memperburuk kualitas hidup pasien, tumor ini harus ditangani sesegera mungkin setelah diagnosis. Pengobatan tumor jinak pada faring dan laring adalah pembedahan pada 100% kasus. Teknik bedah bervariasi tergantung pada jenis tumornya:
- operasi endoskopi - pengangkatan tumor dengan forsep atau loop laring khusus (untuk papiloma terisolasi, polip tunggal kecil, dan fibroma);
- eksisi tumor beserta membrannya dengan atau tanpa penyedotan awal isinya (kista faring dan laring);
- untuk mencegah kekambuhan tumor, basisnya diobati dengan nitrogen cair;
- eksisi area selaput lendir yang berubah secara patologis (untuk papillomatosis laring);
- eksisi tumor diikuti dengan diatermokoagulasi, iradiasi laser atau pengobatan dengan nitrogen cair (hemangioma kecil yang tumbuh ke dalam lumen organ);
- oklusi pembuluh darah yang memberi makan tumor, sklerosis tumor (hemangioma besar, ditandai dengan pertumbuhan ketebalan dinding faring atau laring).
Pencegahan tumor jinak pada faring dan laring
Pencegahan khusus terhadap penyakit pada kelompok ini belum dikembangkan. Untuk mengurangi risiko terjadinya patologi ini pada masa prenatal, ibu hamil sebaiknya menghindari paparan faktor-faktor yang mempunyai efek teratogenik pada janin: tidak merokok, menghindari minum alkohol, mencegah penyakit menular, dan jika sakit, minum obat. yang aman bagi janin, dan bila memungkinkan tetap dalam kondisi yang ramah lingkungan.
Untuk mencegah perkembangan jenis tumor faring dan laring yang didapat, perlu juga meminimalkan dampak faktor-faktor pada selaput lendir organ-organ ini yang meningkatkan kemungkinan perkembangannya:
- segera mengobati penyakit radang akut pada organ THT, mencegah kronisitasnya;
- hilangkan kebiasaan buruk - merokok dan minum alkohol;
- hindari peningkatan tekanan secara teratur pada alat vokal;
- cobalah untuk tidak berada di lingkungan yang tidak ramah lingkungan - di ruangan berasap dan berdebu, dan jika terjadi kondisi seperti itu di tempat kerja, gunakan alat pelindung diri;
- memantau kesehatan sistem kekebalan dan endokrin.
Prognosis tumor jinak pada faring dan laring
Dalam kebanyakan kasus, pasien yang tumornya didiagnosis tepat waktu dan menerima terapi yang memadai pulih sepenuhnya, yaitu prognosisnya sangat baik untuk pemulihan.
Jenis tumor tertentu (misalnya, papillomatosis laring) memiliki kemampuan kambuh yang tinggi - perjalanan penyakitnya kurang menguntungkan, karena pemulihan total tidak terjadi dan intervensi bedah berulang diperlukan dari waktu ke waktu untuk mengangkat tumor.
Jika tumor terlambat didiagnosis, tumor tersebut mungkin menunjukkan tanda-tanda keganasan (transisi dari proses jinak ke proses ganas). Dalam hal ini, selain operasi, pasien akan diberi resep radiasi atau kemoterapi sesuai dengan protokol dan, sayangnya, tidak ada jaminan kesembuhan total - kemungkinan pemulihan tergantung pada jenis tumor, tingkat pengabaiannya. proses, kesehatan umum pasien dan respons individu terhadap pengobatan yang diterima.
Pada artikel ini, Anda mempelajari tentang ciri-ciri umum tumor jinak pada faring dan laring. Tentang ciri-ciri jenis neoplasma tertentu dari kelompok ini.
Neoplasma jinak laring (D14.1) adalah tumor laring yang ditandai dengan gejala berikut:
- Tidak ada infiltrasi jaringan sekitarnya. Pertumbuhan eksofitik. Tidak ada ulserasi. Pertumbuhan lambat.
- Tidak ada metastasis.
- Tidak ada kekambuhan setelah penghapusan.
Gejala tumor jinak pada laring
- proliferasi jaringan ikat di sepanjang tepi pita suara pada batas 1/3 anterior tengah, ditandai dengan pertumbuhan yang lambat. Lebih sering terjadi pada pria. Keluhan : suara serak, tersedak, batuk. Inspeksi: formasi bulat pada pangkal lebar atau tangkai tipis, abu-abu putih, merah muda; Warna merah/ungu-kebiruan pada neoplasma disebabkan oleh adanya banyak pembuluh darah yang melebar (angiofibroma).

- penyakit akibat kerja yang khas pada alat vokal, paling sering terdeteksi pada orang yang memiliki profesi bicara suara, yang berkembang sebagai akibat dari ketegangan pita suara yang akut atau kronis (berteriak, bernyanyi keras). Kelebihan alat vokal yang terus-menerus menyebabkan pembentukan segel pada lipatan, yang seiring waktu mengeras dan menjadi seperti kapalan. Keluhan : suara serak sedang, cepat lelah. Inspeksi:
- Neoplasma berukuran kecil simetris di sepanjang tepi pita suara, terletak di perbatasan anterior, 1/3 tengah, berwarna sama dengan lipatan, bulat, datar atau berbentuk paku, pada dasar lebar.
- Penutupan glotis yang tidak sempurna selama fonasi.
- Pita suara berwarna abu-abu dan halus.

— pembentukan fibroepitel dalam bentuk pertumbuhan papiler tunggal/ganda. Penyebabnya: human papillomavirus (HPV). Penyakit ini terjadi pada semua kategori umur, terutama dari usia 2 hingga 5 tahun. Penyakit prakanker. Keluhan: suara serak sampai hilang total; kesulitan bernapas hingga asfiksia (akibat tertutupnya lumen glotis oleh formasi tersebut). Inspeksi: neoplasma pada pangkal lebar, jarang pada tangkai tipis, menyerupai pohon murbei, kembang kol, jengger; terlokalisasi di daerah komisura, 1/3 anterior pita suara.


Angioma laring- Neoplasma dari pembuluh darah/limfatik yang melebar. Lokalisasi: pita suara, lipatan ventrikel/aryepiglottic.
Hemangioma- formasi merah yang tumbuh ke jaringan sekitarnya dan berdarah saat terluka.
- formasi warna kuning yang tidak tumbuh. Ketika angioma terlokalisasi pada pita suara, suara serak berkembang. Angioma besar mengganggu fungsi pernafasan laring.

Kondroma laring. Lokalisasi: lempeng tulang rawan krikoid, epiglotis, tulang rawan tiroid. Gejala kondroma krikoid: kesulitan bernapas, disfagia akibat penyempitan ruang subglotis, kompresi laringofaring. Gejala kondroma tulang rawan tiroid: suara serak, kesulitan bernapas. Gejala kondroma epiglotis: gangguan fungsi obturator saat menelan (tersedak). Inspeksi: formasi bulat, dibatasi dari jaringan sekitarnya, dilapisi dari dalam dengan kepadatan mukosa dan tulang rawan yang tidak berubah. Kondroma tulang rawan tiroid teraba pada permukaan anterior leher.
Lipoma laring. Lokalisasi: epiglotis, lipatan aryepiglotis, ventrikel laring; laringofaring dengan distribusi ke bagian vestibular laring. Inspeksi : Bentuknya bulat dengan permukaan licin/berlubang, berwarna biru. Tanda : gangguan pernafasan, fonasi.
Adenoma laring. Jarang terlihat. Diagnosis ditegakkan setelah pengangkatan dan pemeriksaan histologis tumor. Struktur: banyak sel kelenjar. Secara lahiriah mirip dengan polip kelenjar, adenokarsinoma.
Fibroid laring- neoplasma dari sel otot otot bagian dalam laring. Ini terlokalisasi pada permukaan posterolateral tulang rawan krikoid, meluas ke lipatan aryepiglottic dan ke bagian vestibular laring. Mencapai ukuran buah kenari, meluas ke daerah lateral leher setinggi membran tirohyoid. Secara lahiriah tampak seperti kista, kondroma. Kemungkinan degenerasi menjadi laring myosarcoma (ML).
- Neoplasma ini, berkembang dari saraf laring superior, terlokalisasi di atas pita suara, di bagian vestibular laring. Pria:wanita = 2:1. Pemeriksaan : bentukan bulat halus, warna merah muda, merah tua. Tanda-tanda:
- muncul di masa kecil;
- bintik-bintik pigmen “cafe-au-lait”, banyak neurofibroma, tidak nyeri pada palpasi (gejala “tombol lonceng”); di area kumpulan saraf (leher, lengan)
- neuroglioma; kelopak mata membesar;
- munculnya kelenjar getah bening di sumsum tulang belakang dan otak menyebabkan gejala yang sesuai;
- penurunan penglihatan, pendengaran, demensia, kelengkungan tulang belakang;
- kompresi organ di dekatnya oleh kelenjar menyebabkan disfungsinya;
- lokalisasi di leher, di mediastinum menyebabkan gangguan pernapasan, sirkulasi darah dan getah bening;
- Kehadiran gejala-gejala tersebut menunjukkan adanya neuroma laring ketika gejala “laring” muncul.


Alasannya belum diketahui sepenuhnya. Dapat dikombinasikan dengan amiloidosis organ lain. Dalam 75% kasus terdeteksi pada pria. Keluhan : suara serak (terlokalisasi pada tulang rawan arytenoid). Pemeriksaan: formasi bulat terisolasi yang terlihat melalui mukosa laring berwarna biru; tidak hancur, tidak menimbulkan rasa sakit. Di sekitar formasi ini terdapat sekelompok sel berinti raksasa - suatu reaksi terhadap jaringan amiloid asing.

Diagnosis tumor jinak pada laring
- Konsultasi dengan otorhinolaryngologist.
- Laringoskopi tidak langsung dan langsung.
- CT scan laring.
- Biopsi tumor laring, pemeriksaan histologis.
Perbedaan diagnosa:
- Fibroma laring.
- Kista laring.
Pengobatan tumor jinak pada laring
Perawatan ditentukan hanya setelah konfirmasi diagnosis oleh spesialis medis. Perawatan bedah sedang dilakukan.
Neoplasma tenggorokan (asal ganas atau jinak) adalah serangkaian patologi mirip tumor yang mempengaruhi faring, trakea, serta tulang, jaringan lunak, dan kulit di sekitarnya. Menurut studi statistik, kanker tenggorokan adalah salah satu penyakit etiologi ganas yang paling umum. Selama sepuluh tahun terakhir, patologi ini telah mengalami penurunan, yaitu angka penyakit menurun karena tindakan pencegahan yang bertujuan memerangi tumor.
Hasil positif dalam menurunkan angka kejadian kanker tenggorokan dicapai dengan menggunakan metode faktor sosial, yaitu dengan berhenti merokok, alkohol, merokok hookah dan mengonsumsi makanan sehat, ditambah hanya menggunakan makanan murni alami dan bahan bangunan ramah lingkungan dalam kehidupan sehari-hari. Patologi ini lebih sering menyerang pria, lebih jarang wanita dan anak-anak. Hal ini dijelaskan oleh faktor sederhana: laki-laki menyalahgunakan rokok dan alkohol.
Formasi onkologis memiliki asal usul yang belum dipelajari secara lengkap, dan selain itu, tumor sering terdeteksi pada tahap perkembangan ketiga atau keempat (lihat), ketika metastasis menyebar ke seluruh tubuh. Lebih jarang, kanker tenggorokan terdeteksi pada tahap pertama dan kedua, hal ini terjadi selama pemeriksaan kesehatan acak atau saat kunjungan ke dokter gigi.
Informasi penting bagi setiap orang adalah sebagai berikut: faktor risiko seperti penyalahgunaan nikotin, alkohol, sakit tenggorokan, penyakit virus yang sering terjadi, dan lingkungan dengan peningkatan latar belakang radiasi dan zat karsinogenik adalah penyebab berkembangnya tumor.
Penyakit ini dapat berkembang dan memanifestasikan dirinya dalam berbagai cara, semuanya tergantung lokasi tumornya. Gejala yang jarang dan tidak adanya gambaran klinis pada tahap awal menyebabkan terabaikannya proses onkologis hingga metastasis.
Namun ada beberapa nuansa yang perlu ditanggapi serius, yaitu: terdeteksinya bercak atau benjolan di faring, sedikit peningkatan pada kelenjar getah bening rahang bawah atau leher, serta penurunan berat badan jika kondisinya memuaskan. Saat terjadi pembengkakan di tenggorokan, tanda pertama adalah rasa tidak nyaman atau sensasi ada benda asing, terutama dirasakan saat menelan. Gambaran ini diamati pada awal tahap kedua neoplasma.
Penting! Jika pasien menderita penyakit radang tenggorokan kronis atau penyakit virus (radang amandel, radang tenggorokan, laringotrakheitis, papiloma virus atau leukoplakia pada mukosa laring), dianjurkan untuk terus dipantau oleh dokter THT. Dan jika ditemukan formasi yang mencurigakan, segera hubungi ahli onkologi, dengan cara ini Anda dapat mendeteksi patologi pada tahap awal atau pada tahap “in vitro”, yaitu pada tingkat sel perkembangannya.
Penyebab kanker tenggorokan
Mekanisme pendorong terjadinya tumor ganas tenggorokan adalah kecenderungan genetik, penyakit menular dan inflamasi kronis serta pengaruh faktor eksternal yang agresif.
Daftar faktor penyebab kanker:
- Faktor genetik yang menularkan kanker melalui rantai: dari orang tua ke anak. Telah terbukti secara statistik bahwa kanker dapat menyerang beberapa generasi berturut-turut.
- Gender memainkan peran besar dalam perkembangan kanker (laki-laki lebih sering terkena).
- Nikotin, minuman beralkohol dan zat narkotika merupakan faktor risiko.
- Patologi virus dan inflamasi kronis pada saluran pernapasan bagian atas, faring dan trakea.
- Keracunan dari pestisida dan produk cat.
- Mengurangi kekebalan.
- Anemia.
- Suasana ekologis yang tidak menguntungkan.
- Gizi buruk (konsumsi garam, merica, cuka, gorengan dan makanan berlemak berlebihan).
- Pekerjaan yang berhubungan dengan ketegangan pita suara.
- Perubahan suhu yang tajam – ini berlaku bagi orang yang bekerja di industri pendingin (membekukan makanan).
Gejala patologi kanker

Daftar gejala dan kesesuaiannya dengan tahapan perkembangan:
| Gejala | Detil Deskripsi | Tahap penyakit |
| Suara serak | Gejala ini tidak langsung muncul, tetapi setelah beberapa waktu, tergantung dari pertumbuhan tumor yang terletak di zona supraglotis, subglotis, dan arytenoid. Jika tumor berkembang langsung pada pita suara dan komisura anterior, suara serak akan segera terjadi. | Awal tahap II |
| Batuk | Pasien terus-menerus khawatir dan mengembangkan refleks ekspektasi. | Tahap I |
| Disfonia | Disfonia atau aphonia total berkembang dengan latar belakang pertumbuhan tumor di sepanjang sekeliling tenggorokan. | Tahap III dan IV |
| Dispnea | Kekurangan udara atau mati lemas terjadi akibat tertutupnya lumen pernafasan. Saat tumor tumbuh, pernapasan menjadi lebih buruk. Jika tumor terletak di ruang depan laring, sesak napas ringan. | stadium I, II, III dan IV |
| Perubahan bentuk anatomi | Penebalan leher dan kelumpuhan biomotor. | Tahap III dan IV |
| Pembesaran kelenjar getah bening | Ketika tumor meningkat, kelenjar getah bening submandibular dan serviks terlibat dalam proses tersebut. Mereka memperoleh konsistensi yang padat. Kelenjar getah bening mencapai ukuran telur merpati, dapat diidentifikasi dan dirasakan dengan tangan Anda sendiri. | Tahap III dan IV |
| Ketidaknyamanan di tenggorokan | Saat proses menelan, ada benda asing yang terasa di tenggorokan sehingga mengganggu proses menelan. Tumor besar menyumbat faring sepenuhnya, sehingga tidak mungkin untuk makan. | Tahap III dan IV |
| Bau busuk dari mulut | Penambahan mikroba pada proses penghancuran tumor menimbulkan bau yang tidak sedap. Daerah laring sering berdarah. | Tahap III dan IV |
| Kurang nafsu makan | Nafsu makan berkurang seiring pertumbuhan tumor dan penyebaran metastasis, lalu hilang sama sekali. Pasien makan dengan paksa atau diberi makan dengan infus. | Tahap III dan IV |
| Sindrom nyeri | Saat tumor tumbuh, nyeri muncul, terutama menjalar ke telinga, lalu ke kepala, punggung, tulang belikat, dan dada. Nyeri tidak dapat dihilangkan dengan analgesik sederhana, namun dengan obat yang manjur. | Tahap III dan IV |
| hiperstesia | Terganggunya persarafan akibat kerusakan saraf menyebabkan hipersensitivitas atau tidak adanya kepekaan sama sekali pada area tertentu di leher dan kepala. | Tahap III dan IV |
| Imobilitas daerah yang terkena dampak | Tumor kanker yang tumbuh di jaringan sekitarnya menyebabkan imobilisasi leher. | Tahap IV |
| Penurunan berat badan | Penurunan berat badan terjadi pada tahap terakhir, pasien menjadi seperti “kerangka yang ditutupi kulit”. Wajah mengambil ekspresi tertentu. | Tahap III dan IV |
Perhatian! Jika muncul tanda-tanda awal (sakit tenggorokan, batuk, suara serak, rasa tidak nyaman saat menelan), disarankan untuk segera berkonsultasi ke dokter dan menjalani semua pemeriksaan laboratorium dan instrumental yang ditentukan. Gejala utama tumor tenggorokan merupakan indikasi langsung dari terapi radiasi atau pembedahan.
Tanda-tanda tumor tenggorokan yang tercantum tidak hanya berlaku untuk neoplasma ganas, tetapi juga untuk tumor jinak, karena seiring dengan pertumbuhan tumor, sesak napas, nyeri, rasa tidak nyaman saat menelan, suara serak, ukuran leher tidak normal, dan pembesaran kelenjar getah bening muncul. Tumor jinak tidak bermetastasis dibandingkan dengan kanker.
Diagnosis kanker tenggorokan
Jika ada tumor di dalam tenggorokan atau hanya dasar-dasarnya di tingkat sel, Anda harus terlebih dahulu mendiagnosis patologinya dengan benar.
Untuk itu dilakukan hal-hal sebagai berikut:
- Pemeriksaan primer: pengumpulan keluhan, pemeriksaan visual dan palpasi pada daerah yang terkena.
- Langkah kedua adalah penelitian laboratorium dan instrumental.
Untuk menentukan jenis patologi onkologi, yaitu apakah tumor tenggorokan tersebut jinak atau ganas, dilakukan prosedur diagnostik berikut:
- Laringoskopi: Metode ini memungkinkan Anda menentukan lokasi pasti tumor di tenggorokan.
- Endoskopi: sistem pemeriksaan khusus, dilengkapi dengan kamera video mikro dan injektor, yang melaluinya jaringan dapat diambil untuk biopsi, dimasukkan ke dalam saluran pencernaan dan saluran pernafasan. Prosedur visual dan biopsi memungkinkan Anda menilai kondisi organ dan tingkat kerusakan. Prosedur ini memastikan diagnosis kanker laring dan menyingkirkan adanya metastasis atau tumor di sistem lain.
- : Secara akurat mengukur kedalaman kerusakan pada tenggorokan dan jaringan di sekitarnya. Gambar yang dihasilkan pada monitor komputer menentukan lokasi pasti dari onkopatologi dan strukturnya.
- X-ray dalam tiga proyeksi menggunakan zat kontras: metode ini memungkinkan Anda menentukan batas dan lokalisasi fokus kanker.
- MRI dan tomografi komputer: metode penelitian paling akurat, memungkinkan Anda menentukan lokasi tumor, kedalaman lesi, dan adanya metastasis dengan akurasi mikron.
- Tes darah laboratorium: penentuan penanda asal kanker.
- Pemeriksaan histologis bagian jaringan (biopsi): bahan penelitian adalah jaringan yang diambil pada saat endoskopi atau melalui tusukan sederhana pada daerah yang terkena. Berdasarkan bahan biologis yang menjalani pemeriksaan histologis dan sitologi, diagnosis akhir dibuat.
Tumor faring dengan etiologi non-ganas
Tumor jinak tenggorokan, mungkin tipe epitel, ini adalah papiloma virus, serta tumor tenggorokan langka berupa adenoma. Ada formasi laring yang tidak berhubungan dengan epitel seperti fibroma, limfangioma, angioma, lipoma, myxoma, chondroma, neuroma, rhabdomyoma dan myoma.
Dua jenis pertama menempati satu persen dari total massa formasi jinak, sisanya 2 hingga 5%. Setiap jenis dicirikan oleh lokalisasi tertentu.
Semua patologi ini diobati dengan pembedahan (endolaryngeal atau laryngofissural) atau dengan koagulasi. Untuk lebih jelas membayangkan tahapan operasinya, tonton video tentang “tumor tenggorokan dan cara pengobatannya”.

Metode pengobatan kanker tenggorokan
Saat ini, dokter profesional tahu persis cara menyembuhkan tumor tenggorokan tanpa kambuh lagi.
Metode yang efektif secara optimal meliputi:
- Operasi pengangkatan tumor
Ini dilakukan sesuai indikasi medis dengan reseksi lengkap tumor atau pengangkatan sebagian. Setelah perawatan berhasil, koreksi plastik pada laring dilakukan setelah beberapa waktu.
- Terapi radiasi
Radiasi pengion yang sangat aktif yang diarahkan ke tumor kanker menghancurkan sel-sel karsinogenik. Cara ini dilakukan secara jarak jauh atau contact.
- Perawatan gabungan
Metode ini didasarkan pada menstabilkan fokus tumor kanker untuk tujuan operasi pengangkatan lebih lanjut. Dan sebaliknya: paparan sinar radioaktif pada area pasca operasi akan menghancurkan kanker pada tingkat sel sepenuhnya.
- Pengobatan kemoterapi untuk kanker tenggorokan
Obat sitostatik digunakan sesuai skema, instruksinya selalu ada dalam kemasan.
Daftar obat antikanker terdiri dari:
- zat mediamentous pengalkilasi;
- alkilsulfonat;
- triazena;
- nitrogen mustard (melphalan, siklofosfamid, ifosfamid);
- nitrosourea;
- metotreksat;
- antagonis purin dan pirimidin;
- etilen imina;
- metilhidrazin;
- kompleks platinum (cisplatin, carboplatin);
- biofosfat;
- obat hormonal (anastrozole (Arimidex), exemestane (Aromasin), letrozole (Femara) dan tamoxifen);
- antimetabolit.
Efek pengobatan tergantung pada kemampuan kekebalan individu tubuh manusia dan tingkat mutasi sel kanker. Harga obatnya masuk akal, sehingga obat tersebut tersedia untuk semua pasien kanker.
Ramalan
Setelah melakukan pengobatan secara menyeluruh, angka kelangsungan hidup penderita kanker tenggorokan tepat lima tahun, angka tersebut rata-rata.
Dan tergantung tahapannya, diperoleh data sebagai berikut:
Pencegahan kanker tenggorokan
Pertama, perlu untuk mengecualikan pengaruh semua faktor risiko yang mungkin (tercantum di atas), pertama-tama, ini berlaku untuk merokok. Kedua: pemeriksaan terus-menerus dengan dokter THT atau ahli onkologi akan mengurangi kemungkinan berkembangnya patologi. Dan ketiga: pengobatan tepat waktu terhadap penyakit virus akut dan kronis dan penyakit menular dan inflamasi, serta pola makan seimbang dan gaya hidup sehat akan mengurangi risiko patologi hingga 80-90%.
Tumor yang menyerang tenggorokan termasuk tumor faring dan laring, yang memiliki gejala khasnya sendiri dan harus dipertimbangkan secara terpisah. Di antara tumor lokalisasi ini, terdapat varian tumor jinak dan ganas.
Tumor laring
Tumor jinak pada laring jauh lebih sering terjadi pada populasi dibandingkan kanker. Tumor tersebut tidak membatasi mobilitas pita suara.
Di antara neoplasma jinak pada laring, hal-hal berikut sering ditemukan:
- papiloma;
- Fibroid;
- Leiomioma.
Formasi jinak laring yang lebih jarang meliputi:
- Myxomas;
- Hemangioma;
- Limfangioma.
Fibroma, bersama dengan papiloma, menyumbang lebih dari 85% dari semua tumor jinak laring. Dari segi struktur jaringan, strukturnya serupa. Fibroma dengan kandungan cairan antar sel yang tinggi disebut polip. Papiloma juga memiliki dasar jaringan ikat, namun mengandung jaringan pembuluh darah yang berkembang dan bagian luarnya ditutupi dengan epitel skuamosa. Jika diperiksa menyerupai papilla atau “kembang kol”.
Penyebab pasti dari papiloma tidak diketahui. Dokter sering mengasosiasikan munculnya tumor di tenggorokan dengan HPV (human papillomavirus).
Jenis tumor tenggorokan ini lebih sering terjadi pada anak di bawah usia lima tahun. Gejala khas papiloma laring:
- suara serak;
- suara serak;
- Pelanggaran fonasi;
- Afonia;
- Sulit bernafas;
- Dispnea.
Fibroma, hemangioma, limfangioma, dan myxomas ditandai dengan gejala yang mirip dengan papiloma. Varian tumor yang terdaftar hanya berbeda berdasarkan hasil laringoskopi dan data biopsi.
Pengobatan tumor jinak tenggorokan
 Metode pengobatan utama adalah pembedahan. Perlu disebutkan bahwa sering kali setelah intervensi, tumor dapat kambuh kembali. Papilloma berulang pada orang dewasa adalah pertanda berbahaya dari kanker laring. Jika memungkinkan, mereka mencoba menghindari operasi terbuka; mereka lebih memilih untuk mencoba melakukan akses endolaring. Jika ada risiko asfiksia, terutama pada anak kecil, digunakan trakeostomi.
Metode pengobatan utama adalah pembedahan. Perlu disebutkan bahwa sering kali setelah intervensi, tumor dapat kambuh kembali. Papilloma berulang pada orang dewasa adalah pertanda berbahaya dari kanker laring. Jika memungkinkan, mereka mencoba menghindari operasi terbuka; mereka lebih memilih untuk mencoba melakukan akses endolaring. Jika ada risiko asfiksia, terutama pada anak kecil, digunakan trakeostomi.
Untuk hemangioma dan limfangioma, terapi sklerosis digunakan.
Neoplasma ganas pada laring.
Tumor ganas pada tenggorokan termasuk kanker laring. Untuk kanker laring, para ilmuwan telah mengidentifikasi faktor risiko berikut:
- Papillomatosis pada orang dewasa;
- fibroma berulang;
- Leukoplakia;
- Perubahan sikatrik asal tuberkulosis;
- Bekas luka bakar.
Gambaran klinis kanker bervariasi. Gejala utama kanker laring:
- Tenggorokan kering;
- Nyeri, sensasi benda asing di tenggorokan;
- Suara serak, suara serak, aphonia. Gangguan fonasi terutama disebabkan hilangnya fungsi pita suara di sisi kiri. Pita suara kiri secara statistik lebih sering terkena dibandingkan pita suara kanan;
- Kesulitan bernapas, dengan ukuran tumor yang besar;
- Penentuan pembentukan tumor di daerah jakun. Seiring bertambahnya ukuran tumor pada wanita, hal ini dapat menimbulkan penampakan “jakun palsu”;
- Keluhan pasien terhadap perubahan mobilitas jakun. Mencapai ukuran besar, tumor menyusup ke jaringan tetangga (jakun, kelenjar tiroid);
- sindrom nyeri;
- Keluhan dari hati mungkin saja terjadi. Dalam kasus di mana tumor mengiritasi batang saraf vagus di dekatnya, pasien mungkin mengalami perasaan berdebar-debar, gangguan fungsi jantung, dan aritmia;
- Keluhan perut lebih jarang terjadi. Ketika saraf vagus teriritasi, fungsi sekretori dan motorik lambung terganggu.
Diagnosis kanker laring
 Diagnosis primer meliputi anamnesis dan pemeriksaan. Selanjutnya mereka melanjutkan ke orofaringoskopi. Teknik laringoskopi langsung dan tidak langsung digunakan.
Diagnosis primer meliputi anamnesis dan pemeriksaan. Selanjutnya mereka melanjutkan ke orofaringoskopi. Teknik laringoskopi langsung dan tidak langsung digunakan.
- Pemeriksaan fibroskopis dengan biopsi yang ditargetkan;
- USG organ tenggorokan;
- pemeriksaan rontgen;
- CT scan;
- Pencitraan resonansi magnetik.
Pengobatan kanker laring
Ada dua metode utama yang digunakan dalam pengobatan kanker laring: pembedahan dan radiasi. Kemoterapi dapat melengkapi kedua metode yang diusulkan. Kanker laring ditandai dengan kekambuhan, dalam hal ini pasien menjalani pengobatan berulang. Pada tahap akhir penyakit, ketika pengobatan radikal tidak mungkin dilakukan, perawatan paliatif dapat diterapkan.
Untuk mengobati metastasis, pembedahan dilakukan dengan dukungan terapi obat dan radiasi. Operasi pengangkatan kelenjar getah bening (diseksi) dengan fokus metastasis dilakukan setelah pemeriksaan pasien secara mendetail. Pendekatan terpadu dalam onkologi adalah kunci prognosis yang baik.
Video tentang topik tersebut
Tumor faring
 Tumor jinak pada faring sepuluh kali lebih sering terjadi dibandingkan neoplasma ganas.
Tumor jinak pada faring sepuluh kali lebih sering terjadi dibandingkan neoplasma ganas.
Tumor jinak pada faring meliputi:
- papiloma;
- Adenoma;
- Hemangioma;
- Fibroid;
- Lipoma;
- Neuroma;
- Lainnya.
Manifestasi klinis tumor jinak faring:
- Sensasi benda asing di tenggorokan;
- Sakit tenggorokan;
- Keluhan pernafasan. Kesulitan atau ketidakmungkinan bernapas melalui hidung;
- Perubahan suara, sengau.
Diagnosis tumor jinak pada faring
Diagnosis ditegakkan berdasarkan keluhan yang dikumpulkan, riwayat kesehatan dan data pemeriksaan umum. Diagnosis awal dikonfirmasi dengan menggunakan metode penelitian tambahan. Badak dan faringoskopi dilakukan. Biopsi dilakukan untuk memastikan tumor tersebut jinak. Biopsi yang ditargetkan adalah standar emas dalam diagnosis tumor. Computed tomography dan magnetic resonance imaging disarankan untuk tumor berukuran besar. Pemeriksaan USG juga rasional untuk tumor jinak stadium lanjut.
Pengobatan tumor jinak pada faring:
Metode pilihannya adalah pembedahan elektif. Operasi dilakukan dengan menggunakan akses intrafaring; pasien paling sering tidak memerlukan anestesi umum; anestesi lokal digunakan. Cryotherapy sering digunakan untuk papiloma. Untuk hemangioma, teknik skleroterapi dan koagulasi diatermal diindikasikan.
Dalam kasus luar biasa, ketika ukuran tumor tidak memungkinkan akses intrafaring, ahli bedah menggunakan faringotomi lateral. Jenis intervensi ini memerlukan anestesi umum.
Video tentang topik tersebut
Tumor ganas pada faring
 Faring ditandai oleh banyak jenis neoplasma, namun yang paling umum adalah karsinoma sel skuamosa. Karsinoma sel skuamosa menyumbang hingga 70% dari semua tumor ganas pada faring. Neoplasma ganas non-epitel termasuk limfosarkoma dan limfoma, yang menyumbang hingga 20% dari patologi tumor ganas pada faring.
Faring ditandai oleh banyak jenis neoplasma, namun yang paling umum adalah karsinoma sel skuamosa. Karsinoma sel skuamosa menyumbang hingga 70% dari semua tumor ganas pada faring. Neoplasma ganas non-epitel termasuk limfosarkoma dan limfoma, yang menyumbang hingga 20% dari patologi tumor ganas pada faring.
Gejala klinis sangat ditentukan oleh sifat pertumbuhan tumor dan lokasinya di faring.
Gejala utama kanker faring:
- Dari hidung dan telinga:
- Sulit bernafas;
- Munculnya hidung tersumbat;
- Sakit telinga;
- Sakit kepala;
- Gejala klik di telinga;
- Jika tumor tumbuh melampaui nasofaring, hal berikut mungkin terjadi:
- Eksoftalmos;
- Sindrom Horner (ptosis, miosis, enophthalmos);
- Kerusakan saraf wajah yang dimanifestasikan oleh asimetri wajah;
- Deviasi lidah ke samping;
- Gejala kerusakan saraf okulomotor. Strabismus, gangguan akomodasi;
- Gangguan menelan;
- Lainnya.
Diagnosis kanker faring
 Tindakan diagnostik primer sedang dilakukan. Klarifikasi keluhan, pengumpulan riwayat kesehatan dan pemeriksaan. Setelah menegakkan diagnosis awal, mereka melanjutkan ke penelitian tambahan.
Tindakan diagnostik primer sedang dilakukan. Klarifikasi keluhan, pengumpulan riwayat kesehatan dan pemeriksaan. Setelah menegakkan diagnosis awal, mereka melanjutkan ke penelitian tambahan.
Bawa:
- Oto-, badak-, faringoskopi;
- Biopsi untuk pemeriksaan histologis;
- Ultrasonografi;
- Pemindaian resonansi magnetik dan komputer pada tubuh.
Terapi tumor faring berkualitas rendah.
Jika tumor terletak di nasofaring, pengobatan hanya mungkin dilakukan dengan metode konservatif. Obat kemoterapi dan terapi radiasi digunakan. Untuk tumor orofaringeal, terapi bedah dapat digunakan pada tahap awal penyakit. Namun, diagnosis dini seringkali sulit dan metode pilihannya tetap sama, yaitu radiasi dan kemoterapi.
Untuk mengobati metastasis ke kelenjar getah bening, metode bedah dapat diterapkan. Pembedahan didukung oleh radiasi dan terapi obat.
Pendekatan terpadu terhadap pengobatan neoplasma ganas memberikan hasil yang lebih baik dibandingkan dengan penggunaan salah satu teknik secara terisolasi.
Prognosis tumor tenggorokan
Secara umum, prognosis tumor jinak tenggorokan selalu baik dengan terapi yang tepat. Jika tumor jinak sering kambuh, dokter harus memikirkan kondisi prakankernya dan mempelajari pasien tersebut secara mendalam.
Untuk neoplasma ganas pada laring dan faring, prognosisnya kurang baik. Saat ini, pengobatan tidak berhenti dan pilihan pengobatan ditemukan bahkan untuk pasien yang sakit parah. Dengan deteksi dini dan terapi kompleks yang dipilih dengan tepat, prognosis pasien tersebut meningkat secara signifikan.
Video tentang topik tersebut
- Apa yang ditunjukkan oleh tes darah PCR?
- Kutil kelamin pada pria dan wanita, pengobatan, penghilangan, penyebabnya
- Kondiloma membuat janji dengan dokter
- Tumor ganas di pipi
- Mengapa penting mengetahui gejala hiperkalemia?
- Klasifikasi kanker payudara, jenis dan stadiumnya Kode penyakit payudara menurut ICD 10
- Sitokin dalam imunologi Sitokin anti-inflamasi
- Penggunaan akar marshmallow untuk batuk dan gangguan usus
- Asam salisilat dan turunannya (asam asetilsalisilat, fenil salisilat), asam n-amino-benzaat dan turunannya: novokain, anestesi
- Gel vagina Lactagel: petunjuk penggunaan, analog yang lebih murah, ulasan
- Apa itu hiperkolesterolemia - penyebab dan gejala penyakit Peningkatan kolesterol UCD 10
- Tumor jinak pada faring dan laring: gejala dan pengobatan Apa itu tumor laring
- Metode untuk mendiagnosis dan mengobati kista di tenggorokan Neoplasma di laring
- Di mana lintah obat tinggal?
- Pemeriksaan infertilitas Pemeriksaan infertilitas dokter
- Klinik dan pusat kesehatan dermatologi (156) Klinik kulit dan dermatologi
- Apa itu phimosis tidak lengkap?
- Di mana tempat terbaik untuk melakukan tes infeksi tersembunyi?
- Apa yang ditunjukkan oleh tes darah jari secara umum?
- Prolaktinoma - penyebab, gejala dan pengobatan Gejala prolaktinoma hipofisis pada wanita