دیابت شیرین نام دوم دارد. چه چیزی باعث دیابت شیرین می شود: علل، درمان، پیشگیری، پیامدها. علل بیماری در زنان
دیابت- بیماری ناشی از کمبود انسولین در بدن که منجر به اختلالات شدید در متابولیسم کربوهیدرات ها و همچنین سایر اختلالات متابولیک می شود.
دیابت نوعی بیماری است که با افزایش قند خون به دلیل انسولین ناکافی ظاهر می شود. انسولین هورمونی است که توسط لوزالمعده و به طور دقیق تر از سلول های بتا جزایر لانگرهانس ترشح می شود. در دیابت، یا به طور کلی وجود ندارد یا دیابت وابسته به انسولین است، یا سلول های بدن به اندازه کافی به آن پاسخ نمی دهند (یا دیابت غیر وابسته به انسولین). انسولین متابولیسم، در درجه اول کربوهیدرات ها (قند)، و همچنین چربی ها و پروتئین ها را تنظیم می کند. در دیابت، به دلیل قرار گرفتن ناکافی در معرض انسولین، یک اختلال متابولیک پیچیده رخ می دهد، سطح قند خون افزایش می یابد (هیپرگلیسمی)، قند از طریق ادرار دفع می شود (گلوکوزوری)، و محصولات اسیدی ناشی از احتراق چربی مختل شده - اجسام کتون - در بدن ظاهر می شوند. خون (کتواسیدوز).
علائم اصلی دیابت تشنگی شدید، تکرر ادرار همراه با مقادیر زیاد ادرار و گاهی کم آبی (کم آبی) است. برخی از علائم دیابت نوع 1 و نوع 2 متفاوت است.
تشخیص دیابت شیرین
 تشخیص دیابت بر اساس آزمایش خون برای محتوای قند (گلیسمی)، در موارد بحث برانگیز - پس از تجویز گلوکز انجام می شود. اگر بیمار مشکلاتی داشته باشد (تشنگی، تکرر ادرار، گرسنگی یا کاهش وزن)، آزمایش قند خون کافی است. اگر سطح آن بالا باشد، دیابت است. اگر بیمار علائم معمول دیابت را نداشته باشد، اما فقط مشکوک به دیابت وجود دارد، آزمایش تحمل گلوکز انجام می شود که اصل آن در بالا توضیح داده شده است. واکنش بدن به این بار تعیین می کند که آیا واقعاً دیابت شیرین است یا فقط تحمل گلوکز مختل شده است.
تشخیص دیابت بر اساس آزمایش خون برای محتوای قند (گلیسمی)، در موارد بحث برانگیز - پس از تجویز گلوکز انجام می شود. اگر بیمار مشکلاتی داشته باشد (تشنگی، تکرر ادرار، گرسنگی یا کاهش وزن)، آزمایش قند خون کافی است. اگر سطح آن بالا باشد، دیابت است. اگر بیمار علائم معمول دیابت را نداشته باشد، اما فقط مشکوک به دیابت وجود دارد، آزمایش تحمل گلوکز انجام می شود که اصل آن در بالا توضیح داده شده است. واکنش بدن به این بار تعیین می کند که آیا واقعاً دیابت شیرین است یا فقط تحمل گلوکز مختل شده است.
برای تشخیص دیابت، تعیین سطح قند خون ضروری است: اگر سطح قند خون ناشتا (زمان آخرین وعده غذایی > 8 ساعت) بیش از 7.0 میلی مول در لیتر در دو روز مختلف افزایش یابد، تشخیص. دیابت ملیتوس بدون شک است.
اگر سطح قند خون ناشتا کمتر از 7.0 میلی مول در لیتر، اما بیش از 5.6 میلی مول در لیتر باشد، باید آزمایش تحمل گلوکز برای روشن شدن وضعیت متابولیسم کربوهیدرات انجام شود. روش انجام این آزمایش به شرح زیر است: پس از تعیین سطح قند خون با معده خالی (دوره ناشتا بودن حداقل 10 ساعت)، باید 75 گرم مصرف کنید. گلوکز اندازه گیری بعدی قند خون پس از 2 ساعت انجام می شود. اگر سطح قند خون شما بیش از 11.1 باشد، می توان گفت که دیابت دارید. اگر سطح قند خون کمتر از 1/11 میلی مول در لیتر باشد، اما بیش از 8/7 میلی مول در لیتر باشد، گفته می شود که این نقض تحمل کربوهیدرات است. اگر سطح قند خون کمتر باشد، آزمایش باید بعد از 3-6 ماه تکرار شود.
قند خون طبیعی انسان (قند خون طبیعی)
برای افراد بدون دیابت، سطح قند خون 3.3-5.5 میلی مول در لیتر است پس از خوردن غذا، سطح قند خون فرد بدون دیابت ممکن است به 7.8 میلی مول در لیتر برسد.
علل دیابت
علائم دیابت
 هر دو شکل دیابت از نظر علائم مشابه هستند، اما در ماهیت دوره متفاوت هستند.
هر دو شکل دیابت از نظر علائم مشابه هستند، اما در ماهیت دوره متفاوت هستند.
علائم دیابت:

در صورت مشاهده چنین علائمی، باید بلافاصله با پزشک مشورت کنید. دیابت یک بیماری بسیار جدی و خطرناک است.
با متخصص ما مشورت کنید. رایگان است!
دیابت شیرین (DM) یکی از شایع ترین بیماری ها در تمدن بشری مدرن است. هیچ کس از این بیماری مصون نیست - نه مردان، نه زنان و نه کودکان. و این بیماری را نباید دست کم گرفت، زیرا دیابت در انسان اغلب می تواند منجر به عوارض شدید، ناتوانی و گاهی مرگ شود.
گسترش بیماری
این عقیده وجود دارد که دیابت یک بیماری منحصراً مدرن است، بلای تمدن ما و هزینه ای که باید برای استاندارد بالای زندگی پرداخت کنیم، که منجر به در دسترس بودن گسترده مواد غذایی غنی از کربوهیدرات ها می شود. با این حال، این چنین نیست، زیرا دیابت شیرین در دنیای باستان، در یونان باستان و روم به خوبی شناخته شده بود. خود اصطلاح "دیابت" ریشه یونانی دارد. ترجمه شده از یونانی به معنای «گذراندن» است. این تفسیر نشان دهنده علائم اصلی دیابت است - تشنگی غیرقابل مهار و ادرار بیش از حد. بنابراین، به نظر می رسید که تمام مایعات مصرف شده توسط یک فرد از بدن او عبور می کند.
پزشکان قدیم قادر بودند تشخیص دهند که یک بیمار چه نوع دیابت دارد، به طوری که نوع اول بیماری غیر قابل درمان و منجر به مرگ سریع و نوع دوم با رژیم غذایی و ورزش درمان می شد. با این حال، ارتباط بین دیابت در انسان و لوزالمعده و هورمون انسولین تنها در قرن بیستم ایجاد شد. سپس امکان تهیه انسولین از پانکراس دام فراهم شد. این اکتشافات منجر به استفاده گسترده از انسولین در دیابت شیرین شد.
دیابت یکی از شایع ترین بیماری های امروزی است. تقریباً 250 میلیون نفر در سراسر جهان مبتلا به دیابت (بیشتر نوع 2) هستند و تعداد مبتلایان به آن دائماً در حال افزایش است. این امر باعث می شود دیابت نه تنها یک مشکل پزشکی، بلکه یک مشکل اجتماعی نیز باشد. در روسیه، این بیماری در 6٪ از جمعیت مشاهده می شود و در برخی کشورها در هر دهم نفر ثبت می شود. اگرچه پزشکان معتقدند که این ارقام ممکن است به طور قابل توجهی دست کم گرفته شوند. پس از همه، در کسانی که مبتلا به بیماری نوع دوم هستند، در مراحل اولیه علائم آسیب شناسی بسیار ضعیف بیان می شود. تعداد کل افراد مبتلا به دیابت، با در نظر گرفتن این عامل، 400 میلیون نفر تخمین زده می شود. دیابت بیشتر در بزرگسالان تشخیص داده می شود، اما تقریباً 0.2٪ از کودکان نیز از این بیماری رنج می برند. پیشبینیها درباره شیوع دیابت در آینده ناامیدکننده است؛ انتظار میرود تعداد بیماران تا سال 2030 دو برابر شود.
تفاوت های نژادی در بروز دیابت نوع 2 وجود دارد. دیابت ملیتوس بر نمایندگان نژادهای مغولوئید و نگروید بسیار بیشتر از قفقازی ها تأثیر می گذارد.
شیوع بیماری های متابولیسم کربوهیدرات در جهان
شرح
این بیماری به دسته غدد درون ریز تعلق دارد. این بدان معنی است که دیابت بر اساس اختلالات مرتبط با عملکرد غدد درون ریز است. در مورد دیابت، ما در مورد تضعیف اثر یک ماده خاص بر بدن انسان - انسولین صحبت می کنیم. در دیابت شیرین، بافت ها کمبود آن را احساس می کنند - مطلق یا نسبی.
عملکردهای انسولین
بنابراین، بروز دیابت ارتباط تنگاتنگی با انسولین دارد. اما همه نمی دانند که چه نوع ماده ای است، از کجا می آید و چه عملکردهایی را انجام می دهد. انسولین یک پروتئین خاص است. سنتز آن در یک غده درون ریز ویژه واقع در زیر معده انسان - پانکراس انجام می شود. به طور دقیق، تمام بافت های پانکراس انسولین تولید نمی کنند، بلکه فقط بخشی از آن را تولید می کنند. سلول های غده ای که انسولین تولید می کنند سلول های بتا نامیده می شوند و در جزایر مخصوص لانگرهانس واقع در میان بافت های غده قرار دارند. خود کلمه انسولین از کلمه insula گرفته شده است که در لاتین به معنای جزیره است.
عملکرد انسولین ارتباط نزدیکی با متابولیسم مواد مهم برای بدن مانند کربوهیدرات ها دارد. شخص فقط از طریق غذا می تواند کربوهیدرات دریافت کند. از آنجایی که کربوهیدرات ها منبع انرژی هستند، بسیاری از فرآیندهای فیزیولوژیکی که در سلول ها اتفاق می افتد بدون کربوهیدرات غیرممکن است. درست است، همه کربوهیدرات ها توسط بدن جذب نمی شوند. اساساً کربوهیدرات اصلی در بدن گلوکز است. بدون گلوکز، سلول های بدن قادر به دریافت انرژی مورد نیاز نخواهند بود. انسولین چیزی بیش از جذب گلوکز انجام می دهد. به طور خاص، عملکرد آن سنتز اسیدهای چرب است.
گلوکز به دسته کربوهیدرات های ساده تعلق دارد. همچنین در این دسته فروکتوز (قند میوه) است که به مقدار زیاد در انواع توت ها و میوه ها یافت می شود. فروکتوز وارد شده به بدن در کبد به گلوکز متابولیزه می شود. علاوه بر این، قندهای ساده (دی ساکاریدها) ساکارز است که در غذاهایی مانند قند معمولی و لاکتوز که در لبنیات یافت می شود. این نوع کربوهیدرات ها نیز به گلوکز تجزیه می شوند. این فرآیند در روده اتفاق می افتد.
علاوه بر این، تعدادی پلی ساکارید (کربوهیدرات) با زنجیره مولکولی طولانی وجود دارد. برخی از آنها مانند نشاسته به خوبی جذب بدن می شوند، در حالی که سایر کربوهیدرات ها مانند پکتین، همی سلولز و سلولز به هیچ وجه در روده ها تجزیه نمی شوند. با این حال، این کربوهیدرات ها نقش مهمی در فرآیندهای گوارشی دارند و جذب مناسب سایر کربوهیدرات ها را تسهیل می کنند و سطح لازم میکرو فلور روده را حفظ می کنند.
با وجود این واقعیت که گلوکز منبع اصلی انرژی برای سلول ها است، اکثر بافت ها قادر به دریافت مستقیم آن نیستند. برای این منظور سلول ها به انسولین نیاز دارند. اندام هایی که بدون انسولین نمی توانند وجود داشته باشند، وابسته به انسولین هستند. فقط تعداد بسیار کمی از بافت ها قادر به دریافت گلوکز بدون انسولین هستند (این شامل سلول های مغز می شود). چنین بافت هایی مستقل از انسولین نامیده می شوند. برای برخی از اندام ها، گلوکز تنها منبع انرژی است (مثلاً برای همان مغز).
اگر به دلایلی سلول ها فاقد انسولین باشند، چه عواقبی در پی خواهد داشت؟ این وضعیت در دو پیامد منفی اصلی خود را نشان می دهد. اول، سلول ها قادر به دریافت گلوکز نخواهند بود و گرسنگی را تجربه خواهند کرد. بنابراین، بسیاری از اندام ها و بافت ها قادر به عملکرد صحیح نخواهند بود. از سوی دیگر، گلوکز استفاده نشده در بدن و در درجه اول در خون تجمع می یابد. این وضعیت هیپرگلیسمی نامیده می شود. درست است که گلوکز اضافی معمولاً به صورت گلیکوژن در کبد ذخیره میشود (از جایی که در صورت نیاز میتواند دوباره به خون آزاد شود)، اما فرآیند تبدیل گلوکز به گلیکوژن به انسولین نیز نیاز دارد.
سطح طبیعی گلوکز خون بین 3.3 تا 5.5 میلی مول در لیتر است. این مقدار با مصرف خون با معده خالی تعیین می شود، زیرا خوردن همیشه باعث افزایش سطح قند برای مدت کوتاهی می شود. قند اضافی در خون انباشته می شود که منجر به تغییرات جدی در خواص آن و رسوب قند بر روی دیواره رگ های خونی می شود. این منجر به ایجاد آسیب شناسی های مختلف سیستم گردش خون و در نهایت به اختلال در عملکرد بسیاری از سیستم های بدن می شود. این فرآیند، تجمع گلوکز اضافی در خون است که دیابت شیرین نامیده می شود.
علل دیابت و انواع آن
مکانیسم پاتوژنز بیماری به دو نوع اصلی تقسیم می شود. در مورد اول، گلوکز اضافی ناشی از کاهش تولید انسولین توسط پانکراس است. این پدیده می تواند به دلیل فرآیندهای پاتولوژیک مختلف ظاهر شود، به عنوان مثال، به دلیل التهاب پانکراس - پانکراتیت.
نوع دیگری از دیابت زمانی رخ می دهد که تولید انسولین کاهش نمی یابد، اما در محدوده طبیعی (یا حتی کمی بالاتر از آن) قرار می گیرد. مکانیسم پاتولوژیک برای ایجاد دیابت شیرین در این مورد متفاوت است - از دست دادن حساسیت بافت به انسولین.
دیابت نوع اول دیابت نوع 1 و نوع دوم دیابت نوع 2 است. گاهی اوقات دیابت نوع 1 را وابسته به انسولین و دیابت نوع 2 را غیر وابسته به انسولین می نامند.
انواع دیگری از دیابت نیز وجود دارد - دیابت بارداری، دیابت MODY، دیابت خودایمنی پنهان و برخی دیگر. با این حال، آنها بسیار کمتر از دو نوع اصلی رایج هستند.
علاوه بر این، دیابت بی مزه را باید جدا از دیابت در نظر گرفت. این نام نوعی بیماری است که در آن افزایش ادرار (پلی یوری) وجود دارد، اما علت آن افزایش قند خون نیست، بلکه به دلایل دیگر مانند بیماری های کلیوی یا هیپوفیز ایجاد می شود.
اگرچه دیابت ملیتوس ویژگی های مشترکی دارد، علائم و درمان هر دو نوع اصلی دیابت به طور کلی بسیار متفاوت است.
دو نوع دیابت شیرین - ویژگی های متمایز
| امضا کردن | دیابت نوع 1 | دیابت نوع 2 |
| سن بیماران | معمولا کمتر از 30 سال | معمولا بالای 40 سال سن دارند |
| جنسیت بیماران | بیشتر مردها | بیشتر خانم ها |
| شروع دیابت شیرین | حاد | تدریجی |
| حساسیت بافت به انسولین | طبیعی | کاهش |
| ترشح انسولین | در مرحله اولیه - کاهش می یابد، با دیابت شدید - وجود ندارد | در مرحله اولیه - افزایش یا طبیعی، در دیابت شدید - کاهش یافته است |
| درمان دیابت با انسولین | لازم است | در مرحله اولیه لازم نیست، در موارد شدید ضروری است |
| وزن بدن بیمار | در مرحله اولیه - طبیعی، سپس کاهش می یابد | معمولاً بالا رفته |
دیابت ملیتوس وابسته به انسولین
این دیابت در هر دهم بیمار از کل بیماران مبتلا به این بیماری رخ می دهد. با این حال، از بین دو نوع دیابت، دیابت نوع 1 شدیدترین آنها در نظر گرفته می شود و اغلب می تواند منجر به عوارض تهدید کننده زندگی شود.
نوع اول دیابت معمولاً یک آسیب شناسی اکتسابی است. علت آن اختلال در عملکرد پانکراس است. به دنبال اختلال عملکرد غده، مقدار انسولین تولید شده کاهش می یابد که منجر به دیابت می شود. چرا غده از کار می افتد؟ این پدیده می تواند به دلایل زیادی رخ دهد، اما اغلب به دلیل التهاب غده رخ می دهد. بیشتر اوقات، می تواند ناشی از عفونت های ویروسی سیستمیک حاد و فرآیندهای خودایمنی بعدی باشد، زمانی که سیستم ایمنی شروع به حمله به سلول های پانکراس می کند. همچنین اولین نوع دیابت اغلب در نتیجه سرطان رخ می دهد. یک عامل جدی که به توسعه بیماری کمک می کند، استعداد ارثی است. علاوه بر این، شرایط دیگری نیز در بروز اولین نوع دیابت نقش دارند:
- استرسی که فرد در معرض آن قرار گرفته است
- هیپوکسی سلول های پانکراس،
- رژیم غذایی نامناسب (غذای غنی از چربی و پروتئین ضعیف).
اغلب، توسعه وابستگی به انسولین در سنین جوانی (تا 30 سال) رخ می دهد. با این حال، افراد مسن نیز از این بیماری مصون نیستند.
دیابت نوع 1 چگونه ظاهر می شود؟
این بیماری با مرحله اولیه حاد مشخص می شود، بنابراین تشخیص اولین علائم دیابت معمولاً دشوار نیست. علائم اصلی دیابت تشنگی شدید و مصرف مقدار زیادی آب است. بر این اساس، حجم ادرار دفع شده افزایش می یابد (پلی یوری). ادرار بیمار معمولا طعم شیرینی دارد که با افزایش محتوای گلوکز در آن توضیح داده می شود. این علامت افزایش غلظت گلوکز در ادرار است که گلوکوزوری نامیده می شود. ایجاد گلوکوزوری زمانی مشاهده می شود که غلظت قند خون از 10 میلی مول در لیتر بیشتر شود. در این حالت، فیلترهای کلیه شروع به حذف گلوکز نمی کنند و شروع به ورود به ادرار می کند. با این حال، در برخی از آسیب شناسی های کلیوی، قند در ادرار اغلب حتی با سطح قند خون طبیعی مشاهده می شود، بنابراین این پارامتر - افزایش محتوای گلوکز در ادرار - نشانه تعیین کننده دیابت شیرین نیست.
دیابت شیرین همچنین با افزایش پاتولوژیک اشتها (پلی فاژی) آشکار می شود. این پدیده به سادگی توضیح داده شده است، زیرا به دلیل این واقعیت که گلوکز وارد سلول ها نمی شود، بدن کمبود انرژی دائمی را تجربه می کند و بافت های گرسنه این سیگنال را به مغز می دهند. اما با مصرف مداوم غذا، وزن بیمار افزایش نمی یابد، بلکه کاهش می یابد. از دیگر علائم این بیماری می توان به خستگی و ضعف شدید، خارش پوست، سردردهای مداوم، افزایش فشار خون و تاری دید اشاره کرد. هنگام تجزیه و تحلیل ادرار، استون در آن شناسایی می شود که نتیجه استفاده سلول ها از ذخایر چربی است. با این حال، استون اغلب از طریق ادرار و در بسیاری از بیماری های دیگر مانند التهاب دفع می شود. استون به ویژه اغلب در ادرار کودکان ظاهر می شود. بنابراین، این شرایط نباید به عنوان نشانه تعیین کننده دیابت در نظر گرفته شود.
نوسانات سطح گلوکز خون اغلب منجر به سطوح غیرطبیعی بالا یا پایین و در نهایت به کمای هیپوگلیسمی یا هیپرگلیسمی می شود. این شرایط اغلب به مرگ بیمار ختم می شود.
یک سندرم رایج دیابت، سندرم رینود است که شامل موارد زیر است:
- اسکلرودرمی،
- آترواسکلروز،
- پری آرتریت،
- ترومبوآنژیت انسدادی،
- سردی و بی حسی اندام ها،
- درد در دست ها
اولین شکل دیابت نه تنها غیرقابل درمان است، بلکه یک بیماری بالقوه کشنده است. اگر بیمار تحت درمان قرار نگیرد، دیابت وابسته به انسولین او به عوارضی مانند کتواسیدوز یا کمای دیابتی تبدیل می شود که به طور اجتناب ناپذیری کشنده است. بسته به غلظت قند خون، مرحله دیابت خفیف، شدید یا متوسط در نظر گرفته می شود.
مراحل دیابت ملیتوس وابسته به انسولین
تشخیص دیابت شیرین
اگر اولین علائم بیماری ظاهر شود، این دلیلی است که در اسرع وقت به دنبال کمک پزشکی باشید. فقط یک پزشک می تواند وجود اولین نوع دیابت را تشخیص دهد و تعیین کند که از چه ابزاری می توان برای درمان آن استفاده کرد. اگر درمان دیابت در مرحله اولیه شروع شود، احتمال بروز عوارض کاهش می یابد.
با این حال، تنها شک به وجود یک بیماری کافی نیست، تشخیص دقیق ضروری است. روش های مختلفی برای تشخیص دیابت استفاده می شود. اول از همه، این تعیین سطح گلوکز خون ناشتا و سطح انسولین است. در دیابت شیرین که با سطوح بالای گلوکز در بدن همراه است، دفع قند از طریق ادرار شروع می شود. این به این دلیل است که کلیه ها نمی توانند با فیلتر کردن گلوکز کنار بیایند و در ادرار ظاهر می شود. بنابراین، با استفاده از آزمایش گلوکز ادرار، می توانید وجود دیابت را تعیین کنید.
چگونه دیابت را درمان کنیم؟
متأسفانه امروزه دیابت یکی از آسیب شناسی های غیرقابل درمان است، از جمله در مرحله اولیه، زیرا هیچ روش درمانی موثری برای از بین بردن اختلال عملکرد پانکراس ایجاد نشده است. با این حال، این بدان معنا نیست که پیش آگهی بیماری مرگ است. با این حال، درمان طبیعتاً علامتی است - تثبیت سطح گلوکز در بدن، درمان آسیب شناسی های مرتبط با دیابت.
انسولین درمانی برای دیابت
برای این نوع دیابت، درمان عمدتاً شامل تزریق انسولین به بدن بیمار است. انسولین به بافت ها کمک می کند تا گلوکز را جذب کرده و سطح آن را در خون کاهش دهد. انسولین فقط به روش تزریقی (زیر جلدی) تجویز می شود، زیرا انسولین هنگام عبور از دستگاه گوارش تجزیه می شود.
سرنگ های معمولی اغلب برای تجویز انسولین در دیابت نوع 1 استفاده می شود. اگر چه سرنگ های قلم فشرده بهبود یافته اکنون ظاهر شده اند. سرنگ پمپ نیز به طور گسترده مورد استفاده قرار می گیرد. این نوع سرنگ به شما این امکان را می دهد که جریان انسولین در خون را به طور دقیق کنترل کنید و از بروز عوارض خطرناکی مانند افت قند خون جلوگیری می کند. محبوبیت پمپ های سرنگ هر سال در حال افزایش است.
انواع مختلفی از انسولین وجود دارد که ممکن است بر اساس معیارهای مختلف با یکدیگر متفاوت باشند:
- سرعت عمل
- درجه تصفیه،
- منشاء بیولوژیکی
انسولین پزشکی دارای غلظت 40 یا 100 IU (واحدهای بین المللی) است.
آموزش بیمار به عنوان بخشی از درمان
یک عنصر مهم در درمان دیابت، آموزش بیمار است. بیمار باید بداند که در صورت بروز هیپوگلیسمی یا هیپرگلیسمی چه کاری باید انجام دهد، چگونه سطح گلوکز خون را به طور مداوم کنترل کند و چگونه رژیم غذایی را تغییر دهد. بستگان بیمار نیز باید این اطلاعات را داشته باشند.
رژیم غذایی
دیابت یک بیماری متابولیک است. بنابراین، یک روش حیاتی برای درمان آن رژیم غذایی است که بر اساس اصل محدود کردن میزان کربوهیدرات در غذا است. بدون پیروی از رژیم غذایی، بیمار در نتیجه ایجاد شرایط هیپرگلیسمی شدید و هیپوگلیسمی در خطر مرگ است.
رژیم غذایی دیابت ملیتوس وابسته به انسولین باید بر اساس رعایت دقیق هنجارهای کربوهیدرات های وارد شده به بدن بیمار باشد. برای راحتی محاسبه کربوهیدرات ها در درمان دیابت، یک واحد اندازه گیری ویژه - واحد نان (XE) معرفی شده است. یک XE حاوی 10 گرم کربوهیدرات ساده یا 20 گرم نان است. مقدار XE مصرفی در روز توسط پزشک به صورت جداگانه و با در نظر گرفتن فعالیت بدنی، وزن بیمار و شدت بیماری انتخاب می شود. در صورت ابتلا به دیابت قندی وابسته به انسولین، مصرف الکل اکیدا ممنوع است.
دیابت قندی غیر وابسته به انسولین
این نوع دیابت شایع ترین است. طبق آمار، تقریباً در 85 درصد از بیماران دیابتی وجود دارد. دیابت نوع 2 به ندرت در سنین پایین رخ می دهد. در میانسالان و افراد مسن شایع تر است.
بیماری نوع 2 ناشی از کمبود تولید انسولین نیست، بلکه به دلیل اختلال در تعامل بین انسولین و بافت ها ایجاد می شود. سلول ها جذب انسولین را متوقف می کنند و گلوکز شروع به تجمع در خون می کند. دلایل وقوع این پدیده به طور کامل شناخته نشده است، اما دانشمندان بر این باورند که نقش مهمی در پاتوژنز دیابت شیرین ایفا می کند:
- تغییر در سرعت جذب گلوکز در روده،
- تسریع روند تخریب انسولین،
- کاهش تعداد گیرنده های انسولین در سلول ها.
به طور خاص، در برخی آسیب شناسی ها، سلول های ایمنی بدن می توانند گیرنده های انسولین را به عنوان آنتی ژن درک کرده و آنها را از بین ببرند.
عامل اصلی موثر بر احتمال ابتلا به دیابت چاقی است. این نیز توسط آمار ثابت شده است، زیرا 80٪ از بیماران مبتلا به دیابت غیر وابسته به انسولین دارای اضافه وزن هستند.
عوامل موثر در ایجاد این بیماری عبارتند از:
- شیوه زندگی کم تحرک،
- سیگار کشیدن؛
- اعتیاد به الکل؛
- عدم فعالیت بدنی؛
- رژیم غذایی نامناسب؛
- فشار؛
- مصرف برخی داروها، مانند گلوکوکورتیکواستروئیدها.
استعداد ژنتیکی و وراثت نیز نقش بسزایی دارد. اگر حداقل یکی از والدین مبتلا به دیابت غیر وابسته به انسولین باشد، احتمال ابتلای کودک به این بیماری در بزرگسالی 80 درصد است.
این تصور غلط وجود دارد که مصرف بیش از حد شیرینی ها حتی یک بار هم می تواند منجر به دیابت شود. در واقع، این درست نیست، یک فرد سالم می تواند در یک زمان مقدار زیادی شیرینی بخورد و این تاثیری بر سلامت او نخواهد داشت. نکته دیگر این است که مصرف مداوم شیرینی ها اغلب منجر به چاقی می شود، اما اضافه وزن در حال حاضر می تواند باعث ایجاد فرآیندهای منجر به دیابت شود.
علائم دیابت
دیابت قندی غیر وابسته به انسولین در طی سالیان متمادی به کندی ایجاد می شود. بنابراین، بیماران اغلب به اولین علائم دیابت توجه نمی کنند و آنها را به تغییرات مرتبط با سن و کار بیش از حد نسبت می دهند. در مراحل اولیه، اغلب هیچ علامتی از دیابت وجود ندارد. بنابراین، اولین علائم دیابت تنها با افزایش جدی سطح گلوکز خون ظاهر می شود.
مجموعه ای از علائم معمول دیابت غیر وابسته به انسولین ظاهر می شود. بیمار شروع به نگرانی از تشنگی شدید، تکرر ادرار، بی خوابی در شب، خستگی، ضعف و خواب آلودگی در طول روز می کند.
همچنین اولین علائم دیابت شامل موارد زیر است:
- بهبود آهسته زخم،
- تاری دید،
- سرگیجه اپیزودیک یا مداوم،
- بی حسی یا گزگز در اندام ها،
- درماتیت
از سوی دیگر، پدیده های مشابه اغلب در آسیب شناسی های دیگر ایجاد می شود، بنابراین پزشک، و نه خود بیمار، باید تشخیص دهد و نوع دیابت را تعیین کند.
در غیاب درمان، اشکال شدید عوارض شروع می شود - نوروپاتی، نفروپاتی، رتینوپاتی، آنژیوپاتی.
علائم پنهان تغییرات در متابولیسم کربوهیدرات کاهش سرعت سنتز پروتئین ها و اسیدهای چرب است. با پیشرفت بیماری، علائم آسیب شناسی ایجاد می شود و بیشتر قابل توجه می شود. در نهایت، افزایش سطح گلوکز در خون شروع به تأثیر بر عملکرد پانکراس می کند و فرآیندهای سنتز انسولین مختل می شود. کتواسیدوز ایجاد می شود و از دست دادن آب و الکترولیت ها در ادرار افزایش می یابد.
تشخیص
اولین علائم دیابت یک دلیل مطلق برای مشورت با پزشک است. روش اصلی برای تشخیص بیماری آزمایش خون برای تعیین سطح گلوکز است.
روش های اصلی برای تعیین سطح گلوکز خون:
- بررسی سطح قند ناشتا،
- 2 ساعت پس از صرف غذا سطح قند خود را چک کنید،
- تست تحمل گلوکز
شناخته شده ترین آزمایش خون برای گلوکز است که صبح با معده خالی انجام می شود. خون از انگشت یا رگ گرفته می شود. به طور معمول، سطح قند سیاهرگ کمی بالاتر است. سطح گلوکز در آزمایش خون با انگشت نباید از 6 میلی مول در لیتر بیشتر شود، در غیر این صورت احتمال ابتلای بیمار به دیابت زیاد است. با این حال، نتیجه یک آزمایش خون منفرد اغلب تشخیص نمی دهد؛ تحقیقات بیشتری مورد نیاز است.
یکی دیگر از روش های آزمایش برای تشخیص تشخیص، آزمایش خون 2 ساعت پس از غذا است. در این حالت، سطح قند طبیعی نباید از 11 میلی مول در لیتر بیشتر شود. اگر سطح بالاتری در طول آزمایش به دست آید، این یک تایید اولیه دیابت است.
همچنین برای دیابت تست استرس برای تحمل گلوکز انجام می شود. برای انجام این آزمایش به بیمار یک لیوان آب با گلوکز محلول در آن داده می شود تا با معده خالی بنوشد و سپس سطح قند خون اندازه گیری شود. اولین اندازه گیری بلافاصله پس از نوشیدن یک لیوان، و دوم - دو ساعت بعد انجام می شود. سپس پارامترهای به دست آمده با مشخصات نرمال (کمتر از 11 میلی مول بر لیتر) مقایسه می شوند.
سطح قند خون در آزمایش ناشتا و در آزمایش بار گلوکز پس از 2 ساعت، از انگشت و ورید.
باید در نظر داشت که تشخیص تنها زمانی انجام می شود که هر سه پارامتر فوق خارج از محدوده طبیعی باشند. معمولاً یک آزمایش برای تشخیص کافی نیست.
نوع دیگری از تجزیه و تحلیل وجود دارد - تجزیه و تحلیل هموگلوبین گلیکوزیله. امروزه در بین تمام علائم، دقیق ترین آن در نظر گرفته می شود و برای استفاده توسط WHO هنگام تشخیص توصیه می شود. بر خلاف سطح قند خون، که اغلب در طول روز دستخوش تغییرات چشمگیر می شود و بسته به شرایط (استرس، تغییر در رژیم غذایی، ورزش، بیماری و غیره) در نوسان است، سطح هموگلوبین گلیکوزیله با ثبات بسیار بیشتری متفاوت است. مقدار طبیعی هموگلوبین گلیکوزیله کمتر از 6 درصد است. بالای 6.5 درصد، احتمال ابتلا به دیابت به 100 درصد می رسد.
مطابقت بین سطح هموگلوبین گلیکوزیله (HbA1c) و میانگین سطح قند ناشتا
علائم تشخیصی ثانویه وجود قند و استون در ادرار است (با این حال، این شرایط اغلب نه تنها در دیابت شیرین مشاهده می شود).
درمان
در صورت تشخیص دیابت، بیمار باید با متخصص غدد مشورت کند. داروها و روش های زیادی برای درمان دیابت غیر وابسته به انسولین ایجاد شده است. به طور کلی روش های درمانی این نوع بیماری نسبت به روش های درمان دیابت وابسته به انسولین متنوع تر است.
روش اصلی درمان مصرف داروها است. آنها را می توان به سه دسته اصلی تقسیم کرد:
- داروهایی که بر تولید انسولین تأثیر نمی گذارند.
- داروهایی که تولید انسولین توسط سلول های پانکراس را بدون توجه به سطح گلوکز خون افزایش می دهند.
- داروهایی که با افزایش سطح گلوکز تولید انسولین را افزایش می دهند.
همچنین در اشکال شدید و جبران نشده بیماری یا در موارد مقاومت به سایر اشکال دارودرمانی، اغلب از انسولین (معمولاً در ترکیب با سایر داروها) استفاده می شود.
متفورمین
دیابت ملیتوس غیر وابسته به انسولین اغلب با داروهایی درمان می شود که بر تولید انسولین تأثیری ندارند. تقریباً همه این داروها متعلق به کلاس شیمیایی بیگوانیدها هستند. در حال حاضر تنها یک بیگوانید به طور گسترده برای درمان دیابت استفاده می شود.
اصل عمل متفورمین چند وجهی است و مکانیسم های کار آن هنوز کاملاً درک نشده است. اول از همه، متفورمین باعث کاهش عرضه گلوکز از ذخایر کبدی می شود. متفورمین همچنین تأثیر مفیدی بر فرآیندهای متابولیک در بدن دارد، به ویژه، مصرف گلوکز توسط بافت عضلانی را افزایش می دهد.
در حال حاضر متفورمین داروی خط اول برای درمان پیش دیابت و دیابت خفیف تا متوسط است. این دارو به دلیل مقرون به صرفه بودن، تعداد کم عوارض جانبی و سهولت استفاده محبوبیت پیدا کرده است. هنگام مصرف متفورمین، تقریباً همیشه هیچ هیپوگلیسمی (گلوکز خون پایین) وجود ندارد، حتی با مصرف بیش از حد. با این حال، این فقط در مورد تک درمانی، یعنی با متفورمین به تنهایی صادق است. هنگام مصرف همزمان برخی از داروهای دیگر، سطح گلوکز خون به شدت پایین اغلب مشاهده می شود.
درمان دیابت با متفورمین معمولاً همزمان با رژیم غذایی انجام می شود. در غیر این صورت، اثر درمانی ناچیز خواهد بود یا به طور کامل وجود ندارد. این رژیم نه تنها برای کاهش میزان کربوهیدرات های وارد شده به بدن، بلکه برای کاهش وزن بدن بیمار طراحی شده است، زیرا این عامل تا حد زیادی به پیشرفت بیماری کمک می کند.
مشتقات سولفونیل اوره
دسته رایج دیگر داروها داروهایی هستند که از نظر شیمیایی به مشتقات سولفونیل اوره (تولبوتامید، گلی بن کلامید، گلیمپراید) تعلق دارند. آنها برای دیابت متوسط استفاده می شوند، زمانی که متفورمین به بیمار کمک نمی کند یا استفاده از آن به دلایلی غیرممکن است. اصل عمل مشتقات سولفونیل اوره بر اساس تحریک سلول های پانکراس است که به همین دلیل آنها شروع به تولید انسولین بیشتری می کنند. مکانیسم های ثانویه با سرکوب سنتز گلوکاگون و آزادسازی گلوکز از کبد مرتبط هستند. عیب این داروها احتمال بالای هیپوگلیسمی در صورت نادرست بودن دوز است.
رژیم غذایی
رژیم غذایی یکی از مهمترین عناصر در درمان دیابت غیر وابسته به انسولین در هر مرحله از بیماری است. اصل اصلی رژیم غذایی کاهش میزان کربوهیدرات مصرفی است. اول از همه، این مورد در مورد شکر تصفیه شده، که برای بدن راحت ترین است، صدق می کند. توصیه می شود مصرف فیبر غیرقابل هضم را افزایش دهید، زیرا از جذب کربوهیدرات های ساده جلوگیری می کند، فرآیندهای گوارشی را تثبیت می کند و ترکیب میکرو فلور روده را بهبود می بخشد.
هنگام درمان دیابت غیر وابسته به انسولین، باید نوشیدن الکل را متوقف کنید. این به این دلیل است که الکل فرآیندهای متابولیک طبیعی از جمله تولید انسولین و جذب گلوکز توسط بافت ها را مختل می کند.
دیابت بارداری
دیابت در بارداری (بارداری) بیماری است که فقط در زنان در دوران بارداری رخ می دهد. سیر و علائم دیابت بارداری مشابه دیابت شیرین غیر وابسته به انسولین است. این بیماری در 2 تا 5 درصد زنان باردار رخ می دهد. پیش آگهی معمول آسیب شناسی ناپدید شدن خود به خود پس از بارداری است. با این حال، همیشه این اتفاق نمی افتد. همچنین مشخص شده است که دیابت بارداری خطر ابتلا به دیابت غیر وابسته به انسولین را در زنان افزایش می دهد. علاوه بر این، دیابت بارداری می تواند بر روند بارداری تأثیر منفی بگذارد، ناهنجاری های مختلفی در رشد جنین ایجاد کند و منجر به افزایش وزن نوزاد شود. دیابت بارداری را باید از دیابت معمولی نوع اول و دوم که قبل از شروع بارداری ظاهر شده است، متمایز کرد.
انواع LED MODY
از نظر خصوصیات به دیابت وابسته به انسولین نزدیک است، اما برخی از ویژگی های دیابت غیر وابسته به انسولین را نیز دارد. این یک آسیب شناسی خود ایمنی است که با کاهش تولید انسولین همراه است. اعتقاد بر این است که در بین تمام بیماران مبتلا به دیابت، حدود 5 درصد به این نوع بیماری مبتلا هستند. آسیب شناسی اغلب در نوجوانی خود را نشان می دهد. در مقایسه با دیابت معمولی وابسته به انسولین، با نوع MODY دیابت، نیاز بیمار به انسولین چندان زیاد نیست.
مراحل دیابت
دیابت یک آسیب شناسی است که معمولاً به تدریج ایجاد می شود. دیابت سه مرحله دارد. پارامتر اصلی که با آن می توان این مراحل را تشخیص داد غلظت گلوکز در پلاسمای خون است.
مراحل دیابت و سطح گلوکز خون
یکی دیگر از معیارهای طبقه بندی مقاومت بدن در برابر آسیب شناسی است. با در نظر گرفتن این پارامتر، می توان مراحل جبران، زیر جبران و جبران نشده را تشخیص داد. یکی از ویژگی های مرحله جبران نشده وجود استون در ادرار و غلظت بالای گلوکز خون است که به درمان دارویی پاسخ ضعیفی می دهد.
پیش دیابت
این وضعیت که اغلب اختلال تحمل گلوکز نامیده می شود، با سطوح مرزی غلظت گلوکز در خون مشخص می شود. این هنوز یک آسیب شناسی کامل یا یکی از مراحل آن نیست، اما می تواند در طول زمان منجر به دیابت شود. یعنی پیش آگهی معمول برای ایجاد پیش دیابت دیابت کامل است.
پیش آگهی دیابت
پیش آگهی تا حد زیادی به مرحله آسیب شناسی و شکل دیابت بستگی دارد. پیش آگهی همچنین آسیب شناسی دیابت همزمان را در نظر می گیرد. روش های مدرن درمانی این امکان را فراهم می کند که سطح قند خون را به طور کامل عادی کند، یا در صورت عدم امکان، عمر بیمار را تا حد امکان طولانی تر کند. یکی دیگر از عواملی که بر پیش آگهی تأثیر می گذارد، وجود برخی عوارض است.
عوارض
DM به خودی خود خطرناک نیست. اول از همه، عوارض آن خطرناک است و بنابراین بیماری باید به موقع درمان شود. عوارض در دیابت غیر وابسته به انسولین می تواند به ویژه خطرناک باشد.
عقیده ای وجود دارد که عوارض دیابت فقط به مشکلات پاها، تورم آنها و بروز زخم روی آنها محدود می شود. اما در واقع، سطوح بالای گلوکز بر کل سیستم گردش خون تأثیر می گذارد و باعث ایجاد تعدادی از عوارض مرتبط می شود. در نتیجه، تقریباً همه اندام ها رنج می برند و اول از همه:
- اعصاب،
- مغز،
- کلیه ها،
- کشتی ها،
- قلب،
- چشم ها،
عواقب دیابت اغلب می تواند شامل عوارض زیر باشد:
- کمای دیابتی؛
- کمای هیپراسمولار؛
- آنسفالوپاتی؛
- افتالموپاتی؛
- نفروپاتی؛
- پلی نوروپاتی؛
- درماتیت؛
- آنژیوپاتی؛
- کتواسیدوز؛
- سندرم پای دیابتی ناشی از اختلالات میکروسیرکولاسیون خون در اندام تحتانی؛
- ناتوانی جنسی در مردان؛
- ناباروری در زنان؛
- افسردگی و روان پریشی
عارضه ای مانند کمای دیابتی که ناشی از هیپوگلیسمی یا هیپرگلیسمی است، به ویژه برای زندگی بیمار خطرناک است.
از عوارض دیابت نیز می توان به اختلال در سیستم ایمنی اشاره کرد که در نتیجه بدن در برابر عفونت های مختلف از جمله عفونت های بسیار خطرناک مانند سل آسیب پذیرتر می شود.
کتواسیدوز
کتواسیدوز عارضه ای است که در آن محصولات متابولیسم چربی، اجسام کتون، در بدن تجمع می یابند. کتواسیدوز اغلب در افراد دیابتی با آسیب شناسی، صدمات یا سوءتغذیه همزمان رخ می دهد. کتواسیدوز منجر به اختلال در بسیاری از عملکردهای حیاتی بدن می شود و نشانه ای برای بستری شدن در بیمارستان است.
هیپوگلیسمی
هیپوگلیسمی عارضه ای است که در آن میزان گلوکز به طور غیر طبیعی در خون پایین است. از آنجایی که گلوکز مهم ترین منبع انرژی برای سلول ها است، این وضعیت عملکرد بسیاری از اندام ها و در درجه اول مغز را تهدید می کند. به طور معمول، مقدار آستانه ای که زیر آن هیپوگلیسمی تشخیص داده می شود 3.3 میلی مول در لیتر است.
بحران های هیپوگلیسمی معمولاً با موارد دیابت ملیتوس وابسته به انسولین همراه است. آنها می توانند با استرس، الکل یا داروهای کاهش دهنده گلوکز تحریک شوند. روش اصلی مبارزه با هیپوگلیسمی، مصرف سریع محصولات حاوی قند (قند، عسل) است. اگر بیمار هوشیاری خود را از دست داده باشد، باید ویتامین B1 را به صورت زیر جلدی و سپس وریدی با محلول گلوکز 40 درصد تزریق کرد. یا آماده سازی گلوکاگون به صورت عضلانی تجویز می شود.
کمای هیپراسمولار
این وضعیت اغلب در افراد مسن مبتلا به دیابت شیرین غیر وابسته به انسولین رخ می دهد و با کم آبی شدید همراه است. کما معمولاً با پلی اوری طولانی مدت پیش می آید. این بیماری اغلب در افراد مسن ظاهر می شود زیرا با افزایش سن احساس تشنگی اغلب از بین می رود و بیمار با نوشیدن مایعات از دست رفته را جبران نمی کند. کمای هیپراسمولار یک نشانه حیاتی برای درمان بیمارستانی است.
رتینوپاتی
رتینوپاتی شایع ترین عارضه دیابت است. علت آسیب شناسی بدتر شدن خون رسانی به شبکیه است. این فرآیند اغلب نواحی دیگر چشم را تحت تأثیر قرار می دهد. ایجاد آب مروارید اغلب مشاهده می شود. در بیماران دیابتی، هر سال بیماری احتمال رتینوپاتی را 8 درصد افزایش می دهد. پس از 20 سال بیماری، تقریباً هر دیابتی از یک سندرم مشابه رنج می برد. خطر رتینوپاتی ایجاد کوری، خونریزی های احتمالی چشم و جدا شدن شبکیه است.
پلی نوروپاتی
پلی نوروپاتی اغلب باعث از دست دادن حساسیت پوست (درد و درجه حرارت)، به طور عمده در اندام ها می شود. این به نوبه خود منجر به تشکیل زخم هایی می شود که به سختی التیام می یابند. علائم پلی نوروپاتی بی حسی اندام ها یا احساس سوزش در آنها است. این پدیده ها معمولاً در شب تشدید می شوند.
پای دیابتی
اختلالات گردش خون ناشی از دیابت به شدت در مناطق دورتر از قلب احساس می شود. در انسان، چنین مناطقی پاها هستند. سندرم پای دیابتی شامل ایجاد فرآیندهای چرکی و نکروزه، زخم ها و آسیب شناسی بافت استخوانی در ناحیه پا است. در موارد پیشرفته پاتولوژی، تنها روش درمانی ممکن است قطع پا باشد.
جلوگیری
دیابت معمولاً به دلیل سبک زندگی غیرمنطقی، رژیم غذایی نامناسب و عدم فعالیت بدنی ایجاد می شود. بنابراین، افراد مسن، به ویژه آنهایی که ممکن است به تمایل ارثی به دیابت مشکوک باشند، باید به طور مداوم بر سبک زندگی و سلامت خود نظارت داشته باشند، به طور منظم تحت آزمایش قرار گیرند و به یک درمانگر مراجعه کنند.
این یک بیماری مزمن غدد درون ریز است. تظاهرات متابولیک اصلی دیابت افزایش سطح گلوکز (قند) در خون است. گلوکز منبع انرژی برای تمام سلول های بدن است. اما در غلظت های بالا این ماده خاصیت سمی پیدا می کند. دیابت ملیتوس منجر به آسیب به عروق خونی، بافت عصبی و سایر سیستم های بدن می شود. عوارض ایجاد می شود - نوروپاتی، آب مروارید، نفروپاتی، رتینوپاتی و تعدادی از شرایط دیگر. تظاهرات دیابت هم با سطح بالای گلوکز خون و هم با ایجاد عوارض دیررس بیماری همراه است.
علائم اولیه دیابت
اولین علائم دیابت معمولاً با افزایش سطح قند خون همراه است. به طور معمول، این شاخص در خون مویرگی در معده خالی از 5.5 میلی مول در لیتر تجاوز نمی کند و در طول روز - 7.8 میلی مول در لیتر. اگر متوسط سطح قند روزانه بیش از 9-13 میلی مول در لیتر شود، بیمار ممکن است اولین شکایات را تجربه کند.
اول ظاهر می شود تکرر و تکرر ادرار. مقدار ادرار در 24 ساعت همیشه بیش از 2 لیتر است. علاوه بر این، برای رفتن به توالت باید چندین بار در شب از خواب برخیزید. حجم زیاد ادرار آزاد شده به دلیل وجود گلوکز در آن است. قند زمانی که غلظت آن در خون 9-11 میلی مول در لیتر باشد از طریق کلیه ها از بدن خارج می شود. روزی روزگاری پزشکان حتی دیابت را بر اساس طعم ادرار تشخیص می دادند. شکر آب را از جریان خون از طریق دیواره مویرگ های کلیوی بیرون می کشد - این به اصطلاح "دیورز اسمزی" است. در نتیجه یک بیمار دیابتی هم در روز و هم در شب ادرار زیادی تولید می کند.
بدن مایعات را از دست می دهد و ممکن است رشد کند کم آبی بدن. پوست صورت و بدن خشک می شود، خاصیت ارتجاعی آن از بین می رود. لب ها "خشک" هستند، بیمار کمبود بزاق، "خشکی" در دهان را احساس می کند. بیماران معمولاً احساس تشنگی شدید می کنند. شما می خواهید به طور مداوم مشروب بنوشید، از جمله در شب. گاهی اوقات حجم مایع نوشیده شده بیش از 3، 4 یا حتی 5 لیتر در روز است. سلایق سلیقه هر کس متفاوت است. متأسفانه بسیاری از افراد مبتلا به دیابت که از تشخیص خود اطلاعی ندارند، آب میوه، نوشیدنی های شیرین و آب گازدار مصرف می کنند و در نتیجه شرایط خود را تشدید می کنند. تشنگی یک واکنش تدافعی در یک موقعیت معین است. البته برای کاهش حجم ادرار نمی توان از نوشیدن خودداری کرد. اما بهتر است آب خالص یا چای بدون شیرینی بنوشید.
گلوکز در خون تجمع می یابد، در ادرار خارج می شود، اما نمی تواند وارد سلول ها شود. این بدان معناست که بافت ها انرژی مورد نیاز خود را دریافت نمی کنند. به همین دلیل، سلول ها اطلاعات مربوط به گرسنگی و کمبود مواد مغذی را به مغز ارسال می کنند. در نتیجه یک بیمار دیابتی اشتها ممکن است به شدت افزایش یابد، می خورد و حتی مقدار زیادی غذا سیر نمی شود.
بنابراین اولین و کاملاً مشخص علائم دیابت تشنگی، خشکی پوست، خشکی دهان، افزایش اشتها و حجم زیاد ادرار در روز است.
سطح بالای گلوکز خون، افزایش تجزیه بافت چربی و کم آبی در دیابت تأثیر منفی بر مغز دارد. در نتیجه، گروه دیگری از علائم اولیه، اما نه خاص، دیابت ظاهر می شود. اینها عبارتند از خستگی، خستگی، تحریک پذیری، نوسانات خلقی مکرر، ناتوانی در تمرکز و کاهش توانایی کار. همه این علائم دیابت در همان ابتدای بیماری رخ می دهد، اما می تواند با هر بیماری دیگری نیز رخ دهد. این علائم برای تشخیص دیابت اهمیت کمی دارند.
دیابت شیرین تنها با افزایش سطح گلوکز خون مشخص نمی شود. نشانه مهم دیگر این است دامنه زیاد نوسانات در غلظت قند خون. بنابراین، در یک فرد سالم، حداقل و حداکثر مقدار قند خون در روز کمتر از 1-2 واحد متفاوت است. یک بیمار دیابتی ممکن است سطح قند 3 میلی مول در لیتر و 15 میلی مول در لیتر در همان روز داشته باشد. گاهی اوقات تفاوت بین مقادیر حتی بیشتر است. می توان نشانه اولیه دیابت همراه با تغییر شدید غلظت قند خون را در نظر گرفت تاری دید موقت. بدتر شدن بینایی ممکن است چند دقیقه، ساعت یا روز طول بکشد، سپس حدت بینایی طبیعی بازیابی می شود.
علائم دیابت مرتبط با آسیب به اندام ها و سیستم ها
دیابت شیرین، به ویژه نوع 2، اغلب برای مدت طولانی ناشناخته می ماند. بیماران شکایتی ندارند یا به آنها توجه نمی کنند. متأسفانه، گاهی اوقات علائم اولیه دیابت توسط متخصصان پزشکی نادیده گرفته می شود. در نتیجه، اولین نشانه های آشکار بیماری ممکن است نشانه های آسیب دائمی به اندام ها و بافت ها، یعنی عوارض دیررس دیابت باشد.
چه کسانی می توانند مشکوک به این بیماری باشند؟ کسانی که علائم دارند آسیب متقارن به اعصاب حسی دست ها یا پاها، پاها. در این شرایط، بیمار از بی حسی و سردی انگشتان، احساس «غاز خزیدن»، کاهش حساسیت و گرفتگی عضلات آزار میدهد. تظاهرات این علائم به ویژه در هنگام استراحت، در شب معمول است. وجود آسیب به بافت عصبی با بروز عارضه دیگری همراه است - سندرم پای دیابتی.
پای دیابتی که نیاز به درمان محافظه کارانه دارد
این حالت با زخم های طولانی مدت غیر التیام نیافته، زخم ها و ترک های پا ظاهر می شود. متأسفانه گاهی اوقات دیابت برای اولین بار توسط جراح در بیمار با چنین علائمی تشخیص داده می شود. این سندرم اغلب باعث قانقاریا و قطع عضو می شود.
از دست دادن مداوم بیناییهمچنین ممکن است اولین علامت مشاهده شده دیابت به دلیل آب مروارید یا آسیب دیابتی به عروق فوندوس باشد.
لازم به ذکر است که در پس زمینه دیابت شیرین ایمنی کاهش می یابد. این بدان معناست که زخمها و خراشها زمان بیشتری برای بهبود دارند و فرآیندهای عفونی و عوارض بیشتر رخ میدهند. هر بیماری شدیدتر است: سیستیت با التهاب لگن کلیه پیچیده می شود، سرماخوردگی با برونشیت یا ذات الریه پیچیده می شود. عفونت قارچی ناخن، پوست و غشاهای مخاطی نیز به دلیل نقص ایمنی موجود، اغلب با دیابت همراه است.
علائم انواع مختلف دیابت
شایع ترین انواع دیابت عبارتند از دیابت نوع 1، نوع 2 و دیابت بارداری. دیابت نوع 1با کمبود انسولین در بدن همراه است. اغلب در کودکان و جوانان زیر 30 سال رخ می دهد. این نوع دیابت با کاهش شدید وزن بدن در پس زمینه افزایش اشتها مشخص می شود. یک فرد زیاد غذا می خورد، اما بیش از 10 درصد وزن خود را از دست می دهد. در بیماران مبتلا به دیابت نوع 1، بسیاری از محصولات تجزیه بافت چربی - اجسام کتون - تشکیل می شود. هوای بازدم و ادرار بوی مشخصه استون را به دست می آورند. هرچه این بیماری زودتر شروع شود، شروع آن روشن تر است. همه شکایات به طور ناگهانی ظاهر می شوند، وضعیت به شدت بدتر می شود. بنابراین، این بیماری به ندرت ناشناخته می ماند.
قند دیابت 2این نوع معمولاً افراد بالای 40 سال را تحت تأثیر قرار می دهد، اغلب زنان دارای وزن اضافی. بیماری پنهان است. این به دلیل عدم حساسیت بافت به انسولین خود ایجاد می شود. یکی از علائم اولیه بیماری کاهش شدید دوره ای قند خون - هیپوگلیسمی است. بیمار احساس لرزش در بدن و انگشتان، ضربان قلب سریع و گرسنگی شدید می کند. فشار خونش بالا می رود و عرق سرد می ریزد. چنین اپیزودهایی هم با معده خالی و هم بعد از غذا خوردن، به ویژه پس از خوردن غذاهای شیرین امکان پذیر است. در افرادی که علائم عدم حساسیت بافتی به انسولین دارند نیز می توان به دیابت قندی مشکوک شد. چنین علائمی شامل رسوب چربی اضافی در اطراف کمر، فشار خون بالا، سطح بالای کلسترول، تری گلیسیرید و اسید اوریک در خون است. نشانه پوستی دیابت نوع 2 را می توان آکانتوز نیگریکانس در نظر گرفت - لکه های خشن پوست تیره رنگ در مکان هایی که پوست ساییده می شود.

آکانتوز سیاه در دیابت شیرین
دیابت بارداریدر یک زن در دوران بارداری ظاهر می شود. نشانه های آن بزرگ بودن کودک از جمله بر اساس سونوگرافی، پیری زودرس جفت، ضخامت بیش از حد آن، سقط جنین، مرده زایی و ناهنجاری های جنینی است. دیابت بارداری در زنان بعد از 30-25 سالگی که اضافه وزن دارند و سابقه خانوادگی دارند، قابل انتظار است.
علائم خاص دیابت در کودکان
کودکان مبتلا به دیابت معمولاً افزایش وزن و قد را متوقف می کنند. در نوزادان، ادرار وقتی روی پوشک خشک میشود، لکههای سفیدی بر جای میگذارد.
علائم خاص دیابت در زنان
برای زنان مبتلا به دیابت، نشانه اولیه ممکن است خارش ناحیه تناسلی خارجی و برفک دهان طولانی مدت و مداوم باشد. زنان مبتلا به دیابت نوع 2 پنهان می توانند تحت درمان طولانی مدت سندرم تخمدان پلی کیستیک و ناباروری قرار بگیرند. آنها همچنین با رشد موهای زائد در صورت و بدن مشخص می شوند.
علائم خاص دیابت در مردان
در مردان، اولین علامت دیابت ممکن است ناتوانی جنسی باشد.
با اولین علائم دیابت چه کنیم؟
اگر علائم دیابت تشخیص داده شود، پزشک سایر بیماری ها را با شکایات مشابه (دیابت بی مزه، دیابت نفروژنیک، هیپرپاراتیروئیدیسم و غیره) حذف می کند. در مرحله بعد، معاینه برای تعیین علت دیابت و نوع آن انجام می شود. در برخی موارد معمولی این کار دشوار نیست، اما گاهی اوقات نیاز به بررسی اضافی است.
اگر مشکوک هستید که خود یا بستگانتان دیابت دارید، باید فوراً در موسسات پزشکی معاینه شوید. به یاد داشته باشید که هر چه زودتر دیابت تشخیص داده شود و درمان شروع شود، پیش آگهی سلامتی بیمار بهتر است. برای کمک، می توانید با یک پزشک عمومی، درمانگر یا متخصص غدد تماس بگیرید. برای تعیین سطح قند خون خود یک آزمایش انجام خواهید داد.
شما نباید به اندازه گیری با دستگاه خود نظارتی - گلوکومتر تکیه کنید. خوانش های او برای تشخیص بیماری به اندازه کافی دقیق نیست. برای تعیین غلظت گلوکز در آزمایشگاه از روش های آنزیمی دقیق تری استفاده می شود: گلوکز اکسیداز و هگزوکیناز. برای ایجاد و تایید تشخیص دیابت، اندازه گیری مکرر قند در ساعات مختلف روز یا آزمایش تحمل گلوکز خوراکی ممکن است مورد نیاز باشد. این یک تست استرس با استفاده از 75 گرم گلوکز است. در سراسر جهان، تجزیه و تحلیل هموگلوبین گلیکوزیله برای تشخیص اهمیت فزاینده ای پیدا می کند. این شاخص سطح قند خون را نه در حال حاضر، بلکه در 3-4 ماه گذشته مشخص می کند. تشخیص دیابت زمانی ایجاد می شود که مقدار هموگلوبین گلیکوزیله بیش از 6.5٪ باشد.
متخصص غدد Tsvetkova I.G.
دیابت یکی از شایع ترین بیماری هایی است که تمایل به افزایش بروز و خراب کردن آمار دارد. علائم دیابت یک شبه ظاهر نمی شود، این روند مزمن است، با افزایش و بدتر شدن اختلالات غدد درون ریز و متابولیک. درست است، شروع دیابت نوع 1 به طور قابل توجهی با مرحله اولیه نوع 2 متفاوت است.
در میان تمام آسیب شناسی های غدد درون ریز، دیابت با اطمینان حرف اول را می زند و بیش از 60 درصد از موارد را تشکیل می دهد. علاوه بر این، آمارهای ناامید کننده نشان می دهد که 1/10 از "دیابتی ها" را کودکان تشکیل می دهند.
احتمال ابتلا به این بیماری با افزایش سن افزایش می یابد و در نتیجه هر ده سال اندازه گروه دو برابر می شود. این به دلیل افزایش امید به زندگی، بهبود روش های تشخیص زودهنگام، کاهش فعالیت بدنی و افزایش تعداد افرادی است که اضافه وزن دارند.
انواع دیابت
بسیاری از مردم در مورد بیماری مانند دیابت بی مزه شنیده اند. به طوری که خواننده متعاقباً بیماری هایی به نام "دیابت" را اشتباه نگیرد، احتمالاً توضیح تفاوت های آنها مفید خواهد بود.
دیابت بی مزه
دیابت بی مزه یک بیماری غدد درون ریز است که در نتیجه عفونت های عصبی، بیماری های التهابی، تومورها، مسمومیت ها رخ می دهد و در اثر نارسایی و گاهی ناپدید شدن کامل ADH-وازوپرسین (هورمون ضد ادرار) ایجاد می شود.

این تصویر بالینی بیماری را توضیح می دهد:
- خشکی مداوم مخاط دهان، تشنگی باورنکردنی (فردی می تواند تا 50 لیتر آب در 24 ساعت بنوشد، معده را به اندازه های بزرگ بکشد).
- دفع مقدار زیادی ادرار سبک غیر غلیظ با وزن مخصوص کم (1000-1003).
- کاهش وزن فاجعه بار، ضعف، کاهش فعالیت بدنی، اختلالات دستگاه گوارش؛
- تغییرات مشخصه در پوست (پوست پوستی)؛
- آتروفی فیبرهای عضلانی، ضعف سیستم عضلانی؛
- ایجاد سندرم کم آبی در غیاب مصرف مایعات برای بیش از 4 ساعت.
از نظر درمان کامل، این بیماری دارای پیش آگهی نامطلوب است، ظرفیت کار به طور قابل توجهی کاهش می یابد.
آناتومی و فیزیولوژی مختصر
یک اندام جفت نشده، پانکراس، یک عملکرد ترشحی مختلط را انجام می دهد. قسمت بیرونی آن ترشح خارجی را انجام می دهد و آنزیم های دخیل در فرآیند هضم را تولید می کند. بخش غدد درون ریز، که مأموریت ترشح داخلی را بر عهده دارد، هورمون های مختلفی تولید می کند، از جمله - انسولین و گلوکاگون آنها در تضمین قوام قند در بدن انسان کلیدی هستند.

بخش غدد درون ریز غده توسط جزایر لانگرهانس نشان داده شده است که شامل موارد زیر است:
- سلول های A که یک چهارم فضای کل جزایر را اشغال می کنند و محل تولید گلوکاگون محسوب می شوند.
- سلول های B که تا 60٪ از جمعیت سلولی را اشغال می کنند، انسولین را سنتز و انباشته می کنند، مولکول آن پلی پپتیدی از دو زنجیره است که حامل 51 اسید آمینه در یک توالی مشخص است. توالی باقی مانده اسیدهای آمینه برای هر نماینده از جانوران متفاوت است، با این حال، در رابطه با ساختار ساختاری انسولین، خوک ها به انسان نزدیک هستند، به همین دلیل است که پانکراس آنها در درجه اول برای تولید انسولین در مقیاس صنعتی استفاده می شود.
- سلول های D تولید کننده سوماتوستاتین؛
- سلول هایی که پلی پپتیدهای دیگر تولید می کنند.
بنابراین، نتیجه گیری خود را نشان می دهد:آسیب به پانکراس و جزایر لانگرهانس، به ویژه، مکانیسم اصلی است که تولید انسولین را مهار می کند و باعث ایجاد فرآیند پاتولوژیک می شود.
انواع و اشکال خاص بیماری
کمبود انسولین منجر به اختلال در ثبات قند (3.3-5.5 میلی مول در لیتر) می شود.و به شکل گیری یک بیماری ناهمگن به نام دیابت شیرین (DM) کمک می کند:
- فقدان کامل انسولین (کمبود مطلق) شکل می گیرد وابسته به انسولینفرآیند پاتولوژیک، که به عنوان دیابت نوع I (IDDM)؛
- کمبود انسولین (کمبود نسبی)، که باعث اختلال در متابولیسم کربوهیدرات در مرحله اولیه می شود، به آرامی اما مطمئنا منجر به ایجاد می شود. غیر وابسته به انسولیندیابت شیرین (NIDDM) که نامیده می شود دیابت نوع دوم

به دلیل اختلال در استفاده بدن از گلوکز و در نتیجه افزایش آن در سرم خون (هیپرگلیسمی) که در اصل مظهر بیماری است، به مرور زمان علائم دیابت ظاهر می شود. ، یک اختلال کلی در فرآیندهای متابولیک در تمام سطوح. تغییرات قابل توجه در تعامل هورمونی - متابولیک در نهایت تمام سیستم های عملکردی بدن انسان را در فرآیند پاتولوژیک درگیر می کند که یک بار دیگر ماهیت سیستمیک بیماری را نشان می دهد. سرعت پیشرفت بیماری به میزان کمبود انسولین بستگی دارد که در نهایت انواع دیابت را تعیین می کند.
علاوه بر دیابت نوع 1 و نوع 2، انواع خاصی از این بیماری وجود دارد:
- دیابت ثانویهناشی از التهاب حاد و مزمن پانکراس (پانکراتیت)، نئوپلاسم های بدخیم در پارانشیم غده، سیروز کبدی. تعدادی از اختلالات غدد درون ریز همراه با تولید بیش از حد آنتاگونیست های انسولین (آکرومگالی، بیماری کوشینگ، فئوکروموسیتوم، بیماری تیروئید) منجر به ایجاد دیابت ثانویه می شود. بسیاری از داروهایی که برای مدت طولانی استفاده می شوند اثر دیابت زا دارند: دیورتیک ها، برخی از داروهای ضد فشار خون و هورمون ها، داروهای ضد بارداری خوراکی و غیره.
- دیابت در زنان باردار (بارداری)ناشی از تأثیر متقابل عجیب هورمون های مادر، کودک و جفت است. پانکراس جنین که انسولین خود را تولید می کند، شروع به مهار تولید انسولین توسط غده مادر می کند که در نتیجه این شکل خاص در دوران بارداری شکل می گیرد. با این حال، با کنترل مناسب، دیابت بارداری معمولا پس از زایمان از بین می رود. متعاقباً، در برخی موارد (تا 40٪) در زنان با سابقه بارداری مشابه، این واقعیت می تواند توسعه دیابت نوع دوم (در عرض 6-8 سال) را تهدید کند.
چرا بیماری "شیرین" رخ می دهد؟
بیماری «شیرین» یک گروه نسبتاً «مختلط» از بیماران را تشکیل میدهد، بنابراین آشکار میشود که IDDM و «برادر» غیروابسته به انسولین آن از نظر ژنتیکی منشا متفاوتی دارند. شواهدی مبنی بر ارتباط بین دیابت وابسته به انسولین و ساختارهای ژنتیکی سیستم HLA (مجموعه اصلی سازگاری بافتی)، به ویژه با برخی از ژنهای جایگاههای ناحیه D وجود دارد. برای NIDDM، چنین رابطه ای مشاهده نشد.

برای ایجاد دیابت نوع I، استعداد ژنتیکی به تنهایی کافی نیست، مکانیسم بیماری زایی توسط عوامل تحریک کننده ایجاد می شود:
- کمبود مادرزادی جزایر لانگرهانس؛
- تأثیر نامطلوب محیط خارجی؛
- استرس، استرس عصبی؛
- آسیب های تروماتیک مغزی؛
- بارداری؛
- فرآیندهای عفونی با منشاء ویروسی (آنفولانزا، اوریون، عفونت سیتومگالوویروس، Coxsackie)؛
- تمایل به پرخوری مداوم، که منجر به رسوب چربی اضافی می شود.
- سوء استفاده از فرآورده های شیرینی پزی (آنهایی که دندان شیرین دارند بیشتر در معرض خطر هستند).
قبل از پرداختن به علل دیابت نوع دوم، بهتر است روی یک موضوع بسیار بحث برانگیز صحبت کنیم: چه کسی بیشتر از مردان رنج می برد یا زنان؟
مشخص شده است که در حال حاضر این بیماری در فدراسیون روسیه بیشتر در زنان رخ می دهد، اگرچه در قرن نوزدهم دیابت یک "امتیاز" برای جنس مرد بود. به هر حال، در حال حاضر در برخی از کشورهای آسیای جنوب شرقی وجود این بیماری در مردان غالب تلقی می شود.
شرایط مستعد ابتلا به دیابت نوع دوم عبارتند از:

- تغییرات در ساختار ساختاری پانکراس در نتیجه فرآیندهای التهابی و همچنین ظاهر کیست ها، تومورها، خونریزی ها.
- سن پس از 40 سال؛
- اضافه وزن (مهمترین عامل خطر برای NIDDM!)
- بیماری های عروقی ناشی از فرآیند آترواسکلروتیک و فشار خون شریانی؛
- در زنان، بارداری و تولد کودک با وزن بدن بالا (بیش از 4 کیلوگرم)؛
- داشتن بستگان مبتلا به دیابت؛
- استرس روانی-عاطفی قوی (تحریک بیش از حد آدرنال).
علل بیماری انواع دیابت در برخی موارد منطبق است (استرس، چاقی، تأثیر عوامل خارجی)، اما شروع این روند در دیابت نوع 1 و نوع 2 متفاوت است، علاوه بر این، IDDM استان کودکان و جوانان است و افراد غیر وابسته به انسولین افراد مسن را ترجیح می دهند.
ویدئو: مکانیسم های ایجاد دیابت نوع دوم
چرا اینقدر میخوای بنوشی؟
علائم مشخصه دیابت شیرین، صرف نظر از نوع و شکل، می تواند به شرح زیر باشد:


بنابراین، علائم کلی دیابت می تواند مشخصه هر شکلی از بیماری باشد، با این حال، برای اینکه خواننده گیج نشود، همچنان لازم است ویژگی های ذاتی یک یا نوع دیگری را مورد توجه قرار دهد.
دیابت نوع یک "امتیاز" جوانان است
IDDM با شروع حاد (هفته ها یا ماه ها) مشخص می شود.علائم دیابت نوع I مشخص است و با علائم بالینی معمولی برای این بیماری آشکار می شود:
- کاهش وزن ناگهانی؛
- تشنگی غیرطبیعی، فرد به سادگی نمی تواند مست شود، اگرچه سعی می کند این کار را انجام دهد (پلی دیپسی).
- مقدار زیادی ادرار دفع شده (پلی یوری)؛
- بیش از حد قابل توجه غلظت گلوکز و اجسام کتون در سرم خون (کتواسیدوز). در مرحله اولیه، زمانی که بیمار ممکن است هنوز از مشکلات خود آگاه نباشد، ایجاد کمای دیابتی (کتواسیدوز، هیپرگلیسمی) کاملا محتمل است - وضعیتی که بسیار تهدید کننده زندگی است، بنابراین انسولین درمانی در اسرع وقت تجویز می شود. به محض مشکوک شدن به دیابت).

در بیشتر موارد، پس از استفاده از انسولین، فرآیندهای متابولیک جبران می شود.نیاز بدن به انسولین به شدت کاهش می یابد، و یک "بازیابی" موقت رخ می دهد. با این حال، این حالت بهبودی کوتاه مدت نباید باعث آرامش بیمار یا پزشک شود، زیرا پس از مدتی بیماری دوباره به خود یادآوری می کند. نیاز به انسولین ممکن است با افزایش مدت بیماری افزایش یابد، اما، به طور کلی، در غیاب کتواسیدوز، از 0.8-1.0 U/kg تجاوز نمی کند.
علائمی که نشان دهنده ایجاد عوارض دیررس دیابت (رتینوپاتی، نفروپاتی) است ممکن است بعد از 5-10 سال ظاهر شود. علل اصلی مرگ ناشی از IDDM عبارتند از:
- نارسایی نهایی کلیه، که نتیجه گلومرولواسکلروز دیابتی است.
- اختلالات قلبی عروقی از عوارض بیماری زمینه ای هستند که نسبت به اختلالات کلیوی کمتر اتفاق می افتد.
بیماری یا تغییرات مرتبط با سن؟ (دیابت نوع دوم)
NIDDM طی چندین ماه و حتی سالها ایجاد می شود.زمانی که مشکلی ایجاد می شود، فرد آنها را نزد متخصصان مختلف (متخصص پوست، متخصص زنان، متخصص مغز و اعصاب...) می برد. بیمار حتی مشکوک نیست که بیماری های مختلف از نظر او: فورونکولوز، خارش پوست، عفونت های قارچی، درد در اندام تحتانی نشانه های دیابت نوع دوم هستند. اغلب، NIDDM به طور کاملاً تصادفی (معاینه پزشکی سالانه) یا به دلیل اختلالاتی که خود بیماران به تغییرات مرتبط با سن نسبت می دهند، کشف می شود: "بینایی کاهش یافته است"، "چیزی در کلیه ها اشتباه است"، "پاها در اطاعت نمی شوند". همه"… . بیماران به شرایط خود عادت می کنند و دیابت به آهستگی به پیشرفت خود ادامه می دهد و همه سیستم ها و در درجه اول رگ های خونی را تحت تأثیر قرار می دهد تا زمانی که فرد از سکته مغزی یا حمله قلبی «بیفتد».
NIDDM با یک سیر پایدار و آهسته، معمولاً بدون تمایل به کتواسیدوز مشخص می شود.
درمان دیابت نوع 2 معمولاً با رژیمی شروع می شود که کربوهیدرات های آسان هضم (تصفیه شده) را محدود می کند و استفاده از داروهای کاهنده قند (در صورت لزوم) را محدود می کند. در صورتی که بیماری تا مرحله عوارض شدید پیش رفته باشد یا مقاومت به داروهای خوراکی وجود داشته باشد، انسولین تجویز می شود.
علت اصلی مرگ در بیماران مبتلا به NIDDM پاتولوژی قلبی عروقی ناشی از دیابت است. به عنوان یک قاعده، این یا.
ویدئو: 3 نشانه اولیه دیابت
درمان های دیابت شیرین
اساس اقدامات درمانی با هدف جبران دیابت با سه اصل اصلی ارائه می شود:

- جبران کمبود انسولین؛
- تنظیم اختلالات غدد درون ریز و متابولیک؛
- پیشگیری از دیابت، عوارض آن و درمان به موقع آنها.
اجرای این اصول بر اساس 5 موقعیت اصلی انجام می شود:
- تغذیه برای دیابت نقش "اولین ویولن" را بازی می کند.
- سیستمی از تمرینات بدنی، به اندازه کافی و به صورت فردی انتخاب شده، از رژیم غذایی پیروی می کند.
- داروهای کاهنده قند عمدتاً برای درمان دیابت نوع 2 استفاده می شوند.
- انسولین درمانی در صورت لزوم برای NIDDM تجویز می شود، اما در مورد دیابت نوع 1 ضروری است.
- آموزش بیماران برای نظارت بر خود (مهارت خون گیری از انگشت، استفاده از گلوکومتر، تجویز انسولین بدون کمک).
کنترل آزمایشگاهی بالای این موقعیت ها میزان جبران را پس از موارد زیر نشان می دهد:
| شاخص ها | درجه خوبی از جبران خسارت | رضایتبخش | بد |
|---|---|---|---|
| سطح گلوکز ناشتا (mmol/l) | 4,4 – 6,1 | 6,2 – 7,8 | Ø 7.8 |
| میزان قند خون 2 ساعت بعد از غذا (mmol/l) | 5,5 – 8,0 | 8,1-10,0 | Ø 10.0 |
| درصد هموگلوبین گلیکوزیله (HbA1، %) | 8,0 – 9,5 | Ø 10.0 | |
| کلسترول تام سرم (mmol/l) | 5,2 – 6,5 | Ø 6.5 | |
| سطح تری گلیسیرید (mmol/l) | 1,7 – 2,2 | Ø 2.2 |
نقش مهم رژیم غذایی در درمان NIDDM
تغذیه برای دیابت، حتی برای افراد دور از دیابت، جدول شماره 9 بسیار شناخته شده است. در حالی که در بیمارستان برای هر بیماری، هر از چند گاهی می توانید در مورد غذای مخصوص که همیشه در قابلمه های جداگانه قرار می گیرد، شنیده باشید. رژیم های دیگر و پس از یک کلمه عبور مشخص داده می شود: "من جدول نهم را دارم." همه اینها به چه معناست؟ این رژیم اسرارآمیز چه تفاوتی با بقیه دارد؟
نباید اشتباه کرد که مراقب یک دیابتی است که "فرنی" خود را با خود می برد، که آنها از تمام لذت های زندگی محروم هستند. رژیم غذایی دیابت با رژیم غذایی افراد سالم تفاوت چندانی ندارد، بیماران مقدار مورد نیاز کربوهیدرات (60%)، چربی (24%) و پروتئین (16%) را دریافت می کنند.

تغذیه برای دیابت شامل جایگزینی قندهای تصفیه شده در غذاها با کربوهیدرات هایی است که به آرامی تجزیه می شوند. شکری که در فروشگاه ها برای همه فروخته می شود و محصولات شیرینی پزی بر اساس آن در دسته غذاهای ممنوعه قرار می گیرند. در این میان، زنجیره خرده فروشی، علاوه بر نان دیابتی که اغلب در هنگام انتخاب محصولات نانوایی با آن مواجه می شویم، شیرین کننده هایی (فروکتوز)، آب نبات، کلوچه، وافل و بسیاری دیگر از شیرینی ها را در اختیار این افراد قرار می دهد که باعث تولید «هورمون های شادی» می شود. اندورفین).
در مورد تعادل تغذیه، همه چیز در اینجا سخت است: یک دیابتی لزوماً باید مقدار مورد نیاز ویتامین ها و پکتین ها را مصرف کند، که باید حداقل 40 گرم باشد. در روز
ویدئو: دکتر در مورد تغذیه برای دیابت
فعالیت بدنی کاملاً فردی
فعالیت بدنی برای هر بیمار به صورت جداگانه توسط پزشک معالج با در نظر گرفتن نکات زیر انتخاب می شود:

- سن؛
- علائم دیابت؛
- شدت فرآیند پاتولوژیک؛
- وجود یا عدم وجود عوارض.
فعالیت بدنی تجویز شده توسط پزشک و انجام شده توسط "بخش" باید باعث "سوزاندن" کربوهیدرات ها و چربی ها بدون انسولین شود. دوز آن، که برای جبران اختلالات متابولیک ضروری است، به میزان قابل توجهی کاهش می یابد، که نباید فراموش شود، زیرا با جلوگیری از افزایش، می توانید یک اثر نامطلوب داشته باشید. فعالیت بدنی کافی باعث کاهش گلوکز می شود، دوز تجویز شده انسولین مقدار باقی مانده را تجزیه می کند و در نتیجه سطح قند را به زیر مقادیر قابل قبول کاهش می دهد (هیپوگلیسمی).
بدین ترتیب، دوز انسولین و فعالیت بدنی نیاز به توجه بسیار دقیق و محاسبه دقیق دارد.به طوری که با تکمیل یکدیگر، با هم از حد پایین پارامترهای آزمایشگاهی نرمال عبور نکنیم.
ویدئو: مجموعه ژیمناستیک برای دیابت
یا شاید داروهای مردمی را امتحان کنید؟
درمان دیابت نوع 2 اغلب با جستجوی خود بیمار برای درمان های عامیانه همراه است که می تواند روند را کاهش دهد و زمان مصرف اشکال دارویی را تا حد امکان به تاخیر بیندازد. شما می توانید یک شخص را درک کنید، زیرا هیچ کس نمی خواهد احساس حقارت کند و خود را محکوم به وابستگی به قرص یا (حتی بدتر) به تزریق مداوم انسولین کند.
علیرغم این واقعیت که اجداد دور ما عملاً از این بیماری اطلاعی نداشتند، داروهای مردمی برای درمان دیابت وجود دارد، اما نباید فراموش کنیم که دم کرده و جوشانده تهیه شده از گیاهان مختلف کمک کننده است.استفاده از درمان های خانگی دیابت، بیمار را از رعایت رژیم غذایی، نظارت بر قند خون، مراجعه به پزشک و رعایت تمام توصیه های او رها نمی کند.

برای مبارزه با این آسیب شناسی در خانه، از داروهای مردمی نسبتاً شناخته شده استفاده می شود:
- پوست و برگ توت سفید؛
- دانه ها و پوسته های جو دوسر؛
- پارتیشن گردویی;
- برگ بو؛
- دارچین؛
- بلوط;
- گزنه;
- قاصدک.
وقتی رژیم غذایی و داروهای مردمی دیگر کمکی نمی کند...
داروهای موسوم به نسل اول که در اواخر قرن گذشته به طور گسترده شناخته شده بودند (بوکاربان، اورانیل، بوتامید و غیره) در خاطره ها ماندگار شدند و داروهای نسل جدید (دیونیل، مانینیل، مینی دیاب، گلیورنورم) جایگزین آنها شدند. که 3 گروه اصلی داروهای دیابت تولید شده توسط صنعت داروسازی را تشکیل می دهند.

متخصص غدد تصمیم می گیرد که کدام دارو برای یک بیمار خاص مناسب است.زیرا نمایندگان هر گروه، علاوه بر نشانه اصلی - دیابت شیرین، دارای موارد منع مصرف و عوارض جانبی زیادی هستند. و برای اینکه بیماران خوددرمانی نکنند و به صلاحدید خود تصمیم به استفاده از این داروها برای دیابت نداشته باشند، چندین مثال گویا را بیان می کنیم.
مشتقات سولفونیل اوره
در حال حاضر، مشتقات سولفونیل اوره نسل دوم تجویز می شود که از 10 ساعت تا 24 ساعت عمل می کند. بیماران معمولاً آنها را 2 بار در روز، نیم ساعت قبل از غذا مصرف می کنند.
این داروها در موارد زیر کاملاً منع مصرف دارند:

علاوه بر این، استفاده از داروها در این گروه ممکن است ایجاد واکنش های آلرژیک را تهدید کند که با موارد زیر ظاهر می شود:
- خارش پوست و کهیر، گاهی اوقات به ادم Quincke می رسد.
- اختلالات دستگاه گوارش؛
- تغییرات در خون (کاهش سطح پلاکت ها و لکوسیت ها)؛
- اختلال احتمالی در توانایی های عملکردی کبد (یرقان ناشی از کلستاز).
عوامل ضد هیپرگلیسمی از خانواده بیگوانیدها
بیگوانیدها (مشتقات گوانیدین) به طور فعال برای درمان دیابت نوع 2 استفاده می شوند و اغلب سولفونامیدها را به آنها اضافه می کنند. آنها برای استفاده در بیماران چاق بسیار منطقی هستند، با این حال، برای افراد مبتلا به آسیب شناسی کبد، کلیه و قلبی عروقی، استفاده از آنها به شدت محدود است، و به داروهای ملایم تر از همان گروه مانند متفورمین BMS یا مهارکننده های α-گلوکزید (گلوکوبای) روی می آورند. که مانع جذب کربوهیدرات ها در روده کوچک می شود.

استفاده از مشتقات گوانیدین در موارد دیگر بسیار محدود است، که با برخی از توانایی های "مضر" آنها (انباشته شدن لاکتات در بافت ها، منجر به اسیدوز لاکتیک) همراه است.
موارد زیر منع مصرف مطلق برای استفاده از بیگوانین ها در نظر گرفته می شوند:
- IDDM (دیابت نوع 1)؛
- کاهش وزن قابل توجه؛
- فرآیندهای عفونی، صرف نظر از مکان؛
- مداخلات جراحی؛
- بارداری، زایمان، شیردهی؛
- حالات کماتوز؛
- آسیب شناسی کبد و کلیه؛
- گرسنگی اکسیژن؛
- (2-4 درجه) با اختلال بینایی و عملکرد کلیه؛
- و فرآیندهای نکروز؛
- گردش خون ضعیف در اندام تحتانی به دلیل پاتولوژی های مختلف عروقی.
درمان با انسولین
 با توجه به مطالب فوق، مشخص می شود که استفاده از انسولین، درمان اصلی دیابت نوع 1، تمام شرایط اورژانسی و عوارض شدید دیابت است. NIDDM فقط در مواردی که اشکال نیاز به انسولین دارند، نیاز به تجویز این درمان دارد، زمانی که اصلاح با روش های دیگر اثر مورد نظر را نمی دهد.
با توجه به مطالب فوق، مشخص می شود که استفاده از انسولین، درمان اصلی دیابت نوع 1، تمام شرایط اورژانسی و عوارض شدید دیابت است. NIDDM فقط در مواردی که اشکال نیاز به انسولین دارند، نیاز به تجویز این درمان دارد، زمانی که اصلاح با روش های دیگر اثر مورد نظر را نمی دهد.
انسولینهای مدرن که تککفایت نامیده میشوند، دو گروه را نشان میدهند:
- اشکال دارویی یکنواخت ماده انسولین انسانی (نیمه سنتزی یا نوترکیب DNA) که بدون شک مزیت قابل توجهی نسبت به داروهای منشاء خوک دارند. آنها عملا هیچ منع مصرف یا عوارض جانبی ندارند.
- انسولین های تک کفایتی که از پانکراس خوک به دست می آیند. این داروها در مقایسه با انسولین های انسانی نیاز به افزایش دوز دارو تا حدود 15 درصد دارند.
دیابت به دلیل عوارض خطرناک است
با توجه به اینکه دیابت با آسیب به بسیاری از اندام ها و بافت ها همراه است، تظاهرات آن تقریباً در تمام سیستم های بدن دیده می شود. عوارض دیابت شیرین عبارتند از:

جلوگیری
اقدامات برای پیشگیری از دیابت بر اساس علل ایجاد کننده آن است. در این مورد، توصیه می شود در مورد پیشگیری از آترواسکلروز، از جمله مبارزه با اضافه وزن، عادات بد و اعتیاد به مواد غذایی صحبت کنید.

پیشگیری از عوارض دیابت شامل جلوگیری از ایجاد شرایط پاتولوژیک ناشی از خود دیابت است. تصحیح گلوکز در سرم خون، پیروی از رژیم غذایی، فعالیت بدنی کافی و پیروی از توصیه های پزشک به تاخیر در به تاخیر انداختن عواقب این بیماری نسبتا وحشتناک کمک می کند.
ویدئو: دیابت در برنامه "مالاخوف +".
روز بخیر، دوستان عزیز! در شرایط پزشکی ما و در دسترس بودن اینترنت، شما باید خودتان به بسیاری از مسائل پی ببرید. برای اینکه در انبوه اطلاعات سردرگم نشوید منبعی معتبر و دقیق از متخصص به شما پیشنهاد می کنم.
بیایید در مورد علائم و نشانه های اولیه دیابت در بزرگسالان صحبت کنیم، اولین تظاهرات روی پوست و سایر اندام های بیماری اولیه چیست. امیدوارم پس از مطالعه مقاله پاسخ جامعی برای سوالات خود دریافت کنید.
چگونه اولین علائم دیابت را بشناسیم؟
علائم اولیه دیابت می تواند در هر سنی ظاهر شود. تشخیص و شروع درمان به موقع تنها با دانستن تظاهرات اولیه بیماری امکان پذیر است. مطمئنم که می دانید دیابت انواع مختلفی دارد، مثلاً دیابت جوانان و دیابت بزرگسالان یا افراد مسن. در پزشکی، آنها اغلب به دو دسته تقسیم می شوند: دیابت نوع 1 یا 2. اما انواع بسیار بیشتری از آنچه فکر می کنید وجود دارد.
و اگرچه علل این نوع دیابت متفاوت است، اما تظاهرات اولیه یکسان است و با اثر افزایش سطح گلوکز خون همراه است. در سرعت ظهور دیابت نوع 1 یا 2، درجه شدت تفاوت وجود دارد، اما علائم اصلی یکسان خواهد بود.
دیابت نوع 2که اغلب به دلیل عدم حساسیت به انسولین ایجاد می شود، می تواند برای مدت طولانی عملاً بدون علامت باشد. هنگامی که در این نوع، در نتیجه کاهش ذخایر پانکراس، کمبود هورمون انسولین ایجاد می شود، تظاهرات دیابت بارزتر می شود، که فرد را مجبور به کمک پزشکی می کند.
اما در این زمان، متأسفانه، عوارض عروقی بزرگ، گاهی غیرقابل برگشت، از قبل ایجاد شده بود. برای جلوگیری از عوارض به موقع پیدا کنید.
علائم اولیه دیابت
بیایید شایع ترین و اصلی ترین تظاهرات دیابت شیرین را در بزرگسالان در نظر بگیریم.
تشنگی و تکرر ادرار
مردم شروع به شکایت از خشکی و طعم فلزی در دهان و همچنین تشنگی می کنند. آنها می توانند 3-5 لیتر مایع در روز بنوشند. یکی از اولین علائم دیابت تکرر ادرار است که ممکن است در شب افزایش یابد.

این علائم دیابت با چیست؟ واقعیت این است که وقتی سطح قند خون به طور متوسط از 10 میلی مول در لیتر فراتر رود، آن (قند) شروع به عبور از ادرار می کند و آب را با خود می برد. بنابراین، بیمار زیاد ادرار می کند و اغلب، بدن دچار کم آبی می شود و مخاط خشک و تشنگی ظاهر می شود. یک مقاله جداگانه - خواندن آن را توصیه می کنم.
هوس شیرینی به عنوان یک علامت
برخی از افراد اشتهای بیشتری دارند و اغلب کربوهیدرات بیشتری می خواهند. این ممکن است به دو دلیل باشد.
- اولین دلیل انسولین اضافی (دیابت نوع 2) است که مستقیماً بر اشتها تأثیر می گذارد و آن را افزایش می دهد.
- دلیل دوم "گرسنگی" سلول ها است. از آنجایی که گلوکز منبع اصلی انرژی برای بدن است، اگر وارد سلول نشود، که هم با کمبود و هم با عدم حساسیت به انسولین امکان پذیر است، گرسنگی در سطح سلولی رخ می دهد.
علائم دیابت روی پوست (عکس)
علامت بعدی دیابت که یکی از اولین علائمی است که ظاهر می شود خارش پوست به خصوص پرینه است. فرد مبتلا به دیابت اغلب مستعد ابتلا به بیماری های عفونی پوستی است: فورونکولوز، بیماری های قارچی.
پزشکان بیش از 30 نوع درماتوز را توصیف کرده اند که می تواند در دیابت رخ دهد. آنها را می توان به سه گروه تقسیم کرد:
- اولیه - ناشی از اختلالات متابولیک (گزانتوماتوز، نکروبیوز، تاول های دیابتی و درماتوپاتی ها و غیره)
- ثانویه - هنگامی که به عفونت باکتریایی یا قارچی متصل می شود
- مشکلات پوستی در طول درمان دارویی، یعنی واکنش های آلرژیک و نامطلوب
درماتوپاتی دیابتی -شایعترین تظاهرات پوستی دیابت قندی است که به صورت پاپولهایی در سطح جلوی ساق پا، به رنگ قهوهای و به اندازه 12-5 میلیمتر ظاهر میشود. با گذشت زمان، آنها به نقاط آتروفیک رنگدانه ای تبدیل می شوند که می توانند بدون هیچ اثری ناپدید شوند. هیچ درمانی وجود ندارد. در عکس زیر علائم دیابت به شکل درموپاتی روی پوست وجود دارد.

حباب دیابتییا پمفیگوس به ندرت به عنوان تظاهرات دیابت روی پوست رخ می دهد. به طور خود به خود و بدون قرمزی در انگشتان، دست ها و پاها ایجاد می شود. تاول ها در اندازه های مختلف هستند و مایع شفاف است و عفونی نشده است. آنها معمولاً بدون ایجاد اسکار در عرض 2-4 هفته بهبود می یابند. عکس نمونه ای از مثانه دیابتی را نشان می دهد.

زانتوماهنگامی رخ می دهد که متابولیسم لیپید مختل می شود، که اغلب با دیابت همراه است. به هر حال، نقش اصلی را افزایش تری گلیسیرید، و نه کلسترول، همانطور که برخی معتقدند، ایفا می کند. پلاک های مایل به زرد روی سطوح خم کننده اندام ها ایجاد می شوند، علاوه بر این، این پلاک ها می توانند روی صورت، گردن و پوست سینه ایجاد شوند.

نکروبیوز لیپویدیکابه ندرت به عنوان علامت دیابت روی پوست ظاهر می شود. مشخصه آن تخریب چربی کانونی کلاژن است. بیشتر اوقات در دیابت نوع 1 بسیار قبل از شروع علائم آشکار رخ می دهد. این بیماری در هر سنی ممکن است رخ دهد، اما اغلب در سنین 15 تا 40 سال و عمدتا در زنان رخ می دهد.
ضایعات بزرگ روی پوست پاها مشاهده می شود. با لکههای صورتی مایل به آبی شروع میشود، که سپس به پلاکهای بیضی شکل و به وضوح مشخص میشوند. قسمت مرکزی کمی فرو رفته است و لبه آن بالاتر از پوست سالم است. سطح صاف است، اما ممکن است در لبه ها پوسته شود. گاهی اوقات یک زخم در مرکز وجود دارد که می تواند دردناک باشد.

در حال حاضر هیچ درمانی وجود ندارد. از پمادهایی استفاده کنید که میکروسیرکولاسیون و متابولیسم لیپید را بهبود می بخشد. تزریق کورتیکواستروئیدها، انسولین یا هپارین در ناحیه آسیب دیده اغلب کمک می کند. گاهی اوقات از لیزر درمانی استفاده می شود.
خارش پوستو همچنین نورودرماتیت می تواند مدت ها قبل از شروع دیابت رخ دهد. تحقیقات نشان می دهد که ممکن است بین ۲ ماه تا ۷ سال طول بکشد. بسیاری از مردم بر این باورند که خارش پوست در دیابت آشکار شایع است، اما مشخص شده است که در دیابت نهفته شدیدترین و پایدارتر است.

اغلب چین های شکمی، نواحی کشاله ران، چاله های آرنج و حفره بین گلوتئال خارش دارند. معمولا فقط یک طرف خارش دارد.
ضایعات پوستی قارچی در دیابت
کاندیدیازیس که معمولاً به عنوان برفک دهان شناخته می شود، یک مشکل بسیار رایج در دیابت است که شاید بتوان گفت یک علامت تهدید کننده است. اساساً پوست تحت تأثیر قارچ های این جنس قرار می گیرد کاندیداآلبیکنسبیشتر در افراد مسن و بیماران بسیار چاق رخ می دهد. در چین های بزرگ پوست، بین انگشتان دست و پا، روی غشاهای مخاطی دهان و اندام تناسلی موضعی است.
ابتدا یک نوار سفید لایه شاخی لایه بردار در چین ظاهر می شود، سپس ترک و فرسایش ظاهر می شود. فرسایش ها در مرکز صاف، به رنگ قرمز مایل به آبی و دارای حاشیه سفید در اطراف محیط هستند. به زودی، به اصطلاح "ریزش ها" به شکل جوش ها و وزیکول ها در نزدیکی کانون اصلی ظاهر می شوند. آنها خود را جاسازی می کنند و همچنین به فرسایش تبدیل می شوند که مستعد ادغام فرآیند هستند.

تایید تشخیص ساده است - کشت مثبت برای کاندیدیازیس، و همچنین شناسایی بصری قارچ ها در طول معاینه میکروسکوپی. درمان شامل درمان نواحی آسیب دیده با الکل یا محلول های آبی متیلن بلو، سبز درخشان، مایع Castellani و پمادهای حاوی اسید بوریک است.
پمادهای ضد قارچ و داروهای خوراکی نیز تجویز می شود. درمان تا زمانی که نواحی تغییر یافته به طور کامل ناپدید شوند و یک هفته دیگر برای تثبیت نتیجه ادامه می یابد.
مشکلات دندانی
یکی از علائم آشکار دیابت اولیه ممکن است مشکلات دندانی و همچنین استوماتیت مکرر و بیماری پریودنتال باشد. این مشکلات در پس زمینه آلودگی با قارچ های مخمر از جنس کاندیدا و همچنین افزایش جمعیت فلور بیماری زا در دهان به دلیل کاهش خواص محافظتی بزاق ایجاد می شود.
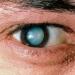
علائم دیابت و بینایی
تغییر در وزن بدن
علائم دیابت می تواند شامل کاهش وزن یا برعکس افزایش وزن باشد. کاهش وزن شدید و غیرقابل توضیح با کمبود مطلق انسولین رخ می دهد که در دیابت نوع 1 رخ می دهد.

در دیابت نوع 2، انسولین خود شما بیش از حد کافی است و فرد فقط با گذشت زمان وزن اضافه می کند، زیرا انسولین نقش یک هورمون آنابولیک را ایفا می کند که ذخیره چربی را تحریک می کند.
سندرم خستگی مزمن در دیابت
به دلیل اختلال در متابولیسم کربوهیدرات، فرد احساس خستگی مداوم را تجربه می کند. کاهش عملکرد هم با گرسنگی سلولی و هم با اثرات سمی قند اضافی بر بدن همراه است.
اینها علائم اولیه دیابت هستند و گاهی اوقات مهم نیست که چه نوع دیابتی است. تفاوت فقط در میزان افزایش این علائم و درجه شدت خواهد بود. چگونه درمان کنیم و در ادامه مطلب با ما همراه باشید.
با گرمی و مراقبت، متخصص غدد لبدوا دیلیارا ایلگیزوونا
- الکتروتراپی: علائم و موارد منع مصرف الکتروتراپی
- الکتروتراپی - درمان با استفاده از الکتروتراپی فعلی در فیزیوتراپی
- درمان عفونت های مقاربتی
- سارکوئیدوز - علل، علائم، درمان، داروهای مردمی
- اگر پانکراتیت دارید چه بخورید؟
- سیاتیک - التهاب عصب سیاتیک: علل، علائم و درمان چرا سیاتیک مزمن درمان نمی شود
- محصولات پاک کننده کبد
- آزمایش قند خون: طبیعی، دیابت و پیش دیابت
- تمرینات برای پوکی استخوان در قسمت های مختلف ستون فقرات
- تغذیه برای سرطان رحم
- چرا درد در پرینه رخ می دهد؟
- علل آب مروارید چشم روشهای بازیابی بینایی پس از جراحی
- انواع آبسه، علائم، درمان و عوارض آن دوره های آبسه
- چه چیزی باعث دیابت شیرین می شود: علل، درمان، پیشگیری، پیامدها
- درمان سندرم التهاب و درد آزاردهنده در پرینه در مردان
- زاویه اپی گاستر منفرد مشخصه آن است
- ید در بدن انسان
- تبخال - انواع، علائم و علل
- خارش ناشی از بیماری کلیوی تحریک کلیه
- تظاهرات پوستی بیماری کلیوی تحریک کلیه