ஒருவேளை எச்.ஐ.வி. எச்.ஐ.வி உடனான நவீன உலகில் எத்தனை பேர் வாழ்கிறார்கள், அவர்கள் அதை விரைவாக கண்டுபிடித்து, நவீன மருத்துவத்தைப் பயன்படுத்துகிறார்கள் மற்றும் அனைத்து பரிந்துரைகளையும் பின்பற்றுகிறார்கள்? அவர்கள் எதிலிருந்து இறக்கிறார்கள்? எச்.ஐ.வி தொற்று கண்டறியும் முறைகள்
இது தானாக நடக்கவில்லை என்பது தெளிவாகிறது. ரஷ்ய சுகாதாரத்தில் எச்.ஐ.வி தடுப்பு மற்றும் கட்டுப்பாடு முன்னுரிமைகளில் ஒன்றாகும். கடந்த 10 ஆண்டுகளில், சுகாதார அமைச்சகத்தால் செயல்படுத்தப்பட்ட மாநில திட்டம் ரஷ்யாவை உலகின் முன்னணி நாடுகளின் குழுவிற்குள் கொண்டு வந்துள்ளது, அங்கு குழந்தைகளுக்கு எச்.ஐ.வி பரவுவது நடைமுறையில் நிறுத்தப்பட்டது.
எச்.ஐ.வி நோயால் பாதிக்கப்பட்ட ஒருவர் என்ன வகையான உதவியை எதிர்பார்க்கலாம்? உங்கள் நோயறிதலை எவ்வாறு ஏற்றுக்கொள்வது மற்றும் மகிழ்ச்சியான குடும்பத்தை உருவாக்குவது சாத்தியமா? இதுகுறித்து ஏஐஎஃப் தெரிவித்துள்ளது அலெக்ஸி லகோவ், வெளிநாட்டு உறவுகளுக்கான துணை இயக்குனர், இலாப நோக்கற்ற கூட்டாண்மை "ஈ.வி.ஏ.", எச்.ஐ.வி நோயாளிகள் உள்ள குடும்பங்களுக்கு உதவுதல்.
வாழ்க்கைக்கான பாதை
யூலியா நிகோலேவா, ஏஐஎஃப்: அலெக்ஸி, நேர்மறை எச்ஐவி பரிசோதனையைப் பெற்ற ஒருவர் என்ன செய்ய வேண்டும்?
அலெக்ஸி லகோவ்:முதலில், உண்மையில் ஒரு நோய் இருக்கிறதா என்பதை நீங்கள் கண்டுபிடிக்க வேண்டும் (தவறான-நேர்மறையான சோதனை முடிவுகளும் ஏற்படுகின்றன). இதைச் செய்ய, ஒவ்வொரு பிராந்தியத்திலும் அமைந்துள்ள எய்ட்ஸ் தடுப்பு மற்றும் கட்டுப்பாட்டு மையத்தை நீங்கள் தொடர்பு கொள்ள வேண்டும். அருகிலுள்ள மையத்தின் முகவரியை o-spide.ru போர்ட்டலில் "எங்கே தொடர்பு கொள்ள வேண்டும்" பிரிவில் காணலாம். நோயறிதலை உறுதிப்படுத்திய பிறகு, அவருக்கு உகந்த சிகிச்சையைத் தேர்ந்தெடுப்பதற்காக நோயாளியின் நிலையை இன்னும் விரிவாக மதிப்பிடுவதற்கு ஒரு பரிசோதனை பரிந்துரைக்கப்படுகிறது. இதற்கு ஆன்டிரெட்ரோவைரல் மருந்துகள் பயன்படுத்தப்படுகின்றன. அவை உடலில் எச்.ஐ.வி வைரஸின் இனப்பெருக்கத்தை இரத்தத்தில் கண்டறிய முடியாத அளவுக்கு அடக்குகின்றன. நோயாளியின் வாழ்க்கை முன்கணிப்பு எச்.ஐ.வி இல்லாதவர்களுக்கு சமமாக இருக்கும்.
- இப்போது எச்ஐவியால் மக்கள் இறக்கவில்லை என்று மாறிவிடும்?
நோயறிதலை புறக்கணிப்பது மற்றும் வேண்டுமென்றே சிகிச்சையை மறுப்பது மட்டுமே மரணத்திற்கு வழிவகுக்கும். சிகிச்சை பெற்றவர்கள் ஆரோக்கியமானவர்களாக நீண்ட காலம் வாழ்கிறார்கள். அவர்கள் வழக்கமான பரிசோதனைகளுக்கு உட்படுத்தப்படுவதற்கு நன்றி (வருடத்திற்கு இரண்டு முறையாவது), எச்.ஐ.வி-பாசிட்டிவ் நபர்கள் நோய்வாய்ப்படாதவர்களை விட தங்கள் ஆரோக்கியத்தை இன்னும் சிறப்பாக கவனித்துக்கொள்கிறார்கள்!
- ஆனால் மருந்துகள் மிகவும் விலை உயர்ந்ததா?
ரஷ்யாவில், எச்.ஐ.வி சிகிச்சை முற்றிலும் இலவசம். 2017 ஆம் ஆண்டு முதல், தேவைப்படுபவர்களுக்கு வழங்குவதற்காக, சுகாதார அமைச்சகம் மீண்டும் மருந்துகளை மையப்படுத்தப்பட்ட கொள்முதல் முறைக்கு மாற்றியுள்ளது. இந்த நடவடிக்கைக்கு நன்றி, அத்துடன் எதிர்காலத்தில் அமைச்சகத்தால் தயாரிக்கப்படும் நோயாளி பதிவேட்டை உருவாக்குவதன் மூலம், சிகிச்சையுடன் எச்.ஐ.வி நோயாளிகளின் கவரேஜை கணிசமாக அதிகரிக்க முடியும். இதற்கான நிதி அடுத்த ஆண்டுக்கான பட்ஜெட்டில் ஏற்கனவே ஒதுக்கப்பட்டுள்ளது.
வயலில் தனியாக...
- ஆயினும்கூட, சமூகம் பெரும்பாலும் அத்தகையவர்களை சிறந்த முறையில் நடத்துவதில்லை.
இது முழு அறியாமை. நவீன மருந்துகள் வைரஸ் சுமையை பூஜ்ஜியமாகக் குறைக்கும் என்பதே உண்மை. அதாவது, எச்.ஐ.வி-பாசிட்டிவ் நபர் இனி யாருக்கும் தொற்றுவதில்லை.
ஆனால் ஒரு நபர் தனது சொந்த உணர்ச்சிகளை எவ்வாறு சமாளிக்க முடியும்? நோயறிதலைக் கேட்டவுடன், பலர் அதிர்ச்சியை அனுபவிக்கிறார்கள் மற்றும் வாழ்க்கையில் ஆர்வத்தை இழக்கிறார்கள்.
உங்கள் நோயறிதலை ஏற்றுக்கொண்டு அதனுடன் வாழ கற்றுக்கொள்ள வேண்டும். எச்.ஐ.வி தொற்று உள்ளவர்களுக்கு சுய உதவிக் குழுக்கள் உதவுகின்றன - அவை சமூக வலைப்பின்னல்களிலும், பொது அமைப்புகளின் அடிப்படையிலும், சில எய்ட்ஸ் மையங்களிலும் காணப்படுகின்றன. எச்.ஐ.வி மற்றும் இந்த நோயறிதலுடன் வாழக் கற்றுக்கொண்ட "சக ஆலோசகர்களால்" உளவியல் மற்றும் உணர்ச்சிபூர்வமான ஆதரவும் வழங்கப்படுகிறது.
- குடும்பம் மற்றும் குழந்தைகளை வைத்திருக்க விரும்பும் இளைஞர்கள் அடிக்கடி எச்.ஐ.வி.
மற்றும் இது மிகவும் சாத்தியம்! ஆன்டிரெட்ரோவைரல் சிகிச்சையை எடுத்துக் கொண்டால், ஆரோக்கியமான குழந்தையைப் பெறலாம். சரியான நேரத்தில் கீமோபிரோபிலாக்ஸிஸ் தொடங்குவது, தாயிடமிருந்து குழந்தைக்கு எச்ஐவி பரவும் அபாயத்தை கிட்டத்தட்ட பூஜ்ஜியமாகக் குறைக்கலாம். சுகாதார அமைச்சினால் பிரதிநிதித்துவப்படுத்தப்படும் ரஷ்யா, பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து குழந்தைகளுக்கு எச்.ஐ.வி பரவுவதைத் தடுப்பதற்கான சர்வதேச திட்டங்களை மிகவும் தீவிரமாக ஆதரிக்கிறது. இந்த திட்டங்கள் உண்மையில் வேலை. இதோ ஒரு உண்மை: எச்.ஐ.வி பாதித்த பெண்களின் எண்ணிக்கை ஆண்டுதோறும் 10% அதிகரிக்கிறது, ஆனால் எச்.ஐ.வி உள்ள குழந்தைகளின் எண்ணிக்கை இல்லை. எச்.ஐ.வி தொற்று உள்ள தாய்மார்கள் தாய்ப்பால் கொடுக்க முடியாது என்பதால், அவர்களுக்கு இலவச ஃபார்முலா உணவு வழங்கப்படுகிறது. மேலும், எச்.ஐ.வி தொற்று உள்ள குழந்தைகள் தீவிரமாக குடும்பங்களுக்குள் எடுக்கத் தொடங்கினர். உஸ்ட்-இசோராவில் உள்ள குடியரசுக் கட்சியின் மருத்துவ தொற்று நோய்கள் மருத்துவமனையில் எச்.ஐ.வி தொற்று உள்ள குழந்தைகளுக்கான ஒரு துறை உள்ளது - இது ஒரு அனாதை இல்லம் போன்றது. கிட்டத்தட்ட நோயாளிகள் யாரும் இல்லை - 100 க்கும் மேற்பட்ட குழந்தைகள் வளர்ப்பு பெற்றோரைக் கண்டறிந்துள்ளனர்.
உதவி "AiF"
எச்.ஐ.வி நோய்த்தொற்றின் மேலும் பரவலைக் குறைக்க மற்றும் குழந்தைகளுக்கு எச்.ஐ.வி பரவுவதை அகற்ற, ரஷ்ய சுகாதார அமைச்சகம் ARV தடுப்புக்கான கவரேஜை அதிகரிக்க திட்டங்களை உருவாக்கி செயல்படுத்தி வருகிறது. தாயிடமிருந்து குழந்தைக்கு எச்.ஐ.வி தொற்று செங்குத்தாக பரவும் ஆபத்து ரஷ்ய கூட்டமைப்பில் 2% ஆகக் குறைந்துள்ளது, எனவே, 98% வழக்குகளில், ஆரோக்கியமான குழந்தைகள் எச்.ஐ.வி-பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து பிறக்கிறார்கள்.நோயாளி கதைகள்
குறைந்தபட்சம் விண்வெளிக்கு
யாரோஸ்லாவா மெட்வெடேவ், 40 வயது:
சரியாக முடிவடையாத அதே கதை என்னிடம் இருந்தது. நான் பல ஆண்டுகளாக மருந்துகளை பயன்படுத்தினேன். 2010 இல் நான் என் வாழ்க்கையை மாற்ற முடிவு செய்தேன். அப்போது எனக்கு 34 வயது. ஹெபடைடிஸுக்கு முன்பு எனக்கு சிகிச்சை அளித்த மாவட்ட மருத்துவ மனையின் தொற்று நோய் மருத்துவரிடம் இருந்து எனது நோயைப் பற்றி அறிந்தேன். அவள் என்னை எய்ட்ஸ் மையத்திற்கு அனுப்பினாள். நான் கிளினிக்கை விட்டு வெளியே வந்ததும் கண்ணீர் விட்டு அழுதேன். நான் தெருவில் நடந்தேன், எனக்கு என்ன தவறு என்று என் நெற்றியில் எழுதப்பட்டதைப் போல உணர்ந்தேன், அனைவருக்கும் அது புரிந்தது. நான் என் அம்மாவை அழைத்தேன், அவள் என்னை ஆதரித்து என்னை அமைதிப்படுத்தினாள். நான் எய்ட்ஸ் மையத்தில் பதிவு செய்தேன், ஒவ்வொரு ஆறு மாதங்களுக்கும் பரிசோதனைக்குச் சென்றேன், ஆனால் எனக்கு இன்னும் சிகிச்சை பரிந்துரைக்கப்படவில்லை. மேலும் 2013 இல் எனக்கு NP "E.V.A" இல் வேலை கிடைத்தது. இப்போது நான் திட்டங்களில் ஒன்றின் ஒருங்கிணைப்பாளராக இருக்கிறேன், நான் உளவியல் மற்றும் சமூக பணி நிறுவனத்தில் 3 ஆம் ஆண்டு மாணவன். சமீபத்தில் நான் காதலித்தவரை திருமணம் செய்துகொண்டேன். நாங்கள் சந்தித்தவுடன், எனக்கு எச்ஐவி தொற்று இருப்பதாக நான் அவரிடம் ஒப்புக்கொண்டேன். அவர் என்னை நேசிப்பதால் அவர் கவலைப்படவில்லை என்று அவர் கூறினார், நாங்கள் ஒரே நாளில் இறந்துவிடுவோம், அது என்ன வித்தியாசத்தை ஏற்படுத்துகிறது? ஆனால் நான் ஆன்டிரெட்ரோவைரல் சிகிச்சையை எடுக்க ஆரம்பித்தேன், ஏனென்றால் தொற்றுநோய்க்கான சிறிதளவு வாய்ப்பை என்னால் வாங்க முடியாது. அத்தகைய நோயறிதலைப் பெற்ற அனைவருக்கும் நான் சொல்ல விரும்புகிறேன்: இது வாழ்க்கையின் முடிவு அல்ல. நம் நாட்டில், 2010 முதல் எச்.ஐ.வி தொற்று அபாயகரமான நோய்களின் பட்டியலில் இருந்து விலக்கப்பட்டுள்ளது. இது ஒரு சாதாரண நாள்பட்ட மந்தமான நோய். ஒரு நபர் மருத்துவரிடம் சென்று மருந்துகளை எடுத்துக் கொண்டால், அவர் எச்.ஐ.வி தொற்று இல்லாத நபராக வாழ்கிறார். எனக்கு எச்.ஐ.வி இருப்பது உங்களுக்குத் தெரியாவிட்டால், மற்ற எல்லா சுகாதார அளவுருக்களின் அடிப்படையிலும் நீங்கள் என்னை விண்வெளிக்கு அனுப்பலாம்.
பிளஸ் டூ மைனஸ்
அனஸ்தேசியா மொகினா, 30 வயது:
நான் 2010 இல் நோயறிதலைப் பற்றி அறிந்தேன். அதற்கு ஆறு மாதங்களுக்கு முன்பு, என் மனிதனுக்கு எச்.ஐ.வி. இது சற்றும் எதிர்பாராதது. எங்கே என்று நீண்ட நேரம் யோசித்தோம். சில ஆண்டுகளுக்கு முன்பு சில விசித்திரமான கலைஞர்களிடமிருந்து அவர் பச்சை குத்தியபோது அவர் பாதிக்கப்பட்டிருக்கலாம் என்று அவர்கள் முடிவு செய்தனர். அவர் எய்ட்ஸ் மையத்தில் பதிவு செய்யச் சென்றார், நான் அங்கு பரிசோதனை செய்யச் சென்றேன். முதல் பகுப்பாய்வு எதையும் காட்டவில்லை. ஆறு மாதங்களுக்குப் பிறகு அது நேர்மறையாக மாறியது. நானும் சுயஉதவி குழுக்களுக்கு செல்ல ஆரம்பித்தேன், அது எனக்கு மிகவும் உதவியாக இருந்தது. நாங்கள் அப்போது திருமணம் செய்துகொண்டோம் - நோய் எங்களை ஒன்றிணைத்தது. பின்னர் அவர்கள் பிரிந்தாலும். இப்போது எனக்கு எச்.ஐ.வி-நெகட்டிவ் இளைஞன் இருக்கிறார், நாங்கள் 4 ஆண்டுகளாக ஒன்றாக வாழ்கிறோம். நாங்கள் ஒரு குழந்தையைத் திட்டமிடுகிறோம். எச்.ஐ.வி-பாசிட்டிவ் நபர்களை சில வகையான தொழுநோயாளிகளைப் போல நடத்துவதற்கு எந்த காரணமும் இல்லை, நாங்கள் எல்லோரையும் போலவே அதே மக்கள்.
மகிழ்ச்சி குழந்தைகளில் உள்ளது
எலெனா இவனோவா, 29 வயது, இரண்டு மகன்கள் - 4 வயது மற்றும் 1 வயது:
போதைக்கு அடிமையான ஒரு இளைஞனை நான் சந்தித்தேன். அவர் ஒரு நாள் மருத்துவமனையில் அனுமதிக்கப்பட்டபோது, எங்கள் பரஸ்பர நண்பர்கள் என்னிடம் சொன்னார்கள், அவருக்கு எச்ஐவி இருப்பது கண்டறியப்பட்டது, எனவே நான் பரிசோதனை செய்ய வேண்டும். அப்படித்தான் எனக்கும் உடம்பு சரியில்லை என்று தெரிந்தது. எய்ட்ஸ் மையத்தில் நான் ஒரு எச்.ஐ.வி-பாசிட்டிவ் இளைஞனை சந்தித்தேன். நாங்கள் திருமணம் செய்துகொண்டோம், உண்மையில் குழந்தைகளை விரும்பினோம். கர்ப்பம் தரித்ததை அறிந்ததும், நான் மிகவும் மகிழ்ச்சியடைந்தேன். இரண்டு வயதில், குழந்தை பதிவு நீக்கப்பட்டது - அவர் முற்றிலும் ஆரோக்கியமாக மாறினார். கணவர் விபத்தில் இறந்துவிட்டார். அவள் இரண்டாவது திருமணம் செய்து கொண்டாள். உறவின் ஆரம்பத்திலேயே, எனது நோயறிதலைப் பற்றி அவரிடம் கூறினேன் (என் கணவர் எச்.ஐ.வி-எதிர்மறை), அவர் முற்றிலும் அமைதியாக பதிலளித்தார். இப்போது எங்கள் குழந்தைக்கு ஒரு வயது, அவரும் ஆரோக்கியமாக இருக்கிறார். நான் கணினி வடிவமைப்பு மற்றும் எச்.ஐ.வி-பாசிட்டிவ் நபர்களுக்கான ஆதரவு குழுக்களை ஏற்பாடு செய்கிறேன்.
எச்.ஐ.வி என்பது மனித நோயெதிர்ப்பு குறைபாடு வைரஸைக் குறிக்கும் சுருக்கமாகும், இது மனித நோயெதிர்ப்பு மண்டலத்தைத் தாக்கி, எச்.ஐ.வி தொற்றுக்கு காரணமாகிறது.
எச்.ஐ.வி நோய்த்தொற்றின் கடைசி நிலை எய்ட்ஸ் (வாங்கிய நோயெதிர்ப்பு குறைபாடு நோய்க்குறி).
எச்.ஐ.வி தொற்று மற்றும் எய்ட்ஸ்: இந்த இரண்டு நிபந்தனைகளுக்கும் இடையே உள்ள அடிப்படை வேறுபாடு என்ன?
எச்.ஐ.வி தொற்று
குணப்படுத்த முடியாத தொற்று நோய். இது நோயெதிர்ப்பு மண்டலத்தை பாதிக்கும் நீண்ட கால போக்கைக் கொண்ட மெதுவான வைரஸ் தொற்றுகளின் குழுவிற்கு சொந்தமானது.
அதாவது, நோய்வாய்ப்பட்ட நபரிடமிருந்து ஆரோக்கியமான நபரின் உடலில் நுழைந்த வைரஸ், பல ஆண்டுகளாக எந்த வகையிலும் தன்னை வெளிப்படுத்தாமல் இருக்கலாம்.
இருப்பினும், எச்.ஐ.வி நோயெதிர்ப்பு மண்டலத்தின் செல்களை படிப்படியாக அழிக்கிறது, இது மனித உடலை அனைத்து வகையான நோய்த்தொற்றுகள் மற்றும் எதிர்மறை தாக்கங்களிலிருந்து பாதுகாக்க வடிவமைக்கப்பட்டுள்ளது.
எனவே, காலப்போக்கில், நோயெதிர்ப்பு அமைப்பு "அதன் தளத்தை இழக்கிறது."
எய்ட்ஸ்
மனித நோயெதிர்ப்பு அமைப்பு நடைமுறையில் நோய்த்தொற்றுகளை எதிர்த்துப் போராட முடியாத நிலை, புற்றுநோய் செல்கள் மற்றும் பல்வேறு தீங்கு விளைவிக்கும் சுற்றுச்சூழல் காரணிகளின் வளர்ச்சியை எதிர்க்கிறது. இந்த கட்டத்தில், எந்தவொரு தொற்றும், மிகவும் பாதிப்பில்லாதது கூட, ஒரு தீவிர நோயின் வளர்ச்சிக்கு வழிவகுக்கும், பின்னர் நோயாளியின் சிக்கல்கள், மூளையழற்சி அல்லது கட்டி ஆகியவற்றிலிருந்து மரணம் ஏற்படலாம்.
நோய் பற்றிய உண்மைகள்
ஒருவேளை இப்போது எச்.ஐ.வி தொற்று பற்றி கேள்விப்படாத ஒரு பெரியவர் கூட இல்லை. இது "20 ஆம் நூற்றாண்டின் பிளேக்" என்று அழைக்கப்படுவது ஒன்றும் இல்லை. மேலும் 11 ஆம் நூற்றாண்டில் கூட, அது பாய்ச்சல் மற்றும் வரம்புகளால் முன்னேறி, ஒவ்வொரு நாளும் உலகம் முழுவதும் சுமார் 5,000 மனித உயிர்களைக் கொன்றது. இருந்தாலும், ஒரு நோயாக, எச்.ஐ.வி.க்கு இவ்வளவு நீண்ட வரலாறு இல்லை.
கடந்த நூற்றாண்டின் 70 களில் எச்.ஐ.வி தொற்று கிரகம் முழுவதும் அதன் "வெற்றி அணிவகுப்பை" தொடங்கியது என்று நம்பப்படுகிறது, எய்ட்ஸ் போன்ற அறிகுறிகளுடன் கூடிய தொற்றுநோய்களின் முதல் வெகுஜன வழக்குகள் விவரிக்கப்பட்டன.
இருப்பினும், அவர்கள் கடந்த நூற்றாண்டின் 80 களின் முற்பகுதியில் மட்டுமே அதிகாரப்பூர்வமாக எச்.ஐ.வி தொற்று பற்றி பேசத் தொடங்கினர்:
- 1981 ஆம் ஆண்டில், ஓரினச்சேர்க்கையாளர்களில் அசாதாரண நிமோசைஸ்டிஸ் நிமோனியா (ஈஸ்ட் போன்ற பூஞ்சையால் ஏற்படுகிறது) மற்றும் கபோசியின் சர்கோமா (ஒரு வீரியம் மிக்க தோல் கட்டி) ஆகியவற்றின் வளர்ச்சியை விவரிக்கும் இரண்டு கட்டுரைகள் வெளியிடப்பட்டன.
- ஜூலை 1982 இல், புதிய நோயை விவரிக்க "எய்ட்ஸ்" என்ற சொல் உருவாக்கப்பட்டது.
- மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் 1983 இல் இரண்டு சுயாதீன ஆய்வகங்களில் ஒரே நேரத்தில் கண்டுபிடிக்கப்பட்டது:
- பிரான்சில் நிறுவனத்தில். லூயிஸ் பாஸ்டர் லூக் மாண்டாக்னியர் இயக்கத்தில்
- அமெரிக்காவில் கேலோ ராபர்ட் தலைமையில் தேசிய புற்றுநோய் நிறுவனத்தில்
- 1985 ஆம் ஆண்டில், நோயாளிகளின் இரத்தத்தில் எச்.ஐ.விக்கு ஆன்டிபாடிகள் இருப்பதை தீர்மானிக்கும் ஒரு நுட்பம் உருவாக்கப்பட்டது - என்சைம்-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் மதிப்பீடு.
- 1987 ஆம் ஆண்டில், சோவியத் ஒன்றியத்தில் எச்.ஐ.வி நோய்த்தொற்றின் முதல் வழக்கு கண்டறியப்பட்டது. நோயாளி ஆப்ரிக்க நாடுகளில் மொழிபெயர்ப்பாளராகப் பணியாற்றிய ஓரினச்சேர்க்கையாளர்.
- 1988 ஆம் ஆண்டில், உலக சுகாதார நிறுவனம் டிசம்பர் 1 ஆம் தேதியை சர்வதேச எய்ட்ஸ் தினமாக அறிவித்தது.
எச்ஐவி எங்கிருந்து வந்தது? இந்த கேள்விக்கு தெளிவான பதில் இல்லை. இருப்பினும், பல கருதுகோள்கள் உள்ளன.
மனிதன் குரங்கினால் பாதிக்கப்பட்டான் என்பது மிகவும் பொதுவான கோட்பாடு. மத்திய ஆபிரிக்காவில் (காங்கோ) வாழும் குரங்குகளில் (சிம்பன்சிகள்) மனிதர்களில் எய்ட்ஸ் வளர்ச்சியை ஏற்படுத்தும் இரத்தத்தில் இருந்து ஒரு வைரஸ் தனிமைப்படுத்தப்பட்டது என்ற உண்மையை அடிப்படையாகக் கொண்டது. குரங்கின் சடலத்தை அல்லது குரங்கு கடித்த மனிதனை கசாப்பு செய்யும் போது தற்செயலான காயம் காரணமாக மனித தொற்று ஏற்பட்டிருக்கலாம்.
இருப்பினும், குரங்கு எச்.ஐ.வி ஒரு பலவீனமான வைரஸ் மற்றும் மனித உடல் ஒரு வாரத்திற்குள் அதை சமாளிக்கிறது. ஆனால் நோயெதிர்ப்பு மண்டலத்திற்கு தீங்கு விளைவிப்பதற்காக வைரஸ் ஒருவரிடமிருந்து மற்றொருவருக்கு குறுகிய காலத்திற்குள் பரவ வேண்டும். பின்னர் வைரஸ் பிறழ்கிறது (மாற்றங்கள்), மனித எச்ஐவியின் பண்புகளைப் பெறுகிறது.
மத்திய ஆபிரிக்காவின் பழங்குடியினரிடையே எச்.ஐ.வி நீண்ட காலமாக இருந்ததாக ஒரு அனுமானமும் உள்ளது. இருப்பினும், 20 ஆம் நூற்றாண்டில் அதிகரித்த இடம்பெயர்வு தொடங்கியவுடன் மட்டுமே வைரஸ் உலகம் முழுவதும் பரவியது.
புள்ளிவிவரங்கள்
ஒவ்வொரு ஆண்டும், உலகம் முழுவதும் ஏராளமான மக்கள் எச்.ஐ.வி.
எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்களின் எண்ணிக்கை
- உலகம் முழுவதும் 01/01/2013 நிலவரப்படி 35.3 மில்லியன் மக்கள்
- ரஷ்யாவில் 2013 இறுதியில் - சுமார் 780,000 பேர், 01/01/13 மற்றும் 08/31/13 க்கு இடையில் 51,190 ஆயிரம் பேர் அடையாளம் காணப்பட்டனர்
- சிஐஎஸ் நாடுகளால்(2013 இன் இறுதியில் தரவு):
- உக்ரைன் - சுமார் 350,000
- கஜகஸ்தான் - சுமார் 16,000
- பெலாரஸ் - 15,711
- மால்டோவா - 7,800
- ஜார்ஜியா - 4,094
- ஆர்மீனியா - 3,500
- தஜிகிஸ்தான் - 4,700
- அஜர்பைஜான் - 4,171
- கிர்கிஸ்தான் - சுமார் 5,000
- துர்க்மெனிஸ்தான் - நாட்டில் எச்ஐவி தொற்று இல்லை என்று அதிகாரிகள் கூறுகின்றனர்
- உஸ்பெகிஸ்தான் - சுமார் 7,800
இறப்பு
தொற்றுநோய் தொடங்கியதிலிருந்து, சுமார் 36 மில்லியன் மக்கள் எய்ட்ஸ் நோயால் இறந்துள்ளனர். மேலும், நோயாளிகளின் இறப்பு விகிதம் ஆண்டுதோறும் குறைந்து வருகிறது - வெற்றிகரமான அதிக செயலில் உள்ள ஆன்டிரெட்ரோவைரல் சிகிச்சைக்கு (HAART அல்லது ART) நன்றி.
எய்ட்ஸ் நோயால் இறந்த பிரபலங்கள்
- ஜியா காரங்கி- அமெரிக்க சூப்பர்மாடல். அவள் 1986 இல் இறந்தாள். அவள் கடுமையான போதைப் பழக்கத்தால் அவதிப்பட்டாள்.
- பிரட்டி மெர்குரி- புகழ்பெற்ற ராக் இசைக்குழு குயின் முன்னணி பாடகர். 1991 இல் இறந்தார்.
- மைக்கேல் வாஸ்ட்பால்- பிரபல டென்னிஸ் வீரர். அவர் 26 வயதில் இறந்தார்.
- ருடால்ப் நூரேவ்- உலக பாலேவின் புராணக்கதை. 1993 இல் இறந்தார்.
- ரியான் ஒயிட்- எச்.ஐ.வி தொற்று உள்ள முதல் மற்றும் மிகவும் பிரபலமான குழந்தை. அவர் ஹீமோபிலியாவால் பாதிக்கப்பட்டார் மற்றும் 13 வயதில் இரத்தமாற்றம் மூலம் எச்.ஐ.வி. சிறுவன், தனது தாயுடன் சேர்ந்து, எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்களின் உரிமைகளுக்காக வாழ்நாள் முழுவதும் போராடினார். ரியான் ஒயிட் 1990 இல் தனது 18 வயதில் எய்ட்ஸ் நோயால் இறந்தார், ஆனால் இழக்கவில்லை: அடிப்படை முன்னெச்சரிக்கைகள் எடுக்கப்பட்டால் எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்கள் அச்சுறுத்தலை ஏற்படுத்த மாட்டார்கள், மேலும் சாதாரண வாழ்க்கைக்கு உரிமை உண்டு என்பதை அவர் உலகம் முழுவதும் நிரூபித்தார்.
எய்ட்ஸ் வைரஸ்
குழந்தைகள் உட்பட ஒவ்வொரு ஆண்டும் ஆயிரக்கணக்கான உயிர்களைப் பலிவாங்கும் விஞ்ஞானிகளுக்கு ஒரு பெரிய மர்மமாகவும் அதே நேரத்தில் முழுமையாக ஆய்வு செய்யப்பட்ட வேறு எந்த வைரஸும் இல்லை. மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் மிக விரைவாக மாறுவதே இதற்குக் காரணம்: ஒரு மரபணுவிற்கு 1000 பிறழ்வுகள். எனவே, அதற்கு எதிரான பயனுள்ள மருந்து இன்னும் கண்டுபிடிக்கப்படவில்லை மற்றும் தடுப்பூசி உருவாக்கப்படவில்லை. அதேசமயம், எடுத்துக்காட்டாக, இன்ஃப்ளூயன்ஸா வைரஸ் 30 (!) குறைவாக அடிக்கடி மாறுகிறது.கூடுதலாக, வைரஸின் பல வகைகள் உள்ளன.
எச்ஐவி: அமைப்பு
எச்.ஐ.வி.யில் இரண்டு முக்கிய வகைகள் உள்ளன:- எச்ஐவி-1 அல்லது எச்ஐவி-1(1983 இல் கண்டுபிடிக்கப்பட்டது) நோய்த்தொற்றின் முக்கிய காரணியாகும். இது மிகவும் தீவிரமானது, நோயின் பொதுவான வெளிப்பாடுகளை ஏற்படுத்துகிறது. பெரும்பாலும் மேற்கு ஐரோப்பா மற்றும் ஆசியா, தெற்கு மற்றும் வட அமெரிக்கா, மத்திய ஆப்பிரிக்காவில் காணப்படுகிறது.
- எச்ஐவி-2 அல்லது எச்ஐவி-2(1986 இல் கண்டுபிடிக்கப்பட்டது) HIV-1 இன் குறைவான ஆக்கிரமிப்பு அனலாக் ஆகும், எனவே நோய் லேசானது. மிகவும் பரவலாக இல்லை: மேற்கு ஆப்பிரிக்கா, ஜெர்மனி, பிரான்ஸ், போர்ச்சுகல் ஆகிய நாடுகளில் காணப்படுகிறது.
கட்டமைப்பு
எச்.ஐ.வி- 100 முதல் 120 நானோமீட்டர் அளவு கொண்ட ஒரு கோள (கோள) துகள். வைரஸ் ஷெல் அடர்த்தியானது, இரட்டை லிப்பிட் (கொழுப்பு போன்ற பொருள்) அடுக்கு "ஸ்பைக்" உடன் உருவாகிறது, மேலும் அதன் கீழ் ஒரு புரத அடுக்கு (p-24 கேப்சிட்) உள்ளது.
காப்ஸ்யூலின் கீழ்:
- வைரஸ் ஆர்என்ஏவின் இரண்டு இழைகள் (ரிபோநியூக்ளிக் அமிலம்) - மரபணு தகவல்களின் கேரியர்
- வைரஸ் நொதிகள்: புரோட்டீஸ், இன்டர்கிரேஸ் மற்றும் டிரான்ஸ்கிரிப்டேஸ்
- p7 புரதம்
ரெட்ரோவைரஸின் மிக முக்கியமான அம்சம் ஒரு சிறப்பு நொதியின் முன்னிலையில் உள்ளது: தலைகீழ் டிரான்ஸ்கிரிப்டேஸ். இந்த நொதிக்கு நன்றி, வைரஸ் அதன் ஆர்என்ஏவை டிஎன்ஏவாக மாற்றுகிறது (அடுத்தடுத்த தலைமுறைகளுக்கு மரபியல் தகவல்களைச் சேமித்து அனுப்புவதை உறுதி செய்யும் ஒரு மூலக்கூறு), பின்னர் அது ஹோஸ்ட் செல்களில் அறிமுகப்படுத்துகிறது.
எச்.ஐ.வி: பண்புகள்
வெளிப்புற சூழலில் எச்.ஐ.வி நிலையானது அல்ல:- ஹைட்ரஜன் பெராக்சைடு, ஈதர், குளோராமைன் கரைசல், 70 0 சி ஆல்கஹால், அசிட்டோன் ஆகியவற்றின் 5% கரைசலின் செல்வாக்கின் கீழ் விரைவாக இறக்கிறது.
- உடலுக்கு வெளியே திறந்த வெளியில் சில நிமிடங்களில் இறந்துவிடும்
- +56 0 C - 30 நிமிடங்களில்
- கொதிக்கும் போது - உடனடியாக
எச்.ஐ.வி: வாழ்க்கைச் சுழற்சியின் அம்சங்கள்
எச்.ஐ.வி நோயெதிர்ப்பு மண்டலத்தின் சில உயிரணுக்களுக்கு சிறப்புத் தொடர்பு (விருப்பம்) உள்ளது - உதவி டி-லிம்போசைட்டுகள், மோனோசைட்டுகள், மேக்ரோபேஜ்கள், அத்துடன் நரம்பு மண்டலத்தின் செல்கள், இதில் சிறப்பு ஏற்பிகள் உள்ளன - சிடி 4 செல்கள். இருப்பினும், எச்.ஐ.வி மற்ற செல்களையும் பாதிக்கிறது என்று ஒரு அனுமானம் உள்ளது.நோயெதிர்ப்பு மண்டலத்தின் செல்கள் எதற்கு பொறுப்பு?
டி லிம்போசைட்டுகள்-உதவியாளர்கள் நோயெதிர்ப்பு மண்டலத்தின் கிட்டத்தட்ட அனைத்து உயிரணுக்களின் வேலையைச் செயல்படுத்துகிறார்கள், மேலும் வெளிநாட்டு முகவர்களை எதிர்த்துப் போராடும் சிறப்புப் பொருட்களையும் உருவாக்குகிறார்கள்: வைரஸ்கள், நுண்ணுயிரிகள், பூஞ்சை, ஒவ்வாமை. அதாவது, உண்மையில், அவை கிட்டத்தட்ட முழு நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டைக் கட்டுப்படுத்துகின்றன.
மோனோசைட்டுகள் மற்றும் மேக்ரோபேஜ்கள் -வெளிநாட்டு துகள்கள், வைரஸ்கள் மற்றும் நுண்ணுயிரிகளை உறிஞ்சும் செல்கள், அவற்றை ஜீரணிக்கின்றன.
எச்.ஐ.வி வாழ்க்கைச் சுழற்சி பல கட்டங்களை உள்ளடக்கியது
உதவி டி லிம்போசைட்டின் உதாரணத்தைப் பயன்படுத்தி அவற்றைப் பார்ப்போம்:- உடலில் ஒருமுறை, வைரஸ் டி-லிம்போசைட் - சிடி 4 செல்கள் மேற்பரப்பில் சிறப்பு ஏற்பிகளுடன் பிணைக்கிறது. அடுத்து, இது புரவலன் கலத்தை ஊடுருவி வெளிப்புற சவ்வை வெளியேற்றுகிறது.
- தலைகீழ் டிரான்ஸ்கிரிப்டேஸைப் பயன்படுத்துதல் ஒரு டிஎன்ஏ நகல் (ஒரு சங்கிலி) வைரஸ் ஆர்என்ஏவில் (வார்ப்புரு) ஒருங்கிணைக்கப்படுகிறது.நகல் பின்னர் இரட்டை இழை டிஎன்ஏவில் முடிக்கப்படுகிறது.
- இரட்டை இழைகள் கொண்ட டிஎன்ஏ டி-லிம்போசைட் கருவுக்குள் நகர்கிறது, அங்கு அது ஹோஸ்ட் செல்லின் டிஎன்ஏவில் ஒருங்கிணைக்கப்படுகிறது. இந்த கட்டத்தில், செயலில் உள்ள நொதி ஒருங்கிணைக்கப்படுகிறது.
- டிஎன்ஏ நகல் பல மாதங்கள் முதல் பல ஆண்டுகள் வரை ஹோஸ்ட் செல்களில் உள்ளது, "தூங்குகிறது", எனவே பேசலாம். இந்த கட்டத்தில், மனித உடலில் வைரஸ் இருப்பதை குறிப்பிட்ட ஆன்டிபாடிகள் கொண்ட சோதனைகளைப் பயன்படுத்தி கண்டறிய முடியும்.
- எந்தவொரு இரண்டாம் நிலை நோய்த்தொற்றும் டிஎன்ஏ நகலில் இருந்து டெம்ப்ளேட் (வைரல்) ஆர்என்ஏவிற்கு தகவல் பரிமாற்றத்தை தூண்டுகிறது, இது வைரஸின் மேலும் நகலெடுக்க வழிவகுக்கிறது.
- அடுத்து, புரவலன் கலத்தின் ரைபோசோம்கள் (புரதத்தை உருவாக்கும் துகள்கள்) வைரஸ் ஆர்என்ஏவில் வைரஸ் புரதங்களை ஒருங்கிணைக்கின்றன.
- பின்னர் வைரஸ் ஆர்என்ஏ மற்றும் புதிதாக தொகுக்கப்பட்ட வைரஸ் புரதங்களிலிருந்து வைரஸ்களின் புதிய பகுதிகளின் தொகுப்பு ஏற்படுகிறது, இதுசெல் விட்டு, அதை அழித்து.
- புதிய வைரஸ்கள் மற்ற டி லிம்போசைட்டுகளின் மேற்பரப்பில் உள்ள ஏற்பிகளுடன் இணைகின்றன - மேலும் சுழற்சி மீண்டும் தொடங்குகிறது.
எலக்ட்ரான் நுண்ணோக்கியின் கீழ் எடுக்கப்பட்ட புகைப்படத்துடன் எச்.ஐ.வி பிரிவின் பொதுவான வரைபடம்.
எச்.ஐ.வி தொற்று
எச்.ஐ.வி தொற்று என்பது போதைக்கு அடிமையானவர்கள், பாலியல் தொழிலாளர்கள் மற்றும் ஓரினச்சேர்க்கையாளர்களை மட்டுமே பாதிக்கும் ஒரு நோய் என்று நம்பப்பட்ட நாட்கள் போய்விட்டன.சமூக அந்தஸ்து, நிதி வருமானம், பாலினம், வயது மற்றும் பாலின நோக்குநிலை ஆகியவற்றைப் பொருட்படுத்தாமல் எவரும் தொற்றுக்குள்ளாகலாம். நோய்த்தொற்று செயல்முறையின் எந்த நிலையிலும் எச்.ஐ.வி-பாதிக்கப்பட்ட நபர் நோய்த்தொற்றின் ஆதாரம்.
எச்ஐவி காற்றில் மட்டும் பறப்பதில்லை. இது உடலின் உயிரியல் திரவங்களில் காணப்படுகிறது: இரத்தம், விந்து, யோனி சுரப்பு, தாய் பால், செரிப்ரோஸ்பைனல் திரவம். தொற்றுக்கு, சுமார் 10,000 வைரஸ் துகள்களின் தொற்று அளவு இரத்த ஓட்டத்தில் நுழைய வேண்டும்.
எச்.ஐ.வி தொற்று பரவுவதற்கான வழிகள்
- பாலின உறவுகள்- பாதுகாப்பற்ற பிறப்புறுப்பு செக்ஸ்.
விந்துதள்ளலுடன் ஒரு பாலியல் தொடர்புக்குப் பிறகு நோய்த்தொற்றின் ஆபத்து செயலற்ற பங்குதாரருக்கு 0.1 முதல் 0.32% வரை இருக்கும் ("பெறும்" பக்கம்), மற்றும் செயலில் உள்ள பங்குதாரருக்கு ("அறிமுகப்படுத்தும்" பக்கம்) 0.01-0.1%.
இருப்பினும், வேறு ஏதேனும் பாலியல் பரவும் நோய் (STD) இருந்தால், ஒரு பாலுறவுக்குப் பிறகு தொற்று ஏற்படலாம்: சிபிலிஸ், கோனோரியா, ட்ரைகோமோனியாசிஸ் மற்றும் பிற. டி-ஹெல்பர் லிம்போசைட்டுகளின் எண்ணிக்கை மற்றும் நோயெதிர்ப்பு மண்டலத்தின் மற்ற செல்கள் அழற்சியின் கவனத்தில் அதிகரிப்பதால். பின்னர் எச்.ஐ.வி "ஒரு வெள்ளை குதிரையில் மனித உடலில் நுழைகிறது."
கூடுதலாக, அனைத்து STD களுடன், சளி சவ்வு காயத்திற்கு ஆளாகிறது, எனவே அதன் ஒருமைப்பாடு பெரும்பாலும் சமரசம் செய்யப்படுகிறது: விரிசல், புண்கள் மற்றும் அரிப்புகள் தோன்றும். இதன் விளைவாக, தொற்று மிக வேகமாக ஏற்படுகிறது.
நீண்ட கால உடலுறவில் நோய்த்தொற்றுக்கான வாய்ப்பு அதிகரிக்கிறது: கணவன் நோய்வாய்ப்பட்டிருந்தால், மூன்று ஆண்டுகளுக்குள் 45-50% வழக்குகளில் மனைவி நோய்வாய்ப்படுகிறாள், மனைவி நோய்வாய்ப்பட்டிருந்தால் - 35-45% வழக்குகளில் கணவன் நோய்த்தொற்றுக்கு ஆளாவான். . ஒரு பெண்ணின் நோய்த்தொற்றின் ஆபத்து அதிகமாக உள்ளது, ஏனெனில் அதிக அளவு பாதிக்கப்பட்ட விந்தணு யோனிக்குள் நுழைகிறது, அது சளி சவ்வுடன் நீண்ட நேரம் தொடர்பில் இருக்கும், மேலும் தொடர்பு பகுதி பெரியது.
- நரம்பு வழியாக மருந்து பயன்பாடு
போதைக்கு அடிமையானவர்கள் பெரும்பாலும் மலட்டுத்தன்மையற்ற மருத்துவ சிரிஞ்ச்கள் அல்லது பகிரப்பட்ட கொள்கலன்களைப் பயன்படுத்தி மருந்துகளை நரம்பு வழியாக செலுத்தும் போது கரைசலைத் தயாரிக்கிறார்கள். நோய்த்தொற்றின் நிகழ்தகவு 30-35% ஆகும்.
கூடுதலாக, போதைப்பொருளுக்கு அடிமையானவர்கள் பெரும்பாலும் தகாத உடலுறவில் ஈடுபடுகிறார்கள், இது தங்களுக்கும் மற்றவர்களுக்கும் தொற்றுநோய்க்கான வாய்ப்பை பல மடங்கு அதிகரிக்கிறது.
- பாலியல் நோக்குநிலையைப் பொருட்படுத்தாமல் பாதுகாப்பற்ற குத உடலுறவு
- பாதுகாப்பற்ற வாய்வழி செக்ஸ்
இருப்பினும், வாயின் மூலைகளில் நெரிசல்கள் மற்றும் குழியில் காயங்கள் மற்றும் புண்கள் இருந்தால், தொற்றுநோய்க்கான ஆபத்து அதிகரிக்கிறது.
- எச்.ஐ.வி பாதித்த தாய்மார்களிடமிருந்து பிறந்த குழந்தைகள்
நோய்வாய்ப்பட்ட குழந்தைக்கு தாய்ப்பால் கொடுக்கும் போது, அந்த பெண்ணுக்கு முலைக்காம்புகள் வெடித்து, குழந்தையின் ஈறுகளில் இரத்தம் வந்தால், ஆரோக்கியமான தாய்க்கு நோய்த்தொற்று ஏற்பட வாய்ப்புள்ளது.
- மருத்துவ கருவிகள், தோலடி மற்றும் இன்ட்ராமுஸ்குலர் ஊசி மூலம் தற்செயலான காயங்கள்
- இரத்தமாற்றம் மற்றும் உறுப்பு மாற்று அறுவை சிகிச்சை
ஒரு குறிப்பில்
நோய்த்தொற்றின் சாத்தியக்கூறுகள் நபரின் நோயெதிர்ப்பு மண்டலத்தின் ஆரம்ப நிலையைப் பொறுத்தது: பலவீனமானது, வேகமாக தொற்று ஏற்படுகிறது மற்றும் நோய் மிகவும் கடுமையானது. கூடுதலாக, எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நபரின் வைரஸ் சுமை என்ன என்பது முக்கியம்; அது அதிகமாக இருந்தால், நோய்த்தொற்றின் ஆபத்து பல மடங்கு அதிகரிக்கிறது.
எச்.ஐ.வி தொற்று நோய் கண்டறிதல்
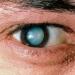
இது மிகவும் சிக்கலானது, ஏனெனில் அதன் அறிகுறிகள் நோய்த்தொற்றுக்குப் பிறகு நீண்ட காலத்திற்குப் பிறகு தோன்றும் மற்றும் பிற நோய்களைப் போலவே இருக்கும். அதனால் தான் ஆரம்பகால நோயறிதலுக்கான முக்கிய முறை எச்.ஐ.வி தொற்றுக்கான பரிசோதனை ஆகும்.எச்.ஐ.வி தொற்று கண்டறியும் முறைகள்
அவை நீண்ட காலத்திற்கு முன்பு உருவாக்கப்பட்டன மற்றும் தொடர்ந்து மேம்படுத்தப்பட்டு வருகின்றன, தவறான எதிர்மறை மற்றும் தவறான நேர்மறையான முடிவுகளின் அபாயத்தை குறைந்தபட்சமாகக் குறைக்கின்றன. பெரும்பாலும் நோயறிதலுக்கு இரத்தம் பயன்படுத்தப்படுகிறது.எவ்வாறாயினும், எச்சில் (வாய்வழி சளிச்சுரப்பியில் இருந்து தேய்த்தல்) மற்றும் சிறுநீரில் எச்ஐவி கண்டறியும் சோதனை முறைகள் உள்ளன, ஆனால் அவை இன்னும் பரவலான பயன்பாட்டைக் கண்டறியவில்லை.கிடைக்கும் நோயறிதலின் மூன்று முக்கிய நிலைகள்பெரியவர்களுக்கு எச்.ஐ.வி தொற்று:
- ஆரம்பநிலை- ஸ்கிரீனிங் (வரிசைப்படுத்துதல்), இது மறைமுகமாக பாதிக்கப்பட்ட நபர்களைத் தேர்ந்தெடுக்க உதவுகிறது
- குறிப்பு
- உறுதிப்படுத்துகிறது- நிபுணர்
எச்.ஐ.வி தொற்று கண்டறியும் சூழலில் சில கருத்துக்கள்:
- ஆன்டிஜென்- வைரஸ் அல்லது அதன் துகள்கள் (புரதங்கள், கொழுப்புகள், நொதிகள், காப்ஸ்யூல் துகள்கள் மற்றும் பல).
- ஆன்டிபாடி- உடலில் நுழையும் எச்.ஐ.விக்கு பதிலளிக்கும் வகையில் நோயெதிர்ப்பு மண்டலத்தால் உற்பத்தி செய்யப்படும் செல்கள்.
- செரோகன்வர்ஷன்- நோய் எதிர்ப்பு சக்தியின் பதில் செயல். உடலில் நுழைந்தவுடன், எச்.ஐ.வி வேகமாகப் பெருகும். இதற்கு பதிலளிக்கும் விதமாக, நோயெதிர்ப்பு அமைப்பு ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகிறது, அதன் செறிவு அடுத்த சில வாரங்களில் அதிகரிக்கிறது. அவற்றின் எண்ணிக்கை ஒரு குறிப்பிட்ட அளவை (செரோகான்வர்ஷன்) அடையும் போது மட்டுமே, அவை சிறப்பு சோதனை அமைப்புகளால் கண்டறியப்படுகின்றன. பின்னர் வைரஸின் அளவு குறைகிறது, மற்றும் நோயெதிர்ப்பு அமைப்பு அமைதியாகிறது.
- "சாளர காலம்"- நோய்த்தொற்றின் தருணத்திலிருந்து செரோகான்வெர்ஷனின் தோற்றம் வரை இடைவெளி (சராசரியாக 6-12 வாரங்கள்). இது மிகவும் ஆபத்தான காலகட்டமாகும், ஏனெனில் எச்.ஐ.வி பரவும் ஆபத்து அதிகமாக உள்ளது, மேலும் சோதனை முறை தவறான எதிர்மறையான முடிவை அளிக்கிறது
திரையிடல் நிலை
வரையறை மொத்த ஆன்டிபாடிகள்எச்ஐவி-1 மற்றும் எச்ஐவி-2 க்கு என்சைம்-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் அஸ்ஸே (ELISA) . நோய்த்தொற்றுக்குப் பிறகு 3-6 மாதங்களுக்குப் பிறகு இது பொதுவாக தகவல் அளிக்கும். இருப்பினும், சில சமயங்களில் இது ஆன்டிபாடிகளை சற்று முன்னதாகவே கண்டறிகிறது: ஆபத்தான தொடர்புக்குப் பிறகு மூன்று முதல் ஐந்து வாரங்கள் வரை.நான்காவது தலைமுறை சோதனை முறைகளைப் பயன்படுத்துவது விரும்பத்தக்கது. அவற்றில் ஒரு அம்சம் உள்ளது - ஆன்டிபாடிகளுக்கு கூடுதலாக, அவை எச்.ஐ.வி ஆன்டிஜென் - பி -24-கேப்சிட் ஆகியவற்றைக் கண்டறியின்றன, இது போதுமான அளவிலான ஆன்டிபாடிகளின் வளர்ச்சிக்கு முன்பே வைரஸை அடையாளம் காண உதவுகிறது, இது "சாளர காலத்தை" குறைக்கிறது.
இருப்பினும், பெரும்பாலான நாடுகளில், காலாவதியான மூன்றாம் அல்லது இரண்டாம் தலைமுறை சோதனை முறைகள் (ஆன்டிபாடிகளை மட்டும் கண்டறிதல்) இன்னும் பயன்படுத்தப்படுகின்றன, ஏனெனில் அவை மலிவானவை.
இருப்பினும், அவை அடிக்கடி உள்ளன தவறான நேர்மறை முடிவுகளை கொடுக்க:கர்ப்ப காலத்தில் ஒரு தொற்று நோய் இருந்தால், ஆட்டோ இம்யூன் செயல்முறைகள் (வாத நோய், சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ், சொரியாசிஸ்), உடலில் எப்ஸ்டீன்-பார் வைரஸ் இருப்பது மற்றும் வேறு சில நோய்கள்.
ELISA முடிவு நேர்மறையாக இருந்தால், எச்.ஐ.வி தொற்று கண்டறியப்படவில்லை, ஆனால் நோயறிதலின் அடுத்த கட்டத்திற்கு செல்கிறது.
குறிப்பு நிலை
இது 2-3 முறை அதிக உணர்திறன் சோதனை அமைப்புகளுடன் மேற்கொள்ளப்படுகிறது. இரண்டு நேர்மறையான முடிவுகள் ஏற்பட்டால், மூன்றாம் கட்டத்திற்குச் செல்லவும்.நிபுணர் நிலை - இம்யூனோபிளாட்டிங்
தனிப்பட்ட எச்.ஐ.வி புரதங்களுக்கு ஆன்டிபாடிகள் தீர்மானிக்கப்படும் ஒரு முறை.பல நிலைகளைக் கொண்டுள்ளது:
- எச்.ஐ.வி எலக்ட்ரோபோரேசிஸைப் பயன்படுத்தி ஆன்டிஜென்களாக உடைக்கப்படுகிறது.
- ப்ளாட்டிங் முறையைப் பயன்படுத்தி (ஒரு சிறப்பு அறையில்), அவை சிறப்பு கீற்றுகளுக்கு மாற்றப்படுகின்றன, அதில் எச்.ஐ.வி சிறப்பியல்பு புரதங்கள் ஏற்கனவே பயன்படுத்தப்படுகின்றன.
- நோயாளியின் இரத்தம் கீற்றுகளுக்குப் பயன்படுத்தப்படுகிறது; ஆன்டிஜென்களுக்கு ஆன்டிபாடிகள் இருந்தால், சோதனை கீற்றுகளில் தெரியும் ஒரு எதிர்வினை ஏற்படுகிறது.
எனவே உள்ளன நிபுணர் கட்டத்தை நடத்துவதற்கான இரண்டு விருப்பங்கள்எச்.ஐ.வி தொற்றுக்கான ஆய்வக கண்டறிதல்:
| முதல் விருப்பம் | இரண்டாவது விருப்பம் |
கிடைக்கும் மற்றொரு உணர்திறன் கண்டறியும் முறைஎச்.ஐ.வி தொற்று - பாலிமரேஸ் சங்கிலி எதிர்வினை (பி.சி.ஆர்) - வைரஸின் டிஎன்ஏ மற்றும் ஆர்என்ஏவை தீர்மானித்தல். இருப்பினும், இது ஒரு குறிப்பிடத்தக்க குறைபாட்டைக் கொண்டுள்ளது - தவறான நேர்மறையான முடிவுகளின் அதிக சதவீதம். எனவே, இது மற்ற முறைகளுடன் இணைந்து பயன்படுத்தப்படுகிறது.
எச்.ஐ.வி-பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து பிறந்த குழந்தைகளில் நோய் கண்டறிதல்
இது அதன் சொந்த குணாதிசயங்களைக் கொண்டுள்ளது, ஏனெனில் எச்.ஐ.விக்கு தாய்வழி ஆன்டிபாடிகள் குழந்தையின் இரத்தத்தில் இருக்கலாம், இது நஞ்சுக்கொடியை ஊடுருவிச் செல்கிறது. அவை பிறந்த தருணத்திலிருந்து உள்ளன, அவை 15-18 மாதங்கள் வரை இருக்கும். இருப்பினும், ஆன்டிபாடிகள் இல்லாதது குழந்தைக்கு தொற்று இல்லை என்பதைக் குறிக்கவில்லை.கண்டறியும் தந்திரங்கள்
- 1 மாதம் வரை - பிசிஆர், இந்த காலகட்டத்தில் வைரஸ் தீவிரமாக பெருக்காது
- ஒரு மாதத்தை விட பழையது - p24-Capsid ஆன்டிஜெனின் தீர்மானம்
- ஆய்வக நோயறிதல் பரிசோதனை மற்றும் பிறப்பு முதல் 36 மாதங்கள் வரை கண்காணிப்பு
ஆண்கள் மற்றும் பெண்களில் எச்.ஐ.வி அறிகுறிகள் மற்றும் அறிகுறிகள்
நோயறிதல் கடினம், ஏனெனில் மருத்துவ வெளிப்பாடுகள் மற்ற நோய்த்தொற்றுகள் மற்றும் நோய்களைப் போலவே இருக்கின்றன. கூடுதலாக, எச்.ஐ.வி தொற்று வெவ்வேறு நபர்களில் வித்தியாசமாக முன்னேறுகிறது.எச்.ஐ.வி நோய்த்தொற்றின் நிலைகள்
எச்.ஐ.வி நோய்த்தொற்றின் ரஷ்ய மருத்துவ வகைப்பாட்டின் படி (வி.ஐ. போக்ரோவ்ஸ்கி)எச்.ஐ.வி தொற்று அறிகுறிகள்
- முதல் நிலை அடைகாத்தல்
வைரஸ் தீவிரமாக இனப்பெருக்கம் செய்கிறது. காலம் - நோய்த்தொற்றின் தருணத்திலிருந்து 3-6 வாரங்கள் வரை (சில நேரங்களில் ஒரு வருடம் வரை). பலவீனமான நோய் எதிர்ப்பு சக்தி ஏற்பட்டால் - இரண்டு வாரங்கள் வரை.
அறிகுறிகள்
இல்லை. ஆபத்தான சூழ்நிலை இருந்தால் நீங்கள் சந்தேகிக்கலாம்: பாதுகாப்பற்ற சாதாரண பாலியல் தொடர்பு, இரத்தமாற்றம் மற்றும் பல. சோதனை அமைப்புகள் இரத்தத்தில் உள்ள ஆன்டிபாடிகளைக் கண்டறியவில்லை. - இரண்டாவது நிலை - முதன்மை வெளிப்பாடுகள்
எச்.ஐ.வி அறிமுகம், இனப்பெருக்கம் மற்றும் பாரிய பரவலுக்கு உடலின் நோய் எதிர்ப்பு சக்தி. நோய்த்தொற்றுக்குப் பிறகு முதல் மூன்று மாதங்களில் முதல் அறிகுறிகள் தோன்றும்; அவை செரோகான்வெர்ஷனுக்கு முன்னதாக இருக்கலாம். காலம் பொதுவாக 2-3 வாரங்கள் (அரிதாக பல மாதங்கள்).
ஓட்ட விருப்பங்கள்
- 2A - அறிகுறியற்றதுநோயின் வெளிப்பாடுகள் எதுவும் இல்லை. ஆன்டிபாடிகள் உற்பத்தி மட்டுமே உள்ளது.
- 2B - இரண்டாம் நிலை நோய்கள் இல்லாத கடுமையான தொற்றுஇது 15-30% நோயாளிகளில் காணப்படுகிறது. இது கடுமையான வைரஸ் தொற்று அல்லது தொற்று மோனோநியூக்ளியோசிஸாக ஏற்படுகிறது.
- அதிகரித்த உடல் வெப்பநிலை 38.8C மற்றும் அதற்கு மேல் இருப்பது வைரஸ் அறிமுகத்திற்கு ஒரு பிரதிபலிப்பாகும். உடல் ஒரு செயலில் உள்ள உயிரியல் பொருளை உற்பத்தி செய்யத் தொடங்குகிறது - இன்டர்லெகின், இது ஹைபோதாலமஸுக்கு (மூளையில் அமைந்துள்ளது) உடலில் ஒரு "அந்நியன்" இருப்பதாக "ஒரு சமிக்ஞையை அளிக்கிறது". எனவே, ஆற்றல் உற்பத்தி அதிகரிக்கிறது மற்றும் வெப்ப பரிமாற்றம் குறைகிறது.
- விரிவாக்கப்பட்ட நிணநீர் முனைகள்- நோயெதிர்ப்பு மண்டலத்தின் எதிர்வினை. நிணநீர் முனைகளில், எச்.ஐ.விக்கு எதிரான லிம்போசைட்டுகளால் ஆன்டிபாடிகளின் உற்பத்தி அதிகரிக்கிறது, இது நிணநீர் முனைகளின் வேலை ஹைபர்டிராபி (அளவு அதிகரிப்பு) க்கு வழிவகுக்கிறது.
- தோல் தடிப்புகள்சிவப்பு புள்ளிகள் மற்றும் சுருக்கங்கள் வடிவில், சிறிய இரத்தக்கசிவுகள் 10 மிமீ விட்டம் வரை, ஒருவருக்கொருவர் ஒன்றிணைக்க வாய்ப்புள்ளது. சொறி சமச்சீராக அமைந்துள்ளது, முக்கியமாக உடற்பகுதியின் தோலில், ஆனால் சில நேரங்களில் முகம் மற்றும் கழுத்தில். இது டி-லிம்போசைட்டுகள் மற்றும் தோலில் உள்ள மேக்ரோபேஜ்களுக்கு வைரஸால் நேரடி சேதத்தின் விளைவாகும், இது உள்ளூர் நோய் எதிர்ப்பு சக்தியை சீர்குலைக்க வழிவகுக்கிறது. எனவே, பின்னர் பல்வேறு நோய்க்கிருமிகளுக்கு அதிக உணர்திறன் உள்ளது.
- வயிற்றுப்போக்கு(அடிக்கடி தளர்வான மலம்) குடல் சளிச்சுரப்பியில் எச்.ஐ.வி-யின் நேரடி விளைவின் காரணமாக உருவாகிறது, இது உள்ளூர் நோயெதிர்ப்பு மண்டலத்தில் மாற்றங்களை ஏற்படுத்துகிறது மற்றும் உறிஞ்சுதலையும் பாதிக்கிறது.
- தொண்டை வலி(தொண்டை புண், ஃபரிங்கிடிஸ்) மற்றும் வாய்வழி குழி எச்.ஐ.வி வாய் மற்றும் மூக்கின் சளி சவ்வுகளையும், அதே போல் லிம்பாய்டு திசுவையும் (டான்சில்ஸ்) பாதிக்கிறது. இதன் விளைவாக, சளி சவ்வு வீக்கம் தோன்றுகிறது, டான்சில்ஸ் பெரிதாகிறது, இது தொண்டை புண், வலிமிகுந்த விழுங்குதல் மற்றும் வைரஸ் நோய்த்தொற்றின் சிறப்பியல்பு போன்ற பிற அறிகுறிகளை ஏற்படுத்துகிறது.
- விரிவாக்கப்பட்ட கல்லீரல் மற்றும் மண்ணீரல்உடலில் எச்.ஐ.வி அறிமுகப்படுத்தப்படுவதற்கு நோயெதிர்ப்பு மண்டலத்தின் எதிர்வினையுடன் தொடர்புடையது.
- சில சமயம் ஆட்டோ இம்யூன் நோய்கள் உருவாகின்றன(சொரியாசிஸ், செபொர்ஹெக் டெர்மடிடிஸ் மற்றும் பிற). உருவாவதற்கான காரணம் மற்றும் வழிமுறை இன்னும் தெளிவாக இல்லை. இருப்பினும், பெரும்பாலும் இந்த நோய்கள் பிற்கால கட்டங்களில் ஏற்படுகின்றன.
- 2B - இரண்டாம் நிலை நோய்களுடன் கடுமையான தொற்று
இது 50-90% நோயாளிகளில் காணப்படுகிறது. இது CD4 லிம்போசைட்டுகளில் ஒரு தற்காலிக குறைவின் பின்னணியில் நிகழ்கிறது, எனவே நோயெதிர்ப்பு அமைப்பு பலவீனமடைகிறது மற்றும் "அந்நியர்களை" முழுமையாக எதிர்க்க முடியாது.
நுண்ணுயிரிகள், பூஞ்சை, வைரஸ்கள் ஆகியவற்றால் இரண்டாம் நிலை நோய்கள் ஏற்படுகின்றன: கேண்டிடியாஸிஸ், ஹெர்பெஸ், சுவாசக்குழாய் தொற்று, ஸ்டோமாடிடிஸ், டெர்மடிடிஸ், தொண்டை புண் மற்றும் பிற. ஒரு விதியாக, அவர்கள் சிகிச்சைக்கு நன்றாக பதிலளிக்கிறார்கள். பின்னர் நோயெதிர்ப்பு மண்டலத்தின் நிலை உறுதிப்படுத்தப்படுகிறது, மேலும் நோய் அடுத்த கட்டத்திற்கு நகர்கிறது.
- மூன்றாவது நிலை நிணநீர் மண்டலங்களின் நீண்ட கால பரவலான விரிவாக்கம் ஆகும்
கால அளவு - 2 முதல் 15-20 ஆண்டுகள் வரை, நோயெதிர்ப்பு அமைப்பு வைரஸின் இனப்பெருக்கத்தைத் தடுக்கிறது. இந்த காலகட்டத்தில், CD4 லிம்போசைட்டுகளின் அளவு படிப்படியாக குறைகிறது: வருடத்திற்கு தோராயமாக 0.05-0.07x109 / l என்ற விகிதத்தில்.
மூன்று மாதங்களுக்கு ஒன்றுக்கொன்று இணைக்கப்படாத நிணநீர் கணுக்களின் (LN கள்) குறைந்தபட்சம் இரண்டு குழுக்களில் மட்டுமே அதிகரிப்பு உள்ளது, குடலிறக்கம் தவிர. பெரியவர்களில் நிணநீர் முனைகளின் அளவு 1 செ.மீ க்கும் அதிகமாக உள்ளது, குழந்தைகளில் - 0.5 செ.மீ க்கும் அதிகமானவை. அவை வலியற்ற மற்றும் மீள்தன்மை கொண்டவை. படிப்படியாக, நிணநீர் கணுக்கள் அளவு குறைந்து, நீண்ட காலமாக இந்த நிலையில் இருக்கும். ஆனால் சில நேரங்களில் அவை மீண்டும் அதிகரிக்கலாம், பின்னர் குறையும் - மற்றும் பல ஆண்டுகளாக.
- நிலை நான்கு - இரண்டாம் நிலை நோய்கள் (எய்ட்ஸுக்கு முந்தைய)
நோயெதிர்ப்பு அமைப்பு குறையும் போது உருவாகிறது: CD4 லிம்போசைட்டுகள், மேக்ரோபேஜ்கள் மற்றும் நோயெதிர்ப்பு மண்டலத்தின் பிற செல்கள் அளவு கணிசமாகக் குறைகிறது.
எனவே, எச்.ஐ.வி, நோயெதிர்ப்பு மண்டலத்திலிருந்து நடைமுறையில் எந்த பதிலும் இல்லாததால், தீவிரமாக பெருக்கத் தொடங்குகிறது. இது மேலும் மேலும் ஆரோக்கியமான உயிரணுக்களை பாதிக்கிறது, இது கட்டிகள் மற்றும் கடுமையான தொற்று நோய்களின் வளர்ச்சிக்கு வழிவகுக்கிறது - ஓபர்டோனிக் நோய்த்தொற்றுகள் (உடல் சாதாரண நிலைமைகளின் கீழ் அவற்றை எளிதில் சமாளிக்கும்). அவற்றில் சில எச்.ஐ.வி நோயால் பாதிக்கப்பட்டவர்களுக்கு மட்டுமே ஏற்படுகின்றன, மேலும் சில - சாதாரண மக்களில், எச்.ஐ.வி-பாசிட்டிவ் மக்களில் மட்டுமே அவை மிகவும் கடுமையானவை.
ஒவ்வொரு கட்டத்திலும் குறைந்தது 2-3 நோய்கள் அல்லது நிபந்தனைகள் பட்டியலிடப்பட்டிருந்தால் நோய் சந்தேகிக்கப்படலாம்.
மூன்று நிலைகளைக் கொண்டது
- 4A. நோய்த்தொற்றுக்கு 6-10 ஆண்டுகளுக்குப் பிறகு உருவாகிறது CD4 லிம்போசைட் அளவு 350-500 CD4/mm3 (ஆரோக்கியமானவர்களில் இது 600-1900CD4/mm3 வரை இருக்கும்).
- 6 மாதங்களுக்குள் ஆரம்ப எடையில் 10% வரை உடல் எடையை குறைத்தல். காரணம், வைரஸ் புரதங்கள் உடலின் செல்களை ஊடுருவி, அவற்றில் புரதத் தொகுப்பை அடக்குகின்றன. எனவே, நோயாளி உண்மையில் "நம் கண்களுக்கு முன்பாக வறண்டு போகிறார்", மேலும் குடலில் உள்ள ஊட்டச்சத்துக்களை உறிஞ்சுவதும் பாதிக்கப்படுகிறது.
- பாக்டீரியா (புண்கள், கொதிப்பு), பூஞ்சை (கேண்டிடியாஸிஸ், லிச்சென்), வைரஸ்கள் (ஹெர்பெஸ் ஜோஸ்டர்) மூலம் தோல் மற்றும் சளி சவ்வுகளுக்கு மீண்டும் மீண்டும் சேதம்
- ஃபரிங்கிடிஸ் மற்றும் சைனசிடிஸ் (வருடத்திற்கு மூன்று முறைக்கு மேல்).
- 4A. நோய்த்தொற்றுக்கு 6-10 ஆண்டுகளுக்குப் பிறகு உருவாகிறது CD4 லிம்போசைட் அளவு 350-500 CD4/mm3 (ஆரோக்கியமானவர்களில் இது 600-1900CD4/mm3 வரை இருக்கும்).
- 4B தொற்று ஏற்பட்ட 7-10 ஆண்டுகளுக்குப் பிறகு ஏற்படுகிறது CD4 லிம்போசைட் அளவு 350-200 CD4/mm3.
நோய்கள் மற்றும் நிலைமைகளால் வகைப்படுத்தப்படுகிறது:
- 6 மாதங்களில் 10% க்கும் அதிகமான உடல் எடை இழப்பு. பலவீனம் உள்ளது.
- 1 மாதத்திற்கும் மேலாக உடல் வெப்பநிலையை 38.0-38.5 0 C ஆக அதிகரிக்கவும்.
- 1 மாதத்திற்கும் மேலாக நாள்பட்ட வயிற்றுப்போக்கு (வயிற்றுப்போக்கு) வைரஸால் குடல் சளிச்சுரப்பிக்கு நேரடி சேதம் மற்றும் இரண்டாம் நிலை நோய்த்தொற்றின் சேர்க்கை ஆகியவற்றின் விளைவாக உருவாகிறது, பொதுவாக கலக்கப்படுகிறது.
- லுகோபிளாக்கியா என்பது நாக்கின் பாப்பில்லரி அடுக்கின் வளர்ச்சியாகும்: வெள்ளை நூல் போன்ற வடிவங்கள் அதன் பக்கவாட்டு மேற்பரப்பில் தோன்றும், சில நேரங்களில் கன்னங்களின் சளி சவ்வு மீது. அதன் நிகழ்வு நோயின் முன்கணிப்புக்கு ஒரு மோசமான அறிகுறியாகும்.
- தோல் மற்றும் சளி சவ்வுகளின் ஆழமான புண்கள் (கேண்டிடியாசிஸ், லிச்சென் சிம்ப்ளக்ஸ், மொல்லஸ்கம் கான்டாகியோசம், ரூப்ரோஃபிடியா, லிச்சென் வெர்சிகலர் மற்றும் பிற) நீடித்த போக்கில்.
- மீண்டும் மீண்டும் மற்றும் தொடர்ந்து பாக்டீரியா (டான்சில்லிடிஸ், நிமோனியா), வைரஸ் (சைட்டோமெலகோவைரஸ், எப்ஸ்டீன்-பார் வைரஸ், ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ்) தொற்று.
- வெரிசெல்லா ஜோஸ்டர் வைரஸால் மீண்டும் மீண்டும் அல்லது பரவலான சிங்கிள்ஸ் ஏற்படுகிறது.
- உள்ளூர்மயமாக்கப்பட்ட (பரவப்படாத) கபோசியின் சர்கோமா என்பது நிணநீர் மற்றும் சுற்றோட்ட அமைப்பின் நாளங்களில் இருந்து உருவாகும் ஒரு வீரியம் மிக்க தோல் கட்டியாகும்.
- நுரையீரல் காசநோய்.
- 4B நோய்த்தொற்றுக்கு 10-12 ஆண்டுகளுக்குப் பிறகு உருவாகிறது CD4 லிம்போசைட் அளவு 200 CD4/mm3க்கு குறைவாக இருக்கும்போது. உயிருக்கு ஆபத்தான நோய்கள் உருவாகின்றன.
நோய்கள் மற்றும் நிலைமைகளால் வகைப்படுத்தப்படுகிறது:
- தீவிர சோர்வு, பசியின்மை மற்றும் கடுமையான பலவீனம். நோயாளிகள் ஒரு மாதத்திற்கும் மேலாக படுக்கையில் கழிக்க வேண்டிய கட்டாயத்தில் உள்ளனர்.
- நிமோசைஸ்டிஸ் நிமோனியா (ஈஸ்ட் போன்ற பூஞ்சையால் ஏற்படுகிறது) என்பது எச்.ஐ.வி நோய்த்தொற்றின் குறிப்பானாகும்.
- அடிக்கடி மீண்டும் மீண்டும் வரும் ஹெர்பெஸ், சளி சவ்வுகளில் அல்லாத குணப்படுத்தும் அரிப்புகள் மற்றும் புண்கள் மூலம் வெளிப்படுத்தப்படுகிறது.
- புரோட்டோசோல் நோய்கள்: கிரிப்டோஸ்போரிடியோசிஸ் மற்றும் ஐசோஸ்போரோசிஸ் (குடல்களை பாதிக்கும்), டோக்ஸோபிளாஸ்மோசிஸ் (ஃபோகல் மற்றும் டிஃப்யூஸ் மூளை புண்கள், நிமோனியா) - எச்.ஐ.வி நோய்த்தொற்றின் குறிப்பான்கள்.
- தோல் மற்றும் உள் உறுப்புகளின் கேண்டிடியாஸிஸ்: உணவுக்குழாய், சுவாசக்குழாய், முதலியன.
- எக்ஸ்ட்ராபுல்மோனரி காசநோய்: எலும்புகள், மூளைக்காய்ச்சல், குடல் மற்றும் பிற உறுப்புகள்.
- பொதுவான கபோசியின் சர்கோமா.
- தோல், நுரையீரல், இரைப்பை குடல், மத்திய நரம்பு மண்டலம் மற்றும் பிற உள் உறுப்புகளை பாதிக்கும் மைக்கோபாக்டீரியோஸ்கள். மைக்கோபாக்டீரியா நீர், மண் மற்றும் தூசி ஆகியவற்றில் உள்ளது. அவை எச்.ஐ.வி பாதித்தவர்களுக்கு மட்டுமே நோயை ஏற்படுத்துகின்றன.
- கிரிப்டோகாக்கல் மூளைக்காய்ச்சல் மண்ணில் இருக்கும் பூஞ்சையால் ஏற்படுகிறது. இது பொதுவாக ஆரோக்கியமான உடலில் ஏற்படாது.
- மத்திய நரம்பு மண்டலத்தின் நோய்கள்: டிமென்ஷியா, இயக்கக் கோளாறுகள், மறதி, கவனம் செலுத்தும் திறன் குறைதல், சிந்திக்கும் திறன் குறைதல், நடை தொந்தரவு, ஆளுமை மாற்றங்கள், கைகளில் விகாரம். நீண்ட காலமாக நரம்பு செல்கள் மீது எச்.ஐ.வி நேரடி தாக்கம் காரணமாகவும், நோய்க்குப் பிறகு உருவாகும் சிக்கல்களின் விளைவாகவும் இது உருவாகிறது.
- எந்த இடத்திலும் வீரியம் மிக்க கட்டிகள்.
- எச்.ஐ.வி தொற்று காரணமாக சிறுநீரகம் மற்றும் இதயத்திற்கு ஏற்படும் பாதிப்பு.
- ஐந்தாவது நிலை - முனையம்
CD4 செல் எண்ணிக்கை 50-100 CD4/mm3க்குக் கீழே இருக்கும்போது உருவாகிறது. இந்த கட்டத்தில், தற்போதுள்ள அனைத்து நோய்களும் முன்னேறும்; இரண்டாம் நிலை நோய்த்தொற்றுகளுக்கான சிகிச்சை பயனற்றது. நோயாளியின் வாழ்க்கை HAART ஐப் பொறுத்தது, ஆனால், துரதிருஷ்டவசமாக, அதுவும், இரண்டாம் நிலை நோய்களுக்கான சிகிச்சையும் பயனற்றது. எனவே, நோயாளிகள் பொதுவாக சில மாதங்களுக்குள் இறக்கின்றனர்.
WHO இன் படி எச்.ஐ.வி நோய்த்தொற்றின் வகைப்பாடு உள்ளது, ஆனால் இது குறைவான கட்டமைக்கப்பட்டதாகும், எனவே பெரும்பாலும் வல்லுநர்கள் போக்ரோவ்ஸ்கியின் வகைப்பாட்டின் படி வேலை செய்ய விரும்புகிறார்கள்.
எச்.ஐ.வி நோய்த்தொற்றின் நிலைகள் மற்றும் அவற்றின் வெளிப்பாடுகள் பற்றிய கொடுக்கப்பட்ட தரவு சராசரியாக உள்ளது. எல்லா நோயாளிகளும் தொடர்ச்சியாக நிலைகளை கடந்து செல்வதில்லை, சில சமயங்களில் "தவிர்ப்பது" அல்லது ஒரு குறிப்பிட்ட கட்டத்தில் நீண்ட நேரம் தங்குவது.
எனவே, நோயின் போக்கு மிக நீண்டதாக இருக்கலாம் (20 ஆண்டுகள் வரை) அல்லது குறுகிய காலமாக இருக்கலாம் (நோய்த்தொற்று ஏற்பட்ட தருணத்திலிருந்து 7-9 மாதங்களுக்குள் நோயாளிகள் இறந்தபோது, முழுமையான போக்கின் வழக்குகள் அறியப்படுகின்றன). இது நோயாளியின் நோயெதிர்ப்பு மண்டலத்தின் சிறப்பியல்புகளுடன் தொடர்புடையது (உதாரணமாக, சில CD4 லிம்போசைட்டுகள் அல்லது ஆரம்பத்தில் குறைக்கப்பட்ட நோய் எதிர்ப்பு சக்தி), அத்துடன் எச்.ஐ.வி.
ஆண்களுக்கு எச்.ஐ.வி தொற்று
அறிகுறிகள் எந்தவொரு குறிப்பிட்ட வெளிப்பாடுகளும் இல்லாமல் வழக்கமான மருத்துவப் படத்தில் பொருந்துகின்றன.பெண்களுக்கு எச்.ஐ.வி
ஒரு விதியாக, அவர்களுக்கு மாதவிடாய் முறைகேடுகள் உள்ளன (இடைமாதவிடாய் இரத்தப்போக்குடன் ஒழுங்கற்ற காலங்கள்), மற்றும் மாதவிடாய் தன்னை வலிமிகுந்ததாக இருக்கிறது.பெண்களுக்கு கருப்பை வாயில் வீரியம் மிக்க கட்டிகள் உருவாகும் அபாயம் சற்று அதிகம்.
கூடுதலாக, அவற்றில், பெண் பிறப்புறுப்பு உறுப்புகளின் அழற்சி செயல்முறைகள் ஆரோக்கியமான பெண்களை விட அடிக்கடி (வருடத்திற்கு மூன்று முறைக்கு மேல்) நிகழ்கின்றன, மேலும் கடுமையானவை.
குழந்தைகளில் எச்.ஐ.வி தொற்று
பாடநெறி பெரியவர்களிடமிருந்து வேறுபடுவதில்லை, ஆனால் ஒரு வித்தியாசம் உள்ளது - அவர்கள் உடல் மற்றும் மன வளர்ச்சியில் சகாக்களுக்கு சற்று பின்தங்கியிருக்கிறார்கள்.
எச்.ஐ.வி தொற்றுக்கான சிகிச்சை
துரதிர்ஷ்டவசமாக, இந்த நோயை முற்றிலுமாக குணப்படுத்தக்கூடிய மருந்து எதுவும் இல்லை. இருப்பினும், வைரஸின் இனப்பெருக்கத்தை கணிசமாகக் குறைக்கும் மருந்துகள் உள்ளன, நோயாளிகளின் ஆயுளை நீட்டிக்கும்.மேலும், இந்த மருந்துகள் மிகவும் பயனுள்ளதாக இருக்கும், முறையான சிகிச்சையுடன், CD4 செல்கள் வளரும், மேலும் HIV தன்னை மிகவும் உணர்திறன் முறைகள் மூலம் கூட உடலில் கண்டறிவது கடினம்.
இதை அடைய நீங்கள் நோயாளிக்கு சுய ஒழுக்கம் இருக்க வேண்டும்:
- அதே நேரத்தில் மருந்து எடுத்துக்கொள்வது
- அளவு மற்றும் உணவுக்கு இணங்குதல்
- சிகிச்சையின் தொடர்ச்சி
சிகிச்சையின் முக்கிய திசைகள்
- உயிருக்கு ஆபத்தான நிலைமைகளின் வளர்ச்சியைத் தடுக்கவும் தாமதப்படுத்தவும்
- பாதிக்கப்பட்ட நோயாளிகளின் வாழ்க்கைத் தரத்தை நீண்ட காலமாகப் பாதுகாப்பதை உறுதிசெய்யவும்
- HAART உதவியுடன் மற்றும் இரண்டாம் நிலை நோய்களைத் தடுப்பதன் மூலம், நிவாரணத்தை அடையலாம் (மருத்துவ அறிகுறிகள் இல்லாதது)
- நோயாளிகளுக்கு உணர்ச்சி மற்றும் நடைமுறை ஆதரவு
- இலவச மருந்துகள் வழங்குதல்
முதல் கட்டம்
எந்த சிகிச்சையும் பரிந்துரைக்கப்படவில்லை. இருப்பினும், எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நபருடன் தொடர்பு இருந்தால், தொடர்புக்குப் பிறகு முதல் மூன்று நாட்களில் கீமோபிரோபிலாக்ஸிஸ் பரிந்துரைக்கப்படுகிறது.
இரண்டாம் நிலை
2A. CD4 எண்ணிக்கை 200 CD4/mm3க்குக் குறைவாக இருந்தால் தவிர சிகிச்சை இல்லை
2Bசிகிச்சை பரிந்துரைக்கப்படுகிறது, ஆனால் CD4 லிம்போசைட் எண்ணிக்கை 350 CD4/mm3 ஐ விட அதிகமாக இருந்தால், அது நிறுத்தப்படும்.
2Bநோயாளிக்கு நிலை 4 இன் சிறப்பியல்பு வெளிப்பாடுகள் இருந்தால் சிகிச்சை பரிந்துரைக்கப்படுகிறது, ஆனால் சிடி 4 லிம்போசைட்டுகளின் அளவு 350 சிடி 4 / மிமீ 3 ஐ விட அதிகமாக இருக்கும் நிகழ்வுகளைத் தவிர.
மூன்றாம் நிலை
CD4 லிம்போசைட் எண்ணிக்கை 200 CD4/mm3 க்கும் குறைவாக இருந்தால், HIV RNA அளவு 100,000 பிரதிகளுக்கு மேல் இருந்தால் அல்லது நோயாளி தீவிரமாக சிகிச்சையைத் தொடங்க விரும்பினால் HAART பரிந்துரைக்கப்படுகிறது.
நான்காவது நிலை
CD4 எண்ணிக்கை 350 CD4/mm3க்கு குறைவாக இருந்தால் அல்லது HIV RNA எண் 100,000 பிரதிகளுக்கு மேல் இருந்தால் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
ஐந்தாவது நிலை
சிகிச்சை எப்போதும் பரிந்துரைக்கப்படுகிறது.
ஒரு குறிப்பில்
நோயின் கட்டத்தைப் பொருட்படுத்தாமல் குழந்தைகளுக்கு HAART பரிந்துரைக்கப்படுகிறது.
இவை இன்று எச்.ஐ.வி நோய்த்தொற்றுக்கான சிகிச்சைக்கான தரநிலைகள். ஆனால் சமீபத்திய ஆய்வுகள் HAART ஐ ஆரம்பிப்பது சிறந்த முடிவுகளைத் தருகிறது என்பதைக் காட்டுகிறது. எனவே, இந்தப் பரிந்துரைகள் விரைவில் திருத்தப்படும் எனத் தெரிகிறது.
எச்ஐவி சிகிச்சைக்கு பயன்படுத்தப்படும் மருந்துகள்
- வைரஸ் ரிவர்ஸ் டிரான்ஸ்கிரிப்டேஸின் நியூக்ளியோசைட் தடுப்பான்கள் (டிடானோசின், லாமிவுடின், ஜிடோவுடின், அபாகோவிர், ஸ்டாவுடின், சல்சிடபைன்)
- நியூக்ளியோசைட் அல்லாத தலைகீழ் டிரான்ஸ்கிரிப்டேஸ் தடுப்பான்கள் (நெவிராபின், இஃபாவிரென்ஸ், டெலாவிர்டின்)
- வைரல் புரோட்டீஸ் (என்சைம்) தடுப்பான்கள் (சாகுவினாவிர், இண்டினாவிர், நெல்ஃபினாவிர், ரிடோனாவிர், நெல்ஃபினாவிர்)
இருப்பினும், ஒரு புதிய மருந்து விரைவில் சந்தைக்கு வரும் - குவாட்,இது எச்.ஐ.வி உடன் வாழும் மக்களின் வாழ்க்கையை தீவிரமாக மாற்றுவதாக உறுதியளிக்கிறது. இது வேகமாக செயல்படுவதால், பக்கவிளைவுகள் குறைவு. கூடுதலாக, இது எச்.ஐ.வி மருந்து எதிர்ப்பின் சிக்கலை தீர்க்கிறது. மேலும் நோயாளிகள் இனி கைநிறைய மாத்திரைகளை விழுங்க வேண்டியதில்லை. புதிய மருந்து எச்.ஐ.வி நோய்த்தொற்றுக்கு சிகிச்சையளிப்பதற்கு பல மருந்துகளின் விளைவுகளை ஒருங்கிணைக்கிறது மற்றும் ஒரு நாளைக்கு ஒரு முறை எடுக்கப்படுகிறது.
எச்.ஐ.வி தொற்று தடுப்பு
"எந்தவொரு நோயையும் பின்னர் சிகிச்சையளிப்பதை விட தடுப்பது எளிது."இந்த அறிக்கையுடன் உடன்படாத நபர் இல்லை. இது HIV/AIDSக்கும் பொருந்தும். எனவே, இந்த நோய்த்தொற்றின் பரவலைக் குறைக்க பெரும்பாலான நாடுகள் பல்வேறு திட்டங்களை செயல்படுத்தி வருகின்றன.
இருப்பினும், எல்லோரும் என்ன செய்ய முடியும் என்பதைப் பற்றி பேசுவோம். எல்லாவற்றிற்கும் மேலாக, இந்த பிளேக்கிலிருந்து உங்களையும் உங்கள் அன்புக்குரியவர்களையும் பாதுகாக்க அதிக முயற்சி எடுக்க வேண்டியதில்லை.
அதிக ஆபத்தில் உள்ள மக்களிடையே எச்.ஐ.வி/எய்ட்ஸ் தடுப்பு
பாலின மற்றும் ஓரினச்சேர்க்கை தொடர்புகள்- எச்.ஐ.வி நிலை அறியப்பட்ட ஒரு பாலியல் துணையை வைத்திருப்பதே உறுதியான வழி.
- ஆணுறையைப் பயன்படுத்தி மட்டுமே சாதாரண உடலுறவில் (யோனி, குத) ஈடுபடுங்கள். நிலையான மசகு எண்ணெய் கொண்ட லேடெக்ஸ் மிகவும் நம்பகமானவை.
ஆனால் நீங்கள் ஆணுறை சரியாகப் பயன்படுத்தினால், நோய்த்தொற்றின் சாத்தியக்கூறு இன்னும் கிட்டத்தட்ட பூஜ்ஜியமாகக் குறைக்கப்படுகிறது: உடலுறவுக்கு முன் அதை அணிய வேண்டும், லேடெக்ஸ் மற்றும் ஆண்குறிக்கு இடையில் காற்று இல்லை என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள் (சிதைவு ஏற்படும் அபாயம் உள்ளது), மற்றும் எப்போதும் அளவுக்கு ஏற்ப ஆணுறை பயன்படுத்தவும்.
மற்ற பொருட்களால் செய்யப்பட்ட அனைத்து ஆணுறைகளும் எச்.ஐ.வி-யிலிருந்து பாதுகாக்காது.
நரம்பு வழியாக மருந்து பயன்பாடு
போதைப் பழக்கம் மற்றும் எச்.ஐ.வி ஆகியவை பெரும்பாலும் கைகோர்த்துச் செல்கின்றன, எனவே மிகவும் நம்பகமான வழி நரம்பு மருந்துகளை உட்கொள்வதை நிறுத்துவதாகும்.
இருப்பினும், நீங்கள் இன்னும் இந்த பாதையைத் தேர்வுசெய்தால், நீங்கள் முன்னெச்சரிக்கை நடவடிக்கைகளை எடுக்க வேண்டும்:
- மலட்டு மருத்துவ சிரிஞ்ச்களின் தனிப்பட்ட மற்றும் ஒற்றை பயன்பாடு
- மலட்டு தனிப்பட்ட கொள்கலன்களில் ஊசிக்கான தீர்வு தயாரித்தல்
- சுய கருவூட்டல் கருவியைப் பயன்படுத்துதல் (எச்.ஐ.வி-எதிர்மறை பங்குதாரர்)
- விந்தணு சுத்திகரிப்பு மற்றும் கருவூட்டல் (இரு பங்காளிகளும் எச்ஐவி பாசிட்டிவ்)
- கருவிழி கருத்தரித்தல்
மருந்துகளை எடுத்துக்கொள்வது:
- HAART (தேவைப்பட்டால்) கர்ப்பத்தின் கட்டத்தைப் பொறுத்து சிகிச்சை அல்லது நோய்த்தடுப்பு நோக்கங்களுக்காக
- மல்டிவைட்டமின்கள்
- இரும்புச் சத்துக்கள் மற்றும் பிற
தேவையான அனைத்து சோதனைகளையும் சரியான நேரத்தில் எடுப்பது முக்கியம்: வைரஸ் சுமை, சிடி 4 செல் நிலை, ஸ்மியர்ஸ் மற்றும் பல.
மருத்துவ ஊழியர்கள்
இயற்கையான தடைகள் (தோல், சளி சவ்வுகள்) மூலம் ஊடுருவல் மற்றும் உயிரியல் திரவங்களுடன் அவை தொடர்பு கொள்ளும் போது கையாளுதல் ஆகியவை செயல்பாட்டில் ஈடுபட்டால் தொற்று ஏற்படும் அபாயம் உள்ளது.
தொற்று நோய் தடுப்பு
- பாதுகாப்பு உபகரணங்களின் பயன்பாடு: கண்ணாடிகள், கையுறைகள், முகமூடி மற்றும் பாதுகாப்பு ஆடைகள்
- பயன்படுத்தப்பட்ட ஊசியை ஒரு சிறப்பு துளையிடாத கொள்கலனில் உடனடியாக அப்புறப்படுத்துங்கள்
- எச்.ஐ.வி-பாதிக்கப்பட்ட உயிரியல் திரவத்துடன் தொடர்பு - கெமோபிரோபிலாக்ஸிஸ் - விதிமுறைப்படி சிக்கலான HAART எடுத்துக்கொள்வது
- பாதிக்கப்பட்டதாக சந்தேகிக்கப்படும் உடல் திரவத்துடன் தொடர்பு:
- தோல் காயம் (பஞ்சர் அல்லது வெட்டு) - இரத்தப்போக்கு சில நொடிகளுக்கு நிறுத்தப்பட வேண்டிய அவசியமில்லை, பின்னர் காயம் ஏற்பட்ட இடத்தில் 700C ஆல்கஹால் கொண்டு சிகிச்சையளிக்கவும்
- உடலின் சேதமடையாத பகுதிகளில் உயிரியல் திரவத்துடன் தொடர்பு - ஓடும் நீர் மற்றும் சோப்புடன் கழுவவும், பின்னர் 700C ஆல்கஹால் துடைக்கவும்
- கண்களுடன் தொடர்பு - ஓடும் நீரில் கழுவவும்
- வாயில் - 700C ஆல்கஹால் துவைக்க
- ஆடைகளில் - அவற்றை அகற்றி, கிருமிநாசினிகளில் ஒன்றில் (குளோரமைன் மற்றும் பிற) ஊறவைத்து, 70% ஆல்கஹால் கொண்டு தோலைத் துடைக்கவும்.
- காலணிகளுக்கு - கிருமிநாசினி கரைசல்களில் ஒன்றில் நனைத்த துணியால் இரண்டு முறை துடைக்கவும்
- சுவர்கள், தளங்கள், ஓடுகள் மீது - 30 நிமிடங்கள் கிருமிநாசினி தீர்வு ஊற்ற, பின்னர் துடைக்க
எச்ஐவி எவ்வாறு பரவுகிறது?
ஒரு ஆரோக்கியமான நபர் எச்.ஐ.வி-பாதிக்கப்பட்ட நபரிடமிருந்து நோயின் எந்த கட்டத்திலும் ஒரு தொற்று டோஸ் இரத்த ஓட்டத்தில் நுழையும் போது பாதிக்கப்படுகிறார்.வைரஸ் பரவும் முறைகள்
- எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நபருடன் பாதுகாப்பற்ற உடலுறவு (பாலினச்சேர்க்கை மற்றும் ஓரினச்சேர்க்கை தொடர்புகள்). பெரும்பாலும் - விபச்சாரம் உள்ளவர்களில். பாலியல் நோக்குநிலையைப் பொருட்படுத்தாமல், குத உடலுறவில் ஆபத்து அதிகரிக்கிறது.
- நரம்பு வழி மருந்துகளைப் பயன்படுத்தும் போது: எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நபருடன் ஒரு தீர்வைத் தயாரிப்பதற்காக ஒரு மலட்டுத்தன்மையற்ற சிரிஞ்ச் அல்லது கொள்கலனைப் பகிர்தல்.
- கர்ப்பம், பிரசவம் மற்றும் தாய்ப்பால் கொடுக்கும் போது எச்.ஐ.வி-யால் பாதிக்கப்பட்ட பெண்ணிலிருந்து அவளது குழந்தைக்கு.
- சுகாதாரப் பணியாளர்கள் அசுத்தமான உயிரியல் திரவத்துடன் தொடர்பு கொள்ளும்போது: சளி சவ்வுகளுடன் தொடர்பு, ஊசி அல்லது வெட்டுக்கள்.
- எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்களிடமிருந்து இரத்தமாற்றம் அல்லது உறுப்பு மாற்று அறுவை சிகிச்சை. நிச்சயமாக, நன்கொடையாளர் உறுப்பு அல்லது இரத்தம் மருத்துவ நடைமுறைகளுக்கு முன் பரிசோதிக்கப்படுகிறது. இருப்பினும், சாளர காலத்தில் அது விழுந்தால், சோதனை தவறான எதிர்மறையான முடிவை உருவாக்குகிறது.
எச்.ஐ.விக்கு நீங்கள் எங்கு இரத்த தானம் செய்யலாம்?
சிறப்புத் திட்டங்கள் மற்றும் எச்.ஐ.வி-யால் பாதிக்கப்பட்ட மக்களைப் பாதுகாக்க ஏற்றுக்கொள்ளப்பட்ட சட்டங்களுக்கு நன்றி, தகவல் வெளியிடப்படவில்லை அல்லது மூன்றாம் தரப்பினருக்கு மாற்றப்படவில்லை. எனவே, முடிவு நேர்மறையாக இருந்தால், நிலை வெளிப்பாடு அல்லது பாகுபாடு குறித்த பயம் இருக்கக்கூடாது.எச்.ஐ.வி தொற்றுக்கு இரண்டு வகையான இலவச இரத்த தானம் உள்ளன:
- அநாமதேய நபர் தனது பெயரைக் கொடுக்கவில்லை, ஆனால் நீங்கள் முடிவைக் கண்டறியக்கூடிய ஒரு எண் ஒதுக்கப்பட்டுள்ளது (பலருக்கு இது மிகவும் வசதியானது).
- ரகசிய ஆய்வக ஊழியர்கள் நபரின் முதல் மற்றும் கடைசி பெயரைப் பற்றி அறிந்திருக்கிறார்கள், ஆனால் அவர்கள் மருத்துவ ரகசியத்தை பராமரிக்கிறார்கள்.
- எந்த பிராந்திய எய்ட்ஸ் மையத்திலும்
- அநாமதேய மற்றும் தன்னார்வ பரிசோதனை அறைகளில் உள்ள ஒரு நகரம், பிராந்திய அல்லது மாவட்ட கிளினிக்கில், எச்ஐவி தொற்றைக் கண்டறிய இரத்தம் எடுக்கப்படுகிறது.
கூடுதலாக, நீங்கள் ஒரு தனியார் மருத்துவ மையத்தில் பரிசோதனை செய்யலாம், இது சிறப்பு உபகரணங்களுடன் பொருத்தப்பட்டிருக்கும், ஆனால் பெரும்பாலும் கட்டணம்.
ஆய்வகத்தின் திறன்களைப் பொறுத்து, அதே நாளில், 2-3 நாட்களுக்குப் பிறகு அல்லது 2 வாரங்களுக்குப் பிறகு முடிவைப் பெறலாம். சோதனை பலருக்கு மன அழுத்தத்தை ஏற்படுத்துவதாகக் கருதி, நேரத்தை முன்கூட்டியே தெளிவுபடுத்துவது நல்லது.
உங்களுக்கு எச்.ஐ.வி தொற்று இருந்தால் என்ன செய்ய வேண்டும்?
பொதுவாக நீங்கள் எச்.ஐ.வி தொற்றுக்கு நேர்மறை சோதனை செய்யும் போது மருத்துவர் அநாமதேயமாக நோயாளியை அவரது இடத்திற்கு அழைத்து விளக்குகிறார்:- நோயின் போக்கை
- இன்னும் என்ன ஆராய்ச்சி செய்ய வேண்டும்?
- இந்த நோயறிதலுடன் எப்படி வாழ்வது
- தேவைப்பட்டால் என்ன சிகிச்சை எடுக்க வேண்டும், மற்றும் பல
தீர்மானிக்கப்பட வேண்டும்:
- CD4 செல் நிலை
- வைரஸ் ஹெபடைடிஸ் இருப்பது (பி, சி, டி)
- சில சந்தர்ப்பங்களில், p-24-கேப்சிட் ஆன்டிஜென்
எச்.ஐ.வி தொற்று ஏற்படாமல் இருப்பது எப்படி?
- இருமல் அல்லது தும்மும்போது
- பூச்சி அல்லது விலங்கு கடித்தால்
- பகிரப்பட்ட டேபிள்வேர் மற்றும் கட்லரி மூலம்
- மருத்துவ பரிசோதனைகளின் போது
- ஒரு குளம் அல்லது குளத்தில் நீந்தும்போது
- sauna, நீராவி அறையில்
- ஒரு கைகுலுக்கல், அணைப்பு மற்றும் முத்தம் மூலம்
- பகிரப்பட்ட கழிப்பறையைப் பயன்படுத்தும் போது
- பொது இடங்களில்
எச்.ஐ.வி எதிர்ப்பாளர்கள் யார்?
எச்.ஐ.வி தொற்று இருப்பதை மறுக்கும் மக்கள்.அவர்களின் நம்பிக்கைகள் பின்வருவனவற்றை அடிப்படையாகக் கொண்டவை:
- எச்.ஐ.வி தெளிவாகவும் சந்தேகத்திற்கு இடமின்றி அடையாளம் காணப்படவில்லை
உண்மையில், எலக்ட்ரான் நுண்ணோக்கியில் எடுக்கப்பட்ட புகைப்படங்கள் ஏராளமாக உள்ளன.
- வைரஸ் தடுப்பு மருந்துகளுடன் சிகிச்சை அளிக்கப்படும்போது நோயாளிகள் வேகமாக இறக்கின்றனர்நோயிலிருந்து விட
இது ஓரளவு உண்மையாகும், ஏனெனில் முதல் மருந்துகள் அதிக எண்ணிக்கையிலான பக்க விளைவுகளை ஏற்படுத்தியது. இருப்பினும், நவீன மருந்துகள் மிகவும் பயனுள்ள மற்றும் பாதுகாப்பானவை. கூடுதலாக, அறிவியல் இன்னும் நிற்கவில்லை, மிகவும் பயனுள்ள மற்றும் பாதுகாப்பான வழிகளைக் கண்டுபிடித்தது.
- மருந்து நிறுவனங்களின் உலகளாவிய சதியாக கருதப்படுகிறது
இது அப்படியானால், மருந்து நிறுவனங்கள் நோயைப் பற்றியும் அதன் சிகிச்சையைப் பற்றியும் அல்ல, ஆனால் ஒருவித அதிசய தடுப்பூசி பற்றிய தகவல்களைப் பரப்பும், இது இன்றுவரை இல்லை.
- எய்ட்ஸ் நோயெதிர்ப்பு மண்டலத்தின் நோய் என்று அவர்கள் கூறுகிறார்கள், வைரஸால் ஏற்படவில்லை
அழுத்தத்தின் விளைவாக, வலுவான கதிர்வீச்சு, விஷம் அல்லது வலுவான மருந்துகளின் வெளிப்பாடு மற்றும் வேறு சில காரணங்களால் உருவான நோயெதிர்ப்பு குறைபாட்டின் விளைவு என்று அவர்கள் கூறுகிறார்கள்.
எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நோயாளி HAART எடுக்கத் தொடங்கியவுடன், அவரது நிலை கணிசமாக மேம்படுகிறது என்ற உண்மையை இங்கே நாம் வேறுபடுத்திப் பார்க்கலாம்.
இவை அனைத்தும் அறிக்கைகள் நோயாளிகளை தவறாக வழிநடத்துகின்றன,எனவே அவர்கள் சிகிச்சையை மறுக்கின்றனர். அதேசமயம், சரியான நேரத்தில் தொடங்கும் போது, HAART நோயின் போக்கைக் குறைக்கிறது, ஆயுளை நீட்டிக்கிறது மற்றும் எச்ஐவி-பாதிக்கப்பட்டவர்களை சமூகத்தின் முழு உறுப்பினர்களாக அனுமதிக்கிறது: வேலை செய்ய, ஆரோக்கியமான குழந்தைகளைப் பெற்றெடுக்க, சாதாரண தாளத்தில் வாழ, மற்றும் பல. அன்று. எனவே, சரியான நேரத்தில் எச்ஐவியைக் கண்டறிவது மிகவும் முக்கியம், தேவைப்பட்டால், HAART ஐத் தொடங்கவும்.
எச்.ஐ.வி என்பது நோயெதிர்ப்பு மண்டலத்தை அழிப்பதன் மூலம் மனித உடலின் பாதுகாப்பை இழக்கும் ஒரு வைரஸ் ஆகும். இந்த நோய் 20 ஆம் நூற்றாண்டின் 80 களில் அறியப்பட்டது, எச்.ஐ.வி நோயால் பாதிக்கப்பட்ட ஒரு வயது வந்தவருக்கு புதிதாகப் பிறந்ததைப் போல பலவீனமான நோய் எதிர்ப்பு சக்தி இருப்பதை விஞ்ஞானிகள் கண்டறிந்தனர்.
இந்த நோய் எய்ட்ஸ் - நோயெதிர்ப்பு குறைபாடு நோய்க்குறி என்று அழைக்கப்படுகிறது. மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் 1983 இல் அதிகாரப்பூர்வமாக அறிவிக்கப்பட்டது.
இந்நோய் தற்போது பரவி பரவி, தொற்றுநோயாக மாறியுள்ளது.மறைமுகமாக, உலகில் 50 மில்லியன் மக்கள் தற்போது வைரஸின் கேரியர்களாக உள்ளனர்.
மனித நோய் எதிர்ப்பு சக்தியை மீட்டெடுக்கக்கூடிய எந்த மருந்தும் இதுவரை இல்லை, எனவே எச்.ஐ.வி-யை எதிர்த்துப் போராடுவதற்கான ஒரே வழி தடுப்பு.
மனித உடலில், இயற்கையானது நோயெதிர்ப்பு உயிரணுக்களை வெளிநாட்டு மரபணு தகவல்களுடன் நுண்ணுயிரிகளை எதிர்க்கக்கூடிய ஆன்டிபாடிகளை உருவாக்கும் ஒரு பொறிமுறையைக் கொண்டுள்ளது. ஆன்டிஜென்கள் உடலில் நுழைந்தால், லிம்போசைட்டுகள் அதில் வேலை செய்யத் தொடங்குகின்றன. அவர்கள் எதிரியை அடையாளம் கண்டு அதை நடுநிலையாக்குகிறார்கள், ஆனால் உடலில் வைரஸால் பாதிக்கப்பட்டால், பாதுகாப்பு தடைகள் அழிக்கப்பட்டு, ஒரு வருடத்திற்குள் நபர் இறக்கலாம். இருப்பினும், எச்.ஐ.வி ஒரு "மெதுவான" வைரஸ் என்பதால், பாதிக்கப்பட்டவர்கள் 20 ஆண்டுகள் வரை வாழ்ந்த வழக்குகள் உள்ளன, இதன் அறிகுறிகள் 10 ஆண்டுகளுக்கும் மேலாக தோன்றாது மற்றும் நபர் தனது உடல்நிலையை அறியாமல் இருக்கிறார்.
உடலில் நுழைந்த பிறகு, வைரஸ் செல்கள் இரத்த அணுக்களுடன் இணைகின்றன மற்றும் உடல் முழுவதும் இரத்த ஓட்டத்தில் பரவுகின்றன, நிணநீர் மண்டலங்களை பாதிக்கிறது, ஏனெனில் இவை அதிக எண்ணிக்கையில் நோயெதிர்ப்பு செல்கள் காணப்படுகின்றன. நோயெதிர்ப்பு அமைப்பு வைரஸின் தாக்குதல்களுக்கு போதுமான அளவு பதிலளிக்க முடியாது, ஏனெனில் அது அதை அடையாளம் காணவில்லை, மேலும் எச்.ஐ.வி நோயெதிர்ப்பு செல்களை மெதுவாக அழிக்கிறது, மேலும் அவற்றின் எண்ணிக்கை குறைந்தபட்சமாக குறைந்து முக்கியமானதாக மாறும்போது, எய்ட்ஸ் கண்டறியப்படுகிறது - கடைசி நிலை நோய். இந்த நிலை 3 மாதங்கள் முதல் இரண்டு ஆண்டுகள் வரை நீடிக்கும். இந்த காலகட்டத்தில், எய்ட்ஸ் முன்னேறி, சளி சவ்வுகள், நுரையீரல்கள், குடல்கள் மற்றும் நரம்பு மண்டலத்தை பாதிக்கிறது. நோயெதிர்ப்பு உயிரணுக்களின் வடிவத்தில் பாதுகாப்புத் தடை அழிக்கப்பட்டு, உடல் நோய்க்கிருமிகளை எதிர்க்க முடியாது என்பதால் இது நிகழ்கிறது. இதன் விளைவாக, ஒரு நபர் எச்.ஐ.வி நோயால் இறக்கவில்லை, ஆனால் மற்றொரு இரண்டாம் நிலை தொற்றுநோயால் இறக்கிறார்.
பெரும்பாலும், எய்ட்ஸ், நிமோனியா மற்றும் குடல் கோளாறுகள் பல மாதங்களுக்கு நிற்காத வயிற்றுப்போக்குடன் உருவாகின்றன, இதன் விளைவாக ஒரு நபர் கடுமையாக எடை இழக்கத் தொடங்குகிறார் மற்றும் உடல் நீரிழப்புக்கு ஆளாகிறது. ஆராய்ச்சியின் விளைவாக, எய்ட்ஸில் குடல் கோளாறுகள் ஏற்படுவதற்கான காரணங்கள் கேண்டிடா, சால்மோனெல்லா, அத்துடன் காசநோய் பாக்டீரியா மற்றும் சைட்டோமெலகோவைரஸ் ஆகியவற்றின் பூஞ்சைகள் என்று விஞ்ஞானிகள் கண்டறிந்துள்ளனர். பெரும்பாலும், எச்.ஐ.வியின் விளைவுகளால் பலவீனமான ஒரு உயிரினம் மூளைக்காய்ச்சல், மூளையழற்சி ஆகியவற்றால் பாதிக்கப்பட்டு, மூளைக் கட்டி உருவாகிறது. ஒரு நபரின் அறிவுசார் திறன்கள் குறைகிறது, மூளை சிதைகிறது மற்றும் டிமென்ஷியா உருவாகிறது. பாதிக்கப்பட்டவர்களில், சளி சவ்வுகள் பாதிக்கப்பட்டு, தோலில் அரிப்பு மற்றும் புற்றுநோய் கட்டிகள் தோன்றும்.
வகைப்பாட்டின் புதுப்பிக்கப்பட்ட பதிப்பின் படி, எச்.ஐ.வி வளர்ச்சியின் 5 நிலைகளில் செல்கிறது:
- அடைகாக்கும் காலம் 90 நாட்கள் வரை. மருத்துவ வெளிப்பாடுகள் எதுவும் இல்லை.
- முதன்மை அறிகுறிகளின் தோற்றம், இது காலங்களாக பிரிக்கப்பட்டுள்ளது A, B, C. காலம் 2A - அறிகுறிகள் இல்லை. காலம் 2B - நோய்த்தொற்றின் முதல் வெளிப்பாடுகள், மற்ற தொற்று நோய்களின் போக்கைப் போலவே. 2B - தொண்டை புண், ஹெர்பெஸ், கேண்டிடியாஸிஸ், நிமோனியா வடிவத்தில் தன்னை வெளிப்படுத்துகிறது, ஆனால் நோய் வளர்ச்சியின் இந்த கட்டத்தில், நோய்த்தொற்றுகள் சிகிச்சைக்கு நன்கு பதிலளிக்கின்றன. காலம் 2B 21 நாட்கள் நீடிக்கும்.
- நோய் முன்னேறுகிறது மற்றும் நிணநீர் முனைகளின் குறுகிய கால விரிவாக்கம் ஏற்படுகிறது. காலத்தின் காலம் 2-3 முதல் 20 ஆண்டுகள் வரை. இந்த நேரத்தில், லிம்போசைட்டுகளின் எண்ணிக்கை குறைகிறது.
- T-4 லிம்போசைட்டுகளின் அழிவு மற்றும் அதன் விளைவாக, புற்றுநோய் மற்றும் தொற்று நோய்களின் வளர்ச்சி. இந்த கட்டத்தில், அறிகுறிகள் அவ்வப்போது தாங்களாகவே அல்லது மருந்துகளால் குறையக்கூடும். நான்காவது கட்டத்தில் ஏ, பி மற்றும் சி காலங்கள் அடங்கும்.
- 4A - சளி சவ்வுகள் மற்றும் தோல் பாக்டீரியா மற்றும் வைரஸ்களால் பாதிக்கப்படுகின்றன, மேலும் மனிதர்களில் மேல் சுவாசக்குழாய் நோய்களின் எண்ணிக்கை அதிகரிக்கிறது.
- 4B - தோல் நோய்கள் தொடர்ந்து முன்னேறி வருகின்றன, மேலும் உள் உறுப்புகள் மற்றும் நரம்பு மண்டலமும் பாதிக்கப்படுகின்றன, மேலும் குறிப்பிடத்தக்க எடை இழப்பு தொடங்குகிறது.
- 4B - நோய் உயிருக்கு ஆபத்தானது.
- உடலில் ஏற்படும் அழிவு மீள முடியாதது. ஒரு நபர் 3-12 மாதங்களுக்குள் இறந்துவிடுகிறார்.
எச்.ஐ.விக்கு அதன் சொந்த அறிகுறிகள் எதுவும் இல்லை மற்றும் எந்தவொரு தொற்று நோயாகவும் மாறலாம். இந்த வழக்கில், கொப்புளங்கள், கொப்புளங்கள், லிச்சென் மற்றும் செபோர்ஹெக் டெர்மடிடிஸ் ஆகியவை தோலில் தோன்றும். சோதனைகளைப் பயன்படுத்தி மட்டுமே வைரஸைக் கண்டறிய முடியும்: எச்.ஐ.வி. இரத்த பரிசோதனையின் விளைவாக ஒரு வைரஸ் கண்டறியப்பட்டால், நபர் எச்.ஐ.வி செரோபோசிட்டிவ் ஆக மாறுகிறார், அதாவது: வைரஸுக்கு ஆன்டிபாடிகள் நபரின் உடலில் உருவாகியுள்ளன, ஆனால் நோய் இன்னும் தன்னை வெளிப்படுத்தவில்லை. இருப்பினும், எச்.ஐ.வி தொற்றுக்கு பிறகு உடனடியாக கண்டறிய முடியாது. இது ஒரு சில மாதங்களுக்குப் பிறகு மட்டுமே தோன்றும், எனவே நபர் தனது நோயைப் பற்றி தெரியாது.
நோய் பற்றி மேலும்
ஒவ்வொரு நபரின் வாழ்க்கையிலும் வைரஸ்கள் தொடர்ந்து உள்ளன.இவை FLU, ஹெர்பெஸ், ஹெபடைடிஸ், ரெட்ரோவைரஸ் எய்ட்ஸ் மற்றும் பிற வைரஸ் மற்றும் தொற்று நோய்கள். அனைத்து வைரஸ்களும் மனித உடலில் சிக்கல்களை ஏற்படுத்துகின்றன, எனவே வைரஸ் தடுப்பு சிகிச்சை தேவைப்படுகிறது. ஏராளமான வைரஸ்கள் உள்ளன, அவை தொடர்ந்து மாற்றமடைகின்றன, எனவே எந்தவொரு தொற்றுநோயையும் சமாளிக்கக்கூடிய மிகவும் பயனுள்ள மருந்து எதுவும் இல்லை. ஒவ்வொரு வைரஸையும் எதிர்த்துப் போராட பல்வேறு வைரஸ் தடுப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன. ஆன்டிரெட்ரோவைரல் மருந்துகளின் செயல், எய்ட்ஸ் வைரஸ் செல்களை "ஸ்டாம்பிங்" செய்வதை நிறுத்தும் பொறிமுறையை அடிப்படையாகக் கொண்டது.
ஆன்டிரெட்ரோவைரல் மருந்துகள் முக்கிய குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- நியூக்ளியோசைட் ரிவர்ஸ் டிரான்ஸ்கிரிப்டேஸ் இன்ஹிபிட்டர்கள் (NRTIs): சல்சிடபைன், ஸ்டாவுடின் மற்றும் பிற. இந்த மருந்துகள் மிகவும் நச்சுத்தன்மை வாய்ந்தவை, ஆனால் எச்.ஐ.வி நோயால் பாதிக்கப்பட்ட பெரும்பாலான மக்கள் அவற்றை நன்கு பொறுத்துக்கொள்கிறார்கள். பாதிக்கப்பட்டவர்களில் 5% பேருக்கு பக்க விளைவுகள் காணப்படுகின்றன.
- புரோட்டீஸ் தடுப்பான்கள் (PI): ரிடோனாவிர், நெல்ஃபினாவிர், லேபினாவிர் மற்றும் பிற.
- நியூக்ளியோசைட் அல்லாத தலைகீழ் டிரான்ஸ்கிரிப்டேஸ் தடுப்பான்கள் (NNRTIs): டெலவெர்டின், எஃபாவிரென்ஸ். இந்த மருந்துகள் NRTI களுடன் இணைந்து திறம்பட பயன்படுத்தப்படுகின்றன. இந்த வகை மருந்துகளை உட்கொள்வதால் ஏற்படும் பக்க விளைவுகள் சராசரியாக 35% பாதிக்கப்பட்ட மக்களில் காணப்படுகின்றன.
வைரஸ், நோயெதிர்ப்பு மண்டலத்தை அழித்து, மற்ற வைரஸ்கள் மற்றும் தொற்றுநோய்களுக்கான தடைகளை அழிக்கிறது. சந்தர்ப்பவாத நோய்த்தொற்றுகளின் வளர்ச்சியைத் தடுக்க, அதாவது, எந்தவொரு நபரின் உடலிலும் தொடர்ந்து இருக்கும் மற்றும் சந்தர்ப்பவாதமாகக் கருதப்படும், தடுப்பு சிகிச்சையானது வைரஸை பாதிக்காத நுண்ணுயிர் எதிர்ப்பிகளைப் பயன்படுத்தி வைரஸால் பாதிக்கப்பட்டவர்களுக்கு பயன்படுத்தப்படுகிறது, ஆனால் சந்தர்ப்பவாத மைக்ரோஃப்ளோராவை அடக்குகிறது.
சந்தர்ப்பவாத நோய்த்தொற்றுகளுக்கு கூடுதலாக, ஒரு ரெட்ரோவைரஸ் கொண்ட ஒரு நபர் தொடர்ந்து மற்ற தொற்று நோய்களால் அச்சுறுத்தப்படுகிறார், எந்த தடுப்பூசி (நோய்த்தடுப்பு) பயன்படுத்தப்படுவதை தடுக்கிறது. இருப்பினும், நோயின் ஆரம்ப கட்டத்தில் மட்டுமே இது பயனுள்ளதாக இருக்கும், நோயெதிர்ப்பு அமைப்பு இன்னும் சாதாரணமாக செயல்படும் போது, எச்.ஐ.வி-பாதிக்கப்பட்ட மக்கள் காய்ச்சல் மற்றும் நிமோகாக்கிக்கு எதிராக தடுப்பூசி போட பரிந்துரைக்கப்படுகிறார்கள்.
எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்கள் தொற்றுநோயை எதிர்க்க முடியாது என்பதால், சால்மோனெல்லா பாக்டீரியம் அவர்களுக்கு கடுமையான ஆபத்தை ஏற்படுத்துகிறது, எனவே மூல முட்டைகள் மற்றும் வெப்பமாக மோசமாக பதப்படுத்தப்பட்ட கோழி இறைச்சியை சாப்பிடுவதைத் தவிர்ப்பது அவசியம். எச்.ஐ.வி நோயால் பாதிக்கப்பட்டவர்கள் காசநோய் தொற்று ஏற்படக்கூடிய பல நாடுகளுக்குச் செல்லும்போது கவனமாக இருக்க வேண்டும்.
ஆண்கள் மற்றும் பெண்களில் ஆரம்ப மற்றும் பிற்பகுதியில் எச்.ஐ.வி அறிகுறிகள்
 பெண்கள் எச்.ஐ.வி நோயால் பாதிக்கப்படுகின்றனர், ஏனெனில் அவர்களின் நோய் எதிர்ப்பு சக்தி வெவ்வேறு காலகட்டங்களில் ஆண்களை விட பலவீனமாக உள்ளது. இது கர்ப்பம் மற்றும் மாதவிடாய் காலம். எச்.ஐ.வி ஒரு பெண்ணுக்கு மட்டுமல்ல, அவளுடைய குழந்தைக்கும் ஆபத்தானது, ஏனெனில் இது கர்ப்பம் மற்றும் பாலூட்டலின் போது பரவுகிறது.
பெண்கள் எச்.ஐ.வி நோயால் பாதிக்கப்படுகின்றனர், ஏனெனில் அவர்களின் நோய் எதிர்ப்பு சக்தி வெவ்வேறு காலகட்டங்களில் ஆண்களை விட பலவீனமாக உள்ளது. இது கர்ப்பம் மற்றும் மாதவிடாய் காலம். எச்.ஐ.வி ஒரு பெண்ணுக்கு மட்டுமல்ல, அவளுடைய குழந்தைக்கும் ஆபத்தானது, ஏனெனில் இது கர்ப்பம் மற்றும் பாலூட்டலின் போது பரவுகிறது.
இதைத் தடுக்க, எச்.ஐ.வி நோயின் ஆரம்ப அறிகுறிகளைப் பற்றி பெண்கள் அறிந்திருக்க வேண்டும்.ஆரம்ப கட்டங்களில், பெண்களில் எச்.ஐ.வி அறிகுறிகள் குமட்டல், வாந்தி, வயிற்றுப்போக்கு, தோல் அரிப்பு, சொறி, தொண்டை புண், தசைகள் மற்றும் மூட்டுகள் போன்ற வடிவங்களில் தங்களை வெளிப்படுத்துகின்றன. வாயில் புண்கள் தோன்றும், கழுத்து, இடுப்பு மற்றும் அக்குள் ஆகியவற்றில் உள்ள நிணநீர் முனைகள் பெரிதாகின்றன. எச்ஐவியின் இதே போன்ற அறிகுறிகள் மற்ற தொற்று நோய்களின் சிறப்பியல்பு என்பதால், சோதனைகள் மூலம் மட்டுமே காரணத்தை தீர்மானிக்க முடியும்.
பிந்தைய கட்டங்களில், பிறப்புறுப்புகளில் புண்கள் மற்றும் புண்கள், ஸ்டோமாடிடிஸ், ஹெர்பெஸ் மோசமடைந்து, மருக்கள் உருவாகும்போது, வாய்வழி சளிச்சுரப்பியின் புண்கள் போன்ற வடிவங்களுடன் கூடிய புண்கள் மற்றும் புண்கள் ஆகியவற்றுடன் பெண்களில் எச்.ஐ.வி தன்னை வெளிப்படுத்துகிறது. . அனோரெக்ஸியாவை நிராகரிக்க முடியாது. நோயெதிர்ப்பு மண்டலத்தின் அழிவு காரணமாக, புற்றுநோயியல் நோய்கள் உருவாகின்றன: கர்ப்பப்பை வாய்ப் புற்றுநோய், லிம்போமா, சர்கோமா.
நோயின் இந்த போக்கில், ஆயுட்காலம் வேகமாக குறைகிறது.இந்த நிலையில், ஒரு பெண் படுத்த படுக்கையாக இருப்பதால், சாதாரண வாழ்க்கை வாழ முடியாது. ஆண்களில் நோயின் போக்கு மற்றும் அறிகுறிகள் பெண்களிடமிருந்து சற்றே வித்தியாசமாக இருக்கும். வழக்கமாக, ஆரம்ப கட்டங்களில், தொற்று ARVI போன்ற அறிகுறிகளுடன் தன்னை வெளிப்படுத்துகிறது: அதிகரித்த உடல் வெப்பநிலை, காய்ச்சல். ஆரம்ப கட்டத்தில் (தொற்றுநோய்க்கு சுமார் 20 நாட்களுக்குப் பிறகு), எச்.ஐ.வியின் மற்ற அறிகுறிகளுடன், ஒரு சிறப்பியல்பு சொறி தோன்றுகிறது. முதல் அறிகுறிகள் விரைவாக கடந்து, அறிகுறியற்ற காலம் தொடங்குகிறது.
எச்.ஐ.வி நோய்த்தொற்றின் சிறப்பியல்பு விரிவாக்கப்பட்ட நிணநீர் முனைகளும் மறைந்துவிடும். நோய் வளர்ச்சியின் மேம்பட்ட கட்டத்தை அடையும் போது, மனிதன் தொடர்ந்து சோர்வு உணர்வை அனுபவிக்கத் தொடங்குகிறான், இடைவிடாத வயிற்றுப்போக்கால் அவர் கவலைப்படுகிறார், மேலும் வாயில் வெள்ளை புள்ளிகள் தோன்றும், அதே நேரத்தில் நிணநீர் கணுக்களின் வீக்கம் பல மாதங்கள் நீடிக்கும். எச்.ஐ.வி நோயால் பாதிக்கப்பட்ட ஆண்கள் மற்றும் பெண்களில் இந்த அறிகுறிகள் அனைத்தும் வைரஸால் நோயெதிர்ப்பு செல்கள் அழிக்கப்படுவதால் ஏற்படுகின்றன.
அதே காரணத்திற்காக, எச்.ஐ.வி நோயாளிகளின் காயங்கள் நீண்ட காலமாக குணமடையாது, மேலும் அவர்களின் ஈறுகளில் இரத்தம் வரும்.வைரஸின் வளர்ச்சியின் காரணமாக, ARVI, காசநோய் மற்றும் நிமோனியா ஆகியவை எச்.ஐ.வி-பாதிக்கப்பட்ட நபரின் நிலையான தோழர்களாக மாறுகின்றன. வைரஸ் சுமையின் அளவை அல்லது இரத்தத்தில் உள்ள வைரஸின் அளவை தீர்மானிக்க சோதனைகள் செய்யப்படுகின்றன. சோதனை முடிவுகளின் அடிப்படையில், உடல் முழுவதும் வைரஸ் பரவும் விகிதத்தை மருத்துவர்கள் தீர்மானிக்கிறார்கள். சோதனை குறிகாட்டிகள் வாழ்நாள் முழுவதும் மாறக்கூடும், ஆனால் பல மாதங்களில் சுமை தொடர்ந்து அதிகமாக இருந்தால், இது நோயின் முன்னேற்றத்தின் சமிக்ஞையாகும்.
பாதிக்கப்பட்ட நபரின் நிலை பற்றிய நம்பகமான தகவலைப் பெற, நோயெதிர்ப்பு நிலையை (இம்யூனோகிராம்) தீர்மானிக்க இரத்த பரிசோதனை பயன்படுத்தப்படுகிறது. பகுப்பாய்வுகள் மற்றும் சோதனைகள் கேள்விக்கு சரியான பதிலைக் கொடுக்க முடியாது: எவ்வளவு காலம் வாழ வேண்டும், ஒவ்வொரு நபரும் தனித்தனியாக வைரஸ் உருவாகிறது மற்றும் அதன்படி, எச்.ஐ.வி அறிகுறிகளில் வேறுபாடுகள் இருக்கலாம்.
எச்ஐவி எவ்வாறு பரவுகிறது: முக்கிய ஆபத்து குழுக்கள் மற்றும் எச்ஐவி தடுப்பூசிகள்
 இன்று, எச்.ஐ.வி நன்கு ஆய்வு செய்யப்பட்டு, நோயின் வளர்ச்சியை கட்டுப்படுத்த கற்றுக் கொள்ளப்பட்டது.
இன்று, எச்.ஐ.வி நன்கு ஆய்வு செய்யப்பட்டு, நோயின் வளர்ச்சியை கட்டுப்படுத்த கற்றுக் கொள்ளப்பட்டது.
இருப்பினும், இது குறைவான ஆபத்தை ஏற்படுத்தாது, எனவே எச்.ஐ.வி எவ்வாறு பரவுகிறது மற்றும் அதைத் தடுக்க என்ன செய்ய வேண்டும் என்பதை ஒவ்வொரு நபரும் அறிந்திருக்க வேண்டும்.
உடலுறவுத் துணையை அடிக்கடி மாற்றுபவர்கள், ஓரினச்சேர்க்கையில் ஈடுபடுபவர்கள், குதப் பாலுறவில் ஈடுபடுபவர்கள் மற்றும் விபச்சாரிகளின் சேவைகளைப் பயன்படுத்துபவர்கள் முதலில் எச்ஐவியால் பாதிக்கப்படும் அபாயம் உள்ளது. நவீன உலகில் இத்தகைய உறவுகள் எவ்வளவு பிரபலமாகிவிட்டன என்பதைப் பொறுத்தவரை, தொற்றுநோய்க்கான ஆபத்து அதிகரித்துள்ளது மற்றும் உயர் சமூக அந்தஸ்துள்ள மக்களுக்கும் எச்.ஐ.வி பரவுகிறது. இரத்தம், தாயிடமிருந்து குழந்தைக்கு பால், விந்து மற்றும் பிறப்புறுப்பு சுரப்பு மூலம் வைரஸ் உடலில் நுழைகிறது.
எச்.ஐ.வி உமிழ்நீர், மலம் மற்றும் சிறுநீர் மூலம் பரவுவதில்லை, எனவே நோய்த்தொற்றின் வீட்டு வழி விலக்கப்பட்டுள்ளது மற்றும் அனுமானமாக மட்டுமே உள்ளது.
வைரஸ் நிலையற்றது மற்றும் 1 நிமிடம் அல்லது 30 நிமிடங்களுக்குப் பிறகு 57 டிகிரியில் கொதிக்கும் போது இறந்துவிடும் என்பதால், எச்.ஐ.வி பரவாமல் தடுக்க அன்றாட வாழ்வில் அடிப்படை முன்னெச்சரிக்கைகளைப் பின்பற்றினால் போதும். போதைப்பொருளை நரம்பு வழியாகப் பயன்படுத்துபவர்கள் எச்.ஐ.வி தொற்றுக்கு ஆளாகிறார்கள், ஏனெனில் போதைப்பொருள் போதையில் ஆபத்து உணர்வு மங்கிவிடும் மற்றும் சிரிஞ்ச்களைப் பகிர்ந்து கொள்வது சாத்தியமாகும்.
இது அரிதானது, ஆனால் அசுத்தமான இரத்தத்தை மாற்றுவதன் மூலம் எச்.ஐ.வி பரவுவது சாத்தியமாகும், ஏனெனில் வைரஸ் மனித உடலில் நுழைந்தவுடன் அதன் செயல்பாட்டை உடனடியாகக் காட்டாது மற்றும் சோதனைகளைப் பயன்படுத்தி கண்டறிய முடியும்: எச்.ஐ.வி சோதனைகள். நோயாளிகளின் திறந்த காயங்களுடன் பணிபுரியும் சுகாதாரப் பணியாளர்கள் தொற்றுநோய் அபாயத்தில் உள்ளனர். நோய்த்தொற்றுக்குப் பிறகு, உடல் ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகிறது, அவை பகுப்பாய்வின் போது கண்டறியப்படுகின்றன, மேலும் நபர் எச்.ஐ.வி செரோபோசிட்டிவ் என்று கருதப்படுகிறார். இருப்பினும், இது இரத்தத்தில் எச்.ஐ.வி.
இரத்தப் பரிசோதனையில் எச்.ஐ.வி செரோபோசிடிவிட்டி தெரியவந்தால், இன்ஃப்ளூயன்ஸா மற்றும் நிமோகாக்கஸுக்கு எதிரான தடுப்பூசிகள் மூலம் பாதிக்கப்பட்ட நபருக்கு ஆபத்தான நோய்த்தொற்றுகளிலிருந்து உங்களைப் பாதுகாத்துக் கொள்ள வேண்டும். இருப்பினும், ஒரு மருத்துவர் மட்டுமே நோய்த்தடுப்பு நேரத்தை தீர்மானிக்க வேண்டும், ஏனெனில் எச்.ஐ.வி-பாதிக்கப்பட்டவர்கள் பக்க விளைவுகளின் அதிக ஆபத்தில் உள்ளனர். தடுப்பூசியின் சாத்தியத்தை தீர்மானிக்க, நோயெதிர்ப்பு நிலையை தீர்மானிக்க மருத்துவர்கள் சோதனைகளை பரிந்துரைக்கின்றனர்.
எய்ட்ஸ்: அது என்ன, அதன் நோயறிதல் மற்றும் பரவும் முறைகள்
ஒரு நபருக்கு எச்.ஐ.வி தொற்று இருப்பது கண்டறியப்பட்டால், அவருக்கு எய்ட்ஸ் இருப்பதாக இது அர்த்தப்படுத்துவதில்லை, ஏனெனில் எய்ட்ஸ் நோயின் ஐந்தாவது மற்றும் இறுதி கட்டமாகும், இது நோய்த்தொற்றுக்கு 20 ஆண்டுகளுக்குப் பிறகு ஏற்படலாம். எய்ட்ஸ் நோயெதிர்ப்பு அமைப்பு அழிக்கப்படும் போது ஒரு நபருக்கு கண்டறியப்படுகிறது மற்றும் வைரஸ்கள் மற்றும் தொற்றுநோய்களை இனி எதிர்க்க முடியாது.
80% வழக்குகளில், எச்.ஐ.வி விந்து மற்றும் யோனி சுரப்பு மூலம் பாலியல் ரீதியாக பரவுகிறது, கிட்டத்தட்ட 10% - சிரிஞ்ச்கள் மூலம், சுமார் 10% வழக்குகளில் - வைரஸ் பரவுவது தாயிடமிருந்து புதிதாகப் பிறந்த குழந்தைக்கு, தாய்ப்பாலின் மூலம் ஏற்படுகிறது. மருத்துவ ஊழியர்கள் 0.01% வழக்குகளில் எச்.ஐ.வி.
குறிப்பு
அன்றாட வாழ்வில், உணவுகள், நீச்சல் குளம் அல்லது குளியல் இல்லம் அல்லது இருமல் அல்லது தும்மல் மூலம் எச்.ஐ.வி நோயால் பாதிக்கப்பட முடியாது, ஆனால் உதாரணமாக, தொழில்நுட்பத்தை மீறி கருவிகள் செயலாக்கப்பட்டால், நீங்கள் பச்சை குத்தலாம். வைரஸ் இரத்தத்தில் உள்ளது.
எச்.ஐ.வி நோயை சரியான நேரத்தில் கண்டறிவது மிகவும் முக்கியமானது, ஏனெனில் நோய் ஆரம்ப கட்டத்தில் பிடிபட்டால், வைரஸின் அழிவு விளைவு மற்றும் எய்ட்ஸ் நிலைக்கு மாறுவது கணிசமாக நிறுத்தப்படலாம் மற்றும் நோயெதிர்ப்பு மண்டலத்தை விரைவாக அழிப்பதைத் தடுக்கலாம். இருப்பினும், அறிகுறிகள் இல்லாததால், நோயின் முதல் கட்டத்தில் நோயறிதல் கிட்டத்தட்ட சாத்தியமற்றது மற்றும் இரண்டாவது கட்டத்தில் கடினமாக உள்ளது.
உந்துதல் இல்லாத சோர்வு மற்றும் உடல் வெப்பநிலையில் 39 டிகிரிக்கு குறுகிய கால உயர்வு இருந்தால், எய்ட்ஸ் வைரஸுடன் தொற்றுநோயை நீங்கள் சந்தேகிக்கலாம். இந்த வழக்கில், வயிற்றுப்போக்கு நோய்க்குறி காரணமாக ஒரு நபர் கூர்மையான எடை இழப்பை அனுபவிக்கிறார். இத்தகைய அறிகுறிகளுடன், ஆய்வக சோதனைகளைப் பயன்படுத்தி எச்.ஐ.வி தொற்றுநோயை விலக்குவது அவசியம்.
பெண்கள் மற்றும் ஆண்களில் எய்ட்ஸ் அறிகுறிகள், அதன் சிகிச்சை மற்றும் தடுப்பு
பெண்களில், எய்ட்ஸ் அறிகுறிகள் ஆண்களிடமிருந்து வேறுபடுகின்றன. ஒரு விதியாக, பெண்களில் எச்.ஐ.வி பிறப்புறுப்பு நோய்கள் மற்றும் மரபணு அமைப்பின் சீர்குலைவுகளாக வெளிப்படுகிறது, எடுத்துக்காட்டாக, கேண்டிடியாஸிஸ் (த்ரஷ்) மறுபிறப்புகள். ஹெர்பெஸ் மோசமடையக்கூடும், மேலும் பிறப்புறுப்பு உறுப்புகளின் சளி சவ்வுகளில் புண்கள் மற்றும் மருக்கள் தோன்றும். நாள் அல்லது பருவத்தின் நேரத்தைப் பொருட்படுத்தாமல், ஒரு பெண் அதிக வியர்வையுடன் காய்ச்சலின் அறிகுறிகளை அனுபவிக்கிறாள்.
குறிப்பு
எய்ட்ஸின் ஒரு சிறப்பியல்பு அறிகுறி பசியின்மை மற்றும் எடை இழப்பு, சோர்வு ஒரு நிலையான உணர்வு காரணமாக தூங்க ஒரு தவிர்க்கமுடியாத ஆசை.
ஆண்களில் எய்ட்ஸ் அறிகுறிகள் FLU என மாறுவேடமிடப்படுகின்றன: வெப்பநிலை உயர்கிறது, நபர் குளிர்ச்சியை அனுபவிக்கிறார், மாறுபட்ட தீவிரத்தின் தலைவலி. தோலில் ஒரு சொறி தோன்றும், சில பகுதிகளில் தோல் நிறமாற்றம் ஏற்படுகிறது. கழுத்து, இடுப்பு பகுதி மற்றும் அக்குள்களின் கீழ் உள்ள நிணநீர் முனைகள் பெரிதாகி, தொடுவதற்கு கடினமாகின்றன, ஆனால் வலி இல்லை.
பசியின்மை மறைந்து, எடை குறைகிறது மற்றும் நபர் தொடர்ந்து சோர்வாக உணர்கிறார். இந்த கடுமையான காலம் சுமார் இரண்டு வாரங்கள் நீடிக்கும், பின்னர் அறிகுறிகள் பல மாதங்கள் அல்லது ஆண்டுகள் கூட மறைந்துவிடும். இது தவறாக வழிநடத்துகிறது மற்றும் மனிதன் தனது இயல்பான வாழ்க்கையை தொடர்ந்து வாழ்கிறான், வைரஸ் நோயெதிர்ப்பு மண்டலத்தை அழிக்க தொடர்ந்து அனுமதிக்கிறது. நோயின் கடைசி நிலை ஒரு மனிதனுக்கு ஏற்படும் போது, அனைத்து நாள்பட்ட தொற்று நோய்களும் மோசமடைகின்றன.
ஒரு மனிதனின் நோயெதிர்ப்பு அமைப்பு வலுவாக இருந்தால் எச்ஐவி நீண்ட காலத்திற்கு அறிகுறிகளைக் காட்டாது. இருப்பினும், தொற்று ஏற்பட்ட 2 வாரங்களுக்குள் சொறி தோன்றும்.
 ஆரம்ப கட்டங்களில் எய்ட்ஸ் அறிகுறிகளுக்கு சிகிச்சையளிப்பது வைரஸ் தடுப்பு மருந்துகளின் உதவியுடன் சாத்தியமாகும். இருப்பினும், காலப்போக்கில், நோயெதிர்ப்பு குறைபாடு வைரஸ் வைரஸ் தடுப்பு மருந்துகளுடன் பழகுகிறது மற்றும் சிகிச்சை பயனற்றதாகிறது.
ஆரம்ப கட்டங்களில் எய்ட்ஸ் அறிகுறிகளுக்கு சிகிச்சையளிப்பது வைரஸ் தடுப்பு மருந்துகளின் உதவியுடன் சாத்தியமாகும். இருப்பினும், காலப்போக்கில், நோயெதிர்ப்பு குறைபாடு வைரஸ் வைரஸ் தடுப்பு மருந்துகளுடன் பழகுகிறது மற்றும் சிகிச்சை பயனற்றதாகிறது.
மருந்துகளின் அளவை அதிகரிப்பது அதிக அளவு மற்றும் பக்க விளைவுகளுக்கு மட்டுமே வழிவகுக்கிறது.எய்ட்ஸ் குணப்படுத்த முடியாது, ஆனால் சில கட்டத்தில் வைரஸ் தடுப்பு மருந்துகள் நோயின் அறிகுறிகளை உறுதிப்படுத்தும் விளைவைக் கொண்டுள்ளன. எய்ட்ஸ் அறிகுறிகளுக்கு சிகிச்சையளிக்கும் போது நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த, ஹோமியோபதி மருந்துகள் உடலின் இரண்டாம் நிலை தொற்றுநோயை எதிர்க்க உதவுகின்றன. நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த, இம்யூனோமோடூலேட்டர்கள் மற்றும் நோயெதிர்ப்பு மாற்றுகள் பயன்படுத்தப்படுகின்றன. எவ்வாறாயினும், எய்ட்ஸ் சிகிச்சையின் போது, ஒருவரின் சொந்த நோய் எதிர்ப்பு சக்தி படிப்படியாக பலவீனமடைவதால், உளவியல் விளைவை மட்டுமல்ல, உண்மையிலேயே பயனுள்ள மருந்துகளைத் தேர்ந்தெடுப்பது அவசியம்.
கூடுதலாக, இம்யூனோமோடூலேட்டர்களைப் பயன்படுத்தும் போது, இந்த மருந்துகள் பாதிப்பில்லாதவை என்பதை கணக்கில் எடுத்துக்கொள்வது அவசியம், ஏனெனில் அதிகப்படியான அளவு எதிர் விளைவை ஏற்படுத்தும், இது எய்ட்ஸ் விஷயத்தில் இரட்டிப்பாக ஆபத்தானது. எனவே, மருத்துவர்கள் சுழற்சிகளில் இம்யூனோமோடூலேட்டர்களுடன் சிகிச்சையை மேற்கொள்கின்றனர். எச்.ஐ.வி மற்றும் எய்ட்ஸ் சிகிச்சைக்கு மனிதநேயம் இன்னும் கற்றுக் கொள்ளவில்லை, ஆனால் நவீன மருத்துவம் மந்தமான நோயின் நிலையில் வைரஸைப் பாதுகாக்க முடியும், எனவே சரியான நேரத்தில் வைரஸைக் கண்டறிந்து அதன் அறிகுறிகளை அடக்கத் தொடங்குவது முக்கியம்.
எச்.ஐ.வி மற்றும் எய்ட்ஸ் தடுப்பு
எய்ட்ஸ் வராமல் தடுப்பதே சிறந்த சிகிச்சை. நோய்த்தொற்றின் மிகப்பெரிய சதவீதம் உடலுறவின் போது ஏற்படுகிறது, ஏனெனில் சளி சவ்வுகள் மற்றும் சிறுநீர்க்குழாய் ஆகியவை வைரஸுக்கு அதிக அளவு ஊடுருவக்கூடிய தன்மையைக் கொண்டுள்ளன. குத உடலுறவில் ஈடுபடுபவர்கள் பெரும் ஆபத்தில் உள்ளனர், ஏனெனில் குடல் சுவர்கள் மிகவும் பாதிக்கப்படக்கூடியவை.
WHO இன் கூற்றுப்படி, பாதிக்கப்பட்டவர்களில் 75% ஓரினச்சேர்க்கையாளர்கள் மற்றும் ஆண்களுடன் குத உடலுறவு கொண்ட பெண்கள். குத உடலுறவைத் தவிர்ப்பது எச்.ஐ.வி தொற்று அபாயத்தைக் குறைக்கிறது. வைரஸ் இரத்தத்தின் வழியாக உடலில் நுழைவதால், நீங்கள் அபாயங்களை எடுக்கக்கூடாது மற்றும் சந்தேகத்திற்குரிய டாட்டூ பார்லர்கள், சீரற்ற பல் கிளினிக்குகள் அல்லது நகங்களை செயலாக்கும் தொழில்நுட்பத்தை மீறும் நிலையங்களுக்குச் செல்லக்கூடாது.
உங்கள் பாலியல் பங்காளிகள் அடிக்கடி மாறினால், தொடர்ந்து பரிசோதனை செய்து கொள்வது அவசியம். எய்ட்ஸ் பரவுவதற்கான வீட்டு வழி நடைமுறையில் விலக்கப்பட்டுள்ளது, ஏனெனில் வைரஸ் வெளிப்புற சூழலில் விரைவாக அழிக்கப்படுகிறது. இருப்பினும், ரேஸர் மற்றும் தனிப்பட்ட சுகாதார பொருட்களைப் பயன்படுத்தும் போது, தொற்று சாத்தியமாகும். எனவே, ஹாஸ்டல் சூழலில் மற்றவர்களின் பொருட்களைப் பயன்படுத்தக் கூடாது.
எச்.ஐ.வி.யுடன் மக்கள் எவ்வளவு காலம் வாழ்கிறார்கள்? இந்த கேள்வியின் பொருத்தம் வெறுமனே மறுக்க முடியாதது, ஆனால் ஒரு தெளிவான பதிலைக் கொடுப்பது கடினம். நோயெதிர்ப்பு குறைபாடு வைரஸால் பாதிக்கப்பட்டவர்களை தற்போது மருத்துவத்தால் குணப்படுத்த முடியவில்லை, ஆனால் விஞ்ஞானிகள் முன்னேறி வருகின்றனர். இந்த நேரத்தில், மருத்துவர்கள் உடலில் எச்.ஐ.வி அளவைக் கட்டுப்படுத்த முடியும். ஆரோக்கியமான வாழ்க்கை முறை மற்றும் மருந்துகள் நோயாளிகளின் ஆயுளை கணிசமாக நீடிக்கின்றன.
எச்.ஐ.வி ஏன் ஆபத்தானது?
எச்.ஐ.வி.யுடன் மக்கள் எத்தனை ஆண்டுகள் வாழ்கிறார்கள் மற்றும் பாதிக்கப்பட்ட நபருக்கான வாய்ப்புகள் என்ன என்பதைப் புரிந்துகொள்வதற்கு, மனித நோயெதிர்ப்பு குறைபாட்டிற்கு என்ன காரணம் என்பதை நீங்கள் முதலில் புரிந்து கொள்ள வேண்டும். இந்த நோய்க்கிருமி மிகவும் இளமையாக உள்ளது. இது கடந்த நூற்றாண்டின் 80 களில் மட்டுமே கண்டுபிடிக்கப்பட்டது. சுயமாக அது உயிருக்கு ஆபத்தானது அல்ல. எச்.ஐ.வி மனித உடலில் உள்ள ஒரு வகை உயிரணுவை மட்டுமே பாதிக்கிறது - டி-லுகோசைட்டுகள். இருப்பினும், அவை நோயெதிர்ப்பு மண்டலத்தின் முக்கிய அங்கமாகும். இதன் காரணமாக, உடல் பல்வேறு தொற்றுநோய்களை எதிர்க்க முடியாது. அவர்கள் மரணத்திற்கு இறுதிக் காரணம். எய்ட்ஸ் நோயாளிகள் நிமோனியா, புற்றுநோய், ஹெபடைடிஸ், காசநோய், கேண்டிடியாஸிஸ் மற்றும் பிற நோய்களால் இறக்கின்றனர்.

தொற்றுநோயின் திருட்டுத்தனம்
வைரஸ் உடலில் கவனிக்கப்படாமல் தோன்றுகிறது மற்றும் நீண்ட காலத்திற்கு தன்னை வெளிப்படுத்தாது. எனவே, உலகில் எத்தனை பேர் பாதிக்கப்பட்டவர்கள் - எத்தனை பேர் எச்.ஐ.வி-யுடன் வாழ்கிறார்கள் மற்றும் அதைப் பற்றி முழுமையாக அறியாதவர்கள் என்று சரியாகச் சொல்வது மிகவும் கடினம். உடலில் ஒருமுறை, நோய்க்கிருமி தொடர்ந்து மற்றும் அறிகுறிகளின்றி அதன் மக்கள்தொகையை அதிகரிக்கத் தொடங்குகிறது, அதே நேரத்தில் நோயெதிர்ப்பு மண்டலத்தின் ஆரோக்கியமான செல்களை அழிக்கிறது. ஒரு நபர் பாதிக்கப்பட்டாரா என்பது ஒரு சிறப்பு இரத்த பரிசோதனையைப் பயன்படுத்தி தீர்மானிக்கப்படுகிறது. முக்கியமான குறிகாட்டிகள் இரத்தத்தில் உள்ள டி-லுகோசைட்டுகளின் நிலை மற்றும் எண்ணிக்கை. நோயெதிர்ப்பு மண்டலத்திற்கான குறைந்த வாசகம் ஒரு மில்லிலிட்டர் இரத்தத்திற்கு 200 லுகோசைட் செல்கள் ஆகும். அவற்றில் குறைவாக இருந்தால், உடலின் பாதுகாப்பு முழுமையாக வேலை செய்வதை நிறுத்துகிறது. பொதுவாக, இந்த எண்ணிக்கை 500-1500 ஆகும். டி-லுகோசைட் எண்ணிக்கை 350 ஆக இருக்கும்போது, நோய்க்கிருமியை அடக்குவதற்கும் இரத்தத்தில் அதன் செறிவைக் குறைப்பதற்கும் நோக்கமாக செயலில் ஆன்டிரெட்ரோவைரல் சிகிச்சையைத் தொடங்குவது அவசியம். எத்தனை பேர் எச்.ஐ.வி உடன் வாழ்கிறார்கள் என்ற கேள்விக்கான பதில், சிகிச்சையின் வழக்கமான தன்மை மற்றும் தரத்தைப் பொறுத்தது.
நோய்த்தொற்றின் பரிணாமம்
நோய்த்தொற்று ஏற்பட்ட இரண்டு வாரங்கள் முதல் ஒரு வருடம் வரையிலான ஐந்து காலங்கள் சாளர காலம் என்று அழைக்கப்படுகிறது. எச்.ஐ.விக்கு ஆன்டிபாடிகள் இரத்தத்தில் தோன்றும் போது அது முடிவடைகிறது. ஒரு நபருக்கு பலவீனமான நோயெதிர்ப்பு அமைப்பு இருந்தால், இந்த நிலை ஆறு மாதங்களுக்கு மேல் நீடிக்காது.
- படை நோய்;
- குறைந்த தர காய்ச்சல்;
- ஸ்டோமாடிடிஸ்;
- நிணநீர் கணுக்களின் வீக்கம்: அவை பெரிதாகி வலியாக மாறும்.
இந்த கட்டத்தின் இறுதி நிலை இரத்தத்தில் உள்ள ஆன்டிபாடிகள் மற்றும் வைரஸின் அதிகபட்ச செறிவு மூலம் வகைப்படுத்தப்படுகிறது.
அடுத்து, நோய் மறைந்த காலம் எனப்படும் ஒரு கட்டத்தில் நுழைகிறது. ஒரு விதியாக, இது 5-10 ஆண்டுகள் நீடிக்கும். வழக்கமாக இந்த கட்டத்தில் எச்.ஐ.வியின் ஒரே வெளிப்பாடு நிணநீர் முனைகளின் அவ்வப்போது விரிவாக்கம் ஆகும். அவை அடர்த்தியாகின்றன, ஆனால் வலியற்றவை (லிம்பேடனோபதி).
இதைத் தொடர்ந்து ப்ரீ-எய்ட்ஸ் என்ற நிலை ஏற்படுகிறது. அதன் காலம் 1-2 ஆண்டுகள். இந்த கட்டத்தில், செல்லுலார் நோய் எதிர்ப்பு சக்தியின் தீவிர அடக்குமுறை தொடங்குகிறது. ஒரு நபர் ஹெர்பெஸ் மூலம் துன்புறுத்தப்படலாம் (அடிக்கடி மறுபிறப்புகளுடன்). சளி சவ்வுகள் மற்றும் பிறப்புறுப்பு உறுப்புகளின் புண்கள் மிக நீண்ட காலத்திற்கு குணமடையாது. ஸ்டோமாடிடிஸ் கவனிக்கப்படுகிறது மற்றும் பிறப்புறுப்பு உறுப்புகள் மற்றும் வாய்வழி சளி சவ்வுகளின் கேண்டிடியாஸிஸ் அனுசரிக்கப்படுகிறது.
அடுத்தது டெர்மினல் நிலை - எய்ட்ஸ் தானே. இது சந்தர்ப்பவாத கட்டிகள் மற்றும் தொற்றுநோய்களின் பொதுமைப்படுத்தலுடன் சேர்ந்துள்ளது. இந்த கட்டத்தில் முன்கணிப்பு பொதுவாக எதிர்மறையானது. இந்த கட்டத்தில், சாதாரண காய்ச்சல் கூட ஒரு நபரைக் கொல்லும்.

எச்ஐவி எவ்வாறு பரவுகிறது?
எய்ட்ஸ் என்பது நம் காலத்தின் மிக பயங்கரமான நோய்களில் ஒன்றாகும் என்பது அறியப்படுகிறது. எனவே, தொற்றுநோயைத் தவிர்ப்பதற்கு அதன் நோய்க்கிருமி எவ்வாறு பரவுகிறது என்பதை அனைவரும் அறிந்து கொள்ள வேண்டும், இதனால் எத்தனை பேர் எச்.ஐ.வி உடன் வாழ்கின்றனர் என்ற கேள்வி அவசரமாகவும் அழுத்தமாகவும் மாறாது. நோயாளிகளை மீண்டும் அவமானப்படுத்தாமல் இருப்பதற்காக இந்தத் தகவல் காயப்படுத்தாது. பாதுகாப்பற்ற உடலுறவின் போது, சிரிஞ்சை மீண்டும் மீண்டும் பயன்படுத்தும்போது, இரத்தமாற்றத்தின் போது, தாய்ப்பாலின் மூலம் நோய்க்கிருமி உடலில் நுழைகிறது. எய்ட்ஸ் என்பது போதைக்கு அடிமையானவர்கள் மற்றும் ஓரினச்சேர்க்கையாளர்களின் நோய் என்று பலர் தவறாக நம்புகிறார்கள். இருப்பினும், இது ஒரு ஸ்டீரியோடைப் மட்டுமே. இந்த நோயால் யார் வேண்டுமானாலும் பாதிக்கப்படலாம். இதிலிருந்து யாரும் விடுபடவில்லை. நோயாளியின் இரத்தத்துடன் தொடர்பு கொள்வதன் மூலமோ அல்லது நன்கொடையாளர் சேகரிப்பின் போது பலருக்கு தொற்று ஏற்படுகிறது.

ஏற்கனவே குறிப்பிட்டுள்ளபடி, எய்ட்ஸ் மிகவும் ஆபத்தான நோய். இருப்பினும், எச்.ஐ.வி நோயாளிகள் எவ்வளவு காலம் வாழ்வார்கள் என்பதை நம்பத்தகுந்த முறையில் கணிக்க முடியாது. தோராயமான தரவு கூட இல்லை. எல்லாவற்றிற்கும் மேலாக, ஒவ்வொரு உயிரினமும் தனிப்பட்டது. சிலர் நோய்த்தொற்றுக்கு 3-5 ஆண்டுகளுக்குப் பிறகு இறக்கின்றனர், மற்றவர்கள் பல தசாப்தங்களாக வாழ்கின்றனர்.
எச்.ஐ.வி நோயால் மக்கள் எவ்வளவு காலம் வாழ்கிறார்கள் என்பது குறித்த சராசரி புள்ளிவிவரங்கள் மிகவும் தோராயமான யோசனையை அளிக்கும். சராசரியாக, இந்த காலம் 5 முதல் 15 ஆண்டுகள் வரை.
நோயாளிகளின் ஆயுட்காலம் பல காரணங்களுக்காக நம்பகத்தன்மையுடன் அளவிட முடியாது. முதலாவதாக, முதலில் பாதிக்கப்பட்டவர்களில் பலர் இன்னும் உயிருடன் இருக்கிறார்கள் என்பது இரகசியமல்ல. அதாவது, 30 ஆண்டுகளுக்கும் மேலாக. இருப்பினும், இந்த காலம் வரம்பு அல்ல. எச்.ஐ.வி நோயறிதலுடன் மக்கள் எவ்வளவு காலம் வாழ முடியும் என்பதை நேரம் மட்டுமே சொல்லும்.
இரண்டாவதாக, மருத்துவமும் அறிவியலும் நிலைத்து நிற்கவில்லை. வைரஸ் கண்டுபிடிக்கப்பட்டதிலிருந்து (1983 இல்), எச்.ஐ.வி வளர்ச்சியைத் தடுக்கக்கூடிய பயனுள்ள மருந்துகள் உருவாக்கப்பட்டுள்ளன. முறையான மருந்து சிகிச்சை நோயாளியின் ஆயுளை நீட்டிக்கும். எய்ட்ஸ் நோய்க்கு மருந்தை உருவாக்கும் பணி நிற்கவில்லை. எச்.ஐ.வி தொற்று எய்ட்ஸாக மாறுவதைத் தடுக்க உதவும் புதிய, மிகவும் பயனுள்ள சிகிச்சைகள் தொடர்ந்து வெளிவருகின்றன. சக்திவாய்ந்த மருந்துகள் வைரஸின் வளர்ச்சிக்குத் தேவையான பொருட்களைத் தடுக்கின்றன, இதனால் நோய் முன்னேறுவதைத் தடுக்கிறது.
மூன்றாவதாக, மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் தொற்று மரண தண்டனை அல்ல என்றாலும், நோய் மிகவும் தீவிரமானது. நீங்கள் எச்.ஐ.வி உடன் எவ்வளவு காலம் வாழ முடியும் என்பது நோயாளியின் தாளம் மற்றும் வாழ்க்கைத் தரத்தைப் பொறுத்தது. மேலும் அவள் எளிதானவள் அல்ல. நீங்கள் தொடர்ந்து டி-லுகோசைட்டுகளின் அளவை மருத்துவரிடம் சரிபார்க்க வேண்டும், உங்கள் ஆரோக்கியத்தை பராமரிக்க வேண்டும், சரியான வாழ்க்கை முறையை வழிநடத்த வேண்டும் - கெட்ட பழக்கங்கள் இருக்கக்கூடாது. நோய் எதிர்ப்பு சக்தியின் அளவு குறைந்துவிட்டால், பொருத்தமான சிகிச்சையின் படிப்புகளை மேற்கொள்ள வேண்டியது அவசியம். மிகவும் தீவிரமான நோய்களை கூட வாய்ப்பாக விட்டுவிடக்கூடாது. அவர்களுக்கு உரிய நேரத்தில் சிகிச்சை அளிக்க வேண்டும். எச்ஐவி உள்ள குழந்தைகளும் இந்த வழிமுறைகளைப் பின்பற்ற வேண்டும். அவர்கள் எவ்வளவு காலம் வாழ்கிறார்கள் என்பது ஒரு குறிப்பிட்ட உயிரினத்தின் பண்புகள் மற்றும் சிகிச்சையின் நேரத்தைப் பொறுத்தது.

முன்னெச்சரிக்கை நடவடிக்கைகள்
எச்.ஐ.வி/எய்ட்ஸ் (பி.எல்.டபிள்யூ.எச்.ஏ) உள்ளவர்கள் தங்கள் அன்றாட வாழ்வில் கவனமாக இருக்க வேண்டும், அதனால் மற்றவர்களுக்கும் அவர்களின் அன்புக்குரியவர்களுக்கும் தொற்று ஏற்படாது. நீங்கள் பாதுகாப்பற்ற உடலுறவைத் தவிர்க்க வேண்டும், குழந்தைகளுக்கு தாய்ப்பால் கொடுக்காதீர்கள், ஊசிகள் அல்லது மற்ற கூர்மையான பொருட்களை மீண்டும் பயன்படுத்த வேண்டாம். ஆரோக்கியமான நபர்களின் சளி சவ்வுகள் மற்றும் காயங்களுடன் விந்தணு, இரத்தம் மற்றும் யோனி சுரப்பு வருவதைத் தடுப்பதும் அவசியம்.
எச்ஐவி எவ்வாறு பரவாது?
எச்.ஐ.வி உடன் வாழும் மக்கள் மற்றவர்களுக்கு மிகவும் ஆபத்தானவர்கள் என்று பலர் தவறாக நம்புகிறார்கள். இருப்பினும், வைரஸ் பரவுவதில்லை:
- காற்று;
- ஆடைகள் மற்றும் துண்டுகள்;
- கைகுலுக்கல்கள் (தோலில் திறந்த காயங்கள் இல்லை என்றால்);
- கொசுக்கள், கொசுக்கள் மற்றும் பிற பூச்சிகளின் கடி;
- எந்த முத்தங்கள் (இரத்தப்போக்கு பிளவுகள் மற்றும் உதடுகள் மற்றும் வாய் சேதம் இல்லாத நிலையில்);
- உணவுகள்;
- கழிப்பறை, குளியலறை போன்றவை.
எனவே, வீட்டில் தொற்று ஏற்படுவது கிட்டத்தட்ட சாத்தியமற்றது.

எச்.ஐ.வி சிகிச்சைக்கான மருந்துகளின் வகுப்புகள்
எச்ஐவி சிகிச்சைக்கு மூன்று வகை மருந்துகள் உள்ளன. சிகிச்சையானது இரண்டு வெவ்வேறு வகுப்புகளைச் சேர்ந்த மூன்று மருந்துகளை ஒரே நேரத்தில் பயன்படுத்துவதை அடிப்படையாகக் கொண்டது. நோய்க்கிருமி மருந்துகளுடன் பழகாமல் இருக்க இந்த கலவை அவசியம். தேர்ந்தெடுக்கப்பட்ட சிகிச்சை முறை பயனுள்ளதாக இருந்தால், அது உங்கள் வாழ்நாள் முழுவதும் பரிந்துரைக்கப்படுகிறது.

எச்.ஐ.வி.யுடன் வாழ என்ன செய்ய வேண்டும்
பாதிக்கப்பட்டவர்கள் தங்கள் நோய் எதிர்ப்பு சக்தியை வலுப்படுத்த எல்லாவற்றையும் செய்ய வேண்டும். நீங்கள் மன அழுத்தத்தை அகற்ற முயற்சிக்க வேண்டும், அதே போல் எத்தனை பேர் எச்.ஐ.வி உடன் வாழ்கிறார்கள் என்பது பற்றிய எதிர்மறை எண்ணங்கள். நிறைய உங்கள் உள் மனநிலையைப் பொறுத்தது. நீங்கள் ஆரோக்கியமான வாழ்க்கை முறையை கடைபிடிக்க வேண்டும், நன்றாக சாப்பிட வேண்டும் (ஏராளமான புரதத்துடன் உணவு), மற்றும் வைட்டமின் மற்றும் தாது வளாகங்களை எடுத்துக் கொள்ளுங்கள். இவை அனைத்தும் உடலை நோயை சிறப்பாக சமாளிக்க உதவுகிறது. உங்கள் உடலை நல்ல தடகள வடிவத்தில் வைத்திருக்க வேண்டும் அல்லது குறைந்தபட்சம் தவறாமல் உடற்பயிற்சி செய்ய வேண்டும். நீங்கள் மதுவை துஷ்பிரயோகம் செய்யக்கூடாது - இது நோய் எதிர்ப்பு சக்தியை பலவீனப்படுத்துகிறது மற்றும் மருந்துகளின் செயல்திறனை குறைக்கிறது. புகைபிடிப்பதை நிறுத்தவும் பரிந்துரைக்கப்படுகிறது. உங்களுக்கு எச்.ஐ.வி தொற்று இருந்தால், நீங்கள் ஒருபோதும் மருந்துகளைப் பயன்படுத்தக்கூடாது. முதலாவதாக, இந்த நோயின் பின்னணிக்கு எதிராக, போதைப் பொருட்கள் தங்களை ஆயுட்காலம் கணிசமாகக் குறைக்கின்றன. இரண்டாவதாக, மருந்துகள் பெரும்பாலான ஆன்டிரெட்ரோவைரல் மருந்துகளுடன் பொருந்தாது.
எச்.ஐ.வி தொற்று என்பது நம் காலத்தின் மிக பயங்கரமான நோயறிதல்களில் ஒன்றாகும், இது ஒரு நபரின் வாழ்க்கையை முற்றிலும் மாற்றுகிறது மற்றும் அவரது வழக்கமான வாழ்க்கை முறையை கைவிட அவரை கட்டாயப்படுத்துகிறது. நோயாளிகள் தங்கள் மருத்துவரிடம் கேட்கும் பொதுவான கேள்விகளில் ஒன்று, இந்த நோயியலுடன் எவ்வளவு காலம் வாழ முடியும் என்பதுதான். துரதிர்ஷ்டவசமாக, இந்த கேள்விக்கு துல்லியமாக பதிலளிக்க முடியாது, ஏனெனில் எச்.ஐ.வி உடனான ஆயுட்காலம் சரியான நேரத்தில் கண்டறிதல் மற்றும் சிகிச்சை உட்பட பல காரணிகளால் பாதிக்கப்படுகிறது.
எச்.ஐ.வி நோயால் பாதிக்கப்பட்ட ஒருவர் எவ்வளவு காலம் வாழ முடியும் என்பதைப் புரிந்து கொள்ள, அது என்ன, வைரஸ் மனித உடலை எவ்வாறு பாதிக்கிறது என்பதைப் புரிந்துகொள்வது அவசியம்.

மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் எச்.ஐ.வி. இது முதன்மையாக பாலியல் தொடர்பு மூலம் மனித உடலில் நுழைகிறது. பாதிக்கப்பட்டவர்களில் மூன்றில் ஒரு பகுதியினர் இரத்தமாற்றம் அல்லது இரத்த தானத்தின் போது வைரஸைப் பெற்றனர். குறிப்பாக ஆபத்தான நடைமுறைகளின் பட்டியலில் பின்வருவன அடங்கும்:
- முடி வெட்டுதல், புருவம் திருத்தம்;
- பச்சை குத்துதல்;
- பல் சிகிச்சை;
- இரத்த தானம் செய்ய சிகிச்சை அறைக்கு வருகை.
பகுப்பாய்வுக்காக இரத்தத்தை சேகரிக்க செலவழிப்பு ஊசிகள் மற்றும் சிரிஞ்ச்கள் பயன்படுத்தப்படுகின்றன என்ற போதிலும், நோய்த்தொற்றின் குறைந்தபட்ச சதவீதம் இன்னும் உள்ளது மற்றும் 1% க்கும் குறைவாக உள்ளது. இந்த விஷயத்தில் மிகவும் ஆபத்தானது பல் மருத்துவரிடம் சிகிச்சை. இங்கே, ஒரு சாதகமான விளைவு, கருவிகளின் கிருமி நீக்கம் மற்றும் செயலாக்கத்திற்கு பொறுப்பான மருத்துவ பணியாளர்களின் துல்லியம், பொறுப்பு மற்றும் மனசாட்சியைப் பொறுத்தது. அசெப்சிஸின் விதிகள் மற்றும் விதிமுறைகள் சுகாதாரத் தரங்கள் மற்றும் வேலை விளக்கங்களால் கண்டிப்பாக கட்டுப்படுத்தப்படுகின்றன, எனவே, அவை பின்பற்றப்பட்டால், எச்.ஐ.வி மற்றும் பிற நோய்த்தொற்றுகள் (ஹெர்பெஸ், ஹெபடைடிஸ், முதலியன) நிகழ்தகவு முற்றிலும் விலக்கப்படுகிறது.

உள்நாட்டு வழிமுறைகள் மூலம் எச்.ஐ.வி தொற்று ஏற்படுவதற்கான சாத்தியம் குறித்து பலர் கவலைப்படுகிறார்கள். இதன் ஆபத்து மிகக் குறைவு, ஆனால் ஆரோக்கியமான மற்றும் பாதிக்கப்பட்ட நபருக்கு தோலில் சிராய்ப்புகள், விரிசல்கள் மற்றும் வெட்டுக்கள் உள்ளன. இந்த வழக்கில், கைகுலுக்கும் போது, பகிரப்பட்ட சுகாதார பொருட்களைப் பயன்படுத்துவதன் மூலம் அல்லது முத்தமிடுவதன் மூலம் தொற்று பரவலாம்.
முக்கியமான!எச்.ஐ.வி நோய்த்தொற்றின் பரவலின் அளவைக் கருத்தில் கொண்டு, உங்கள் சொந்த ஆரோக்கியத்தில் மிகவும் கவனமாக இருக்க வேண்டும் மற்றும் தோல் மற்றும் சளி சவ்வுகளின் ஒருமைப்பாட்டின் சேதம் அல்லது மீறலை கவனமாக கண்காணிக்க வேண்டும். சிகிச்சை அறைகளுக்குச் செல்லும்போது, ஊசிகள் மற்றும் சிரிஞ்ச்கள் நோயாளியின் முன் உடனடியாகப் பேக்கேஜிங்கிலிருந்து அகற்றப்படக்கூடியவை என்பதை உறுதி செய்ய வேண்டும்.

செயல் மற்றும் வளர்ச்சியின் பொறிமுறை
உடலில் நுழைந்த பிறகு, வைரஸ் மனித நோயெதிர்ப்பு மண்டலத்தின் முக்கிய கட்டமைப்பு கூறுகளான டி-லுகோசைட்டுகளை பாதிக்கிறது. வைரஸ் உடனடியாக உருவாகி பெருக்கத் தொடங்காது, ஆனால் 10-14 நாட்களுக்குப் பிறகு. வைரஸ் இரத்தத்தில் ஊடுருவி ஆன்டிபாடிகளின் உற்பத்தி வரை சுமார் 1 வருடம் நீடிக்கும். நாள்பட்ட நோய்கள் உள்ளவர்களில், இந்த நிலை (சாளர காலம்) 6-8 மாதங்களுக்கு குறைக்கப்படலாம். காட்டு வாழ்க்கை முறையை வழிநடத்துபவர்கள், பெரும்பாலும் பாலியல் பங்காளிகளை மாற்றுபவர்கள் மற்றும் புகைபிடித்தல் மற்றும் ஆல்கஹால் துஷ்பிரயோகம் செய்பவர்களிடையே இதே படம் காணப்படுகிறது. அத்தகைய நோயாளிகளின் நோய் எதிர்ப்பு சக்தி பெரிதும் பலவீனமடைகிறது, எனவே வைரஸ் முகவர்கள் நோயியல் தாக்குதல்களை எதிர்க்க முடியாத ஆரோக்கியமான செல்களை அழிக்க எளிதானது.
6-12 மாதங்களுக்குப் பிறகு, நோயியலின் முதல் அறிகுறிகள் தோன்றும், இது முதன்மை நோய்த்தொற்றின் கட்டத்தைக் குறிக்கிறது. இந்த கட்டத்தில் எச்.ஐ.வி தொற்றுக்கான அறிகுறிகள் பின்வருமாறு:
- வெப்பநிலையில் அவ்வப்போது அதிகரிப்பு 37.0-37.5 °;
- வாய்வழி குழி உள்ள பல் புண்கள் உருவாக்கம்;
- விரிவாக்கப்பட்ட மற்றும் வலிமிகுந்த நிணநீர் முனைகள்.
முக்கியமான!இந்த கட்டத்தின் முடிவில், ஆன்டிபாடிகளின் செறிவு மற்றும் எச்.ஐ.வி அளவு ஆகியவை அவற்றின் அதிகபட்ச மதிப்புகளில் இருக்கும். இந்த காலகட்டத்தில் ஒரு ஆய்வக இரத்த பரிசோதனை 100% நோய்த்தொற்றைக் கண்டறியவும் சரியான நோயறிதலைச் செய்யவும் உதவும்.

நோயியலின் மேலும் வளர்ச்சி மற்றும் நோய்த்தொற்றின் நிலை கீழே உள்ள அட்டவணையில் வழங்கப்பட்டுள்ளது.
| எச்.ஐ.வி தொற்று நிலை | கால அளவு | தனித்தன்மைகள் |
|---|---|---|
| மறைந்த (மறைக்கப்பட்ட) | 5 முதல் 10 ஆண்டுகள் வரை | நிணநீர் கணுக்கள் பெரிதாக இருக்கும், ஆனால் வலியற்றதாகவும் அடர்த்தியாகவும் இருக்கும் |
| ப்ரீஎய்ட்ஸ் (இடைநிலை நிலை) | 1-2 ஆண்டுகள் | நோயெதிர்ப்பு மண்டலத்தின் உயிரணுக்களுக்கு செயலில் சேதம் தொடங்குகிறது. உடலின் பாதுகாப்பு செயல்பாடுகள் பலவீனமடைகின்றன, அடிக்கடி சுவாசம் மற்றும் வைரஸ் தொற்றுகள் தோன்றும். இந்த கட்டத்தில் புண்கள் மற்றும் காயங்கள் நீண்ட காலமாக குணமடையாது, ஹெர்பெஸ் மற்றும் கேண்டிடியாசிஸின் அடிக்கடி மறுபிறப்புகள் காணப்படுகின்றன. |
| எய்ட்ஸ் (இறுதி நிலை) | அதிகபட்ச கால அளவு தெரியவில்லை | நோயெதிர்ப்பு உயிரணுக்களின் முழுமையான அழிவு, கட்டிகள் மற்றும் தொற்று செயல்முறைகளின் பொதுமைப்படுத்தல் |
முக்கியமான!எச்.ஐ.வி தொற்று முனைய நிலையை அடையும் போது, நோய் எதிர்ப்பு சக்தி கிட்டத்தட்ட பூஜ்ஜியமாக குறைகிறது. இந்த காலகட்டத்தில், காய்ச்சல் அல்லது நீடித்த கடுமையான சுவாச நோய்த்தொற்றால் கூட மரணம் ஏற்படலாம், எனவே சரியான நேரத்தில் தேவையான பரிசோதனைகளை மேற்கொள்வது மற்றும் மருத்துவரால் பரிந்துரைக்கப்பட்ட அனைத்து பரிந்துரைகளையும் பின்பற்றுவது முக்கியம். இது உங்கள் ஆயுட்காலத்தை கணிசமாக அதிகரிக்கும் மற்றும் உங்கள் வாழ்க்கைத் தரத்தை மேம்படுத்த உதவும் (முடிந்தவரை).
வீடியோ - எச்ஐவி பற்றி நீங்கள் தெரிந்து கொள்ள வேண்டிய அனைத்தும்
எச்.ஐ.வி.யுடன் மக்கள் எவ்வளவு காலம் வாழ்கிறார்கள்?
ஒவ்வொரு குறிப்பிட்ட நோயாளியும் நோய்த்தொற்றுக்குப் பிறகு எவ்வளவு காலம் வாழ்வார் என்று சரியாகச் சொல்ல முடியாது. வாழ்க்கை முன்கணிப்பு பல காரணிகளால் பாதிக்கப்படுகிறது, அவற்றுள்:
- நோயாளியின் வயது;
- வாழ்க்கை முறை (மோட்டார் செயல்பாடு, ஊட்டச்சத்து, புகைபிடித்தல் மற்றும் ஆல்கஹால் துஷ்பிரயோகம்);
- உணர்ச்சி நிலை (மன அழுத்தத்திற்கு உணர்திறன்);
- வசிக்கும் பகுதி (போதுமான அளவு சூரிய ஒளி, சாதகமான காலநிலை, தொழில்துறை உற்பத்திக்கு அருகாமை);
- நாள்பட்ட நோய்களின் வரலாறு, முதலியன.
சாதகமற்ற காலநிலை உள்ள பகுதிகளில் (தூர வடக்கின் பகுதிகள் மற்றும் ஒத்த பகுதிகள்) தொடர்ந்து இருப்பவர்களுடன் ஒப்பிடும்போது கடலுக்கு அருகில் அமைந்துள்ள நகரங்களில் வாழும் மக்கள் நீண்ட காலம் வாழ்கிறார்கள் என்பது கவனிக்கப்பட்டது. பெரும்பாலான கிராமங்கள் மற்றும் கிராமங்கள் பெரிய தொழில்துறை வசதிகள், தொழிற்சாலைகள் மற்றும் ஆலைகளிலிருந்து போதுமான தொலைவில் அமைந்துள்ளதால், கிராமப்புற குடியிருப்பாளர்களுக்கான வாழ்க்கை முன்னறிவிப்பு மிகவும் சாதகமானது. பெரிய நகரங்களை விட கிராமப்புறங்களில் உள்ள மண், காற்று மற்றும் நீர் மிகவும் தூய்மையானவை, எனவே சுற்றுச்சூழலின் பாதகமான விளைவுகள் நடைமுறையில் அகற்றப்படுகின்றன, மேலும் கிராமங்களில் உணவின் தரம் அதிகமாக உள்ளது.

உண்மை!மொத்த பாதிக்கப்பட்டவர்களில் (7% க்கும் குறைவானவர்கள்) கிராமவாசிகள் நோய்த்தொற்றின் மிகக் குறைந்த சதவீதத்தைக் கொண்டுள்ளனர். நல்ல சுற்றுச்சூழல் நிலைமைகள், நாள்பட்ட மன அழுத்தம் இல்லாமை மற்றும் ஆரோக்கியமான உணவு ஆகியவை இதற்குக் காரணம் என்று மருத்துவர்கள் கூறுகின்றனர்.
எய்ட்ஸ் நோயாளிகளின் சராசரி ஆயுட்காலம் தொற்று ஏற்பட்ட தருணத்திலிருந்து சுமார் 5-10 ஆண்டுகள் ஆகும். இந்த புள்ளிவிவரங்கள் சராசரி புள்ளிவிவரங்களை மட்டுமே பிரதிபலிக்கின்றன, ஏனெனில் மக்கள் இந்த நோயறிதலுடன் முதுமை வரை வாழ்ந்த வழக்குகள் உள்ளன. சிகிச்சை மற்றும் சிகிச்சை தொடர்பான கலந்துகொள்ளும் மருத்துவரின் பரிந்துரைகளுக்கு இணங்கத் தவறியது ஆயுட்காலம் 2-5 ஆண்டுகளாக குறைக்கிறது, எனவே சாதகமான முன்கணிப்புக்கான மிக முக்கியமான நிபந்தனை வாழ்க்கை நிலைமைகள் மற்றும் வாழ்க்கை முறையின் திருத்தம் ஆகும்.
எச்.ஐ.வி உடன் அதிகபட்ச ஆயுட்காலம்

இன்றுவரை, மனித நோயெதிர்ப்பு குறைபாடு வைரஸால் பாதிக்கப்பட்ட ஒருவர் எவ்வளவு காலம் வாழ முடியும் என்பதற்கான தரவு எதுவும் இல்லை. முதலில் பாதிக்கப்பட்ட நோயாளிகள் இன்னும் உயிருடன் இருப்பதே இதற்குக் காரணம். எச்.ஐ.வி முதன்முதலில் 1983 இல் (சில ஆதாரங்களின்படி - 1981 இல்) பிரெஞ்சு விஞ்ஞானிகளால் கண்டுபிடிக்கப்பட்டது. இரத்தத்தில் இந்த வைரஸுக்கு ஆன்டிபாடிகள் உள்ள சில நோயாளிகள் உயிருடன் இருக்கிறார்கள், அதாவது, அவர்களின் ஆயுட்காலம் தொற்று கண்டறியப்பட்ட தருணத்திலிருந்து கிட்டத்தட்ட 40 ஆண்டுகள் ஆகும். இருப்பினும், கண்டறிவதற்கு முன்பு அவர்கள் எவ்வளவு காலம் வைரஸின் கேரியர்களாக இருந்தனர் என்பதைச் சரியாகச் சொல்ல முடியாது, எனவே இன்று எய்ட்ஸ் நோயாளிகளின் வாழ்க்கையின் அதிகபட்ச எண்ணிக்கையை கணிக்க முடியாது.
முக்கியமான!எச்.ஐ.வி தொற்றுடன் சராசரியாக 10 வருடங்களை விட அதிக காலம் வாழ முடியும் என மருத்துவர்கள் நம்பிக்கை தெரிவித்துள்ளனர். சரியான நேரத்தில் சிகிச்சை, கெட்ட பழக்கங்களை முழுமையாக கைவிடுதல் மற்றும் ஒருவரின் சொந்த உடலை நோக்கி கவனமாக அணுகுமுறை, ஆயுட்காலம் நோயறிதலின் தேதியிலிருந்து 40 ஆண்டுகளுக்கும் மேலாக இருக்கலாம்.
சிகிச்சை இல்லாமல் எவ்வளவு காலம் வாழ முடியும்?

சமீபத்தில், நோயெதிர்ப்பு குறைபாடு வைரஸ் இல்லை என்ற கோட்பாடு பிரபலமடைந்து வருகிறது, மேலும் இது மிகப்பெரிய மருந்து கவலைகளுடன் இணைந்து விஞ்ஞானிகளால் கண்டுபிடிக்கப்பட்டது. மருத்துவத்திலிருந்து வெகு தொலைவில் உள்ளவர்கள் கூட இத்தகைய அறிக்கைகளின் அபத்தத்தை புரிந்துகொள்கிறார்கள், ஆனால் எய்ட்ஸ் அல்லது எச்.ஐ.வி நோய்த்தொற்றின் ஆரம்ப கட்டத்தில் கண்டறியப்பட்ட ஒரு நபர் மருத்துவ பிழைக்கு வாய்ப்பளிக்கும் எந்த வைக்கோலையும் ஒட்டிக்கொள்கிறார்.
முன்மொழியப்பட்ட சிகிச்சையின் மறுப்பு மிகவும் சாதகமற்ற விளைவுகளால் நிறைந்துள்ளது. வைரஸ் இரத்தத்தில் நுழைந்து ஏற்கனவே 1-2 ஆண்டுகளுக்குப் பிறகு, நோயெதிர்ப்பு மண்டலத்தின் செல்கள் மீது தாக்குதல் தொடங்குகிறது, இது வைரஸ் ஏஜெண்டின் செல்வாக்கின் கீழ் அழிக்கப்படுகிறது. ஜலதோஷம் கூட இந்த கட்டத்தில் நோயாளியின் கடுமையான சிக்கல்களையும் மரணத்தையும் ஏற்படுத்தும், எனவே சிகிச்சையை மறுக்கும் அல்லது வழக்கத்திற்கு மாறான முறைகளைப் பயன்படுத்தி நோயைக் கடக்க முயற்சிக்கும் நோயாளிகளின் சராசரி ஆயுட்காலம் 3-4 ஆண்டுகளுக்கு மேல் இல்லை (விதிவிலக்கான சந்தர்ப்பங்களில், இந்த புள்ளிவிவரங்கள் சற்று அதிகமாக இருக்கலாம் - 5-7 ஆண்டுகள்).
எச்ஐவி உள்ள குழந்தைகள் எவ்வளவு காலம் வாழ்கிறார்கள்?

ஒரு குழந்தைக்கு எச்.ஐ.வி தொற்று இருப்பதைக் கண்டறிவது அவரது பெற்றோருக்கும் பிற உறவினர்களுக்கும் ஒரு பயங்கரமான பேரழிவாகும், ஆனால் ஒருவர் விரக்தியடைந்து விட்டுவிடக்கூடாது. நவீன அளவிலான மருத்துவம் மூலம், நோய்வாய்ப்பட்ட குழந்தையின் ஆயுளை நீட்டிக்க மற்றும் மிகவும் வசதியாக இருக்க முடியும், ஆனால் இதற்காக மருந்து சிகிச்சையின் சரியான நேரத்தில் படிப்புகளை மேற்கொள்ள வேண்டியது அவசியம். நோய்க்கிருமியின் செயல்பாட்டை அடக்கக்கூடிய மருந்துகள் சோதனை முறையில் தேர்ந்தெடுக்கப்படுகின்றன - பெற்றோர்கள் இதைப் பற்றி பயப்படக்கூடாது. பெறப்பட்ட முடிவுகளின் அடிப்படையில், நிபுணர்கள் 2-3 மருந்துகளை பரிந்துரைப்பார்கள், இது ஒரு தனிப்பட்ட திட்டத்தின் படி மாற்றப்பட்டு இணைக்கப்பட வேண்டும். செயலில் உள்ள பொருட்களுக்கு வைரஸ் எதிர்ப்பை வளர்ப்பதைத் தடுக்க இது அவசியம். குழந்தை நேர்மறையான இயக்கவியலைக் காட்டினால், மருந்துகள் வாழ்க்கைக்கு பரிந்துரைக்கப்படுகின்றன.
கூடுதலாக, பெற்றோர்கள் பின்வரும் பரிந்துரைகளைப் பின்பற்ற வேண்டும்:
- உயர்தர, முழுமையான மற்றும் சீரான ஊட்டச்சத்தை வழங்குதல்;
- அறையை அடிக்கடி காற்றோட்டம் செய்து அதன் சிகிச்சை மற்றும் கிருமி நீக்கம் செய்யுங்கள்;
- குழந்தை அதிக சோர்வடையாமல் தடுக்கவும்;
- தூக்கம் மற்றும் ஓய்வு அட்டவணையை பராமரிக்கவும்;
- கூடுதல் பகல்நேர தூக்கத்தை அறிமுகப்படுத்துங்கள் (குழந்தையின் வயதைப் பொருட்படுத்தாமல்).
திறமையான சிகிச்சை மற்றும் முறையான கவனிப்பைப் பெறும் குழந்தையின் ஆயுட்காலம் 15-20 ஆண்டுகள் அடையும், ஆனால் எந்த மருத்துவரும் சரியான புள்ளிவிவரங்களை கொடுக்க முடியாது.
எச்.ஐ.வி தொற்று ஒரு அபாயகரமான நோயறிதலாகக் கருதப்படுகிறது, ஆனால் பெரும்பாலான சந்தர்ப்பங்களில் அவரது வாழ்க்கைத் தரம் மற்றும் அதன் காலம் நோயாளியின் முயற்சிகள் மற்றும் அவரது சொந்த ஆரோக்கியத்திற்கான அணுகுமுறையைப் பொறுத்தது. நவீன சிகிச்சை முறைகள் நல்ல சிகிச்சை முடிவுகளை வழங்குகின்றன, ஆனால் ஒரு நபர் தனது வாழ்க்கை முறையை சரிசெய்து, கெட்ட பழக்கங்களை கைவிடாவிட்டால், மிகவும் விலையுயர்ந்த மற்றும் பயனுள்ள மருந்துகள் கூட உதவ முடியாது. , எங்கள் இணையதளத்தில் படிக்கவும்.
வீடியோ - எச்ஐவி நோயறிதலுடன் நீங்கள் எவ்வளவு காலம் வாழ முடியும்?
- மின் சிகிச்சை: அறிகுறிகள் மற்றும் முரண்பாடுகள் மின் சிகிச்சை
- எலக்ட்ரோதெரபி - பிசியோதெரபியில் தற்போதைய எலக்ட்ரோதெரபியைப் பயன்படுத்தி சிகிச்சை
- பாலியல் பரவும் நோய்த்தொற்றுகளுக்கான சிகிச்சை
- Sarcoidosis - காரணங்கள், அறிகுறிகள், சிகிச்சை, நாட்டுப்புற வைத்தியம்
- கணைய அழற்சி இருந்தால் என்ன சாப்பிட வேண்டும்?
- சியாட்டிகா - சியாட்டிக் நரம்பின் வீக்கம்: காரணங்கள், அறிகுறிகள் மற்றும் சிகிச்சை நாள்பட்ட சியாட்டிகா ஏன் சிகிச்சையளிக்கப்படவில்லை
- கல்லீரலை சுத்தப்படுத்தும் பொருட்கள்
- இரத்த சர்க்கரை சோதனை: சாதாரண, நீரிழிவு நோய் மற்றும் முன் நீரிழிவு
- முதுகெலும்பின் பல்வேறு பகுதிகளின் ஆஸ்டியோகுண்டிரோசிஸிற்கான பயிற்சிகள்
- கருப்பை புற்றுநோய்க்கான ஊட்டச்சத்து
- பெரினியத்தில் வலி ஏன் ஏற்படுகிறது?
- கண்புரைக்கான காரணங்கள் அறுவை சிகிச்சைக்குப் பிறகு பார்வையை மீட்டெடுக்கும் முறைகள்
- புண்களின் வகைகள், அவற்றின் அறிகுறிகள், சிகிச்சை மற்றும் சிக்கல்கள் சீழ்ப்பிடிப்பு காலங்கள்
- நீரிழிவு நோய்க்கு என்ன காரணம்: காரணங்கள், சிகிச்சை, தடுப்பு, விளைவுகள்
- ஆண்களில் பெரினியத்தில் அழற்சி நோய்க்குறி மற்றும் நச்சரிக்கும் வலிக்கான சிகிச்சை
- ஒரு மழுங்கிய எபிகாஸ்ட்ரிக் கோணம் சிறப்பியல்பு
- மனித உடலில் அயோடின்
- ஹெர்பெஸ் - வகைகள், அறிகுறிகள் மற்றும் காரணங்கள்
- சிறுநீரக நோய் காரணமாக அரிப்பு சிறுநீரக எரிச்சல்
- சிறுநீரக நோயின் தோல் வெளிப்பாடுகள் சிறுநீரக எரிச்சல்