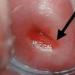
علائم التهاب دهانه رحم. دهانه رحم دهانه رحم: علل، علائم، درمان دهانه رحم باکتریایی
اکثر زنان بیماری های التهابی اندام های تناسلی را تجربه می کنند. ویژگی های ساختاری دستگاه تناسلی زنان به گونه ای است که عفونت به سرعت از واژن به اندام های تناسلی داخلی سرایت می کند. دهانه رحم به التهاب آندومتر و تخمدان ها تبدیل می شود. اغلب پیامدهای آن عوارض بارداری یا حتی ناباروری است. التهاب مزمن باعث بیماری پیش سرطانی می شود. تقویت سیستم ایمنی بدن، استفاده عاقلانه از پیشگیری از بارداری و معاینه منظم توسط پزشک برای محافظت از خود در برابر چنین خطراتی مهم است.
اپیتلیوم کانال دهانه رحم (اندوسرویکس) که حفره رحم را با واژن وصل می کند، از نظر ساختار با اپیتلیوم پوشش بخشی از دهانه رحم که مستقیماً در واژن قرار دارد (اگزوسرویکس) متفاوت است. بسته به اینکه التهاب در کدام قسمت از دهانه رحم رخ می دهد، به ترتیب اندوسرویسیت و اگزوسرویسیت تشخیص داده می شوند.
سن زنانی که در 70 درصد موارد به بیماری دهانه رحم مبتلا می شوند 20 تا 40 سال است و تنها 30 درصد از زنان آنهایی هستند که به یائسگی رسیده اند.
این بیماری باید درمان شود، زیرا زمانی که مزمن می شود، دیواره های رحم ضخیم می شود و مجرای کانال دهانه رحم باریک می شود. این ممکن است باعث ناباروری شود. گسترش التهاب به لوله ها و تخمدان ها نیز منجر به ناتوانی در باردار شدن، وقوع حاملگی خارج رحمی و اختلالات هورمونی می شود.

خطر ابتلا به دهانه رحم در زنان باردار
دهانه رحم با تخریب پلاگین مخاطی که رحم را از عفونت واژن محافظت می کند، همراه است. احتمال بیماری و انتقال فرآیند التهابی به شکل مزمن به دلیل کاهش اجتناب ناپذیر ایمنی در این دوره افزایش می یابد (این امر از طرد جنین جلوگیری می کند).
اگر زنان باردار مبتلا به سرویکیت باشند، خطر عوارضی مانند سقط جنین و زایمان زودرس افزایش می یابد. عفونت جنین ممکن است که منجر به رشد غیرطبیعی، ظهور بدشکلی ها، مرگ داخل رحمی و مرگ نوزاد در ماه های اول زندگی می شود.
دهانه رحم در مراحل اولیه بارداری، زمانی که اندامها و سیستمها در جنین شکل میگیرند، خطر بیشتری ایجاد میکند. اغلب، یک زن سقط جنین دارد. اگر دهانه رحم حاد در اواسط یا انتهای بارداری رخ دهد، کودک ممکن است به هیدروسفالی، بیماری کلیوی و سایر اندام ها مبتلا شود. بنابراین، هنگام برنامه ریزی برای بارداری، یک زن باید از قبل از سرطان دهانه رحم درمان شود و سیستم ایمنی بدن خود را تقویت کند. درمان اجباری است، زیرا خطر عوارض بسیار زیاد است.
ویدئو: خطر عفونت های مقاربتی در دوران بارداری
علل ورم دهانه رحم
فرآیند التهابی در دهانه رحم می تواند ماهیت عفونی داشته باشد یا به دلایلی رخ دهد که به نفوذ میکروب ها و ویروس ها مربوط نمی شود.
علل عفونی عفونت
دهانه رحم حفره استریل رحم را از واژن جدا می کند، میکرو فلور آن به طور معمول حاوی لاکتوباسیل های مفید و میکروارگانیسم های فرصت طلب است. باکتری های مفید اسید لاکتیک محیطی سالم ایجاد می کنند که از تکثیر عوامل بیماری زا جلوگیری می کند. علل سرویسیت با منشا عفونی عبارتند از:
- تولید مثل باکتری های فرصت طلب. پاتوژن های فرصت طلب میکروارگانیسم هایی هستند که همیشه در روده ها و اندام های تناسلی انسان به مقدار کم و بدون ایجاد آسیب وجود دارند. اما تحت شرایط خاصی شروع به تکثیر غیرقابل کنترل می کنند که منجر به بیماری می شود. اینها شامل استافیلوکوک ها، استرپتوکوک ها، E.coli، قارچ ها، گاردنرلا هستند. آنها باعث التهاب فرج و واژن می شوند و به دهانه رحم گسترش می یابند. عفونت می تواند مستقیماً از رکتوم و اندام های ادراری وارد واژن شود.
- عفونت با ویروس های پاپیلومای انسانی و تبخال تناسلی.
- عفونت با عفونت های مقاربتی (تریکوموناس، پاتوژن های سوزاک، مایکوپلاسما، کلامیدیا و غیره).
علل غیر عفونی دهانه رحم
چنین دلایلی عبارتند از:
- افتادگی دهانه رحم و واژن؛
- صدمات دهانه رحم (پارگی در هنگام زایمان یا سقط جنین، و همچنین آسیب در هنگام کورتاژ و کوتریزاسیون، که باعث تشکیل اسکار می شود).
- عدم رعایت قوانین بهداشتی، استفاده از محصولات بهداشتی نامناسب؛
- دوش مکرر با محلول هایی که باعث خشک شدن بیش از حد غشای مخاطی و اختلال در میکرو فلور می شود.
- تغییرات در ترکیب غشای مخاطی هنگام استفاده از داروهای جایگزین هورمونی یا داروهای ضد بارداری.
- فرسایش کاذب دهانه رحم، یعنی حرکت سلول های اپیتلیال ستونی کانال دهانه رحم به ناحیه اپیتلیوم سنگفرشی دهانه رحم واژن. این در هنگام سقط جنین، زایمان یا جراحی اتفاق می افتد.
کاهش ایمنی، وجود بیماری های تومور، و استفاده کنترل نشده از آنتی بیوتیک ها به بروز التهاب دهانه رحم کمک می کند.
ویدئو: تشخیص و درمان دهانه رحم
انواع و اشکال دهانه رحم
انواع مختلفی از سرویکیت دهانه رحم وجود دارد.
سرویسیت چرکی.منابع التهاب عبارتند از گونوکوک، اورهاپلاسما و باسیل تراخم. این عفونت از طریق جنسی منتقل می شود و غشای مخاطی کانال دهانه رحم (اپیتلیوم استوانه ای) را تحت تأثیر قرار می دهد. اگر سلول های ستونی در ناحیه اپیتلیوم سنگفرشی جابجا شوند (اکتوپی دهانه رحم ظاهر می شود)، فرآیند چرکی به مناطق جابجا شده گسترش می یابد. این فرآیند ممکن است بر استرومایی که مخاط را از ماهیچه ها جدا می کند نیز تأثیر بگذارد. عفونت به سایر اندام های لگنی گسترش می یابد و باعث التهاب می شود.
سرویسیت ویروسیالتهاب توسط ویروس پاپیلومای انسانی (HPV) یا عامل ایجاد کننده تبخال تناسلی (عفونت های خاص) ایجاد می شود. پاپیلوم یا تبخال می تواند هم در داخل کانال دهانه رحم و هم در سطح واژن دهانه رحم رخ دهد. یک علامت مشخصه خارش شدید در دهانه رحم و درد در قسمت پایین شکم است. اغلب، این نوع دهانه رحم در زنان در سنین باروری که از نظر جنسی فعال هستند رخ می دهد.
دهانه رحم باکتریاییروند التهاب به تمام قسمت های غشای مخاطی دهانه رحم گسترش می یابد: هم داخلی و هم به بخش واژن. علت آن واژینوز باکتریایی است، یعنی ایجاد باکتری های فرصت طلب در واژن به دلیل کمبود باکتری های اسید لاکتیک مفید در میکرو فلورا. با این بیماری خطر ابتلا به شریک جنسی وجود ندارد. اما اگر عفونت مقاربتی نیز وارد واژن شود، بیماری چرکی می شود.
سرویسیت آتروفیکاین نام برای نوعی بیماری است که در آن ضخامت غشاهای مخاطی دهانه رحم کاهش می یابد (آتروفی). علل این فرآیند می تواند هر دو خاص (گنوکوک، تریکوموناس، ویروس هرپس و HPV) و عفونت های غیر اختصاصی (استافیلوکوک، استرپتوکوک) باشد.
علاوه بر این، سرویکیت از این نوع به دلیل آسیب تروماتیک غشای مخاطی در هنگام سقط جنین یا کورتاژ رخ می دهد.

سرویسیت کیستیک.التهاب غدد واقع در اپیتلیوم استوانه ای، افزایش حجم آن، تشکیل بسیاری از کیست ها در مخاط و آسیب به سطح آن رخ می دهد. این نوع مرحله پیشرفته بیماری است که در آن ترکیبی از انواع مختلف عفونت مشاهده می شود.
این بیماری اغلب به شکل حاد با علائم مشخص رخ می دهد. اگر درمان نشود، التهاب مزمن می شود، به غدد گسترش می یابد و غشای مخاطی را عمیق تر تحت تاثیر قرار می دهد. در عین حال، درمان با این واقعیت پیچیده است که علائم خارجی بیماری از بین می رود و تشخیص سرویسیت دشوارتر است. اغلب می توان آن را فقط در اواخر مرحله تشخیص داد، زمانی که التهاب به زائده های رحم گسترش می یابد.
علائم و نشانه های دهانه رحم
در برخی موارد، حتی حاد دهانه رحم نیز به سختی قابل توجه است، زیرا بدون درد یا سایر علائم واضح رخ می دهد. با این حال، در فرم شدید، التهاب حاد می تواند باعث ظاهر ترشحات چرکی فراوان با بوی نامطبوع شود. یک درد آزاردهنده در قسمت پایین شکم، در قسمت پایین کمر وجود دارد. ترشحات خونی به خصوص بعد از رابطه جنسی ظاهر می شود که دردناک نیز می شود. خارش در اندام تناسلی احساس می شود. احتمال افزایش دمای بدن، حالت تهوع و سرگیجه. ادرار دردناک مکرر وجود دارد.
علائم بیماری در مرحله حاد تورم و قرمزی غشای مخاطی در سطح بخش واژن دهانه رحم است. پس از معاینه، بیرون زدگی غشای مخاطی کانال دهانه رحم به ناحیه بیرونی تشخیص داده می شود. خونریزی ها و زخم های کوچکی روی آن وجود دارد.
هنگامی که بیماری مزمن می شود، ترشحات کمتر می شود، زیرا تولید مخاط توسط غدد کانال دهانه رحم مختل می شود. ترشحات ابری حاوی خون است. یک زن درد مداوم دردناک را در کمر خود احساس می کند.

شدت بیماری بستگی به نوع عفونت دارد. به عنوان مثال، هنگامی که به گونوکوکی آلوده می شود، تظاهرات قوی تر از کلامیدیا است. اگر بروز دهانه رحم با ویروس تبخال همراه باشد، در غشای مخاطی زخم های فردی، مناطق شل با رنگ قرمز روشن وجود دارد.
در صورت وجود سرویسیت مزمن، تورم غشای مخاطی کاهش می یابد. این امکان وجود دارد که اپیتلیوم خارجی دهانه رحم به داخل کانال دهانه رحم حرکت کند. رنگ غشای مخاطی صورتی روشن است. کیست ها و تاول های حاوی لنف و خون شناسایی می شوند. التهاب به بافت های مجاور سرایت می کند.
تشخیص دهانه رحم
از آنجایی که علائم آشکار دهانه رحم ممکن است وجود نداشته باشد، مراجعه منظم به پزشک برای مقاصد پیشگیرانه از اهمیت زیادی برای تشخیص و تشخیص به موقع این بیماری برخوردار است.
برای معاینه از روش های زیر استفاده می شود:
- معاینه دهانه رحم با استفاده از اسپکولوم در همان زمان، آنها متوجه تغییر رنگ بخش واژن دهانه رحم، وجود پلاک چرکی، خونریزی، زخم و همچنین ظاهر ادم می شوند.
- آزمایش اسمیر از دهانه رحم برای بررسی زیر میکروسکوپ و تشخیص عوامل عفونی در آن.
- کشت باکتریولوژیکی محتویات اسمیر، که به شما امکان می دهد نوع میکروب ها و حساسیت به داروهای ضد باکتری را تعیین کنید.
- PCR و ELISA. این روش های معاینه اسمیر می توانند وجود پاتوژن های عفونت های خاص را تعیین کرده و مقدار آنها را تخمین بزنند.
- کولپوسکوپی با بزرگنمایی نوری و روشنایی واژن و کانال دهانه رحم با استفاده از کولپوسکوپ، وضعیت غشاهای مخاطی بررسی می شود.
- تجزیه و تحلیل آزمایشگاهی یک اسمیر برای محتوای لکوسیت ها، گلبول های قرمز و لنفوسیت ها به ما امکان می دهد درجه التهاب ماهیت غیر عفونی را ارزیابی کنیم.
در مرحله مزمن سرویسیت، سلول های اپیتلیال تخریب شده در اسمیر یافت می شوند. علاوه بر این، آزمایش خون عمومی و اسمیر برای لکوسیت ها و همچنین آزمایش HIV انجام می شود.
ویدئو: در چه مواردی از آزمایش های مختلف اسمیر استفاده می شود؟
درمان التهاب دهانه رحم
درمان دهانه رحم شامل از بین بردن علل بیماری، مبارزه با التهاب و تقویت سیستم دفاعی بدن است.
آنتی بیوتیک ها، داروهای ضد ویروسی و ضد قارچی برای از بین بردن پاتوژن ها استفاده می شود. هنگامی که یک ویروس پاپیلوما در بدن یک زن تشخیص داده می شود، توجه ویژه ای به درمان می شود، زیرا آسیب به اندام های تناسلی به احتمال زیاد منجر به تشکیل تومورهای بدخیم می شود. اول از همه، داروهای تنظیم کننده ایمنی (اینترفرون، سیکلوفرون، ایمونال) تجویز می شود.
از واکسن ها، قرص ها و پمادها برای پاکسازی غشای مخاطی از پاپیلوم ها استفاده می شود. با این حال، خطر عود وجود دارد، بنابراین به زنان توصیه می شود که معاینات منظم زنان را انجام دهند.
اغلب تنها راه خلاص شدن از شر پاپیلوم از طریق جراحی است. این درمان اغلب برای از بین بردن دهانه رحم مزمن از هر ماهیتی استفاده می شود. از روش هایی مانند تخریب لیزری، سرما درمانی، کوتریزاسیون شیمیایی، تخریب الکتریکی و انعقاد امواج رادیویی استفاده می شود.
گاهی اوقات درمان سرویسیت نیاز به رفع همزمان بیماری های اورولوژی دارد.
توجه داشته باشید:اگر علت التهاب غشای مخاطی عفونت های مقاربتی باشد، شریک جنسی زن باید همزمان درمان شود.
به منظور سرعت بخشیدن به ترمیم غشای مخاطی و بهبود سطح هورمونی، از داروهای استروژن و پروژسترون استفاده می شود.
پس از از بین بردن التهاب، محصولات حاوی باکتری های مفید لازم برای حفظ ترکیب طبیعی میکرو فلور واژن تجویز می شود. از لاکتوباکترین، شیاف کیپفرون و همچنین قرص واژینال جینوفلور استفاده می شود.
ویدئو: بیماری های دهانه رحم در حضور ویروس پاپیلومای انسانی. روش های درمان دهانه رحم
پیشگیری از التهاب دهانه رحم
مهمترین اقدامات پیشگیرانه برای کاهش احتمال ابتلا به دهانه رحم، مراقبت بهداشتی مناسب از اندام تناسلی خارجی و استفاده از کاندوم در حین رابطه جنسی است. داروهای ضد بارداری که به درستی انتخاب شده اند به جلوگیری از سقط جنین، آسیب احتمالی دهانه رحم و عفونت کمک می کنند. درمان به موقع بیماری های روده ای و اورولوژی ضروری است.
در سالهای اخیر، تمایل زیادی به افزایش موارد ناباروری زنان وجود داشته است. بسیاری از بیماران با این واقعیت روبرو هستند که علت مشکلات دستگاه تناسلی بیماری های التهابی اندام های لگنی است. در اغلب موارد، پزشکان مجبور به درمان دهانه رحم هستند. این آسیب شناسی بسیار خطرناک است زیرا در مراحل اولیه توسعه تقریباً غیرممکن است که به آن مشکوک شوید: تا 90٪ موارد در طی یک معاینه تصادفی شناسایی می شوند. به همین دلیل است که پزشکان توصیه می کنند زمان بیشتری را به قوانین پیشگیری فردی اختصاص دهید و مراقب سلامتی خود باشید.
سرویسیت دهانه رحم چیست؟
سرویسیت یک بیماری التهابی با ماهیت عفونی یا غیر عفونی است که با آسیب به غشای مخاطی دهانه رحم همراه است. زنان در هر سنی از این آسیب شناسی رنج می برند، اما گروه های آسیب پذیری از جمعیت نیز وجود دارد:
- نوجوانان در دوره قاعدگی؛
- زنان حامله؛
- افرادی که در ناحیه دهانه رحم تحت عمل جراحی قرار گرفته اند.
- بیماران پس از پرتودرمانی یا شیمی درمانی
با سرویسیت، غشای مخاطی تحت تأثیر قرار می گیرد«سرویکس» در لاتین به معنای دهانه رحم است و پایان «itis» به معنای التهاب است. به همین دلیل است که آسیب شناسی به این روش نامیده می شود.
چه نوع بیماری وجود دارد؟
طبقه بندی سرویکیت بر اساس ماهیت دوره:
- حاد (افزایش شدید علائم در طی 1-2 روز)؛
- تحت حاد (شروع صاف، مدت 2-4 هفته)؛
- مزمن (دوره صاف برای بیش از شش ماه با بدتر شدن دوره ای).
انواع بیماری با توجه به علت ایجاد آن:
- عفونی (میکرو فلور بیماری زا مانند قارچ ها، تک یاخته ها، باکتری ها، ویروس ها)؛
- غیر عفونی (در اثر آسیب، تشعشع، مصرف داروها، مسمومیت ایجاد می شود).
طبقه بندی سرویسیت عفونی بر اساس ماهیت میکروارگانیسم ها:
- غیر اختصاصی - تحت تأثیر میکروب هایی که به طور معمول در بدن انسان زندگی می کنند (کاندیدا، استافیلوکوک، استرپتوکوک، E. coli).
- خاص - هنگامی که عوامل بیماری زا به بدن وارد می شوند که در یک فرد سالم یافت نمی شوند (کلامیدیا، اورهاپلاسما، مایکوپلاسما، آمیب، ویروس هرپس).
انواع بیماری با توجه به محلی سازی کانون سلول های تغییر یافته:
- اندوسرویسیت (سطح داخلی دهانه رحم)؛
- اگزوسرویسیت (بخش بیرونی دهانه رحم).
طبقه بندی آسیب شناسی بر اساس تغییرات مورفولوژیکی در غشای مخاطی:
- کیستیک (تشکیل حفره های حاوی مایع شفاف)؛
- لنفوسیتی (نفوذ مخاط توسط سلول های لنفوسیتی)؛
- آتروفیک (مرگ لایه بالایی بافت نرم با تشکیل بخش های التهابی)؛
- هرپتیک (ظاهر بثورات پاتولوژیک به شکل تاول).
اشکال بیماری با توجه به شدت تظاهرات بالینی:
- حداقل (عملاً بدون علامت)؛
- متوسط (علائم شدیدتر)؛
- حداکثر (مسمومیت بدن و آسیب شدید به غشای مخاطی دهانه رحم).
ویدئو: دکتر در مورد بیماری صحبت می کند
چرا دهانه رحم رخ می دهد؟
روند التهابی در برابر پس زمینه نفوذ میکروارگانیسم های بیماری زا (باکتری ها، ویروس ها یا قارچ ها) به غشای مخاطی شکل می گیرد. آنها از طریق رابطه جنسی محافظت نشده، با استفاده از محصولات بهداشتی دیگران یا از منبع عفونت دیگری (دندان پوسیدگی، آبسه، بلغم) وارد بدن انسان می شوند. به تدریج، میکروب ها تکثیر و تجمع می یابند و سموم را تشکیل می دهند. این به تشکیل ترشحات پاتولوژیک کمک می کند. اگر سرویسیت غیر عفونی باشد، غشای مخاطی عمدتاً به صورت مکانیکی تحت تأثیر قرار می گیرد.
عواملی که احتمال ابتلا به این بیماری را افزایش می دهند:
- بی بند و باری؛
- انجام اعمال جراحی، پانسمان و دستکاری در ناحیه گردن رحم؛
- زایمان سخت با پارگی یا سقط جنین همراه با کورتاژ غشای مخاطی؛
- دستگاه های ضد بارداری داخل رحمی (مارپیچ)؛
- بدشکلی های اسکار؛
- رابطه جنسی شدید؛
- رشد غیر طبیعی اندام های تناسلی؛
- نقص ایمنی اولیه یا ثانویه؛
- استفاده کنترل نشده از داروهای ضد باکتری و هورمونی؛
- چاقی و سبک زندگی کم تحرک؛
- بیماری های التهابی اندام های لگن؛
- اختلال در گردش خون طبیعی در عروق نیمه تحتانی بدن ().
تظاهرات علامتی اصلی آسیب شناسی
دهانه رحم در 90 درصد موارد به تدریج ایجاد می شود. علائم بیماری به آرامی و به طور پیوسته افزایش می یابد و بیمار را مجبور می کند به دنبال کمک پزشکی باشد. اگر قبلاً با بیماری مشابهی روبرو نشده اید، مشکوک شدن به آن بسیار دشوار خواهد بود. دهانه رحم با موارد زیر مشخص می شود:
- تشکیل ترشحات پاتولوژیک. آنها محصولات سمی فعالیت میکروارگانیسم ها در ترکیب با سلول های در حال مرگ غشای مخاطی هستند. رنگ این ترشحات زرد، قهوه ای یا سبز است و در صورت آسیب دیدگی عروقی ممکن است حاوی خون باشد. بو و قوام به میکرو فلور بیماری زا بستگی دارد که باعث فرآیند التهابی شده است.
- درد هنگام مقاربت جنسی و افزایش حساسیت. بافت های نرم واژن و دهانه رحم به شدت حتی به ضربه های جزئی واکنش نشان می دهند که باعث ناراحتی زنان می شود. با فعالیت بدنی یا استرس، این علامت تشدید می شود. احساس دردناک درد و کشش طبیعت نیز ممکن است در هنگام استراحت وجود داشته باشد که یک علامت پیش آگهی نامطلوب است.
- تورم و قرمزی بافت های نرم. هنگامی که فرآیند التهابی فراتر از دهانه رحم حرکت می کند، غشای مخاطی واژن و دستگاه تناسلی خارجی تحت تأثیر قرار می گیرد. آنها قرمز می شوند و اندازه آنها افزایش می یابد، که همچنین نشان دهنده یک دوره حاد آسیب شناسی است.
- سندرم مسمومیت عمومی برای ضایعات عظیم دهانه رحم معمول است. بیماران از تب تا 38-39 درجه، لرز دوره ای، ضعف، اختلال خواب، سردرد و سرگیجه شکایت دارند. 70 درصد از قربانیان حالت تهوع و استفراغ را تجربه می کنند که با وعده های غذایی مرتبط نیست. پزشکان این را به عنوان واکنش بدن به آسیب به بافت های نرم تحت تأثیر سموم میکروبی توضیح می دهند.
گالری عکس: تغییرات در غشای مخاطی دهانه رحم با سرویسیت
 آسیب به دهانه رحم با ترشحات پاتولوژیک همراه است
آسیب به دهانه رحم با ترشحات پاتولوژیک همراه است  در طول فرآیند التهابی، بیرون زدگی غشای مخاطی رخ می دهد
در طول فرآیند التهابی، بیرون زدگی غشای مخاطی رخ می دهد  در معاینه می توانید قرمزی و تورم بافت های نرم را به دلیل التهاب مشاهده کنید
در معاینه می توانید قرمزی و تورم بافت های نرم را به دلیل التهاب مشاهده کنید
دهانه رحم و بارداری
روند التهابی در دهانه رحم نه تنها برای کسانی که می خواهند مادر شوند، بلکه برای زنانی که در حال حاضر فرزند دارند نیز یک تهدید جدی است. در دوران بارداری تغییرات هورمونی شدیدی در بدن دختر رخ می دهد که در نتیجه سیستم ایمنی بدن در برابر عوامل مضر محیطی آسیب پذیرتر می شود. حتی تماس زودگذر با باکتری ها، قارچ ها یا ویروس های بیماری زا برای عفونت کافی است.
دهانه رحم در دوران بارداری بسیار شدیدتر است: زنان درد شدیدی را در رحم و واژن تجربه می کنند و کودک بسیار بی قرار رفتار می کند. جفت (محل نوزاد) که از طریق آن نوزاد مواد مغذی را دریافت می کند، برای اکثر میکروارگانیسم های بیماری زا نیز نفوذپذیر است. این اغلب منجر به عفونت جنین و عوارض مختلف بارداری و زایمان می شود:
- سقط جنین: سقط جنین خود به خود و سقط جنین در مراحل پایانی و اولیه.
- نارسایی جفت و کمبود اکسیژن؛
- ناهنجاری های زایمان (تون پایین یا زیاد رحم)؛
- تاخیر در رشد و تکامل کودک
روش های تشخیص سرویکیت دهانه رحم
اگر مشکوک به یک فرآیند التهابی هستید، باید بلافاصله از بیمارستان کمک بگیرید. در معاینه اولیه فقط تغییرات اندام تناسلی خارجی و داخلی (تورم، قرمزی، وجود ترشح) قابل تشخیص است. علائم دهانه رحم مشابه بیماری های دیگر است:
- کاندیدیازیس؛
- اوره پلاسموز؛
- سوزاک؛
- تریکومونیازیس؛
- کولپیت؛
- اندومتریت؛
- سیفلیس؛
- ویروس هرپس
فراموش نکنید که 4 ساعت قبل از مراجعه به پزشک و انجام آزمایشات، شستن یا دوش واژن ممنوع است، زیرا این امر به ظاهر شدن نتایج غیر قابل اعتماد کمک می کند. من در معالجه بیماری شرکت کردم که پزشکان به همین دلیل نتوانستند به موقع او را تشخیص دهند. یک ساعت قبل از مراجعه به متخصص زنان، قربانی واژن خود را با محلول ضد عفونی کننده شستشو داد. این امر منجر به از بین رفتن بیشتر ترشحات آلوده به میکروب شد. داده های اسمیر نتیجه منفی را نشان داد، در حالی که در واقع زن مبتلا به سرویسیت مزمن بود. تشخیص بیماری چندین ماه بعد امکان پذیر بود، زمانی که علائم بیش از حد آشکار شد.
روش های مورد استفاده برای تایید تشخیص:

با کدام پزشک تماس بگیرم؟
اگر برای مدت طولانی از علائم بیماری شبیه به دهانه رحم رنج می برید، باید به متخصص زنان مراجعه کنید. این اوست که تمام معاینات لازم را تجویز می کند و به تأیید یا رد تشخیص کمک می کند. در صورتی که چنین پزشکی وجود نداشته باشد، مراجعه به متخصص پوست و گرفتن اسمیر در مطب او که میکرو فلور بیماری زا را نشان می دهد، مجاز است.
گزینه های مختلف درمانی برای این بیماری
درمان دهانه رحم با استفاده از داروها آغاز می شود. برای اشکال بدون عارضه بیماری، پزشکان از داروهای ملایمی استفاده می کنند که به راحتی توسط کلیه ها دفع شده و توسط کبد استفاده می شود. اگر این بیماری برای مدت طولانی در بدن وجود داشته باشد، از داروهای قوی تر و سنگین تر استفاده می شود که حداکثر اثر را دارند. در مواردی که دهانه رحم با دارو قابل درمان نباشد، پزشکان در مورد نیاز به جراحی تصمیم می گیرند. در طی مراحل بهبودی، انواع روش های فیزیوتراپی به طور گسترده ای مورد استفاده قرار می گیرد.
استفاده از داروها
درمان دارویی برای سرویسیت شامل استفاده از داروهایی است که علائم را از بین می برند و مسئول مبارزه با پاتوژن هستند. گروه اول شامل داروهای اتیوتروپیک است که بیشتر آنها فقط با تجویز پزشک به فروش می رسند. بسیاری از داروها برای تجویز موضعی به شکل پماد، ژل، شیاف و محلول های دوش استفاده می شوند.
فراموش نکنید که مدت دوره درمانی و ویژگی های استفاده از داروها فقط توسط متخصص زنان تعیین می شود. خود مدیریتی می تواند منجر به عواقب غیرقابل کنترل شود.
داروها برای درمان اتیوتروپیک دهانه رحم:
- آنتی بیوتیک ها برای مبارزه با باکتری هایی که باعث التهاب می شوند استفاده می شود. آنها به مرگ میکروب های مضر کمک می کنند و از رشد بیشتر آنها جلوگیری می کنند. اغلب برای این منظور از Kflex، Claforan، Rocephin، Fortum، Vancomycin، Augmentin، Rondomycin، Tienam، Teicoplanin، Primaxin، Imipenem، Caten، Cefoperazone، Ceftriaxone، Ceclor، Cefalotin، Maxipim، Vancocin، Chloramphenicol، Tobra Sintomycin استفاده می شود.
- عوامل ضد ویروسی میکرو فلور ویروسی را از بین می برند و ایمنی بدن را تقویت می کنند. اینها عبارتند از Oxolin، Metisazone، Saquinavir، Poludan، Megosin، Cycloferon، Foscanet، Neviapine، Stavudi، Zerit، Azidothymidine، Midantan، Arbidol.
- داروهای ضد قارچ قارچهای مختلف را از بین میبرند، که باعث ایجاد التهاب دهانه رحم نیز میشوند. برای این منظور از Miconazole، Pimafucin، Griseofulvin، Natamycin، Naftifin، Fetimin، Nitrofungin، Batrafen، Ciclopirox، Clotrimazole، Decamine، Fluconazole، Terbinafine، Nizoral استفاده می شود.
گالری عکس: داروهای اتیوتروپیک برای مبارزه با التهاب دهانه رحم
 آگمنتین یک آنتی بیوتیک با طیف وسیع برای مبارزه با باکتری ها است
آگمنتین یک آنتی بیوتیک با طیف وسیع برای مبارزه با باکتری ها است  سیکلوفرون باعث مرگ ویروس ها و تقویت سیستم ایمنی بدن می شود
سیکلوفرون باعث مرگ ویروس ها و تقویت سیستم ایمنی بدن می شود  Pimafucin به طور موثر با قارچ مبارزه می کند
Pimafucin به طور موثر با قارچ مبارزه می کند
وسایلی برای درمان علامتی دهانه رحم:
- محلول های دوش، واژن را از ترشحات اضافی پاک می کند و آن را برای معرفی شیاف یا کرم آماده می کند. این گروه شامل داروهای ضد عفونی کننده Furacilin، پرمنگنات پتاسیم، کلرهگزیدین یا Miramistin است.
- داروهای ضد التهابی به مبارزه با خارش، سوزش، ترشحات پاتولوژیک و تورم کمک می کنند. برخی از آنها نیز اثر ضد درد دارند. متداول ترین آنها عبارتند از تاموکسیفن، نوروفن، ایبوکلین، اورتوفن، آسپرین، ناپروکسن، ناپروسین، ایندومتاسین، متیندول، پونستان.
- داروهایی برای عادی سازی میکرو فلور مخاط واژن همراه با درمان اتیوتروپیک استفاده می شود. آنها باکتری های مفیدی را احیا می کنند که به طور مستقل عفونت را از بین می برند. برای این منظور از Vaginorm-S، Atsilakt، Lactonorm، Lactobacterrin، Vagilak استفاده می شود.
گالری عکس: درمان علامتی دهانه رحم
 نوروفن درد را کاهش می دهد
نوروفن درد را کاهش می دهد  واگیلاک غشای مخاطی را نرم می کند
واگیلاک غشای مخاطی را نرم می کند  کلرهگزیدین دارای خواص ضد عفونی کننده است
کلرهگزیدین دارای خواص ضد عفونی کننده است
جدول: فیزیوتراپی برای مبارزه با بیماری
| نام رویه | اصل درمان چیست؟ | تعداد مراحل و مدت آنها | اثرات اصلی استفاده |
| القای گرما | کاربرد میدان های مغناطیسی با فرکانس ها و شدت های مختلف | 7-10 در 1 ماه | کاهش التهاب و درد |
| طب سوزنی | قرار دادن سوزن های نازک در نواحی خاصی از بدن بیمار تا عمق چند سانتی متری | 5-6 ظرف شش ماه | بهبود فرآیندهای بازسازی و ترمیم سطح زخم به دلیل تشکیل سلول های جدید |
| ماساژها | با حرکات مالشی ضربه مکانیکی را روی ناحیه کمر و شرمگاه نشان دهید | به صورت مستمر | تحریک گردش خون و خروج لنف از ناحیه لگن |
| انتقال جریان الکتریکی از طریق سنسورهای متصل | تا 30 روش در سال | تسکین تورم بافت های نرم، شل کردن عضلات پرینه | |
| استفاده از موج صوتی با طول مشخص | 20 روش در مدت 6 ماه | مرگ میکروارگانیسم های بیماری زا باقیمانده | |
| الکتروفورز با داروها | ورود یک داروی دارویی به بدن با استفاده از جریان | 10-14 به مدت 3 ماه | توزیع سریعتر دارو در بافتها |
گالری عکس: فیزیوتراپی مورد استفاده در فرآیند التهابی
 اولتراسوند درمانی باعث مرگ بسیاری از میکروب ها می شود
اولتراسوند درمانی باعث مرگ بسیاری از میکروب ها می شود  الکتروفورز دارویی به شما این امکان را می دهد که داروی مورد نظر را به سرعت و به طور موثر وارد بافت کنید
الکتروفورز دارویی به شما این امکان را می دهد که داروی مورد نظر را به سرعت و به طور موثر وارد بافت کنید  درمان UHF به طور موثر با تظاهرات بیماری مبارزه می کند
درمان UHF به طور موثر با تظاهرات بیماری مبارزه می کند
درمان جراحی سرویسیت دهانه رحم
اگر درمان محافظه کارانه در طی چند ماه نتیجه مورد انتظار را به ارمغان نیاورد، پزشکان تصمیم می گیرند که یک یا آن عمل را انجام دهند. نشانه های این نوع درمان عبارتند از:
- سندرم درد طولانی مدت؛
- برنامه ریزی بارداری؛
- منطقه آسیب دیده بزرگ
انواع مختلفی از جراحی وجود دارد که در تکنیک آنها متفاوت است:
- کاربرد کوتریزاسیون لیزری. پرتوهای لیزر به ناحیه ای که کانون التهابی در آن قرار دارد هدایت می شود. آنها سلول های آسیب دیده را از بین می برند و باعث تشکیل یک دلمه متراکم در سطح غشای مخاطی می شوند که در زیر آن بهبودی رخ می دهد. خود کوتریزاسیون تحت بیهوشی انجام می شود و از 10 تا 15 دقیقه طول می کشد.
- روش کرایو جراحی. دستگاه مخصوصی حاوی نیتروژن مایع به داخل واژن وارد می شود. دمای آن بسیار پایین است و در نتیجه خود دستگاه باعث خنک شدن و سوزاندن بافت نرم می شود. این روش در 2 مرحله با اختلاف 3-5 دقیقه انجام می شود که به شما امکان می دهد مناطق مرده را از بین ببرید. بهبودی از این روش درمانی سریعتر است که با آسیب کمتری به غشای مخاطی همراه است.
دستور العمل های سنتی به عنوان یک کمک
اگر در آینده نزدیک فرصت مراجعه به پزشک را ندارید و علائم دهانه رحم همچنان باعث ناراحتی می شود، استفاده از جوشانده، دم کرده و حمام بر اساس گیاهان دارویی و گیاهان دارویی مجاز است. بسیاری از آنها هزینه بسیار پایینی دارند و در هر داروخانه ای فروخته می شوند، که این روش ها را بسیار محبوب می کند. اما فراموش نکنید که تقریباً تمام داروهای مردمی تأثیر موقتی دارند و به خلاص شدن از شر علت دهانه رحم - میکروارگانیسم های بیماری زا کمک نمی کنند. بنابراین، پزشکان درمان سنتی را ممنوع می کنند.
دستور العمل های سنتی، مانند داروها، موارد منع مصرف دارند. اغلب در عمل خود با پدیده عدم تحمل فردی به یک ماده خاص مواجه شده ام. زنی که از التهاب دهانه رحم رنج می برد به توصیه یکی از دوستانش تصمیم گرفت با محلول سلندین دوش بگیرد. پس از تهیه محصول و شستن واژن، در عرض چند دقیقه دچار ادم Quincke شد. این یک واکنش آلرژیک حاد به اجزای مخلوط است که با قرمزی بافت نرم و اسپاسم شدید تارهای صوتی همراه است. نجات بیمار از مرگ تنها به لطف تجویز آدرنالین امکان پذیر بود. به همین دلیل است که همه پزشکان توصیه می کنند ابتدا حساسیت خود را به این ماده با استفاده از مقدار کمی روی پوست آزمایش کنید. در صورت عدم واکنش، ادامه استفاده از این روش مجاز است.
محبوب ترین دستور العمل های عامیانه برای مبارزه با دهانه رحم:
- 100 گرم چنار خرد شده را با همان مقدار بیدمشک مخلوط کنید. پودر به دست آمده را در یک کاسه آب جوش بریزید و صبر کنید تا به دمای قابل قبولی برسد. پایین تنه خود را در این حمام غوطه ور کنید و 10 تا 15 دقیقه در آن بگذرانید. چنار در ترکیب با بیدمشک خاصیت درمانی برجسته ای دارد و ترک ها و پارگی های موجود در غشای مخاطی را از بین می برد. استفاده از این روش ۲ تا ۵ بار در هفته قبل از خواب توصیه می شود.
- نوار صابون لباسشویی را روی یک رنده ریز رنده کنید و در یک شیشه تمیز بریزید. یک قاشق غذاخوری چیپس را در ظرفی با 0.5 لیتر آب گرم هم بزنید. محلول را داخل یک سرنگ بکشید و واژن را چندین بار بشویید. صابون لباسشویی محیطی نامساعد برای تکثیر و رشد بیشتر میکروارگانیسم های بیماری زا ایجاد می کند. خطر استفاده مکرر از چنین دارویی این است که غشای مخاطی را خشک می کند: به همین دلیل است که یک بار در هفته استفاده می شود.
- 50 گرم گل همیشه بهار را در یک لیوان آب جوش حل کنید و با نعلبکی بپوشانید. پس از 10-15 دقیقه، مواد خام باقیمانده را با استفاده از الک بردارید و محلول را داخل سرنگ بکشید. چندین بار آبکشی کنید. گل همیشه بهار بهترین داروی ضد التهاب طبیعی است که تورم، خارش و ترشحات ناخوشایند را تسکین می دهد. این روش باید هر روز قبل از خواب انجام شود تا حداکثر نتیجه حاصل شود.
گالری عکس: داروهای مردمی اساسی برای مبارزه با این بیماری
 چنار بازسازی بافت نرم را بهبود می بخشد
چنار بازسازی بافت نرم را بهبود می بخشد  صابون یک محیط قلیایی ایجاد می کند که در آن میکروب ها می میرند
صابون یک محیط قلیایی ایجاد می کند که در آن میکروب ها می میرند  کالاندولا التهاب را کاهش می دهد
کالاندولا التهاب را کاهش می دهد
پیش آگهی درمان و عوارض احتمالی پاتولوژی
هر گونه بیماری التهابی یک تهدید جدی برای بدن است، زیرا میکروب ها به راحتی از طریق جریان خون به مکان های دیگر منتقل می شوند. به همین دلیل است که با یک دوره طولانی دهانه رحم بدون درمان خاص، عوارض مختلفی ایجاد می شود. درمان چنین بیماری به طور متوسط از 2 تا 7 ماه طول می کشد و چندین سال طول می کشد تا بدن به طور کامل بازیابی و بازتوانی شود. موفقیت درمان تا حد زیادی به سن قربانی، وجود سایر عفونت های حاد یا مزمن (اوره پلاسموز، کاندیدیاز، سیفلیس، تبخال تناسلی) بستگی دارد.
پزشکان توصیه می کنند پس از ابتلا به دهانه رحم، بارداری را برای چندین سال به تعویق بیندازید. این به بدن زن اجازه می دهد تا خود را با استرس سازگار کند و یک نوزاد سالم به دنیا بیاورد.
رعایت رژیم ویژه در طول درمان نقش مهمی ایفا می کند. من با یک بیمار مواجه شده ام که به مدت 2 سال از تظاهرات دهانه رحم مزمن رنج می برد. دکتر یک دوره درمانی را تجویز کرد که شامل مصرف داروها و شیاف هایی بود که در واژن قرار می گرفتند. در طول دوره درمان، لازم بود استراحت جنسی حفظ شود تا غشای مخاطی تحریک نشود و باعث عفونت اضافی نشود. متأسفانه بیمار این قانون را رعایت نکرد و در نتیجه شریک دیگری او را به سوزاک مبتلا کرد. در بافتهای آسیبدیده، میکروارگانیسمهای بیماریزا شروع به رشد بسیار فعالتری کردند و التهاب به مناطق همسایه گسترش یافت. این زن فوراً به بخش زنان منتقل و تحت عمل جراحی قرار گرفت. به دلیل عفونت، چسبندگی ها در طی چندین سال ایجاد شد - مناطقی از ماده همبند که روند طبیعی لقاح را مختل کرد. این بیمار برای مدت طولانی قادر به باردار شدن به تنهایی نبود و پس از آن به عمل لقاح آزمایشگاهی متوسل شد.
چه عوارضی ممکن است در بیماران مبتلا به سرویکیت رخ دهد:
- اختلال عملکرد تولید مثل (ناباروری موقت یا دائمی)؛
- تشکیل پولیپ - رشد روی غشای مخاطی رحم؛
- تشکیل عفونت حاد یا مزمن دستگاه ادراری (سیستیت، اورتریت، و)؛
- درد هنگام مقاربت جنسی؛
- انتقال روند التهابی به حفره رحم (میومتریت، اندومتریت) یا به ناحیه تخمدان ها و لوله ها.
- وقوع شوک سپتیک هنگام نفوذ میکروب ها به جریان خون سیستمیک و مهاجرت بیشتر آنها به سراسر بدن.
گالری عکس: عواقب ناخوشایند دهانه رحم
 پولیپ بیرون زدگی غشای مخاطی به داخل لومن است
پولیپ بیرون زدگی غشای مخاطی به داخل لومن است  فرآیند چسبندگی منجر به ناباروری زنان می شود
فرآیند چسبندگی منجر به ناباروری زنان می شود  سیستیت - التهاب غشای مخاطی مثانه
سیستیت - التهاب غشای مخاطی مثانه  فرسایش آسیب به لایه سلولی در ناحیه گردن رحم است
فرسایش آسیب به لایه سلولی در ناحیه گردن رحم است
چگونه از خود در برابر بیماری محافظت کنیم
سرویکیت یک آسیب شناسی نسبتاً رایج است که منجر به اختلال در عملکرد تولید مثل بدن زن می شود. به همین دلیل است که بسیاری از متخصصان زنان و زایمان، پیشگیری از آن را وظیفه مستقیم خود می دانند.برای این منظور اتاقهای بهداشتی ناشناس در بیمارستانها و کلینیکهای مختلف ایجاد میشود که همه میتوانند در مورد یک موضوع مورد علاقه مشاوره کامل دریافت کرده و آزمایش شوند.
در حین تحصیل در دانشگاه پزشکی، این فرصت را داشتم که در برگزاری سمینارهای زنان و زایمان که به مشکل ناباروری زودرس اختصاص داشت، شرکت کنم. برای این منظور، پزشکان بیش از 200 شرح حال بیماران 18 تا 30 ساله را انتخاب کردند که به دلایلی نتوانستند بچه دار شوند. در جریان تجزیه و تحلیل داده های به دست آمده، مشخص شد که 60 درصد از آنها از عفونت حاد یا مزمن دهانه رحم رنج می برند، اما به پزشک مراجعه نکرده اند. پزشکان تصمیم گرفتند یک سرویس زنان و زایمان قابل حمل را در قالب یک ماشین با تجهیزات ویژه سازماندهی کنند، جایی که هر بیمار می تواند تحت معاینه قرار گیرد. در چند ماه اول، چنین دستگاهی به چند ده مدرسه، کالج و دانشگاه سفر کرد، بسیاری از دختران توانستند بدون صف های غیرضروری آزمایش شوند. با استفاده از این روش، بسیاری از موارد سرویسیت در مرحله اولیه شناسایی شد و درمان اختصاصی و بازیابی سلامت باروری آغاز شد. پس از شش ماه، تقریباً همه بیماران توانستند یک بار برای همیشه مشکل موجود را فراموش کنند و فرزندان سالمی داشته باشند. پزشکان تصمیم گرفتند چنین بررسی هایی را در ترکیب با یک معاینه پزشکی پیشگیرانه سالانه ترتیب دهند که امکان تشخیص سایر بیماری های التهابی را فراهم می کرد.
قوانین پیشگیری فردی از دهانه رحم:
- راه درست را برای محافظت از خود در برابر بارداری ناخواسته انتخاب کنید. بیشتر بیماری های التهابی دستگاه تناسلی نتیجه سقط جنین است. در طی این روش ها، غشای مخاطی به طور قابل توجهی آسیب می بیند و حساسیت به تأثیرات میکروبی افزایش می یابد. به همین دلیل است که پزشکان به شدت توصیه می کنند از چنین مداخلاتی اجتناب کنید. برای محافظت در برابر بارداری ناخواسته، شیاف، ایمپلنت، حلقه Nuvaring، داروهای ضد بارداری هورمونی به شکل قرص یا کاندوم استفاده می شود. مورد دوم برای استفاده در هنگام مقاربت با شریک جدید توصیه می شود: لاتکس به طور قابل اعتمادی در برابر نفوذ میکروارگانیسم های بیماری زا که باعث التهاب در دهانه رحم می شوند محافظت می کند.
- قوانین بهداشت فردی را رعایت کنید. در دوران قاعدگی لازم است هر 2 تا 3 ساعت یکبار تامپون یا پد را تعویض کنید تا از ایجاد باکتری در لایه ضخیم پشم پنبه جلوگیری شود. صبح و عصر باید صورت خود را با استفاده از محصولات بهداشتی ملایم بشویید. این به شما این امکان را می دهد که نظافت پرینه و اندام تناسلی خارجی را در طول روز حفظ کنید.
- فراموش نکنید که مراقب رژیم غذایی خود باشید. فراوانی غذاهای چرب، سرخ شده، دودی و شور ضربه ای جدی به بدن وارد می کند. بسیاری از شیرینی ها، تنقلات خوش طعم، نوشیدنی های گازدار، غذاهای فرآوری شده و فست فودها حاوی افزودنی های مضر و تقویت کننده های طعم هستند که متابولیسم شما را کند می کنند. به همین دلیل است که بیماران با چنین رژیم غذایی مستعد ابتلا به بیماری های التهابی هستند. پزشکان خوردن وعده های کوچک و خوردن مقدار زیادی سبزیجات تازه، میوه ها، انواع توت ها، غلات و گوشت بدون چربی، محصولات لبنی را توصیه می کنند.
- ورزش کنید و سعی کنید سبک زندگی فعالی داشته باشید. قرار گرفتن مداوم در وضعیت اجباری باعث رکود خون در ناحیه لگن می شود. تمرینات مختلف به بهبود گردش مایع از طریق عروق کمک می کند، در نتیجه اندام های دستگاه تناسلی مقدار لازم اکسیژن و مواد مغذی را دریافت می کنند. توصیه می شود 2-3 بار در هفته در باشگاه ورزش کنید یا ورزش دیگری را برای خود انتخاب کنید: شنا، تنیس، بازی های فعال با توپ. یک جایگزین رقص، یوگا و ژیمناستیک است. اگر زمانی برای بازدید از باشگاه ندارید، باید 5 تا 10 دقیقه در طول روز وقت بگذارید و یک گرم کردن سبک انجام دهید.
دهانه رحم یکی از بیماری های شایع زنان است.
درمان سریع هنگام تشخیص بسیار مهم است.
از آنجایی که منجر به تغییراتی در ساختار رحم می شود که می تواند عواقب منفی ایجاد کند.
به زبان ساده و قابل فهم، خود را به صورت التهاب دهانه رحم نشان می دهد. دهانه رحم به دلیل ویژگی های ساختاری خود، یک سد محافظ از واژن تا رحم ایجاد می کند.
 هنگامی که در معرض عوامل خاصی قرار می گیرید، یک فرآیند التهابی به نام سرویکس در دهانه رحم شروع می شود. یک زن ترشحات غیر معمول و درد کوتاه مدت یا طولانی در قسمت تحتانی شکم را تجربه می کند. این دردها هنگام رفتن به توالت یا رابطه جنسی بدتر می شوند.
هنگامی که در معرض عوامل خاصی قرار می گیرید، یک فرآیند التهابی به نام سرویکس در دهانه رحم شروع می شود. یک زن ترشحات غیر معمول و درد کوتاه مدت یا طولانی در قسمت تحتانی شکم را تجربه می کند. این دردها هنگام رفتن به توالت یا رابطه جنسی بدتر می شوند.
این بیماری در زنان میانسال و جوان، کمتر در دوران یائسگی رخ می دهد.
انواع بیماری
سرویکیت انواع زیر دارد: چرکی، ویروسی، باکتریایی، کیستیک و آتروفیک. هر نوع علائم خاص خود را دارد و روش های درمانی خاص خود را دارد.

چرکی
عوامل ایجاد کننده اورهاپلاسما، گنوکوک و باسیل تراخم هستند. عفونت از طریق رابطه جنسی محافظت نشده رخ می دهد. آسیب به غشای مخاطی مجرای دهانه رحم شروع می شود. فرآیند التهاب می تواند به استروما برسد که ماهیچه ها را از مخاط جدا می کند. سپس عفونت بقیه اندام های تناسلی زنانه را تحت تأثیر قرار می دهد.
ویروسی
التهاب به دلیل ویروس پاپیلومای انسانی یا تبخال تناسلی شروع می شود. این تشکیلات می توانند در داخل دهانه رحم یا روی سطح آن قرار گیرند. زن نگران خارش در ناحیه گردن و درد شکم است. بیشتر در زنانی که زندگی جنسی فعال دارند دیده می شود.
باکتریایی
التهاب تمام دهانه رحم را می پوشاند. علت آن واژینوز باکتریایی است. اما اگر عفونتی وارد واژن شود، این احتمال وجود دارد که بیماری به شکل چرکی دهانه رحم تبدیل شود.
آتروفیک
با این نوع، باریک شدن غشاهای مخاطی دهانه رحم (آتروفی) شروع می شود. علت عفونت های خاص (گنوکوک، HPV، ویروس هرپس و تریکوموناس) و غیر اختصاصی (استرپتوکوک و استافیلوکوک) است. جراحات وارده در حین سقط جنین و کورتاژ نیز باعث این نوع بیماری می شود.
کیستیک
با این دهانه رحم، التهاب غدد که در اپیتلیوم استوانه ای قرار دارند شروع می شود و کیست های متعدد در غشای مخاطی ایجاد می شود. این یک مرحله بسیار پیشرفته از بیماری است که در آن ترکیبی از انواع مختلف این عفونت می تواند رخ دهد.
علل بیماری
پس از نفوذ عفونت به غشای مخاطی، التهاب در قسمت داخلی یا خارجی دهانه رحم شروع می شود. در همان زمان، مخاط محافظ غلیظ شروع به مایع شدن می کند و التهاب ایجاد می شود.
 میکرو فلور بیماری زا (کلامیدیا، گونوکوکی، تریکوموناس، ترپونما و سایر عوامل بیماری زا) می تواند در طول رابطه جنسی به دهانه رحم نفوذ کند. از طریق خون و لنف از سایر اندام ها، نفوذ میکروارگانیسم های بیماری زا مشروط (اشریشیا کلی، استافیلوکوک، استرپتوکوک و قارچ) می تواند رخ دهد.
میکرو فلور بیماری زا (کلامیدیا، گونوکوکی، تریکوموناس، ترپونما و سایر عوامل بیماری زا) می تواند در طول رابطه جنسی به دهانه رحم نفوذ کند. از طریق خون و لنف از سایر اندام ها، نفوذ میکروارگانیسم های بیماری زا مشروط (اشریشیا کلی، استافیلوکوک، استرپتوکوک و قارچ) می تواند رخ دهد.
علل دهانه رحم شامل بیماری های مختلفی است که در آنها ایمنی عمومی و موضعی کاهش می یابد:
- عفونت های دستگاه تناسلی که از طریق تماس جنسی منتقل می شوند.
- بیماری های خود ایمنی و روماتیسمی.
- اختلالات هورمونی
- واکنش آلرژیک به داروهای ضد بارداری (اسپرم کش ها و لاتکس).
- سقط جنین و کورتاژ رحم.
- پارگی دهانه رحم در هنگام زایمان (بخیه زدن صحیح تمام پارگی ها بسیار مهم است).
- بی بندوباری و زندگی جنسی اولیه.
- عدم رعایت بهداشت فردی (استفاده نادرست از تامپون و عدم برداشتن به موقع IUD).
- پس از عفونت های شدید، نقص ایمنی ناشی از HIV.
- دوش کردن با محلول هایی که باعث خشکی مخاط واژن می شود و منجر به اختلال در میکرو فلور می شود.
- مصرف سیستماتیک و کنترل نشده آنتی بیوتیک ها.
- وجود نئوپلاسم در یک زن.
خود دهانه رحم به ندرت رخ می دهد. بیشتر اوقات با سایر بیماری ها در ناحیه تناسلی زنان ترکیب می شود: فرسایش کاذب، کولپیت، بارتولینیت و غیره.
علائم
دو نوع از سیر بیماری وجود دارد. اولی کاملاً بدون هیچ علامتی است. دومی ویژگی های خاصی دارد.
علائمی که ظاهر می شوند مستقیماً به پاتوژن بستگی دارد.
شکل خفیف با عدم وجود شکایات بیان شده مشخص می شود. ممکن است ترشحات جزئی واژن وجود داشته باشد.
 علائم اصلی دهانه رحم:
علائم اصلی دهانه رحم:
- درد در ناحیه شکم (در قسمت پایین)؛
- ترشحات همراه با رگه های خونی یا چرک غیر مرتبط با قاعدگی؛
- ترشحات مخاطی کدر است.
- احساس ناراحتی در طول رابطه جنسی؛
- افزایش درد در طول قاعدگی (که قبلا مشاهده نشده بود).
برخی از بیماران علائم جدی تری را تجربه می کنند:
- خون ریزی؛
- خارش در واژن؛
- درد و خونریزی در طول رابطه جنسی؛
- هنگام ادرار کردن، احساس سوزش شدیدی احساس می شود.
علاوه بر این، زنان مبتلا به سرویسیت، ناراحتی موقت یا دائمی در ناحیه لگن دارند.
در شکل حاد و سیر شدید بیماری تب، سرگیجه، تهوع و استفراغ مشاهده می شود.
با ایجاد التهاب دهانه رحم، ترشحات واژن زرد می شود. با تریکومونیازیس، پوست کف آلود ظاهر می شود. ویروس پاپیلومای انسانی می تواند باعث رشد کندیلوم ها و زخم های دهانه رحم در اندازه های مختلف شود.
روش های تشخیصی
در صورت عدم وجود علائم واضح دهانه رحم، تشخیص به موقع آن بسیار دشوار است. برای تشخیص و تشخیص به موقع آن، مراجعه به متخصص زنان به منظور پیشگیری بسیار مهم است.
 برای تشخیص از روش های زیر استفاده می شود:
برای تشخیص از روش های زیر استفاده می شود:
- معاینه توسط متخصص زنان با استفاده از آینه. پزشک به رنگ بخش واژن دهانه رحم، تغییرات آن، وجود تشکیل چرکی، ترشحات خونی، زخم و تورم توجه می کند.
- گرفتن اسمیر برای معاینه میکروسکوپی برای تعیین عفونت و عوامل ایجاد کننده آن.
- کولپوسکوپی با استفاده از کولکوسکوپی، با تشدید نوری و روشنایی غشاهای مخاطی دهانه رحم و واژن انجام می شود. با این روش می توان تمام کانون های بیماری را به وضوح بررسی کرد و آنها را تشخیص داد. در طی این روش، قطعات بافت اغلب از سازندهای مشکوک برای بافت شناسی گرفته می شود.
- کشت باکتریولوژیک اسمیر واژینال گرفته شده. این روش فلور واژن و حساسیت آن به آنتی بیوتیک ها را تعیین می کند.
- PCR. این روش DNA ویروس و کمیت آن را در مواد تحقیق شناسایی می کند. این روش برای تشخیص مایکوپلاسموز و کلامیدیا استفاده می شود.
- تجزیه و تحلیل یک اسمیر گرفته شده در آزمایشگاه برای تعداد گلبول های قرمز، گلبول های سفید و لنفوسیت ها. درجه فرآیند التهابی با منشا غیر عفونی را نشان می دهد.
دهانه رحم در دوران بارداری
این بیماری پلاک مخاطی را که از رحم در برابر عفونت هایی که از واژن نفوذ می کند محافظت می کند، از بین می برد. احتمال التهاب و تبدیل آن به مرحله مزمن به دلیل کاهش ایمنی در این زمان افزایش می یابد.
زنان باردار بیشتر در معرض خطر سقط جنین و زایمان زودرس هستند. عفونت جنین ممکن است رخ دهد و باعث ناهنجاری های رشدی، ظهور آسیب شناسی، مرگ داخل رحمی و حتی مرگ نوزاد پس از تولد و در ماه های اول شود.
در سه ماهه اول، زمانی که اندام ها و سیستم های کودک در حال شکل گیری هستند، دهانه رحم بزرگترین خطر سقط جنین است.
در سه ماهه دوم یا سوم، به دلیل شکل حاد بیماری، کودک ممکن است دچار هیدروسفالی، بیماری کلیوی و سایر بیماری های جدی شود. هنگام برنامه ریزی برای بارداری، به دلیل خطر بالای عوارض در دوران بارداری، درمان سرویسیت از قبل و تقویت سیستم ایمنی بدن بسیار مهم است.
درمان سرویسیت دهانه رحم
درمان با از بین بردن کانون های التهاب و همچنین علل ایجاد آن آغاز می شود. سپس تقویت سیستم ایمنی بدن آغاز می شود. پس از تعیین نوع بیماری، پزشک یک سری اقدامات جامع را تجویز می کند. آن شامل:
- مصرف داروها؛
- انجام مراحل فیزیوتراپی؛
- دوش کردن؛
- استفاده از شمع؛
- تقویت ایمنی؛
- ترمیم میکرو فلور واژن
درمان می تواند محافظه کارانه یا جراحی باشد.
اساس درمان، درمان محافظه کارانه است که شامل مصرف داروها برای از بین بردن علائم و درمان بیماری زمینه ای است.
آنتی بیوتیک ها، عوامل ضد قارچی و ضد ویروسی برای خلاص شدن از شر عوامل بیماری زا برای انواع عفونی سرویسیت استفاده می شود. به عنوان مثال، مترونیدازول و داروهای سولفا.

در صورت تشخیص کلامیدیا: تتراسایکلین، آزیترومایسین، مونومایسین. برای تبخال در واژن: آسیکلوویر.
برای تریکومونیازیس: مترونیدازول، اورنیدازول.
برای کاندیدیاز: پیمافوسین یا فلوکونازول.
برای فرم آتروفیک، از قرص های هورمونی استفاده می شود، به عنوان مثال، Ovestin که حاوی استروژن است.
برای بازگرداندن میکرو فلور واژن، از Acylact، Vagila، Bifikol، Narine استفاده می شود.
برای افزایش ایمنی و حفظ بدن، مولتی ویتامین مصرف کنید.
 درمان شکل مزمن این بیماری دشوار است. بنابراین، پزشکان جراحی را توصیه می کنند. روش های درمان جراحی زیر استفاده می شود:
درمان شکل مزمن این بیماری دشوار است. بنابراین، پزشکان جراحی را توصیه می کنند. روش های درمان جراحی زیر استفاده می شود:
- cryodestruction با نیتروژن مایع: با این روش، بافت پاتولوژیک منجمد می شود.
- تبخیر لیزر، با استفاده از پرتو لیزر دوز.
- دیاترموکاگولاسیون سوزاندن با جریان الکتریکی است.
- درمان با دستگاه Surgitron با استفاده از امواج رادیویی.
پس از روش های جراحی، درمان موضعی با استفاده از شیاف های ضد التهابی و ضد باکتریایی تجویز می شود.
روش های سنتی
 درمان با روش های سنتی برای از بین بردن عواقب بیماری و تقویت کل بدن انجام می شود. برای انجام این کار، دم کرده و جوشانده گیاهانی را که دارای خواص ضد التهابی هستند مصرف کنید: پوست بلوط، بابونه، مریم گلی. این جوشانده ها برای دوش کردن و همچنین برای فرو بردن تامپون قبل از قرار دادن در واژن استفاده می شود.
درمان با روش های سنتی برای از بین بردن عواقب بیماری و تقویت کل بدن انجام می شود. برای انجام این کار، دم کرده و جوشانده گیاهانی را که دارای خواص ضد التهابی هستند مصرف کنید: پوست بلوط، بابونه، مریم گلی. این جوشانده ها برای دوش کردن و همچنین برای فرو بردن تامپون قبل از قرار دادن در واژن استفاده می شود.
استفاده از داروهای مردمی را می توان تنها پس از درمان با تجویز پزشک شروع کرد.
روش های پیشگیری
مهم ترین روش های پیشگیری که احتمال ابتلا به بیماری را کاهش می دهد، بهداشت دستگاه تناسلی، مراقبت مناسب و رابطه جنسی محافظت شده است. مراجعه به موقع به متخصص زنان و درمان بیماری های دستگاه تناسلی ادراری و روده بسیار مهم است.
برای جلوگیری از مزمن شدن بیماری باید فوراً درمان شود. دهانه رحم خطرناک است زیرا می تواند منجر به التهاب سایر اندام های تناسلی زنانه و حتی ناباروری شود.
سرویسیت یکی از مکان های پیشرو از نظر شیوع در بین تمام بیماری های زنانه را به خود اختصاص داده است. این بیماری با التهاب بخش هایی از دهانه رحم همراه است. در غیاب درمان، کانون های فرسایشی گسترده ایجاد می شود که باعث ایجاد تغییرات در ساختار اندام می شود. عفونت در آینده می تواند باعث ناباروری و سایر عواقب منفی شود. بنابراین، درمان به موقع دهانه رحم بسیار مهم است.
بافتهایی که رحم و ضمائم آن را تشکیل میدهند نسبت به عوارض جانبی بسیار حساس هستند. به همین دلیل است که بیماری های زنان در زنان با شیوع بالایی مشخص می شود.
دهانه رحم در درجه اول به دلیل ورود و تکثیر میکروارگانیسم های بیماری زا در دهانه رحم رخ می دهد. عوامل ایجاد کننده باکتری های استافیلوکوک و استرپتوکوک E. coli هستند. به طور معمول، این بیماری در پس زمینه مشکلات مقاربتی - تریکومونیازیس یا سوزاک تشخیص داده می شود.
عوامل تحریک کننده
به طور معمول، باکتری ها همیشه در واژن وجود دارند و بخشی از میکرو فلور طبیعی هستند. آنها تعدادی عملکرد را انجام می دهند و هیچ بیماری ایجاد نمی کنند. تغییرات پاتولوژیک تحت تأثیر عواملی رخ می دهد که به عدم تعادل باکتریایی کمک می کند و در پس زمینه آن التهاب ایجاد می شود.
عوامل تحریک کننده عبارتند از:
- بیماری های سیستم ادراری؛
- صدمات؛
- ویروس های پاپیلوما یا هرپس؛
- کاهش ایمنی عمومی؛
- اختلالات هورمونی؛
- درمان آنتی بیوتیکی؛
- ناهنجاری های مادرزادی رحم و ضمائم آن؛
- امراض مقاربتی.
عوامل توصیف شده باعث افزایش حساسیت بافت ها به میکروارگانیسم های بیماری زا می شود و به همین دلیل است که بیماری مورد نظر ایجاد می شود.
تظاهرات بالینی
علائم دهانه رحم متفاوت است و به ماهیت دوره، مرحله آسیب شناسی و عامل ایجاد کننده آن بستگی دارد. این بیماری می تواند به شکل حاد رخ دهد و در صورت عدم درمان موثر، مزمن شود. یک تصویر بالینی مشخص با سرویکیت ناشی از عفونت گنوکوکی مشخص می شود. تظاهرات علامتی ممکن است، به عنوان مثال، زمانی که تحت تأثیر کلامیدیا قرار می گیرند، پاک شوند.
علائم حاد دهانه رحم
این شکل از آسیب شناسی با تظاهرات شدید علائم مشخص می شود. یک زن احساس خارش شدید و احساس سوزش در داخل واژن را تجربه می کند که هنگام ادرار تشدید می شود. درد در قسمت تحتانی شکم، از جمله در حین و بعد از رابطه جنسی وجود دارد.
سایر علائم فرم حاد:
- درجه حرارت بالا؛
- خون ریزی؛
- ترشحات چرکی؛
- قاعدگی دردناک
در معاینه بصری در مطب زنان، تغییر رنگ بافت دیواره رحم در ناحیه التهاب مشاهده می شود. این مکان بسیار قرمز می شود، براق می شود و گاهی اوقات با یک ماده مخاطی پوشیده می شود. هنگامی که به ویروس تبخال یا پاپیلوما آلوده می شود، ممکن است زخم یا کندیلوم ایجاد شود (عکس ارائه شده در وب سایت).

فرم مزمن
در غیاب مراقبت های پزشکی کافی رخ می دهد. دهانه رحم مزمن با علائم مشخصه فرم حاد همراه است، اما شدت و شدت آنها بسیار کمتر است.
بیماران ترشحات کدر حاوی مخاط را تجربه می کنند. در داخل دیواره رحم، بافت اپیتلیال با سلول های استوانه ای جایگزین می شود که در نتیجه فرسایش کاذب ایجاد می شود.
دهانه رحم در دوران بارداری
بروز این بیماری در دوران بارداری یک اتفاق نادر است. با این حال، به خصوص در مراحل بعدی خطر جدی ایجاد می کند. استفاده از روش های سنتی درمان در دوران بارداری برای آسیب رساندن به کودک ممنوع است و بنابراین از درمان جایگزین برای سرویسیت در زنان استفاده می شود.
عوارض احتمالی:
- عفونت حفره رحم؛
- نارسایی جفت؛
- تاخیر رشد داخل رحمی؛
- عفونت داخل رحمی
در شدیدترین موارد، محو شدن بارداری به دلیل التهاب دهانه رحم رخ می دهد که اغلب به ختم و سقط جنین ختم می شود.
بنابراین، دهانه رحم در زنان باردار خطری جدی برای جنین به همراه دارد.
روش های درمانی
درمان دهانه رحم با هدف از بین بردن علت اصلی آسیب شناسی است. در همان زمان، درمان علامتی انجام می شود و روش های تقویت عمومی انجام می شود.
دارودرمانی
به منظور سرکوب دهانه رحم، داروهایی که اثرات ضد باکتریایی یا ضد ویروسی دارند به طور فعال استفاده می شود. در صورت ابتلا به عفونت گنوکوکی یا استرپتوککی، مصرف آنتی بیوتیک توصیه می شود. این به شما امکان می دهد تا عوامل بیماری زا را از بین ببرید و پیشرفت روند التهابی را متوقف کنید.
داروهای ضد ویروسی به طور فعال برای درمان استفاده می شود. آنها برای سرویسیت ناشی از تبخال یا ویروس پاپیلوم موثر هستند.
یکی از محبوب ترین درمان ها، داروی ترژینان است. به شکل شیاف واژینال موجود است. استفاده از شیاف بر روی بافت آسیب دیده اثر موضعی دارد و به همین دلیل اثر درمانی آن به شدت افزایش می یابد.

روش های فیزیوتراپی و جراحی
همزمان با درمان دارویی تجویز می شود. اثربخشی اقدامات به ماهیت بیماری و عوامل ایجاد کننده آن بستگی دارد. فیزیوتراپی به کاهش کانون التهابی، تسریع بازسازی بافت های آسیب دیده و بهبود گردش خون در ناحیه آسیب دیده کمک می کند.
روش های زیر استفاده می شود:
- درمان گل و لای؛
- لیزر درمانی؛
- الکتروفورز؛
- UHF درمانی
درمان جراحی عمدتاً برای سرویسیت مزمن استفاده می شود. با این شکل از آسیب شناسی، روش های محافظه کارانه بی اثر هستند. دستکاری ها را می توان با استفاده از نیتروژن مایع، لیزر متمرکز یا جریان الکتریکی انجام داد.
روش های سنتی
روش های غیر سنتی درمان مکمل درمان دارویی یا جراحی است. استفاده از روش های سنتی پس از مشاوره اولیه با پزشک توصیه می شود. در صورت وجود علائم عوارض، خوددرمانی دهانه رحم با داروهای مردمی کاملاً ممنوع است.
روش های درمانی:
- چای بابونه. برای تهیه، 2 قاشق غذاخوری گل خشک را در 0.5 لیتر آب تازه جوشیده می ریزند. ظرف را با مایع با درب بپوشانید و محصول را به مدت 20 تا 30 دقیقه دم کنید. پس از این، توصیه می شود دارو را صاف کنید. باید تامپون را با دم کرده خیس کنید و به مدت 15 دقیقه داخل واژن قرار دهید. تکرار این روش بیش از 3 بار در روز مجاز است.
- حکیم. برای دوش کردن از دم کرده ای بر پایه این گیاه استفاده می شود. برای تهیه 2 قاشق غذاخوری مریم گلی خشک را در 400 میلی لیتر آب جوش بریزید. بهتر است دارو را یک شب در قمقمه دم کنید. محصول نهایی فیلتر شده و با آب گرم به نسبت 1: 1 رقیق می شود. این روش 4 بار در روز انجام می شود.
- جوشانده پوست بلوط. داروی ارائه شده با اثر ضد باکتری و ضد التهابی مشخص مشخص می شود. پوست خرد شده (1 قاشق) را در 0.5 لیتر آب جوش ریخته و به مدت 15 دقیقه روی حرارت ملایم می پزیم. پس از این، دارو فیلتر شده و خنک می شود. برای دوش 3 بار در روز استفاده می شود.
- جوشانده گیاهی. برای تهیه، مریم گلی، ارس و گل های برنزه را به مقدار مساوی مخلوط کنید. این مخلوط با برگ های اکالیپتوس، بومادران و مخروط های توسکا تکمیل می شود. 2 قاشق غذاخوری از مواد گیاهی به دست آمده را با 250 میلی لیتر آب جوش ریخته و به مدت 10 دقیقه می پزیم. پس از این، ترکیب خنک می شود، فیلتر می شود و روزانه 1 لیوان در چندین دوز مساوی نوشیده می شود. برای بهبود طعم، اضافه کردن عسل توصیه می شود.
- جوشانده گل همیشه بهار. این دارو با یک اثر ضد التهابی مشخص مشخص می شود. این محصول برای دوش استفاده می شود. برای تهیه مایع، 3 قاشق غذاخوری گل را در 0.5 لیتر آب جوش می ریزند. این ترکیب باید چند ساعت بماند و پس از آن با همان مقدار آب تمیز رقیق شود.
- بنابراین، درمان دهانه رحم با استفاده از روش های مختلفی انجام می شود که انتخاب آنها به ویژگی های دوره بیماری در یک بیمار خاص بستگی دارد.
روش های توصیف شده برای درمان در خانه استفاده می شود.
جلوگیری
پس از از بین بردن دهانه رحم، رعایت تعدادی از قوانین برای جلوگیری از عود بیماری بسیار مهم است. اگر اقدامات پیشگیرانه انجام نشود، خطر عود به طور قابل توجهی افزایش می یابد. پیروی از توصیه های شرح داده شده در زیر نه تنها می تواند از توسعه مجدد دهانه رحم جلوگیری کند، بلکه خطر سایر بیماری های زنان را نیز به میزان قابل توجهی کاهش می دهد.
اقدامات پیشگیرانه:
- معاینه منظم توسط متخصص زنان؛
- پیشگیری از سقط جنین و جراحی در اندام های تولید مثل؛
- استفاده از روش های غیردارویی پیشگیری از بارداری؛
- کاهش تعداد شرکای جنسی؛
- افزایش ایمنی؛
- فعالیت بدنی منظم؛
- تغذیه ی خوب؛
- درمان به موقع بیماری های عفونی؛
- رعایت استانداردهای بهداشت صمیمی
پیشگیری از التهاب دهانه رحم در شکل مزمن یا در صورت وجود سرطان مشکوک الزامی است.
سرویکیت یک فرآیند پاتولوژیک است که با التهاب در بخش تحتانی رحم مشخص می شود. همراه با واژینیت، ولویت و سایر بیماری های ذاتی در سیستم تولید مثل زنان.
علت اصلی التهاب دهانه رحم، عفونت با ویروس ها، میکروب های بیماری زا است که از راه جنسی منتقل می شوند.
روند التهابی غشای مخاطی به دلیل ورود ارگانیسم های بیماری زا به واژن آغاز می شود، در نتیجه مخاط غلیظ مایع می شود و از ساختار اپیتلیوم محافظت نمی کند. عفونت تکثیر می شود و به طور فعال به دهانه رحم سرایت می کند. با گذشت زمان، محیط بیماری زا به داخل رحم، مثانه، زائده ها و کلیه ها نفوذ می کند.
توسعه دهانه رحم توسط:
- عفونت HPV قبلی؛
- تحریکی که ممکن است به دلیل مصرف داروهای ضد بارداری یا استفاده از محصولات بهداشتی ایجاد شود.
- واکنش آلرژیک در میکرو فلور واژن به لاتکس، روان کننده مصنوعی، محصولات بهداشتی.
- سیستم ایمنی ضعیف به دلیل بیماری های دیگر، افتادگی دهانه رحم؛
- صدمات وارده در حین سقط جنین و زایمان؛
- دوره یائسگی.
علائم
دهانه رحم حاد با ترشح زیاد لوکوره مخلوط با چرک مشخص می شود.همراه با درد، خارش و سوزش است که در هنگام ادرار قوی تر می شود. میل به دفع ادرار غیرمولد و مکرر است. درد دردناک، بریدگی، متمرکز در قسمت پایین شکم، یادآور درد قاعدگی است.
علائم اصلی دهانه رحم که در بیماری ها رخ می دهد:
- - ادرار مکرر و دردناک؛
- التهاب در دهانه رحم و آدنکسیت - افزایش دما (بیش از 37 درجه).
- - ترشحات زرد همراه با سرویسیت؛
- - فراوان، بی رنگ، دارای بوی نامطبوع؛
- - فوم؛ کاندیدیاز - قوام شیر دلمه؛
- شبه فرسایش - ترشحات کمیاب مخلوط با خون پس از آمیزش جنسی.
همه علائم پس از قاعدگی بدتر می شود، این واقعیت یک ویژگی متمایز است.
دهانه رحم مزمن با فقدان خفیف یا کامل علائم بالینی مشخص می شود.
در این دوره، جابجایی سلول های اندوسرویکس در پشت سیستم عامل خارجی (شبه فرسایش) ایجاد می شود، ترشحات کدر است (در موارد نادر با چرک)، و التهاب خفیف است. تورم و قرمزی میتواند به بافتهای مجاور سرایت کند، دهانه رحم متراکمتر میشود و کیستها و نفوذ نابوتیان تشکیل میشوند.
طبقه بندی
علاوه بر مراحل حاد و مزمن، انواع مختلفی از این بیماری وجود دارد.علائم اغلب مشابه هستند، اما شناسایی نوع بیماری برای انجام درمان لازم ضروری است، که به دلیل عوامل بیماری زا متفاوت است که باعث ایجاد یک یا نوع دیگری از التهاب می شود.
غیر اختصاصی
به دلیل میکرو فلور بیماری زا مشروط ظاهر می شود: انتروکوک، استافیلوکوک، استرپتوکوک. علائم شبیه به تظاهرات معمول بیماری است، نوع ترشح توسط پاتوژن تعیین می شود، درد نادر است و ماهیت حاد کاهش می یابد.
چرکی
روند بیماری زایی به قسمت خارجی بخش تحتانی رحم گسترش می یابد. سرویسیت چرکی توسط بیماری های گونوکوک، باسیل تراخم، تحریک می شود. برای شناسایی سرویسیت چرکی، استفاده از روش های آزمایشگاهی خاص ضروری است: واکنش زنجیره ای پلیمری، کشت باکتریولوژیک.
درمان شامل مصرف داروهای ضد باکتری است که باید توسط شرکای جنسی با هم استفاده شوند. پزشک معالج بلافاصله پس از معاینه، بدون انتظار برای آزمایش، درمان را تجویز می کند و بعداً دوره درمان تنظیم می شود.

آتروفیک
در طول دوره کاهش تشکیل استروژن (فرایند پیری فیزیولوژیکی) ظاهر می شود. کمبود هورمون های جنسی زنانه به تغییرات در فرآیندهایی که در اپیتلیوم واژن رخ می دهد کمک می کند. اسیدیته محیط و عملکردهای محافظتی میکرو فلور کاهش می یابد. این محیط برای رشد میکروب های بیماری زا مساعد است.
سرویکیت آتروفیک اغلب یک بیماری مرتبط با سن است.نازک شدن غشای مخاطی همراه با ظاهر زخم و التهاب رخ می دهد. التهاب آتروفیک می تواند به دلیل دستکاری ضربه ای به دلیل اختلال در ساختار کانال دهانه رحم یا زایمان طبیعی رخ دهد.
برای شناسایی این نوع بیماری، اسمیر گرفته می شود و با توجه به ویژگی های آن، نوع و درجه فرآیند التهابی مشخص می شود. درمان شامل انجام هورمون درمانی است.
لنفوسیتی
ماهیت این بیماری بدون علامت است و برای زنان در دوران یائسگی مرتبط است. در این فرآیند، تشکیلات فولیکولی تشکیل می شود. اگر یک فرم لنفوسیتی تشخیص داده شود، برای رد (تأیید) تومور بدخیم - لنفوسارکوم، باید معاینه نسبی انجام شود.
کیستیک
نوعی التهاب دهانه رحم با تشکیل همزمان کیست (خوش خیم) در ناحیه گردن رحم. علت التهاب کیستیک انسداد غدد مخاطی، گسترش بیشتر آنها است.
ویروسی
التهاب در پس زمینه عفونت با HPV، تبخال و ویروس های انسانی ظاهر می شود. این بیماری هیچ ویژگی و ویژگی خاصی ندارد، بنابراین تشخیص آن دشوار است، در آزمایشگاه تایید می شود.
در مردان
دهانه رحم در مردان نادر است.با التهاب پوست ختنه گاه، غده، بیضه ها، وزیکول های منی آشکار می شود. طبقه بندی به خاص و غیر اختصاصی. دلیل ظهور یک فرم خاص به دلیل ورود موجودات بیماری زا به بدن است.
تشخیص

متخصص زنان کانون های التهاب را بررسی می کند، افزایش پوشش اپیتلیوم ستونی، مناطق خونریزی، تورم دیواره های واژن و اندام های تناسلی را که در خارج قرار دارند، تشخیص می دهد. در طول عفونت، می توانید ترشحاتی را مشاهده کنید که از نظر رنگ، ساختار و فراوانی خاص هستند.
اسمیر تکنیکی است که به شما امکان می دهد ارگانیسم های بیماری زا و سطح لکوسیت ها را شناسایی کنید (بیش از حد نشان دهنده التهاب است).
پزشک یک اسمیر از دهانه رحم می گیرد تا زیر میکروسکوپ بررسی شود. سیتولوژی همچنین به شناسایی سلول های سرطانی کمک می کند. تجزیه و تحلیل جمع آوری شده بر روی یک محیط غذایی کاشته می شود، این روش به تعیین نوع بیماری، عوامل بیماری زا (کلامیدیا، مایکوپلاسما، ویروس) و شناسایی مقاومت آن در برابر داروهای ضد باکتری کمک می کند.
کاشت به شما این امکان را می دهد که به طور شایسته و مؤثرترین دوره درمان را طراحی کنید.
ضایعات پاتولوژیک روی دهانه رحم در هنگام التهاب مزمن ظاهر می شوند. لازم است انجام شود، این روش به شما امکان می دهد تصویری در مقیاس بزرگ از پوشش دهانه رحم را بررسی کنید و میکروتروما و سلول های بدخیم را شناسایی کنید. سرویسیت مزمن شامل کورتاژ کانال بین دهانه رحم و رحم، مطالعه ترکیب سلول ها است. برای حذف تومورهای احتمالی، مواد سلولی با استفاده از اولتراسوند بررسی می شود.
رفتار
ابتدا منابعی که باعث ایجاد سرویسیت می شوند شناسایی و حذف می شوند، درمان با استفاده از مترونیدازول، آسیکلوویر، دیفلوکان، ترژینان. داروهای هورمونی استفاده می شود (سرویسیت مزمن). میکرو فلور واژن با استفاده از یوبیوتیک ها و ایمونو اصلاح کننده ها اصلاح می شود. در صورت وجود فرسایش، پس از رفع التهاب، باید تحت کرایوتراپی یا لیزر درمانی قرار گیرد.
مواد مخدر
استراتژی درمان مستقیماً به عامل بیماری شناسایی شده بستگی دارد:
- عفونت قارچی - از شیاف های خوراکی با قرص اکونازول و ناتامایسین در واژن استفاده کنید.
- عفونت باکتریایی - از آنتی بیوتیک ها برای سرویسیت استفاده کنید (شیاف نئومایسین، مترونیدازول). داروهای ضد التهاب و ضد باکتری (ترژینان)؛ پس از از بین بردن التهاب، از شیاف های مخصوص با مواد مفید برای از سرگیری فعالیت طبیعی میکرو فلورا استفاده کنید.
- التهاب آتروفیک - استفاده از شیاف حاوی استریول.
- عفونت کلامیدیا - استفاده ترکیبی از تتراسایکلین برای حداقل سه هفته.
داروهای مردمی
مواد لازم: 20 گرم برنزه، ارس، مریم گلی، جوانه توس، 10 گرم مخروط توسکا، بومادران، اکالیپتوس. 2 قاشق غذاخوری ل یک لیوان آب جوش دم کنید، 10 دقیقه بخارپز کنید، 30 دقیقه بگذارید، صاف کنید. 70 میلی لیتر 3 بار بعد از غذا، از 4 هفته میل شود.
عوارض

عواقب احتمالی دهانه رحم شامل فرسایش دهانه رحم، گسترش عفونت به سایر اندام ها، التهاب غدد واقع در دهلیز واژن، التهاب زائده ها، نئوپلاسم بدخیم ناحیه گردن رحم، خطر است.
دهانه رحم در دوران بارداری مملو از سقط جنین، زایمان زودرس، انتقال عفونت به جنین و عوارض حین زایمان است. آزیترومایسین و داروهایی که به صورت جداگانه توسط پزشک تجویز می شود برای درمان زنان باردار استفاده می شود.
جلوگیری
رابطه جنسی با دهانه رحم با ناراحتی همراه است، اگر ناراحتی وجود نداشته باشد و التهاب همراه با آن نباشد، روابط جنسی مجاز است.
برای جلوگیری از التهاب دهانه رحم، باید هر شش ماه یک بار به پزشک مراجعه کنید، از روش های پیشگیری از بارداری به درستی استفاده کنید، پارگی های دهانه رحم را برطرف کنید، با بیش از یک شریک رابطه جنسی نداشته باشید و سیستم ایمنی بدن خود را تقویت کنید.
- چرا رویای یک کیف زنانه جدید را می بینید؟
- تعبیر لباس کتاب رویا
- اگر در خواب ملخ ببینید تعبیرش چیست؟
- سرگئی میخالکوف - بیوگرافی، اطلاعات، زندگی شخصی یولیا سوبینا
- کیف زنانه - تعبیر خواب از کتابهای رویایی
- چرا اقوام طبق کتاب رویا خواب می بینند؟
- چرا خواب توت فرنگی می بینید چرا توت فرنگی زیاد می بینید؟
- لیوبوف رودنکو: بیوگرافی، زندگی شخصی و عکس بازیگر
- دیدن مادربزرگ در خواب چرا در خواب مادربزرگ می بینید؟
- تکمنف وادیم آناتولیویچ
- غذاهای خوشمزه با گوشت بز: ویژگی های آشپزی، دستور العمل ها دستور العمل های غذاهای گوشت بز وحشی
- رمزگشایی نتایج مردان
- دهانه رحم دهانه رحم: علل و درمان مناسب بیماری دهانه رحم باکتریایی
- تورم پاها در دوران بارداری: علل، درمان و پیشگیری
- در صورت آفتاب سوختگی چه باید کرد؟
- دهانه رحم دهانه رحم: علل، علائم، درمان دهانه رحم باکتریایی
- چرا نوزادان یبوست می گیرند؟
- دهانه رحم دهانه رحم: نحوه مقابله با بیماری دهانه رحم باکتریایی
- جوش در دهان: علل و روش های درمان جوش شفاف در داخل گونه
- کلامیدیا در انسان سوالات. علل بیماری کلامیدیا