الهربس الورم الحليمي البشري. عدوى الهربس التناسلية وفيروس الورم الحليمي. ما هو فيروس الهربس البسيط وفيروس الورم الحليمي البشري عند النساء؟
لقد سمع معظم الناس عن مرض مثل الهربس. هناك الكثير من المعلومات، ولكن القليل فقط من يستطيع أن يقول بالضبط ما هي. يقول الأطباء دائمًا أن الوقاية من أي عدوى أسهل دائمًا من علاجها. لمعرفة كيفية التعامل مع الالتهابات مثل فيروس الورم الحليمي البشري (HPV) والهربس، عليك أولاً أن تفهم نوع الفيروس ومن أين يأتي في جسم الإنسان.
معلومات اساسية
إن اسم مرض فيروس الورم الحليمي البشري (HPV) والهربس، أو كما يطلق عليهما بكلمات أخرى، فيروس الورم الحليمي البشري، يأتي من المعنى اللاتيني Human Papillomavirus HPV. هذه مجموعة خاصة من الفيروسات التي تنتمي إلى عائلة فيروسات الورم الحليمي. في المجموع، تضم هذه المجموعة 5 أجناس.
بكلمات أبسط، يسمى فيروس الورم الحليمي عدوى الهربس وينتمي إلى مجموعة من الأمراض التي تنشأ من فيروس الهربس البسيط. يتميز المرض بتلف ليس فقط الغشاء المخاطي، ولكن أيضًا الجهاز العصبي المركزي بأكمله والجلد والأنظمة والأعضاء البشرية الأخرى.
كلمة "الهربس" المترجمة من اليونانية تعني الزاحف. تمت مناقشة هذا المرض لأول مرة في اليونان. وصف المعالج في هذا البلد أعراض هذا المرض بالتفصيل في القرن الأول قبل الميلاد. ولاحظ الطفح الجلدي على الشفاه.
فيروس الورم الحليمي هو عدوى الهربس ويتم تحديده خارجيا على الأعضاء التناسلية، ويسمى الهربس التناسلي أو GG. اليوم، يمثل هذا المرض مشكلة كبيرة في علم الفيروسات السريري وأمراض النساء. يبحث الأطباء في روسيا ورابطة الدول المستقلة وأطباء من بلدان أخرى عن طرق لمكافحة هذا المرض.
يجب أن نتذكر! يرتبط خطر فيروس الورم الحليمي بالوظائف الإنجابية. غالبًا ما تعاني المرأة المصابة بالهربس من العقم أو عدم القدرة على الإنجاب. وفي وقت لاحق، يمكن أن يتطور الفيروس إلى خلل التنسج ويؤدي إلى سرطان عنق الرحم.
تصنيف الهربس
يبدأ أي مرض بدخول الفيروس إلى الجسم. إذا ترك كل شيء للصدفة ولم يتم التعامل مع المرض، سيبدأ المرض بالتطور والانتقال تدريجياً إلى مراحل لاحقة أكثر خطورة على الإنسان. نفس الشيء يحدث مع الهربس.
يتجلى الفيروس في الأشكال التالية من الفيروس:
- الهربس البسيط من النوع 1؛
- الهربس البسيط من النوع 2؛
- الحماق النطاقي أو بمعنى آخر يسمى فيروس القوباء المنطقية؛
- ابشتاين بار؛
- فيروس مضخم للخلايا؛
- الهربس البشري
- الهربس البشري من النوع الثامن.
- الأورام الحليمية.
كل شكل خطير بطريقته الخاصة ويسبب مضاعفات على أعضاء وأنظمة معينة.
ملامح فيروس الورم الحليمي (HPV)
ويعتبر هذا الفيروس من أكثر الأمراض شيوعاً. تحدث العدوى عن طريق الاتصال الجنسي. الفيروس محدد للغاية وله خاصية ليس فقط العدوى، ولكن أيضًا التحول بسهولة إلى خلايا ظهارية.
في المجمل، تم العثور على أكثر من مائة نوع من فيروس الورم الحليمي البشري، منها 35 نوعًا قادرة على إصابة الجهاز البولي التناسلي البشري. يؤثر الفيروس على الفور على الظهارة الغلافية والأغشية المخاطية للأعضاء التناسلية.
تعد عدوى فيروس الورم الحليمي البشري من أكثر الأمراض شيوعًا، فهي تصيب معظم سكان العالم، وهذه هي بالتحديد مجموعة الفيروسات التي تثير حدوث الأورام وتطور السرطان. لقد ثبت أن 95 بالمائة من الخلايا الحرشفية لسرطان عنق الرحم تحتوي على الحمض النووي لفيروس الورم الحليمي البشري. وعلى مدى السنوات العشر الماضية، زادت معدلات الإصابة بنسبة 12 بالمائة.
المسببات
تنتمي فيروسات الورم الحليمي إلى عائلة الفيروسات البابوية. إنهم قادرون على إصابة جميع الفقاريات تقريبًا. الفيروسات (أو خلايا الفيروس) ليس لها غلاف، ويتراوح قطرها من 50 إلى 55 نانومتر. يتم حفظ الفيروس جيدًا عند درجات حرارة تصل إلى 50 درجة مئوية لمدة نصف ساعة وهو مقاوم لإثيرات الكحول. خلال دورة النسخ المتماثل، يتم التعبير عن 8 إلى 10 منتجات من أصل بروتيني.
يتم تصنيف أنواع فيروس الورم الحليمي البشري، اعتمادًا على نشاط الورم، على النحو التالي:
آلية العدوى
تحدث العدوى على النحو التالي:
- يدخل فيروس الورم الحليمي البشري إلى الخلايا القاعدية للجسم؛
- يبدأ هيكل الخلية بالتغير تدريجياً.
- تنقسم الخلايا وتنمو.
- يظهر الورم الحليمي أو، في الترجمة من اللاتينية، يتم تشكيل "حلمة" معينة، وترجمتها من اليونانية، "ورم"، أي ظاهرة جديدة، ما يسمى بالثآليل التناسلية.
عدوى
هناك عدة طرق للإصابة بالفيروس:
- الجماع الجنسي، والذي يشمل أيضًا الجنس الشرجي والاتصال بالفم والأعضاء التناسلية.
- العدوى أثناء الولادة. يصاب المواليد الجدد بالعدوى من أمهاتهم.
- في بعض الأحيان تحدث العدوى عن طريق الوسائل المنزلية، لمسة واحدة تكفي. أي أن حمامات السباحة والحمامات والمراحيض والصالات الرياضية يمكن أن تصبح أماكن للعدوى. يمكن أن تدخل الفيروسات من خلال الخدوش أو السحجات على الجلد.
- تم الإبلاغ عن حالات العدوى الذاتية أو التلقيح الذاتي. ربما أثناء الحلاقة وإزالة الشعر.
لذلك، يمكنك حماية نفسك من خلال مراعاة القواعد الصحية والنظافة.
عوامل الخطر
هناك العديد من العوامل التي تثير انتشار العدوى. وتشمل هذه:
- الوضع الاجتماعي والاقتصادي غير المواتي.
- السلوك الجنسي؛
- اضطراب وإضعاف جهاز المناعة.
- العدوى بالأمراض المنقولة جنسيا (السيلان، الزهري، الكلاميديا، الخ)؛
- سن مبكرة؛
- حمل؛
- العادات السيئة (الكحول والتدخين)؛
- نقص نقص الفيتامينات والفيتامينات.
المثليون جنسياً هم الأكثر عرضة للإصابة بفيروس الورم الحليمي البشري.
أشكال المرض
تتراوح فترة حضانة الثآليل الشرجية التناسلية من يوم واحد إلى 90 يومًا. عادة، لا تظهر الإصابة بفيروس الورم الحليمي البشري على الفور، ولا تظهر الأعراض في البداية. تستغرق الإصابة بفيروس الورم الحليمي البشري ذات الطبيعة السرطانية من 5 إلى 30 عامًا.
أشكال المرض هي كما يلي:
- السريرية (يمكن رؤيتها بالعين المجردة)؛
- تحت الإكلينيكي (لا توجد أعراض، ولا يمكن رؤيتها بالعين المجردة، ولا يمكن تحديدها إلا نتيجة لدراسات خاصة)؛
- كامنة (عادة في هذا النموذج لا توجد تغييرات في الحمض النووي لفيروس الورم الحليمي البشري)؛
- عنق الرحم أو يسمى أيضًا الأورام داخل الظهارة.
سريريًا، تظهر عدوى فيروس الورم الحليمي البشري على النحو التالي:
- كالثآليل التناسلية المفردة.
- مثل الأورام الليفية الظهارية على الجلد والأغشية المخاطية.
- على شكل عقيدات مفردة على قاعدة عريضة تشبه شكل "القرنبيط".
تكون الأورام اللقمية الداخلية مسطحة ومقلوبة، وغالبًا ما تقع على عنق الرحم، وتشبه في مظهرها اللويحات المرتفعة. ولا يمكن تحديده إلا من خلال التنظير المهبلي الموسع.
في الشكل تحت السريري، تتشكل الثآليل المسطحة الصغيرة، ولا يمكن تشخيص المرض إلا عن طريق التنظير المهبلي.
علاج
إذا كانت الفيروسات في وضع السبات، فمن المستحيل التخلص منها. ولم يتم اختراع علاج لهذا المرض حتى الآن. يمكنك فقط طرد الفيروسات عندما تكون نشطة. كانت هناك حالات اختفى فيها فيروس الورم الحليمي البشري من تلقاء نفسه. ولكن هذا ينطبق فقط على فيروسات الهربس التي تعيش باستمرار في الجسم.
يعتمد العلاج على تحقيق الهدأة، أو بمعنى آخر، إبقاء العدوى كامنة لأطول فترة ممكنة، وعدم السماح للمرض بالتطور بأي حال من الأحوال.
تصل الفيروسات إلى مرحلتها النشطة عندما يكون الجسم ضعيفًا ويضعف جهاز المناعة. أي الإجهاد والمرض والحمل وأيام الحيض.
أفضل علاج للهربس وفيروس الورم الحليمي هو الدعم المناعي المستمر. يساعد أسلوب الحياة الصحي والصحيح على حماية الجسم. ومع ذلك، إذا جعل الفيروس نفسه محسوسًا و"استيقظ" في الجسم، فيجب عليك البدء فورًا في تناول المنشطات المناعية.
هناك أخبار جيدة مفادها أنه قد تم بالفعل إنشاء لقاح ضد فيروسات الهربس، ولكن لا يمكن إعطاؤه إلا للأشخاص غير المصابين.
فيروس الورم الحليمي البشري (HPV)
فيروس الورم الحليمي البشري هو فيروس ظهاري. الأماكن التي تتأثر فيها غالبًا هي الجلد والغشاء المخاطي التناسلي وتجويف الفم. حاليا، أكثر من 100 نوع من فيروس الورم الحليمي البشري معروفة. وفقا للمظاهر السريرية، يتم تقسيمها إلى أنواع جلدية وشرجية تناسلية.
فيروسات الورم الحليمي هي المجموعة الوحيدة من الفيروسات التي تحفز تكوين الورم في الظروف الطبيعية. على وجه الخصوص، فإنها تساهم في انحطاط الورم الحليمي إلى سرطان.
وفقًا لدرجة الورم الخبيث، تنقسم فيروسات الورم الحليمي إلى 3 مجموعات: فيروس الورم الحليمي البشري ذو المخاطر العالية والمتوسطة والمنخفضة. الأنواع الأكثر شيوعًا من فيروس الورم الحليمي البشري ذات المخاطر العالية للإصابة بالسرطان هي: 16، 18، 31، 33، 35، 39، 45، 52، 58، 59، 67.
طرق انتقال فيروس الورم الحليمي البشري:
- طريق العدوى المنزلية (اختراق الفيروس من خلال الصدمات الدقيقة في الجلد)؛
- جنسيًا (ثبت أن خطر الإصابة بالعدوى أعلى عند النساء الناشطات جنسيًا)؛
- يمكن أن ينتقل الفيروس من الأم إلى الطفل أثناء الولادة.
الاعراض المتلازمة
تسبب بعض أنواع فيروسات فيروس الورم الحليمي البشري "الثآليل" المألوفة (نمو حميد في الأنسجة الغشائية)، بينما تسبب أنواع أخرى الثآليل التناسلية. تنتمي هذه الأخيرة أيضًا إلى نمو الأنسجة الحميدة، لكن في بعض الحالات يمكن أن تصبح خبيثة، بمعنى آخر، تؤدي إلى السرطان.
تتراوح فترة حضانة عدوى فيروس الورم الحليمي البشري التناسلي من 3 إلى 8 أشهر. في معظم الحالات، تكون عدوى فيروس الورم الحليمي البشري قصيرة الأمد وتختفي من تلقاء نفسها خلال 12 إلى 24 شهرًا (إذا لم تكن هناك عدوى أخرى)، وهو ما يتحدد من خلال نشاط المناعة المضادة للفيروسات.
كقاعدة عامة، يمكن أن تصاب المرأة بفيروس الورم الحليمي في شبابها في بداية النشاط الجنسي، لكن الفيروس لا يظهر على الفور ونادرًا نسبيًا قدرته المرضية، ويبقى لسنوات عديدة في حالة مخفية (كامنة). يمكن أن يحدث تنشيط الفيروس وحدوث ورم خبيث في عنق الرحم بعد سنوات عديدة - عند عمر 50-70 عامًا تحت تأثير مجموعة واسعة من العوامل المثيرة.
التشخيص
تعد عدوى فيروس الورم الحليمي البشري ماكرة للغاية، والتغيرات المرتبطة بها والتي تسبق السرطان لا تسبب أي قلق أو إزعاج فحسب، بل غالبًا لا يتم اكتشافها أثناء الفحص الروتيني من قبل طبيب أمراض النساء. يعد اختبار فيروس الورم الحليمي البشري (اختبار فيروس الورم الحليمي البشري) مساعدًا موثوقًا للطبيب: تحديد الفيروس يلفت انتباه الطبيب بشكل خاص إلى مشكلة التطور المحتمل للسرطان ويفرض إجراء فحوصات إضافية. تجدر الإشارة إلى أنه في الوقت الحالي، تستخدم العديد من الدول الأوروبية فحص عنق الرحم، والذي يتضمن الفحص المنتظم للنساء بحثًا عن الفيروس (اختبار فيروس الورم الحليمي البشري) و/أو اختبار عنق الرحم (يحدد التغيرات في الخلايا المرتبطة بالفيروس). تخضع كل امرأة لمثل هذا الفحص مرة كل 3-5 سنوات. وقد أظهرت التجربة في عدد من البلدان أن هذه الممارسة يمكن أن تقلل من احتمالية الإصابة بسرطان عنق الرحم بأكثر من 1000 مرة.
ما هو فيروس الهربس البسيط وفيروس الورم الحليمي البشري عند النساء؟
عمري 19 سنة. تم اختباري بحثًا عن الالتهابات الخفية ووجدت عسر العاج، والميورة، وفيروس الورم الحليمي البشري-16، وفيروس الهربس البسيط-1،2. تم وصف العلاج للمرضين الأولين + مرهم للهربس (ظهر على الشفرين، ووصفه اثنان من أطباء أمراض النساء بإصرار بأنه تهيج بعد الحلاقة، كما لو أنه أصبح واضحًا فقط بعد الاختبارات). أسوأ شيء بالنسبة لي هو اكتشاف إصابتي بفيروس الورم الحليمي البشري، حيث سمعت من برامج ماليشيفا أنه يؤدي إلى سرطان عنق الرحم، وهناك أيضًا تآكل. وبشكل عام، من فضلك قل لي، هل الهربس وفيروس الورم الحليمي البشري قابلان للشفاء؟
هناك الكثير من العدوى، فهل ينتقل فيروس الورم الحليمي البشري أيضًا عن طريق الاتصال الجنسي؟
لا يوجد علاج لأي منهما. يمكنك علاج مظاهر الفيروسات وزيادة المناعة وقمع نشاط الفيروسات. لكن الفيروسات نفسها ستبقى في جسمك وسوف تصيب شركائك بالعدوى.
جميع فيروسات الورم الحليمي البشري المسرطنة يمكن أن تسبب السرطان. أو قد لا يتصلون.
3. القوس هو كاتب البروج
"نفس الهراء مع فيروس الورم الحليمي البشري("
لدي نفس الشيء: فيروس الورم الحليمي البشري 16، فيروس الهربس متكرر، على الرغم من أنه بغض النظر عن عدد المرات التي أجريت فيها الاختبارات (اللطاخة)، لم يتم العثور على الهربس أبدًا. وظهور فقاعات من أصل هربسي قام أطباء أمراض النساء بفحصها بأنفسهم. هذا هو مثل هذه حماقة. تحتاج إلى زيادة مناعتك. بالنسبة لفيروس الورم الحليمي البشري، تم حقني بـ allakin-alpha، 6 أمبولات كل يوم، وكان ذلك مؤلمًا للغاية. كما حقنت صديقتي نفسها بهذا الدواء لعلاج فيروس الورم الحليمي البشري وأغمي عليها من الألم، وكنت أتحمل الحقن بشكل طبيعي تقريبًا. لطفح الهربس: تحاميل جينفيرون 1.000.000 عن طريق المستقيم، مرهم هيربفيرون أو أسيكلوفير، أقراص أسيكلوفير، قطرات مناعية! أخضع لعلاج معقد.
لم يثبت أن فيروس الورم الحليمي البشري يؤدي إلى السرطان. لقد تم تشخيص إصابة نصف المصابين بالسرطان بهذا الفيروس.
تينا) لقد ثبت أن نوعاً معيناً من فيروس الورم الحليمي البشري يؤدي إلى سرطان عنق الرحم وغيره.
ضيف) هناك الكثير من العدوى) افحص نفسك أولاً!) يمكن أن يحدث انتقال فيروس الورم الحليمي البشري وفيروس الهربس البسيط ليس فقط من خلال الاتصال الجنسي ولكن أيضًا من خلال الاتصال المنزلي!
ووجدت في هذا المقال أنه لا يوجد دليل واضح على أن فيروس الورم الحليمي البشري يسبب السرطان
http://magov.net/blog/zagovor/1625.html
لا يمكن استخدام المواد المطبوعة وإعادة طباعتها من موقع Woman.ru إلا من خلال رابط نشط للمورد.
لا يُسمح باستخدام المواد الفوتوغرافية إلا بموافقة كتابية من إدارة الموقع.
وضع ممتلكات الملكية الفكرية (الصور ومقاطع الفيديو والأعمال الأدبية والعلامات التجارية وغيرها)
على موقع Woman.ru مسموح به فقط للأشخاص الذين لديهم جميع الحقوق اللازمة لهذا التنسيب.
حقوق الطبع والنشر (ج) 2016-2018 هيرست شكوليف للنشر ذ.م.م
النشر على الإنترنت "WOMAN.RU" (Zhenshchina.RU)
شهادة تسجيل وسائل الإعلام EL No. FS77-65950، الصادرة عن الخدمة الفيدرالية للإشراف على الاتصالات،
تكنولوجيا المعلومات والاتصالات الجماهيرية (روسكومنادزور) 10 يونيو 2016. 16+
المؤسس: شركة ذات مسؤولية محدودة "نشر هيرست شكوليف"
الهربس والورم الحليمي: أوجه التشابه والاختلاف والأسباب والعلاقات
الورم الحليمي والهربس من الأمراض الفيروسية التي لها صورة سريرية مماثلة وتتطور لأسباب مماثلة. ووفقا للإحصاءات، فإن ما يصل إلى 90٪ من البالغين مصابون بأحد الأمراض أو كليهما، في حين لا يصاب الجميع بشكل نشط من المرض. كيفية التمييز بين الهربس البسيط (HSV) وفيروس الورم الحليمي البشري (HPV)؟
طرق الإصابة بالهربس وفيروس الورم الحليمي البشري
 السمة الرئيسية التي تختلف بها الأمراض هي طريقة العدوى. ينتشر الأول عن طريق الرذاذ المحمول جوا، والثاني عن طريق ملامسة الجلد. في هذه الحالة، يجب أن يكون المرض في شكل نشط. ماذا يعني ذلك؟
السمة الرئيسية التي تختلف بها الأمراض هي طريقة العدوى. ينتشر الأول عن طريق الرذاذ المحمول جوا، والثاني عن طريق ملامسة الجلد. في هذه الحالة، يجب أن يكون المرض في شكل نشط. ماذا يعني ذلك؟
في معظم الأحيان، يختبئ العامل المسبب للهربس أو الورم الحليمي في أماكن نائية من جسم الإنسان: يوجد فيروس HSV-1 (البسيط) في الدماغ، والأعضاء التناسلية - في العجز، وفيروس الورم الحليمي البشري - في الغشاء المخاطي للأعضاء التناسلية. . إذا كان لدى الشخص جهاز مناعة قوي، فقد لا يظهر الفيروس أبدا، ولكن عندما تضعف وظائف الحماية، تبدأ المظاهر الأولى لعلم الأمراض على الجلد في الظهور.
وبالتالي، فإن الفرق الكبير بين الأمراض هو أنه حتى الأطفال الصغار يمكن أن يصابوا بالهربس. ينتشر فيروس الورم الحليمي في أغلب الأحيان عن طريق الاتصال الجنسي، حيث أن الطفح الجلدي يتركز بشكل رئيسي في منطقة الأعضاء التناسلية.
علاوة على ذلك، فإن وجود أحد الأمراض لا يؤثر بأي شكل من الأشكال على عدوى الآخر - فيروس الورم الحليمي البشري لا يسبب الهربس والعكس صحيح. هذان فيروسان مختلفان يظهران لأسباب مماثلة - بسبب ضعف المناعة، والإجهاد، والإرهاق، والتدخين، وما إلى ذلك.
أعراض فيروس الورم الحليمي البشري وفيروس الهربس البسيط

هناك طريقة أخرى لتمييز الفيروسات وهي ظهور الطفح الجلدي في المرحلة النشطة من المرض.
يظهر الهربس البسيط على شكل بثور شفافة في منطقة الفم وأجنحة الأنف، ويلتهب الجلد المحيط بالطفح الجلدي. مع مرور الوقت، تصبح محتويات البثور داكنة وتنفجر وتفتح القرح. بدون علاج، يمكن أن يستمر المسار النشط للمرض لمدة تصل إلى 12 أسبوعًا.
يمكن أن يظهر فيروس الورم الحليمي في أي جزء من الجسم، ولكن في أغلب الأحيان يثير ظهور نمو بالقرب من الأعضاء التناسلية. إذا حدثت المرحلة النشطة من المرض داخل مهبل المرأة التي تلد، فقد يلتقط الطفل العامل الممرض أثناء الولادة. الطفح الجلدي عبارة عن أورام حليمية - عمليات على الأنسجة الظهارية. عادة ما تكون غير مؤلمة ولها لون الجلد أو الغشاء المخاطي دون أن تبرز على خلفيتها.
وهكذا، فإن فيروسات الهربس والورم الحليمي متشابهة، ولكن يمكن تمييزها عن بعضها البعض. وعلى الرغم من سهولة الإصابة بها، إلا أنها لا تشكل خطراً على الشخص السليم الذي يتمتع بجهاز مناعة قوي. يمكن للأخصائي فقط إجراء التشخيص التفريقي. في حالة ظهور أي طفح جلدي على الجسم، يجب عليك الاتصال بمنشأة طبية للفحص.
الورم الحليمي والهربس: ما هي الاختلافات؟
ينتقل نوعان شائعان جدًا من العدوى الفيروسية عن طريق ممارسة الجنس دون وقاية: فيروس الورم الحليمي البشري وفيروس الهربس البسيط. يميل بعض الخبراء إلى اعتبار فيروس الورم الحليمي وفيروس الهربس مترادفين، ولكن في الواقع لديهم اختلافات أكثر من أوجه التشابه.
ما هي أنواع الالتهابات؟

ينقسم الهربس وفيروس الورم الحليمي البشري إلى عدة أنواع. هناك أكثر من 100 سلالة من فيروس الورم الحليمي البشري، ولكن هناك نوعان فرعيان فقط من فيروس الهربس: فيروس الهربس البسيط (HSV، أو النوع 1) والبسيط (النوع 2). يؤثر فيروس الهربس البسيط على منطقة الفم، والنوع الفرعي الثاني يثير تطور القرحة على الأعضاء التناسلية. يتشابه الورم الحليمي والهربس في المنطقة الشرجية التناسلية بصريًا مع بعضهما البعض، على الرغم من أن الأورام تنتج عن فيروسات مختلفة تمامًا. تختلف أيضًا المؤشرات الإحصائية لانتشار فيروس الهربس البسيط وفيروس الورم الحليمي البشري. يصاب حوالي 10% من البالغين بفيروس siplex. يعد فيروس الهربس البسيط أكثر شيوعًا ويؤثر على ما يقرب من 40٪ من سكان العالم. لكن حوالي 70٪ من المرضى في عيادات أمراض النساء والتناسلية يعانون من فيروس الورم الحليمي البشري.
وزارة الصحة في الاتحاد الروسي: يعد فيروس الورم الحليمي أحد أكثر الفيروسات المسببة للسرطان. الورم الحليمي يمكن أن يصبح سرطان الجلد - سرطان الجلد!
أما بالنسبة للأعراض، فإن فيروس الورم الحليمي ليس له أعراض في معظم الحالات. تظهر الثآليل التناسلية في 10% فقط من الحالات. وفي حالات أقل شيوعًا، يمكن أن تتطور الأورام إلى سرطان عنق الرحم أو سرطان القضيب. لكن فيروس الهربس البسيط يصاحبه دائمًا طفح جلدي: في تجويف الفم من النوع الأول، وفي المنطقة التناسلية من النوع البسيط.
الوقاية والعلاج من نوعين من العدوى الفيروسية المختلفة

يتطلب كل من الهربس وفيروس الورم الحليمي علاجًا إلزاميًا. في الحالة الأولى، يصف الأطباء الأدوية المضادة للفيروسات على شكل أقراص لعلاج الطفح الجلدي في منطقة الأعضاء التناسلية، وكريمات لعلاج جميع المناطق الأخرى. في الحالات الشديدة، قد يتناول المرضى الأدوية على مدار العام، وليس فقط أثناء النوبات، لتقليل تكرار الانتكاسات. يشمل علاج فيروس الورم الحليمي البشري دورة من الأدوية المضادة للفيروسات والأدوية المعدلة للمناعة، بالإضافة إلى الإزالة الجسدية للتغيرات غير الطبيعية في الجلد.

والخبر السار هو أنه يمكن للناس بسهولة منع الإصابة بالعدوى المذكورة أعلاه. ويكفي الامتناع عن إقامة علاقات وثيقة مع أشخاص لم يتم التحقق منهم (تجنب التقبيل وعلاج الجروح بدون قفازات)، وكذلك استخدام الواقي الذكري أثناء الجماع. بالإضافة إلى ذلك، يمكن للنساء الحصول على تطعيم خاص للوقاية من فيروس الورم الحليمي. يوجد أيضًا في مرحلة التجارب السريرية لقاح Vitagerpavak المصمم لحماية الجسم من عدوى الهربس. النتائج الرسمية الأولى تثبت الفعالية العالية للدواء المحلي.
تحذر وزارة الصحة: «يمكن للأورام الحليمية والثآليل أن تتحول إلى سرطان الجلد في أي وقت. "
العدوى الهربسية هي مجموعة من الأمراض التي يسببها فيروس الهربس البسيط، وتتميز بإتلاف الأغشية المخاطية والجلد والجهاز العصبي المركزي والأعضاء والأنظمة البشرية الأخرى.
الهربس - المترجم من اليونانية بـ "الزاحف" - كان معروفًا في القرن الأول قبل الميلاد. وقد وصفه الأطباء الرومان الذين لاحظوا طفحًا جلديًا مميزًا على الشفاه.
تتنوع الأعراض السريرية للعدوى الهربسية تمامًا - بدءًا من المظاهر الجلدية قصيرة المدى وحتى الآفات الجهازية المتعددة التي تهدد الحياة.
تعد العدوى الهربسية المترجمة على الأعضاء التناسلية الخارجية - الهربس التناسلي (GG) - إحدى المشكلات الطبية والاجتماعية المهمة في أمراض النساء وعلم الفيروسات السريري، على الرغم من أنه وفقًا للإحصاءات، فإن عدد زيارات الأطباء من مختلف التخصصات لـ GG في روسيا و بلدان رابطة الدول المستقلة لا تزيد عن 15٪ من حالات الإصابة الفعلية بالمرض.
تظهر الملاحظات الحديثة أن الهربس التناسلي يحدث بسبب كلا الشكلين المرتبطين من فيروس الهربس البسيط. وهكذا، في الولايات المتحدة الأمريكية، يسبب فيروس الهربس من النوع الأول ما بين 10 إلى 20٪ من الهربس التناسلي، وفي اليابان - 35٪. وفقا لمنظمة الصحة العالمية، يعاني ما لا يقل عن 22 مليون شخص من عدوى الهربس التناسلي المزمن في روسيا ودول رابطة الدول المستقلة. وفقًا لبيانات قسم أمراض الغدد الصماء النسائية التابع للمركز العلمي للقبول التابع للأكاديمية الروسية للعلوم الطبية، خلال دراسة استقصائية لسكان مغلقين في موسكو، كان تواتر الإصابة بـ HH لدى النساء في سن الإنجاب في عام 1997 هو 19.6٪ (مارشينكو) لوس أنجلوس، 1997).
تلعب عدوى فيروس الهربس أحد الأدوار المهيمنة في المسببات المرضية والتسبب في حالات الإجهاض التلقائي والولادات المبكرة، واضطرابات تكوين الجنين والأعضاء. تكتسب الالتهابات الفيروسية بشكل عام والهربس التناسلي بشكل خاص أهمية رائدة في تكوين أمراض الوظيفة الإنجابية البشرية، وتطور الاضطرابات التشريحية والفسيولوجية لدى الأم والتشوهات التنموية لدى الجنين وحديثي الولادة.
ترتبط فيروسات الهربس بعدد من أمراض السرطان ويمكن أن تكون بمثابة عامل مساعد في التسرطن، مما يؤدي إلى تطور خلل التنسج وسرطان عنق الرحم.
| الجدول 1 | ||||||||||||||||||||||||
| خصائص فيروسات الهربس البشرية والأشكال السريرية الرئيسية للعدوى | ||||||||||||||||||||||||
|
المسببات، التصنيف، التسبب في العدوى الهربسية
HSV I - يؤثر بشكل رئيسي على الأغشية المخاطية والجلد في الأجزاء المكشوفة من الجسم (الوجه، جلد الأطراف، الغشاء المخاطي للفم، الملتحمة، إلخ.
غالبًا ما يؤثر فيروس الهربس البسيط من النوع الثاني على البشرة والأغشية المخاطية في الجهاز البولي التناسلي.
تعد إصابة العقد الحسية للجهاز العصبي اللاإرادي واستمرار فيروس الهربس البسيط فيها مدى الحياة هي النقطة الرائدة في التسبب في فيروس الهربس البسيط. تترافق العدوى الأولية مع تكرار الفيروس في موقع الغزو، حيث يخترق العامل الممرض العقد عن طريق الطرق الدموية والأوكسوبلازمية. يفسر انتحاء الفيروس للخلايا الظهارية والعصبية تعدد أشكال المظاهر السريرية لعدوى الهربس.
عيادة الهربس التناسلي
المظاهر السريرية للعدوى الهربسية تعتمد بشكل مباشر على العوامل التالية:
- توطين الآفات
- الجنس (تعاني النساء في كثير من الأحيان من الهربس التناسلي)
- العمر (ذروة الإصابة تحدث عند الأشخاص فوق الأربعين)
- شدة العملية الالتهابية
- سلالة الفوعة
- قدرة الجسم على القيام بالتفاعلات المناعية الوقائية
اعتمادًا على المكونات المشار إليها في حالة حدوث ضرر في منطقة الجهاز البولي التناسلي، يتم التمييز بين ثلاث مراحل من العدوى الهربسية في الجهاز البولي التناسلي (Kozlova V.I., Puchner A.F., M., 1995):
المرحلة 1
- عدوى الهربس في الأعضاء التناسلية الخارجية.
المرحلة 2
- التهاب القولون الهربسي، التهاب عنق الرحم، التهاب الإحليل
المرحلة 3
- آفات الهربس في بطانة الرحم وزوائد الرحم والمثانة
وفقا للمظاهر السريرية والمورفولوجية، ينقسم الهربس التناسلي إلى أربعة أنواع:
- النوبة السريرية الأولى من الهربس التناسلي الأولي (لا توجد أجسام مضادة لفيروس الهربس البسيط في الدم)
- أول نوبة سريرية من الهربس التناسلي الموجود (وجود أجسام مضادة لفيروس الهربس البسيط من نوع واحد، والعدوى الإضافية بفيروس الهربس البسيط من نوع آخر، وعدم وجود تاريخ لنوبات فيروس الهربس البسيط)
- الهربس التناسلي المتكرر (وجود الأجسام المضادة لفيروس الهربس البسيط وتاريخ نوبات HH)
- غير نمطية، بدون أعراض
تم العثور على HS غير النمطي في 30-60٪ من الحالات ويتميز بمسار فاشل خفيف. يحدث المتغير غير النمطي الأكثر شيوعًا لمسار HH في نسخة مزمنة ومتكررة من العدوى، ويصعب علاجها، ويصاحبها مزمنة العملية، وضعف الوظيفة الجنسية والإنجابية لدى المريض.
في الشكل النموذجي للهربس التناسلي، تتضخم المنطقة المصابة، وتتحول إلى اللون الأحمر، ويظهر طفح حويصلي على هذه الخلفية. تفتح البثور بعد 1-2 أيام، وتتشكل تآكلات باكية، والتي تتشكل فيما بعد بظهارة دون ترك ندبات. يشعر المرضى بالقلق من الحكة والألم في المنطقة المصابة، وتضخم الغدد الإربية، والتأثيرات الجهازية (الحمى، والضعف العام، والصداع، والغثيان). يستمر ظهور الفيروس لمدة شهر إلى ثلاثة أشهر بعد الإصابة، معظمها بين الأسبوع الأول والثالث. ثم تأتي فترة كامنة، تفسر على أنها تعافي. تؤدي نوبات إعادة تنشيط الفيروس الكامن إلى عدوى الهربس المتكررة، والتي عادة ما تكون أقل خطورة وتقتصر على نفس موقع الإصابة الأولية.
من الصعب التمييز بين الشكل الأساسي والهجوم الأول للهربس غير الأولي. يوصي الموظفون في جامعة واشنطن بتحديد الهربس التناسلي الأولي من خلال وجود ثلاث علامات أو أكثر:
- اثنين من الأعراض خارج الأعضاء التناسلية، بما في ذلك الحمى وألم عضلي والصداع والغثيان.
- آفات تناسلية ثنائية متعددة مع ألم موضعي شديد واحتقان الدم لمدة 10 أيام أو أكثر
- استمرار الآفات التناسلية لأكثر من 16 يومًا؛
- آفات الهربس البسيط البعيدة في الأصابع والأرداف والبلعوم الفموي (Brow A. et al.، 1987)؛
| الجدول 3 | ||||||||||||||||||||||||
| الخصائص السريرية والفيروسية للآفات الهربسية لأعضاء الحوض (مركز مدينة موسكو لمكافحة الهربس) | ||||||||||||||||||||||||
|
تشخيص العدوى الهربسية
تعتمد خوارزميات الفحص التشخيصي على الاختبارات السريرية والمخبرية.
- السكتات الدماغية - المطبوعاتمن كشط الخلايا في منطقة الضرر. من العلامات التشخيصية لعدوى الهربس وجود خلايا عملاقة متعددة النوى وتغيرات في الكروموتين النووي في المسحات.
- طريقة الأجسام المضادة الفلورسنت (وزارة الخارجية)لتقييم عدد الخلايا التي تحتوي على المستضد، للكشف عن المستضدات الفيروسية في مزارع الخلايا المصابة - PIF، RNIF - تستخدم للكشف عن الأجسام المضادة لفيروس الهربس البسيط وتقييم ديناميكياتها في مصل الدم لدى النساء الحوامل.
- مقايسة الامتصاص المناعي المرتبط بالإنزيم (ELISA)لتحديد مستضدات فيروس الهربس البسيط في العينات البيولوجية: اللعاب، البول، الدم، مخاط عنق الرحم، مفصولة عن الحويصلات الموجودة على الجلد والأغشية المخاطية.
- الطريقة الفيروسيةالأكثر موثوقية في تشخيص فيروس الهربس البسيط. يتم الحصول على المادة المستخدمة في البحث عن طريق عزل السائل من حويصلات الجلد وتطعيمه في مزرعة الخلايا. كما يتم فحص المواد من قناة عنق الرحم، والإحليل، والسائل النخاعي، والمخاط من الحلق، وحليب الثدي. يتكاثر فيروس الهربس البسيط في زراعة الأنسجة من أصول مختلفة (الخلايا الليفية ثنائية الصبغية، أجنة الدجاج، خلايا فيرو). في المزارع المصابة، يتسبب الفيروس في تكوين خلايا عملاقة متعددة النوى، ويظهر التأثير المرضي للخلايا في الأيام 3-5.
- تفاعل البلمرة المتسلسل (PCR)رد فعل التهجين (HyC) محدد للغاية. عيبها الرئيسي هو احتمال حدوث ردود فعل إيجابية كاذبة بسبب تلوث مادة الاختبار بالحمض النووي الأجنبي.
- التشخيص المصليليس لفيروس الهربس البسيط لدى البالغين أي قيمة سريرية، حيث أن 80% - 90% من السكان لديهم أجسام مضادة لفيروس الهربس البسيط. إن غياب الأجسام المضادة لكلا النوعين من فيروس الهربس البسيط يستبعد تشخيص الإصابة بـ HH. إذا لم يتم اكتشاف الأجسام المضادة لفيروس الهربس البسيط في مادة الدم المأخوذة خلال الفترة الحادة، ولكنها ظهرت بعد 2-3 أسابيع، فيمكننا التحدث عن عدوى هربسية أولية.
عند تكوين تشخيص الهربس التناسلي بناءً على البيانات السريرية والمخبرية، يجب مراعاة النقاط التالية:
- في حالة الاشتباه في الإصابة بفيروس الهربس البسيط، يتم إجراء فحص فيروسي لإفرازات الجهاز البولي التناسلي 2-3 مرات في الشهر، لأن نتيجة سلبية واحدة لا تستبعد تشخيص GG.
- بالنسبة لأشكال الهربس بدون أعراض وخاصة العدوى الهربسية للأعضاء التناسلية الداخلية، من الضروري فحص الحد الأقصى لعدد عينات المواد البيولوجية: الدم، مخاط عنق الرحم، الظهارة، بطانة الرحم، السائل البريتوني.
- تحديد محددة IGمبدون IGزأو زيادة بمقدار 4 أضعاف في عيار Ig G محدد في الأمصال المقترنة التي تم الحصول عليها من مريض بفاصل زمني 10-12 يومًا يشير إلى الجهاز الهضمي الأولي.
- تحديد محددة IGمفي الخلفية IGز، في غياب زيادة في عيار Ig G في الأمصال المقترنة، يشير إلى تفاقم HH.
التشخيص التفريقي للعدوى الهربسية
في الدورة النموذجية، تسمح الصورة السريرية للهربس في معظم الحالات بإجراء التشخيص الصحيح دون استخدام طرق مختبرية وأدوات إضافية. قد تنشأ صعوبات في التشخيص التفريقي مع أشكال غير نمطية من فيروس الهربس البسيط أو أمراض أخرى موضعية في منطقة الشرج التناسلي.
قد تشبه القرحة الناعمة الطفح الجلدي الهربسي في مرحلة تكوين التآكلات والقروح المصحوبة بالألم. علامات التشخيص التفريقي هي عدم وجود حويصلات مجمعة، الخطوط العريضة للآفات، رد فعل أكثر وضوحا من الغدد الليمفاوية الإقليمية، والكشف عن العامل المسبب للقرحة.
في مرض الزهري الأولي، قد تشبه القرح الصلبة المتعددة التهاب الغدد العرقية المقيّح. السمات المميزة هي: ارتشاح في القاعدة، تأثير أولي مؤلم، التهاب العقد اللمفية الإربية الإقليمي الواضح، اكتشاف اللولبية الشاحبة.
في بعض الأحيان يجب إجراء التشخيص التفريقي لـ GG مع الجرب، والآفات المؤلمة في الأعضاء التناسلية، والتهاب الجلد التماسي، والقوباء العقدية، والفقاع هيلي هيلي، ودارييه، ومرض بهجت، وأمراض كرون.
قد تنشأ صعوبات خاصة في التشخيص التفريقي عند حدوث مزيج من عدوى فيروس الهربس البسيط والأمراض المذكورة أعلاه. في مثل هذه الحالات، يساهم تاريخ المرض واختبارات التشخيص السريري في التشخيص الصحيح. في بعض الحالات المعقدة، من المستحسن استخدام الدراسات التشريحية.
علاج الالتهابات الفيروسية الهربس البشري
على الرغم من النجاح الواضح في علاج المراحل الحادة من العدوى الفيروسية الهربس الأكثر شيوعا، فإن مشكلة الوقاية الفردية والسكانية من هذه الأمراض لا تزال دون حل في جميع أنحاء العالم. لا يتمتع العلاج المناعي والعلاج باللقاحات بالفعالية اللازمة، كما أن أدوية العلاج الكيميائي لا تضمن أقصى قدر من التأثير العلاجي لعدوى الهربس الفيروسية.
المكونات الرئيسية للعلاج المعقد لأمراض الهربس الفيروسية في المرحلة الحالية هي:
- قمع تكاثر الفيروس للحد من انتشار العدوى.
- تطبيع الاستجابة المناعية من أجل تشكيل دفاع كامل عن الكائنات الحية الدقيقة.
في هذا الصدد، يواصل علماء الزواحف المحلية إنشاء برامج شاملة لعلاج أمراض الهربس الفيروسية المتكررة الشديدة. تعتمد هذه البرامج على الجمع بين العلاج الكيميائي والعلاج المناعي لعدوى الهربس أو الاستخدام المتسلسل لها. تم تطوير العديد من البرامج المماثلة في روسيا، والتي تختلف عن بعضها البعض في مجموعة من أجهزة المناعة واللقاحات والنوكليازيدات الحلقية، بالإضافة إلى تسلسل تطبيق العلاج المناعي والعلاج الكيميائي وطرق العلاج الصادرة.
المرحلة 1. العلاج في الفترة الحادة (أو المتكررة) هو العلاج الكيميائي: الأشكال المحلية والنظامية من النيوكليزيدات الحلقية لمدة 5-10 أيام بجرعة كاملة لقمع تكرار فيروسات الهربس.
أ) نظائرها النووية (الإدارة المعوية):
- الأسيكلوفير 200 ملغ × 5 مرات كل 7-10 أيام
- فالتريكس 500 ملغ مرة واحدة لمدة 7-10 أيام
- فامفير 150 ملغ × 3 مرات كل 5-7 أيام
- الهربسين 250 ملغ × 4 مرات لكل 7-10 أيام مع مرهم موضعي:
- الأسيكلوفير 5% مرهم × 4-6 مرات خارجيا لمدة 5-10 أيام
- فيروليكس 3% مرهم × 5 مرات خارجيا 7-15 يوما
- جوسيبول 10% مرهم × 3-5 مرات خارجيا لمدة 7-15 يوما
- الانترفيرون- بيتا وغاما (كريم) 3 مرات 5-6 أيام
- سيكلوفير 5% مرهم × 5-6 مرات خارجيا لمدة 5-10 أيام
- الجينات- الهباء الجوي × 6 مرات خارجيا لمدة 5 أيام
- بانافير جل 5%موضعياً 3-4 مرات 5-10 أيام
ب) نظائرها بيروفوسفات(يعمل بشكل مباشر على بوليميراز الحمض النووي للفيروس، وله نشاط عالي في تحييد الفيروس، مما يقلل من تفير الدم):
- فوسكارنت 2.4%
- هيليبين 1%مرهم خارجيًا مرتين لمدة 15-20 يومًا
المرحلة 2. العلاج في مرحلة الإصلاح أو الهدأة باستخدام معدّلات المناعة، أو دورات الإنترفيرون أو محفزات منتجاتها، أو (إذا لزم الأمر) دورة من معدّلات المناعة ذات الأغراض العامة. تتراوح مدة هذه المرحلة من العلاج من 14 إلى 60 يومًا، اعتمادًا على المؤشرات السريرية والمخبرية لنشاط المرض.
ج) الإنترفيرون ومحفزات التولد البيني:
- إنترفيرون ألفا-2أ(العضل أو تحت الجلد أو في الآفة) يتم اختيار جرعات تصل إلى 12 مل وحدة دولية ونظام العلاج بشكل فردي، ومدة العلاج 7-10 أيام
- التعشيق IM 5000 وحدة دولية يوميا لمدة 14 يوما
- سيكلوفيرون 12.5%محلول 2 مل في العضل يوميا لمدة 10-15 يوما
- بانافير 0.004%محلول 5 مل في الوريد ببطء بفاصل 48 ساعة 3-5 أيام
- أربيدول 200 ملغ بيروس لمدة 3 أسابيع
- فيفيرونتحميلة شرجية 500000 وحدة دولية لمدة 10 أيام
- المناعيالإنسان الطبيعي 3.0 IM 5-7 أيام
- المؤتلف - ألفا 2- إنترفيرونبالاشتراك مع تحاميل KIP عن طريق المهبل أو المستقيم لمدة 30 يومًا
- ديكاريس 150 ملغ مرة واحدة كل 4 أسابيع
- ديوسيفوني 100 ملغ 3 مرات كل 2-3 أسابيع
- ليزافير 200-400 ملغ 2-4 مرات كل 7-10 أيام
- ليكابيد 10 ملغ 1-2 مرات تحت اللسان لمدة 10 أيام
- ميثيلوراسيل 500 ملغ × 4 مرات بيروس لمدة أسبوعين
- النخاعي 1.0 مل مرة واحدة في العضل لمدة 14 يومًا
- نوكليناد 300 ملغ 3 مرات بيروس لمدة 30 يوما
المرحلة 3. العلاج باللقاحات النوعية: ابدأ العلاج باللقاحات في موعد لا يتجاوز شهرين بعد نهاية المرحلة النشطة من المرض.
- لقاح مضاد للهربس متعدد التكافؤ 0.2 مل في الوريد مرة واحدة كل 3 أيام، مدة الدورة 5 حقن. بعد أسبوعين، كرر 0.3 مل عن طريق الوريد مرة واحدة كل 10 أيام.
طرق العلاج الفعالة (خارج الجسم).
امتصاص الدم، الأكسجين الدموي، فصادة البلازما، امتصاص البلازما
آلية عمل طرق العلاج المختلفة على أجهزة معينة في الجسم:
1) إزالة السموم
- القضاء على المواد السامة
- فتح أنظمة إزالة السموم الطبيعية
- التحول الحيوي خارج الجسم للمواد السامة
2) التصحيح
3) التصحيح المناعي
- القضاء على المستضدات والأجسام المضادة وCEC والخلايا المناعية
- فك الحظر على جهاز المناعة
- تغييرات في اتجاه الاستجابة المناعية
4) زيادة الحساسية للمواد الداخلية والطبية
يتضمن مسار العلاج ما يصل إلى 3 جلسات من فصادة البلازما مع إزالة 30% -50% من VCP في جلسة واحدة، وهو ما يشير إلى متوسط حجم ضخ البلازما. الفاصل بين الجلسات هو 1-2 أيام. بعد دورة فصادة البلازما على خلفية العدوى الهربسية
- ينخفض عيار الغلوبولين المناعي M و G بمقدار 1.5 - 2 مرة
- تزداد المغفرة بمعدل 5 أشهر
- يزداد عيار إجمالي الخلايا الليمفاوية T و B
- يزداد محتوى الخلايا الليمفاوية التائية المساعدة
- تنخفض إمكانية التخثر مع المستويات الطبيعية لانحلال الفيبرين
- يتناقص تركيز CEC مرتين تقريبًا
العدوى الهربسية والحمل
الأعراض السريرية لفيروس الهربس البسيط أثناء الحمل لها نفس السمات ونفس نطاق الشدة كما هو الحال عند النساء غير الحوامل.
ترتبط العدوى الأولية للأم بفيروس الهربس البسيط أثناء الحمل بالعدوى داخل الرحم للجنين، والتي تحدث في حوالي 5٪ من الحالات بين السكان.
هناك ثلاثة طرق رئيسية لتوسع فيروس الهربس البسيط إلى الجنين:
- عبر عنق الرحم، عندما يخترق فيروس الهربس البسيط من المهبل وعنق الرحم عبر الأغشية إلى السائل الأمنيوسي.
- عبر المشيمة، عندما يخترق فيروس الهربس البسيط الموجود في دم الأم المشيمة.
- عبر المبيض - اختراق فيروس الهربس البسيط من تجويف البطن.
يتم تحديد مظهر عدوى فيروس الهربس البسيط في الجنين حسب عمر الحمل الذي تحدث فيه العدوى وطريق اختراق العامل الممرض. يمكن أن تؤدي إصابة الجنين بفيروس الهربس البسيط في الأشهر الثلاثة الأولى من الحمل إلى استسقاء الرأس والتكلس داخل الجمجمة وإعتام عدسة العين وتشوهات أخرى في الأعضاء والأنظمة.
يزداد معدل الإجهاض التلقائي بعد الإصابة الأولية بفيروس الهربس البسيط خلال الأشهر الثلاثة الأولى من الحمل بنسبة 13 - 34% (Whitley R. et al., 1988).
تسبب إصابة الجنين بفيروس الهربس البسيط في الثلثين الثاني والثالث تضخم الكبد الطحال، وفقر الدم، واليرقان، والتهاب المشيمية والشبكية، ومتلازمة تقييد نمو الجنين، والالتهاب الرئوي، والتهاب السحايا والدماغ.
أعلى خطر للإصابة بفيروس الهربس البسيط بالنسبة لحديثي الولادة يحدث أثناء الولادة. تحدث ما يصل إلى 85٪ من حالات العدوى في المرحلة الثانية من المخاض في وجود آفات في الفرج أو المهبل أو عنق الرحم، أو مع إطلاق فيروس الهربس البسيط بدون أعراض.
يتم تحديد المظاهر السريرية لعدوى فيروس الهربس البسيط في الجنين بشكل رئيسي من خلال العوامل التالية:
- عمر الحمل الذي حدثت فيه العدوى؛
- آلية دخول مسببات الأمراض إلى الجسم.
لوحظت نتيجة حمل غير مواتية للجنين أثناء عدوى فيروس الهربس أثناء انتقال الدم للعامل المعدي.
في 50٪ من الحالات، تحدث مظاهر ما بعد الولادة لفيروس الهربس البسيط في شكل منتشر أو موضعي.
الشكل المنتشر: يتطور المرض بعد 9-11 يومًا من الولادة. يتأثر الدماغ والكبد والجلد. وإذا ترك دون علاج، فإن 80% من المصابين يموتون. ولكن حتى مع العلاج المضاد للفيروسات، فإن معدل الوفيات هو 15-20٪.
الشكل العصبي الموضعي: يظهر الشكل العصبي الأولي عند الرضع بعد 15 إلى 17 يومًا من الولادة، ولم يتم اكتشاف أي مظاهر جلدية لفيروس الهربس البسيط في 33% منهم.
معدل الوفيات لهذا النوع إذا لم يتم علاجه هو 17٪. يعاني ما يقرب من 60٪ من الأطفال الباقين على قيد الحياة من مضاعفات عصبية طويلة الأمد.
الأضرار التي لحقت الجلد والأغشية المخاطية هي 20٪. يتطور هذا النموذج بعد 10 إلى 12 يومًا من الولادة. قد يصاب ما يصل إلى 25٪ من الأطفال بمضاعفات عصبية في وقت لاحق من الحياة.
تشخيص العدوى الفيروسية داخل الرحم بسبب عدم خصوصية مظاهره السريرية أمر صعب للغاية. تساعد طرق الفحص السريري والفعال والمناعي في إنشاء تشخيص افتراضي:
- تقييم الحالة الصحية للأم، وتحديد وجود حمل الفيروس وتواتر التحول المصلي لعدوى الهربس؛
- استجابة مناعية محددة للتعبير الفيروسي.
- التغيرات الأيضية في جسم الأم.
- الموجات فوق الصوتية وطرق البحث الأخرى.
ولكن لا يمكن إجراء تشخيص موثوق به إلا باستخدام طرق البحث الغازية: خزعة الزغابات المشيمية، وبزل السلى، وبزل الحبل السري.
إدارة الحمل والولادة
تختلف الأساليب الإستراتيجية لفحص فيروس الهربس البسيط قبل الولادة عبر أوروبا والأمريكتين. لا يتوفر تشخيص موثوق من خلال طرق الفحص الروتيني، لذلك يجب التعامل مع مسألة إنهاء الحمل بعناية فائقة.
أوصت الأكاديمية الأمريكية لطب الأطفال في عام 1980 بتشخيص فيروس الهربس البسيط على أساس الثقافة في الثلث الثالث من الحمل لدى النساء الحوامل اللاتي لديهن تاريخ من الإصابة بالهربس. بالنسبة للنساء المصابات بآفات هربسية أو ثقافة وأمصال إيجابية لفيروس الهربس البسيط خلال الأسبوع السابق للولادة، يوصى بإجراء عملية قيصرية.
في المملكة المتحدة، يتم فحص النساء اللاتي لديهن تاريخ من الإصابة بفيروس الهربس البسيط أو شريك جنسي لديه تاريخ من الإصابة بفيروس الهربس البسيط بدءًا من الأسبوع 32 من الحمل. إذا تم الكشف عن الآفات الهربسية خلال 21 يوما السابقة لتاريخ الولادة، فمن المستحسن إجراء عملية قيصرية.
في عيادة ما قبل الولادة، يقوم طبيب أمراض النساء والتوليد بمراقبة مسار الحمل، وحالة مجمع المشيمة الجنينية، والجهاز المناعي للمرأة الحامل.
يعتمد خطر الإصابة بفيروس الهربس البسيط عند الأطفال حديثي الولادة على:
- قابلية الأم للإصابة بالفيروس
- عمر الحمل
- وجود المظاهر السريرية للهربس التناسلي لدى الأم.
وتختلف درجة انتقال الفيروس من الأم إلى الجنين حسب مرحلة المرض لدى الأم، وذلك لأن يشكل النوع الأساسي من عدوى فيروس الهربس البسيط خطرًا مرتفعًا (يصل إلى 50٪) لإصابة الجنين بالعدوى داخل الرحم.
يكون احتمال الإصابة بالهربس الوليدي مرتفعًا جدًا عندما تظهر الأعراض السريرية لعدوى فيروس الهربس البسيط الأولية بعد 34 أسبوعًا من الحمل أو النوبة الأولى من الهربس المتكرر، والذي يكون أقل خطورة في وجود الأجسام المضادة الأمومية لفيروس الهربس البسيط وخطر الإصابة بالعدوى الوليدية. لا تزيد عن 5٪، ويتم الولادة في هذه الحالات عن طريق عملية قيصرية، وإذا أمكن، قبل تمزق الأغشية لتجنب تصاعد العدوى.
إذا تم إجراء عملية قيصرية على خلفية فترة لا مائي طويلة (أكثر من 6 ساعات)، يشار إلى إدارة الأسيكلوفير وفقا للنظام المقبول عموما.
إن إعطاء النيوكليزيدات ونظائرها في الأشهر الثلاثة الأخيرة من الحمل مهم فقط في علاج العدوى الهربسية الأولية أو في الوقاية من الهربس عند الأطفال المولودين لأمهات مصابات بمظاهر عنق الرحم أو غيرها من المظاهر التناسلية المحلية للعدوى الهربسية أثناء الولادة.
إن مؤشرات علاج الأشكال المنتشرة الشديدة من العدوى الهربسية لدى النساء الحوامل والأطفال حديثي الولادة باستخدام الأسيكلوفير مطلقة ويتم تنفيذها مرة أخرى وفقًا للمخطط المقبول عمومًا.
اعتمادًا على المؤشرات، يتم إجراء العلاج التصالحي للأعراض، بالاشتراك مع الغلوبولين المناعي وطرق العلاج المختلفة. يتم تحديد تكتيكات إدارة الحمل والولادة بناءً على نتائج الدراسات السريرية والمختبرية والفيروسية، والبيانات المستمدة من مجمع المشيمة الجنينية.
من الضروري إجراء مراقبة سريرية ومخبرية دقيقة لجميع الأطفال حديثي الولادة المعرضين للإصابة بفيروس الهربس البسيط أثناء الحمل والولادة.
لاستبعاد المظاهر السريرية المتأخرة للعدوى الهربسية، تتم ملاحظة الأطفال حديثي الولادة في المستشفى لمدة 12 - 18 يومًا.
إذا لم يكن من الممكن استبعاد العدوى أثناء الولادة، يتم إجراء فحص ثقافي ومصلي للبول والبراز والإفرازات من العينين والبلعوم. في حالة ظهور أعراض الإصابة بفيروس الهربس البسيط أو التحقق وفقًا لبيانات فحص فيروس الهربس البسيط لدى الأطفال حديثي الولادة، يتم وصف العلاج بالأدوية المضادة للفيروسات.
تحصين
لا يلعب التحصين قبل الحمل دورًا حاسمًا في الوقاية من الإصابة بفيروس الهربس البسيط في فترة ما قبل الولادة بسبب عدم وجود لقاح مناسب.
فيروس الورم الحليمي البشري
مراجعة التصنيف الدولي للأمراض X، القسم أ 63
عدوى فيروس الورم الحليمي التناسلي هي مرض شائع ينتقل عن طريق الاتصال الجنسي.
فيروس الورم الحليمي البشري (HPV) هو عدوى خاصة بالإنسان من عائلة الفيروسات البابوية، التي لديها القدرة على إصابة الخلايا الظهارية وتحويلها. تم التعرف على أكثر من مائة نوع من فيروس الورم الحليمي البشري، منها 35 نوعًا يصيب الجهاز البولي التناسلي البشري، مما يتسبب في تلف الظهارة الغشائية للجلد والأغشية المخاطية للأعضاء التناسلية. اليوم، تعد عدوى فيروس الورم الحليمي البشري واحدة من الأمراض المنقولة جنسيا الأكثر شيوعا والأكثر أهمية، والتي تصيب معظم السكان النشطين جنسيا على هذا الكوكب؛ فيروسات الورم الحليمي هي المجموعة الوحيدة من الفيروسات التي ثبت أنها تسبب الأورام لدى البشر. تؤكد الدراسات الوبائية والفيروسية أن ما لا يقل عن 95% من جميع حالات سرطان الخلايا الحرشفية في عنق الرحم تحتوي على الحمض النووي لفيروس الورم الحليمي البشري. لقد زاد عدد المصابين في العالم 12 مرة خلال العقد الماضي (V.A. Molochkov، 2004).
ذروة الإصابة بفيروس الورم الحليمي البشري تحدث في سن 18-25 عامًا وتنخفض بعد 30 عامًا، عندما تزداد حالات الإصابة بخلل التنسج وسرطان عنق الرحم بشكل ملحوظ، وتصل ذروتها عند 45 عامًا.
المسببات
تصيب فيروسات الورم الحليمي مجموعة واسعة من الفقاريات وتنتمي إلى الجنس A من عائلة الفيروسات الحليمية. لا تحتوي الفيروسات على غلاف، ويبلغ قطرها 50-55 نانومتر. يتم تخزين الفيروس عند درجة حرارة 50 درجة مئوية لمدة 30 دقيقة، وهو مقاوم للإيثر والكحول. خلال دورة التكاثر، يعبر الجينوم الفيروسي عن 8 إلى 10 منتجات بروتينية. تتحكم البروتينات المبكرة في تكاثر الفيروس ونسخه وتحوله الخلوي؛ البروتينات الورمية E6 وE7 مسؤولة عن الخصائص المسرطنة للفيروس. يتم دائمًا اكتشاف جينات E6 وE7 في الخلايا السرطانية المصابة بفيروس الورم الحليمي البشري، في حين قد تُفقد أجزاء أخرى من الجينوم الفيروسي أثناء استمرارها على المدى الطويل.
طريقة تطور المرض
فيروس الورم الحليمي البشري موجه للغاية نحو مجموعات الخلايا المتكاثرة ويصيب الخلايا الظهارية للطبقة القاعدية من الظهارة والبشرة. يحدث غزو الفيروسات من خلال الأضرار الدقيقة للأنسجة (الميكانيكية، البكتيرية، وما إلى ذلك)، عندما يصل عمقها إلى الطبقة القاعدية للبشرة.
من خلال اختراق الصدمات الدقيقة، يصيب فيروس الورم الحليمي البشري الخلايا الجذعية للطبقة القاعدية، والتي تصبح بعد ذلك مصدرًا ثابتًا لعدوى الخلايا الظهارية، والتي تخضع لاحقًا لمراحل متتالية من التمايز مع فيروس مستمر غير نشط بشكل متكرر.
تصيب الفيروسات الخلايا المنقسمة غير الناضجة من طبقة الخلايا القاعدية والأنواع الانتقالية من الظهارة، حيث تكون الخلايا المتكاثرة قريبة من السطح، وقد تفسر هذه الحقيقة مدى تكرار إصابة عنق الرحم والثلث السفلي من المهبل والفرج. عندما يندمج الحمض النووي الفيروسي في المادة النووية للخلية المضيفة، يقال إن التكامل الفيروسي يحدث. الشكل المتكامل لفيروس الورم الحليمي البشري قادر على التحول إلى ورم خبيث حيث يبدأ الحمض النووي الفيروسي في التحكم في المادة الوراثية الخلوية لتكاثر البروتينات المشفرة بفيروس الورم الحليمي البشري. عندما يتم دمج الحمض النووي لفيروس الورم الحليمي البشري، لا يتم إنتاج أي جزيئات فيروسية، وهذا ما يسمى عدوى فيروس الورم الحليمي البشري غير المنتجة. يؤدي دمج فيروس الورم الحليمي البشري عالي الخطورة في الجينوم الخلوي المضيف إلى تحفيز إنتاج اثنين من البروتينات الورمية: E6 وE7، اللذين يتفاعلان مع البروتينات التنظيمية الخلوية الداخلية مما يؤدي إلى إلغاء تنظيم دورة تطور الخلية، وهي نقطة حاسمة في تكوين الخلايا الحرشفية العنقية. الأورام، وتشكيل الأورام المسطحة غير المنتجة، وغير مرئية للعين المجردة. . تعتبر العدوى غير المتكاملة منتجة لأنها تنتج جزيئات فيروسية سليمة. السمة المميزة للعدوى المنتجة هي تكوين الثآليل التناسلية، والتي لديها احتمال منخفض لتطوير عمليات الأورام في الظهارة والبشرة. غالبًا ما يحدث انتشار الفيروس على خلفية التغيرات في جهاز المناعة، ويتم تسجيل المظاهر المحلية للعدوى في أسرع وقت ممكن منذ لحظة الإصابة وغزو الأنسجة بواسطة الفيروس.
علم الأوبئة.
تحدث عدوى فيروس الورم الحليمي البشري في الأعضاء التناسلية (الجلد والأغشية المخاطية بشكل عام) في وجود الصدمات الدقيقة، ويجب أن يؤخذ في الاعتبار أن خزان عدوى فيروس الورم الحليمي البشري يمكن أن يكون مجرى البول وغدد بارثولين والسائل المنوي. أكثر مظاهر عدوى فيروس الورم الحليمي البشري المعروفة لدى الممارسين هي الثآليل الشرجية التناسلية والثآليل التناسلية، والتي بلغ عدد حالاتها، وفقًا لوزارة الصحة في الاتحاد الروسي في عام 1999، 23.5٪ لكل 10000 نسمة (Rogovskaya S.I., 2003). ). في جميع أنحاء البلدان الأوروبية، تتراوح هذه البيانات من 36% لدى النساء تحت سن 25 عامًا، إلى 2.8% لدى النساء بعمر 45 عامًا فما فوق (Burk R.D. et al, 1996).
يصاب ما لا يقل عن 50% من البالغين النشطين جنسيًا بواحد أو أكثر من أنواع فيروس الورم الحليمي البشري، وفي معظم الحالات، تكون عدوى فيروس الورم الحليمي البشري التناسلي لديهم غير معترف بها أو دون سريرية أو بدون أعراض. تعد عدوى فيروس الورم الحليمي البشري التناسلية شديدة العدوى وتنتقل خلال الاتصالات الجنسية القليلة الأولى؛ تحدث العدوى عن طريق اتصال جنسي واحد في حوالي 60٪ من الحالات.
عوامل الخطر. أثبتت الدراسات الحديثة أن فيروس الورم الحليمي البشري هو عامل ضروري ولكنه غير كافٍ في الإصابة بأورام عنق الرحم. عوامل الخطر المساعدة لتطور المرض قد تكون:
- اضطرابات المناعة الخلوية والخلطية
- الوضع الاجتماعي والاقتصادي غير المواتي.
- السلوك الجنسي؛
- الأمراض المنقولة جنسيا المصاحبة (الهربس، الكلاميديا، داء المشعرات، السيلان، الزهري، الخ)؛
- نقص نقص الفيتامينات والفيتامينات.
- سن مبكرة؛
- التدخين؛
- حمل؛
- ديسبيوسيس من البيئة الحيوية المهبلية.
يعتمد تطور ومسار الإصابة بفيروس الورم الحليمي البشري التناسلي أيضًا على التوجه الجنسي. نحن نتحدث عن تكرار حدوث عدوى فيروس الورم الحليمي البشري الشرجي التناسلي ذات المخاطر العالية والمنخفضة للإصابة بالسرطان بين المثليين جنسياً من كلا الجنسين، فضلاً عن ارتفاع معدل الإصابة بسرطان الشرج، المسجل في الولايات المتحدة في 35 حالة لكل 100 ألف رجل مثلي الجنس.
نظرا لارتفاع معدل انتشار عدوى فيروس الورم الحليمي البشري التناسلي، أصبحت حالات انتقاله في الفترة المحيطة بالولادة إلى الرضع المولودين من أمهات مصابات أثناء الولادة المهبلية بسبب شفط السائل الأمنيوسي أو إفرازات عنق الرحم أو المهبل أكثر تواترا. في هذه الحالة، يمكن أن تستمر العدوى لسنوات عديدة في خلايا الغشاء المخاطي للفم لدى الطفل وتكون سببًا للورم الحليمي الحنجري المميز المرتبط بفيروس الورم الحليمي البشري 16 والنوع 18، والذي أصبح أكثر شيوعًا في السنوات الأخيرة. يمكن أن يتطور الورم الحليمي الحنجري اليفعي إذا كان لدى الأم تاريخ من الثآليل التناسلية، وكذلك إذا كانت مصابة بعدوى فيروس الورم الحليمي البشري التناسلي تحت الإكلينيكي. تم وصف حالات الورم الحليمي في الحنجرة والقصبة الهوائية والشعب الهوائية عند الأطفال المولودين بعملية قيصرية، مما يشير، وفقًا لبعض المؤلفين، إلى إمكانية انتقال العدوى عبر المشيمة وعدم ملاءمة استخدام العملية القيصرية لغرض وحيد هو الوقاية من فيروس الورم الحليمي البشري. إصابة الوليد (20، 21).
عيادة
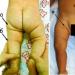
يمكن أن تكون المظاهر السريرية لعدوى فيروس الورم الحليمي البشري مختلفة: الثآليل التناسلية، والتكوينات الظهارية الليفية على سطح الجلد والأغشية المخاطية على ساق رفيع، وفي كثير من الأحيان على قاعدة عريضة على شكل عقيدات مفردة، أو على شكل نتوءات متعددة مثل " قرنبيط".
السطح مغطى بظهارة حرشفية طبقية من نوع خلل التقرن. يوجد في السدى الأساسي أوعية غير نمطية والتهاب. يختلف توطين OC، بشكل رئيسي في أماكن النقع المحتملة: البظر، الشفرين الصغيرين، فتحة مجرى البول، المهبل، عنق الرحم، فتحة الشرج. في 85٪ من المرضى المقبولين، يتم اكتشاف بؤر إضافية لفيروس الورم الحليمي البشري أثناء الفحص؛ وفي كل ربعهم تقريبًا، ترتبط أمراض عنق الرحم والأورام داخل الظهارة العنقية بدرجات متفاوتة مع فيروس الورم الحليمي البشري (Shabalova I.P. et al.، 2001).
- الأشكال السريرية (مرئية بالعين المجردة):
- الأورام اللقمية الخارجية (المدببة النموذجية، الحليمية، الحطاطية)؛
- الورم الحليمي الدهليزي (تكوينات حليمية صغيرة في دهليز المهبل)
- الأشكال تحت السريرية (غير مرئية بالعين المجردة وبدون أعراض، ويتم اكتشافها فقط عن طريق التنظير المهبلي و/أو الفحص الخلوي أو النسيجي):
- الأورام اللقمية المسطحة (بنية نموذجية تحتوي على العديد من الخلايا الزيتية) ؛
- الأشكال الصغيرة (آفات مختلفة من MPE والظهارة الحؤولية مع الخلايا الزيتية المفردة)؛
- التهاب عنق الرحم / التهاب المهبل
- الأشكال الكامنة (غياب التغيرات السريرية أو المورفولوجية أو النسيجية عند اكتشاف الحمض النووي لفيروس الورم الحليمي البشري)
- الأورام داخل الظهارة العنقية (الآفات الحرشفية داخل الظهارة):
- CIN - CIN 1 - خلل التنسج الخفيف +/- كثرة الكريات الكرياتية، خلل التقرن.
- CIN II - خلل التنسج الشديد +/- كثرة الكريات الكريات، خلل التقرن.
- CIN III أو CIS - خلل التنسج الشديد أو السرطان في الموقع +/- كثرة الكريات الكرياتية، خلل التقرن.
- سرطان الخلايا الحرشفية المجهرية.
تتراوح فترة حضانة الثآليل التناسلية عادةً من شهر إلى ثلاثة أشهر، ولكنها غالبًا ما تكون أطول. في معظم الحالات، لا تظهر عدوى فيروس الورم الحليمي البشري، وتبقى بدون أعراض. تطور عدوى فيروس الورم الحليمي البشري عالي الخطورة إلى الأورام داخل الظهارة العنقية والسرطان في الموقع يحدث عادةً خلال 5 إلى 30 عامًا ونادرًا خلال أقل من عام واحد.
الأشكال الخارجية - الثآليل التناسلية - هي المظهر الأكثر شيوعًا للعدوى التي تسببها الأنواع الحميدة من فيروسات HPV6 وHPV11.
يمكن أن تكون الأورام اللقمية الداخلية مسطحة ومقلوبة، وتقع على عنق الرحم ولها مظهر لويحات مسطحة أو مرتفعة قليلاً، يتم تحديدها عن طريق التنظير المهبلي الموسع. قد تكون هذه الأنواع من الأورام اللقمية نتيجة للإصابة بأنواع الفيروس المسرطنة.
يترافق ظهور عدوى فيروس الورم الحليمي البشري التناسلي مع ظهور الثآليل التناسلية، ويتم اكتشاف الشكل تحت الإكلينيكي فقط أثناء التنظير المهبلي الممتد في شكل ثآليل مسطحة صغيرة أو يتم تحديده على أساس صورة نسيجية مميزة - كثرة الكريات الكريات. يشير عدم وجود علامات سريرية ونسيجية للعدوى عند اكتشاف الحمض النووي لفيروس الورم الحليمي البشري إلى وجود عدوى كامنة أو بدون أعراض
عند النساء، تتأثر المناطق التالية: الشفرين اللجامين، الشفرين الصغيرين، البظر، مجرى البول، العانة، العجان، منطقة الشرج، دهليز المهبل، مدخل المهبل، غشاء البكارة، المهبل، عنق الرحم. تتأثر الفتحة الخارجية للإحليل عند النساء في 4-8٪ من الحالات , ضرر أعمق للإحليل يسبب ظاهرة التهاب الإحليل البطيء.
شرجيتعد الثآليل أكثر شيوعًا عند الأشخاص الذين يمارسون الجنس الشرجي، ونادرًا ما توجد فوق الخط المسنن للمستقيم.
في الأشخاص الذين يمارسون الجماع عن طريق الفم، يمكن أن تؤثر الثآليل التناسلية الشفاه واللسان والحنك.
عادة ما ترتبط الثآليل التناسلية بفيروس الورم الحليمي البشري منخفض الخطورة: في أغلب الأحيان (80٪) مع فيروس الورم الحليمي البشري-6، الذي يتم اكتشافه لدى الأشخاص ذوي الكفاءة المناعية؛ في كثير من الأحيان - مع فيروس الورم الحليمي البشري 11 - العامل المسبب للثآليل التناسلية أثناء كبت المناعة، ويرتبط به تطور الثآليل الشرجية لدى المثليين السلبيين.
عادة ما تكون الثآليل التناسلية بدون أعراض وغالباً ما يتم اكتشافها بالصدفة أثناء الفحص أو على أساس مسحة عنق الرحم. وفي هذا الصدد، في البداية، لا يشكو المرضى من الانزعاج المرتبط بهم. ومع ذلك، فإن الثآليل الكبيرة أو المصابة، المتقرحة أو المعرضة لعدوى ثانوية، تكون مصحوبة بحكة وألم وإفرازات ورائحة كريهة، ويمكن أن تسبب ثآليل مجرى البول عند الرجال تشعب مجرى البول وحتى انسداد فتحة مجرى البول.
تشكل الثآليل التناسلية مشكلة كبيرة عندما حمل. يمكن أن تؤدي عدوى فيروس الورم الحليمي البشري في الفترة المحيطة بالولادة إلى الإصابة بالورم الحليمي الحنجري والتناسلي عند الرضع والأطفال.
يعد الورم الحليمي الحنجري مظهرًا سريريًا نادرًا ولكنه شديد لعدوى فيروس الورم الحليمي البشري، ومن المحتمل أن يهدد الحياة. وهو يؤثر على كل من الأطفال حديثي الولادة والبالغين.
يحدث في 28% من الحالات خلال الأشهر الستة الأولى من الحياة، مما يؤدي في بعض الحالات إلى انسداد مجرى الهواء.
في المرضى، خاصة الذين يعانون من ضعف المناعة الخلوية (عدوى فيروس نقص المناعة البشرية، العلاج المثبط للمناعة، مرض هودجكين) أو الحمل، تظهر ثآليل تناسلية كبيرة جدًا - ورم بوشكي-ليفنشتاين العملاق،الورم الغازي والمدمر المرتبط بأنواع فيروس الورم الحليمي البشري 6 و11.
عدوى فيروس الورم الحليمي البشري الناجمة عن أنواع فيروسات ذات خطورة عالية للسرطان (HPV-16 و18) هي العامل المسبب لمجموعة غير متجانسة من الأمراض: حطاطات البوينويد، والأورام داخل الظهارة العنقية، وسرطان عنق الرحم، وبشكل أقل شيوعًا، سرطان المهبل والفرج والرحم. فتحة الشرج.
حطاطات البوينويديرتبط بفيروس الورم الحليمي البشري-16، بالإضافة إلى أنواع أخرى من فيروس الورم الحليمي البشري -1،6،11،18،31-35،39،42،48،51-54 ويتجلى على شكل حطاطات وبقع مسطحة على شكل قبة مع سطح أملس مخملي. عادة ما يتطور داء البوينويد الحطاطي عند الرجال الذين لديهم شركاء جنسيين متعددين. في شركاء هؤلاء المرضى، تم الكشف عن عدوى فيروس الورم الحليمي البشري عنق الرحم والأورام داخل الظهارة عنق الرحم؛ مسار حطاطات البوينويد عادة ما يكون حميدا. في بعض المرضى، يمكن أن تستمر الحطاطات البوينية لسنوات، وتتحول (خاصة عند كبار السن و/أو الأشخاص الذين يعانون من كبت المناعة) إلى مرض بوين وسرطان الخلايا الحرشفية
في 25٪ من النساء، تظهر الثآليل التناسلية ليس فقط على الأعضاء التناسلية الخارجية، ولكن أيضًا على عنق الرحم والمهبل. في الغالبية العظمى من الحالات، هذه هي الثآليل المسطحة، وهي مظهر من مظاهرها عنقىأو الأورام المهبلية داخل الظهارةيتحول إلى سرطان عنق الرحم.
أثبتت العديد من البيانات الوبائية والمخبرية أنه في 100٪ من الحالات، يكون الحدث الرئيسي في التسبب في سرطان عنق الرحم هو الإصابة بفيروس الورم الحليمي البشري أثناء الاتصال الجنسي (بينما يوجد فيروس الورم الحليمي البشري 16 بشكل رئيسي في سرطان الخلايا الحرشفية في عنق الرحم والأورام السرطانية الغدية والسرطانات ضعيفة التمايز). أورام الفرج والمهبل وعنق الرحم - HPV-18).
بشكل عام، ما يصل إلى 90٪ من حالات الإصابة بفيروس الورم الحليمي البشري تنتهي بالشفاء التلقائي؛ فقط في 10٪ من الحالات تتطور العدوى المستمرة، مما يؤدي إلى آليات التحول الخبيث للخلايا الظهارية.
تعد إصابة الخلايا الظهارية بفيروس الورم الحليمي البشري حدثًا ضروريًا ولكنه غير كافٍ لتطور السرطان. وفقًا لمولوشكوف في إيه وآخرين (2004)، يتطلب تكوين الأورام غير القابلة للشفاء: التعبير النشط عن جينات E6 وE7، مع الأنواع شديدة الإصابة بالسرطان HPV-16 و18، وتحفيز آليات التمثيل الغذائي لتحويل الاستراديول إلى 16a-OH. بالإضافة إلى تحفيز تلف الكروموسومات المتعددة للحمض النووي في الخلية المصابة مما يكمل عملية التنكس. في المرحلة الأولى من الأورام CIN I، لوحظ التكاثر النشط للفيروس وتساقطه بدون أعراض. يحدث تحول CIN I إلى سرطان غازي بتردد عالٍ جدًا، وعادةً ما يكون مصحوبًا بدمج الحمض النووي الفيروسي في جينوم الخلية المضيفة، ومن المرجح أن يحدث تحول الورم عندما يتفاعل فيروس الورم الحليمي البشري مع مسببات سرطانية أخرى. أو العوامل المعدية (فيروس الهربس البسيط من النوع 2، C. الحثرية، الفيروسات المضخمة للخلايا، الميكوبلازما والميورة).
تشخيص الإصابة بفيروس الورم الحليمي
يتم إجراء التشخيص المختبري لعدوى فيروس الورم الحليمي البشري على أساس الفحص الخلوي والنسيجي لعينات الخزعة، وتحديد الأجسام المضادة لفيروس الورم الحليمي البشري، والكشف عن الحمض النووي لفيروس الورم الحليمي البشري والبروتين الورمي E7.
من المهم أيضًا فحص المريض للتأكد من وجود أمراض منقولة جنسيًا مصاحبة. وفقًا لمولوشكوف ف. (2004.) في 25783 مريضًا بالغًا في مختبر تفاعل البوليميراز المتسلسل في موسكو، تم اكتشاف عدوى فيروس الورم الحليمي ذات المخاطر العالية للسرطان في 29.6%، وانخفاض المخاطر - في 13.3%، والمتدثرة الحثرية - في 6.1%، والميكوبلازما البشرية - في 14%، الميكوبلازما التناسلية - في 2.6%، N. gonorrhoeae - في 2.6%، G. Vaginalis - في 39.5%، أنواع فيروس الهربس البسيط البشري 1 و 2 - في 11.7%، C. albicans - في 18.3%
فحص طبي بالعيادةيجب إجراء فحص الأعضاء التناسلية الخارجية والفرج والمهبل في إضاءة جيدة، ويفضل استخدام منظار الفرج. للكشف عن عدوى فيروس الورم الحليمي البشري التناسلي تحت الإكلينيكي، يتم إجراء التنظير المهبلي الموسع. عادة ما تكون النتائج الإيجابية الكاذبة بهذه الطريقة نتيجة للعمليات الالتهابية وخلل التقرن في الفرج والمهبل.
التنظير المهبلي والخزعةيتم وصفه لجميع النساء المصابات بالورم داخل الظهارة من الدرجة الثانية (CIN II) أو من الدرجة الثالثة (CIN III)، بغض النظر عن تأكيد الإصابة بفيروس الورم الحليمي البشري.
أبسط الطرق لتحديد فيروس الورم الحليمي البشري هي الطريقة المناعيةالصورة: RSK، IFA، PiF.
يشمل تشخيص الإصابة بفيروس الورم الحليمي البشري في عنق الرحم اختبار بواسطة بابونيكولاو(PAR - اختبار).
الطرق البيولوجية الجزيئية -تفاعل التهجين في الموقع، PCR، مسبار الحمض النووي.
الفحص النسيجيعينات خزعة من الأنسجة الظهارية والبشرة.
يعد اختبار PAP مناسبًا للاستخدام في المراحل الأولية لتشخيص أمراض عنق الرحم، وذلك بهدف اختيار المرضى للتنظير المهبلي والتحليل النسيجي.
تُستخدم هذه التقنيات أيضًا في علاج الأشكال منخفضة الأعراض أو بدون أعراض من الأمراض الفيروسية التي تصيب الأعضاء التناسلية.
يُنصح باستخدام طرق البحث البيولوجية الجزيئية لإثبات وجود فيروس الورم الحليمي البشري من خلال كتابته، حيث أن تهجين الحمض النووي وتفاعل البوليميراز المتسلسل يجعل من الممكن تحديد الأنواع المسرطنة للفيروس 16 و18.
فعالية هذه الطرق لا تتجاوز فعالية الفحص المرضي، ولكنها تسمح بتحديد المرضى المعرضين لخطر كبير للإصابة بهذه العدوى (Kozlova V.I., Puhner A.F., 1997). ترجع أهمية اكتشاف الحمض النووي لفيروس الورم الحليمي البشري وكتابة الفيروس إلى حقيقة أن 15-28٪ من النساء اللاتي لديهن الحمض النووي لفيروس الورم الحليمي البشري (مع علم الخلايا الطبيعي) يتطور لديهن ورم حرشفي داخل الظهارة خلال عامين، وفي النساء مع عدم وجود الحمض النووي لفيروس الورم الحليمي البشري. ، 1-3% فقط يصابون بالمرض.
الطريقة الرئيسية لتشخيص فيروس الورم الحليمي البشري هي الكشف الخلوي عن الخلايا الكرياتية في عينة خزعة من ظهارة عنق الرحم (خلايا MPE من النوع المتوسط والسطحي ذات بنية متعددة النوى)، وهي مرضية لفيروس الورم الحليمي البشري.
إذا تم الكشف عن ورم لقمي مسطح (PC) بالاشتراك مع خلل التنسج، فإن إجراء خزعة متكررة لعنق الرحم مع كشط قناة عنق الرحم أمر ضروري لاستبعاد خلل التنسج والسرطان قبل الانتشار لدى النساء الشابات. إن توضيح جميع المعايير التشخيصية والسريرية لعدوى فيروس الورم الحليمي البشري يسمح لأخصائي علم الأمراض بإعطاء نتيجة نسيجية مختصة ويساعد الطبيب المعالج على تطوير تكتيكات عقلانية لإدارة المريض وتحديد تشخيص موثوق للمرض.
تشمل عيوب الفحص الخلوي حقيقة أنه يسمح بتشخيص أشكال العدوى السريرية وتحت السريرية فقط. مع الأخذ في الاعتبار العامل البشري، هناك احتمال ظهور نتائج سلبية كاذبة في وجود آفات حرشفية عالية الجودة داخل الظهارة (السرطان الغازي من 15 إلى 55٪، والسرطان قبل الغزو من 20 إلى 70٪)، وحساسية هذا تختلف الطريقة من 50-80%.
| المعلوماتية التشخيصية (٪) لطرق تشخيص فيروس الورم الحليمي البشري |
في الفحص النسيجيتظهر الثآليل التناسلية سماكة معتدلة في الطبقة القرنية مع ورم حليمي وداء باراكراتوز وشواك. قد تكون الأشكال الانقسامية موجودة. من المهم التشخيصي وجود طبقة مالبيجي من الخلايا الكيلية في المناطق العميقة - وهي خلايا ظهارية كبيرة ذات نوى مستديرة مفرطة اللون وفراغ واضح حول النواة.
الاختبارات المصليةليست مفيدة بما فيه الكفاية للتشخيص السريري لعدوى فيروس الورم الحليمي البشري، ولكنها قد تكون مفيدة للبحوث الوبائية.
وتزداد أهمية هذه الطريقة مع المتابعة لتحديد خطورة انتكاسة المرض أو تطوره. تزداد الحساسية والنوعية بشكل ملحوظ عند استخدام الطريقة الخلوية واختبار فيروس الورم الحليمي البشري معًا، خاصة في المرضى الذين لديهم بيانات خلوية مشكوك فيها.
علاج
عند اختيار طريقة علاج عدوى فيروس الورم الحليمي البشري، يتم أخذ العمر والتاريخ الطبي والحالة الجسدية للمريض والعلاج المضاد للفيروسات السابق، بالإضافة إلى موقع وعدد وحجم الثآليل والأورام التناسلية والمسطحة في الاعتبار. يجب أن تكون أساليب العلاج فردية، مع الأخذ بعين الاعتبار مدى تحمل بعض طرق العلاج. يعد علاج الأمراض المعدية المصاحبة الأخرى وتصحيح الاضطرابات الديسبيوتيكية في البيئة الحيوية المهبلية أمرًا إلزاميًا (Rogovskaya S.I.، 1997).
يهدف العلاج الموضعي لـ PVI إلى إزالة الأورام اللقمية والظهارة المتغيرة بشكل غير نمطي، وذلك باستخدام أنواع مختلفة من التخثر الكيميائي، وتثبيط الخلايا وطرق العلاج الفيزيائي، ومع ذلك، فإن معدل تكرار PVI يظل مرتفعًا من 30 إلى 70٪. لذلك، بعد إزالة النمو الحليمي، يعد العلاج المحلي والعام بالأدوية المضادة للفيروسات، ومحفزات الإنترفيرون، والمعدلات المناعية غير المحددة ضروريًا لمنع انتكاسة PVI. يجب تحذير المرضى المصابين بفيروس الورم الحليمي البشري من أن هذه العدوى مرض ينتقل عن طريق الاتصال الجنسي، لذلك يجب إجراء الفحص والعلاج على كلا الشريكين، ويجب التوصية بالطرق العازلة لمنع الحمل خلال فترة العلاج والأشهر الستة إلى التسعة التالية.
العلاج المحلي لفيروس الورم الحليمي البشري
1. العلاجات السامة للخلايا:
- بودوفيلين- محلول 10-25%. بودوفيلينوتوكسين 0.5%محلول أو هلام راتنج له تأثير سام للخلايا. يتم تطبيق المحلول على المنطقة المتغيرة مرضيًا، ويتم غسله بعد 4-6 ساعات بفاصل 3-6 أيام. مسار العلاج هو 5 أسابيع.
- كونديلين- يتم تطبيق محلول 0.5٪ من نظير البودوفيلوتوكسين باستخدام قضيب على المناطق المصابة، مع تجنب ملامسة الجلد السليم. مرتين في اليوم، مسار العلاج - 3 أيام.
- فريسول- خليط من 60% فينول و 40% ترايكريازول. يتم إجراء علاج الورم اللقمي مرة واحدة كل 10 أيام حتى يتم تحقيق التأثير السريري.
- 5- فلورويوراسيل - 5% كريم. دواء سام للخلايا لعلاج الأورام اللقمية. يدهن مرة واحدة يوميا ليلا لمدة 10 أيام.
لا يتم استخدام الأدوية التي لها آلية عمل سامة للخلايا ومضادة للتسمم لعلاج الثآليل حول الشرج والمستقيم والإحليل والمهبل وعنق الرحم. ردود الفعل السلبية المحتملة - القيء والغثيان والتهاب الجلد البكاء. لا ينصح بتطبيق الدواء على مساحة أكبر من 10 سم 2. هو بطلان المخدرات للنساء الحوامل والأطفال.
2. طرق العلاج التدميرية الكيميائية :
- سولكوديرم- خليط من الأحماض العضوية وغير العضوية. تنطبق على المنطقة المصابة مع قضيب بعد العلاج بالكحول. تتم معالجة مساحة تصل إلى 4-5 سم في نفس الوقت، والاستراحة بين الجلسات هي 1-4 أسابيع. يمكن استخدام الدواء لعلاج PVI في الفرج والعجان عند النساء الحوامل.
- رذاذ إبيجين- العنصر النشط الرئيسي هو حمض الجليسرريزيك - له تأثيرات مضادة للفيروسات ومضاد للحكة ومعدل للمناعة ومضاد للفيروسات. تتم المعالجة عن طريق ري سطح العناصر 6 مرات يومياً لمدة 7 أيام. إذا كانت الثآليل موضعية في المهبل، فيمكن استخدام الدواء باستخدام ملحق مهبلي 3 مرات يوميًا لمدة 5 أيام. تتم إزالة العناصر المتبقية عن طريق التدمير الفيزيائي أو الكيميائي، وبعد ذلك يتم تنفيذ دورة ثانية من علاج المناطق الظهارية مع إبيجيني.
حمض ثلاثي كلورو أسيتيك - محلول 80-90٪. يسبب الدواء نخرًا تجلطيًا موضعيًا. يوصى به لعلاج الثآليل التناسلية والثآليل التناسلية. وصفة طبية للنساء الحوامل ممكنة. مدة العلاج 6 أسابيع: تطبيق واحد في الأسبوع. يجب تطبيق الدواء فقط على السطح المتغير، وتجنب ملامسة الأنسجة السليمة. فعالية العلاج 70%. إذا لم تكن هناك ديناميكيات إيجابية بعد العلاج الموصى به، تتم الإشارة إلى طرق العلاج التدميرية الجسدية مع الإدارة الجهازية للأدوية التصحيحية المناعية والفيروسات الأولية.
3. طرق العلاج التدميرية الجسدية:
- التخثير بالإنفاذ الحراري.يُمنع استخدام هذه التقنية إذا كان المريض يعاني من جهاز تنظيم ضربات القلب أو اضطراب في ضربات القلب من أصل عضوي. يترك ندبات خشنة على الجلد والأغشية المخاطية.
- العلاج بالليزر- إزالة التكوينات باستخدام الليزر عالي الطاقة. يتم إجراؤه في المستشفى وفي العيادات الخارجية. يتم إجراء تبخير عنق الرحم بالليزر دون تخدير مسبق في الأيام 5-7 من الدورة الشهرية. لا بأس بالتخثير بالليزر، ويمكن أيضًا إجراء الثآليل في المرحلة الأولى من الدورة الشهرية تحت التخدير التسللي. يتم علاج العناصر الكبيرة من OC والثآليل في أجزاء من جلسات متعددة. الموانع النسبية لاستخدام ليزر ثاني أكسيد الكربون في العيادات الخارجية هي المتلازمات النزفية - مرض ويليبرانت ومرض فيرلثوف.
- الجراحة الإشعاعية- إزالة الأورام باستخدام الجراحة الكهربائية عالية التردد. يتم تحقيق تأثير القطع دون الضغط اليدوي المادي. في وضع التشريح الكهربائي، يوصى بإزالة الثآليل التناسلية في الفرج والمهبل ومنطقة الشرج. في وضع التخثير الكهربي - لإزالة الثآليل التناسلية والأورام اللقمية المسطحة في عنق الرحم وخلل التنسج. يجب ألا تتجاوز مساحة المعالجة 5 سم مربع.
يُمنع استخدام هذه الطريقة نسبيًا في العيادات الخارجية في المرضى الذين يعانون من متلازمات النزف الخثاري.
- التدمير بالتبريد- إزالة الأورام باستخدام النيتروجين السائل.
تضمن طريقة التدمير بالتبريد موت الخلايا السرطانية من خلال تكوين بلورات ثلجية خارج وداخل الخلايا، يليها نخر الأنسجة، بالإضافة إلى تنشيط الاستجابة المناعية الخلطية والخلوية للكائنات الحية الدقيقة للتعرض للتبريد. يتم تحقيق التأثير من خلال تطبيق واحد لمسبار البرد (رذاذ التبريد) مع التعرض لمدة 10-12 ثانية. إذا لزم الأمر، يتم تكرار الإجراء بعد 1-2 أسابيع.
يوصى بالتدمير بالتبريد لعدد محدود من العناصر الصغيرة (4-5)، ويجب ألا تتجاوز مساحة المعالجة 5 سم2. يوصى بالتخدير الموضعي، خاصة إذا كان المريض يعاني من أكثر من ثؤلولين. يمنع استخدامه لعلاج الثآليل التناسلية المهبلية، حيث أن هناك خطر كبير لحدوث ثقب في الغشاء المخاطي.
- الاستئصال الجراحي
موانع طرق العلاج الجراحي الجسدي هي: الأمراض الالتهابية الحادة في الأعضاء التناسلية، والأورام الخبيثة، عندما يكون نطاق العملية أعلى من الثلث السفلي من قناة عنق الرحم، لأنه من المستحيل التحكم في حدود التأثير على الأنسجة.
حاليًا، تعتبر الطرق الفيزيائية الأكثر فعالية في العلاج المرضي لعدوى فيروس الورم الحليمي البشري، فهي تحتوي على الحد الأدنى من المضاعفات وموانع الاستعمال.
4. العلاج المضاد للفيروسات غير النوعي- بانافير- محلول في أمبولات سعة 5.0 مل، عديم اللون وشفاف وعديم الرائحة. يوصف الدواء عن طريق الوريد بجرعة 5.0 مل مع فترة 48 ساعة. مسار العلاج هو 5 حقن (25.0 مل) ، جل وقائي 0.002٪ بانافير (عديد السكاريد النشط بيولوجيًا من فئة جليكوسيدات السداسي). يتم استخدامه موضعياً كعلاج وحيد لمظاهر محدودة من PVI، وفي العلاج المساعد بعد العلاج المدمر أو الجراحي لمنع الانتكاسات والمضاعفات، وكذلك التجديد السريع للجلد والأغشية المخاطية. 2-3 مرات يوميا لمدة 2-3 أسابيع.
- مرهم ريدوكسول 0.5% وبونوتون 2%- يطبق على المناطق المصابة 5-6 مرات يوميا لمدة 2-3 أسابيع.
- إندينول- عقار مشتق من إندينول - 3 - كاربينول، يمنع بشكل انتقائي التعبير المعتمد على هرمون الاستروجين لجين E7، مما يسبب موت الخلايا المبرمج للخلايا المصابة بفيروس الورم الحليمي البشري. الدواء متوفر في كبسولات بجرعة 200 ملغ. مسار العلاج هو 400 ملغ يوميا لمدة 10-12 أسبوع.
إن استخدام الإنترفيرون في العلاج المعقد لـ PVI فعال ليس فقط لعلاج المرض، ولكن أيضًا لمنع الانتكاسات السريرية، وكذلك لإزالة المرضى من حالة نقص المناعة. يوصى باستخدام مشتقات الإنترفيرون قبل وبعد العلاجات المدمرة والجراحية لـ PVI.
- إنترفيرون الكريات البيض البشرية(CHLI) في شكل تطبيقات لمدة 14 يومًا، أو حقن داخل اللقمة أو تحت الورم الحليمي (CHLI 100-500 ألف وحدة دولية؛ ما يصل إلى 1 مليون وحدة دولية جرعة يومية). 3 مرات في الأسبوع لمدة 3 أسابيع.
- شموع ريفيرون 10 آلاف وحدة دولية أو فيفيرون 100 و 500 ألف وحدة دولية 3 مرات في الأسبوع لمدة 3 أسابيع.
- مرهم الإنترفيرون 40 وحدة دولية - خارجيًا 3 مرات يوميًا لمدة 10 أيام.
6. المتكيفات:مستخلص شيساندرا الصيني، إليوثيروكوكوس؛
7. مجموعة الفيتامينات: B، D، حمض الاسكوربيك، خلات توكوفيرول (وفقا للمخطط المقبول عموما)
8. المهدئات : مستخلص نبات الناردين 1 قرص × 3 مرات يوميًا لمدة 2-3 أسابيع، قرص واحد من بيرسين × 2 مرات يوميًا لمدة 3-4 أسابيع، قرص نوفوباسيت 1 × مرتين يوميًا لمدة 14 يومًا، وقرص ريلانيوم واحد ليلاً × 10 أيام.
متطلبات نتائج العلاج - تحقيق العلاج السريري، وتقليل عدد الانتكاسات.
متابعة. من أجل تحديد حالات خلل التنسج السابقة للتسرطن لدى النساء المصابات بفيروس الورم الحليمي البشري 16 ب من النوع 18، من الضروري إجراء دراسات بيولوجية خلوية وجزيئية لعنق الرحم بالاشتراك مع التنظير المهبلي مرتين في السنة.
عدوى فيروس الورم الحليمي البشري عند النساء الحوامل
بسبب نقص المناعة الحملي أثناء الحمل، يزداد خطر حدوث وتفاقم PVI. يمكن أن يزيد حجم الأورام اللقمية، مما يؤدي في بعض الأحيان إلى انسداد قناة الولادة. من الممكن حدوث عدوى للجنين قبل الولادة أو أثناء الولادة مع تطور الورم الحليمي في الحنجرة والشعب الهوائية.
يعتبر العلاج بليزر ثاني أكسيد الكربون أحد الطرق الفعالة لعلاج الأورام الغدية في أمراض النساء عند الأطفال والنساء الحوامل. يتم إجراء العلاج بالليزر في موعد لا يتجاوز 35 أسبوعًا من الحمل. يسمح لك العلاج بالليزر بتدمير أي تكوينات محليًا وتحت سيطرة منظار المهبل. الاستئصال الجراحي الكهربائي والجراحي الإشعاعي للأورام اللقمية الجلدية والمخاطية والأورام اللقمية المسطحة في عنق الرحم. تبلغ نسبة انتكاسات PVI بعد طرق العلاج المدمرة والجراحية 2-15٪.
- بسبب خطر الآثار الضارة على الجنين، يُمنع الاستخدام الموضعي للبودوفيلين والفلورويوراسيل.
- يتم علاج الأورام اللقمية بحمض 3-كلوروسيتيك 1-2 مرات يوميًا لمدة 3 أيام
- العلاج بالليزر ثاني أكسيد الكربون، وطرق العلاج الجراحي الإشعاعي مع العلاج المساعد بالإنترفيرون.
إن عدوى فيروس الورم الحليمي البشري في حد ذاتها ليست مؤشرا لعملية قيصرية.
الأدب
- أشمارين يو.يا.، خليبين كي.ي. الأورام الحليمية البشرية الفيروسية. مجلة الأمراض الجلدية. 9, 1987
- أتيفا ج.ب. ملامح مسار الحمل والولادة عند النساء المصابات بالهربس التناسلي. ديس ... كاند. عسل. الخيال العلمي. م، 1992
- Batkaev E.A.، Kitsak V.Ya.، Korsunskaya I.M.، Lipova E.V. الأمراض الفيروسية للجلد والأغشية المخاطية: -النص. دليل-م، 2001
- بوريسينكو ك. الهربس التناسلي. في كتاب - الوباء المجهول: الهربس. سمولينسك، 1997، ص. 32-57.
- كيسيليف في آي، كيسيليف أوي. فيروسات الورم الحليمي البشري في تطور سرطان عنق الرحم-S.-Pb.-M., 2003/.
- كوزلوفا في. آي.، بونر أ.ف. الأمراض الفيروسية والكلاميديا والميكوبلازما في الأعضاء التناسلية. م، 2004
- كولوميتس إيه جي، ماليفيتش واي كيه، كولومييتس إن دي. الوجوه العديدة للهربس: تعدد الأشكال السريرية والمرضية للعدوى الهربسية. - مينسك 1988.
- كولاكوف في آي، فانكو إل في، جورتوفوي بي إل. وغيرها // الجوانب المناعية للصحة الإنجابية. - م.، 1995، ص. 77.
- كولاكوف في آي، سيروف في إن، أبوباكيروفا إيه إم، فيدوروفا تي إيه، العناية المركزة في أمراض النساء والتوليد (طرق فعالة). م، 1997
- مانوخين آي بي، مينكينا جي إن. وغيرها الجوانب المناعية والميكروبيولوجية لأمراض عنق الرحم. ملخص المقالات. القضايا الحالية في الطب السريري. م، 1993
- مازورينكو ن. دور فيروسات الورم الحليمي في تسرطن عنق الرحم //علم الأورام الحديث-2003.1.-P.7-10;
- مارشينكو إل. الهربس التناسلي. الجوانب السريرية الجديدة. مشاكل الإنجاب. - 4، 2001، ص. 29-33.
- مانوخين آي بي، مينكينا جي إن. تنظيم المتخصصة
- مساعدة المرضى الذين يعانون من أمراض عنق الرحم والأمراض السابقة للتسرطن. القواعد الارشادية. م، 1991.
- مينكينا جي.إن.، بينجين بي.في. والاستخدامات الأخرى لجهاز المناعة الجديد (HMDP) في علاج المرضى المصابين بعدوى فيروس الورم الحليمي البشري في عنق الرحم. // "الإنسان والطب" المؤتمر الوطني الروسي الثالث، 1996
- مولوتشكوف ف.أ.، كيسيليف ف.آي.، روديخ آي.في.، شيربو إس.إن. عدوى فيروس الورم الحليمي البشري - الصورة السريرية والتشخيص والعلاج - دليل الأطباء، M.، MONIKI، 2004.
- نيكونوف أ.ب. //معلومات. المحللة نشرة "الأمراض المنقولة جنسيا." - 1995. - 3، ص. 12.
- بريليبسكايا ف.ن. أمراض عنق الرحم. محاضرات سريرية. م، 1997
- سميتنيك ف.ب.، توميلوفيتش إل.ج. أمراض النساء غير الجراحية. سانت بطرسبرغ، 1995.
- سوخيخ جي تي، فانكو إل في، كولاكوف في آي. المناعة والهربس التناسلي. إد. إن جي إم إيه، نيجني نوفغورود - موسكو، 1997.
- خاخالين إل.ن. عدوى VZV و CMV عند النساء الحوامل والأطفال حديثي الولادة. في هذا الكتاب. - وباء غير معروف: الهربس. سمولينسك، 1997، ص. 93-100.
- كوتسكي إل.إيه، كيفيار إن.بي. فيروس الورم الحليمي البشري التناسلي. في: الأمراض المنقولة جنسيا / إد. ك. ك. هولمز وآخرون. -الطبعة الثالثة.-ماك.جرو هيل.، 1999.-نيويورك،-ص.347-160.
- سيرجانين ك.ج. العواقب طويلة المدى لعدوى فيروس الورم الحليمي البشري التناسلي لدى النساء //Ann.Med.-1992.-Vol.24.-P.233-245.
ريجينا 2015-12-24 13:48:28
ربما يكون مرض الهربس التناسلي هو المرض الأكثر إزعاجًا على الإطلاق الذي مررت به. كوني حاملًا، لا أعرف السبب، خرج الهربس لدي، لذلك عانيت منه.... إنه حكة وألم وحمى لا تطاق، الجحيم العام أنقذني مرهم Infagel ، الذي وصفه طبيب أمراض النساء ، وكان يكلف 60 روبل في ذلك الوقت. لقد لطخت الهربس لمدة 4 أيام، وذهب كل شيء دون أن يترك أثرا.
فيروس الورم الحليمي البشري مقابل الهربس
حتى مع ممارسة الجنس الآمن، لا تزال هناك فرصة للإصابة بالأمراض والالتهابات المنقولة جنسيًا. فقط نسبة صغيرة من "الجنس الآمن" لا تزال غير آمنة. لا يزال استخدام الواقي الذكري ووسائل منع الحمل الأخرى مفيدًا جدًا للحفاظ على أعضائك التناسلية خالية من الفيروسات والأمراض والالتهابات الأخرى.
العدوى الأكثر شيوعًا التي تنتقل عن طريق الاتصال الجنسي هي فيروس الورم الحليمي البشري أو فيروس الورم الحليمي البشري بين الشباب الناشطين جنسيًا (في بيئة عالمية). من ناحية أخرى، يعد الهربس أحد أكثر الأمراض المنقولة جنسيًا شيوعًا في الولايات المتحدة. يصاب حوالي مليون شخص بالمرض كل عام في الولايات المتحدة.
من المهم معرفة الاختلافات بينهما حتى تتمكن من تجنبها، أو يمكنك تحديد ما إذا كنت مصابًا بها وعلاجها على الفور.
يأتي فيروس الورم الحليمي البشري في 70 شكلاً مختلفًا. هذه الأشكال تأتي في شكل الثآليل التناسلية، والثآليل الشرجية، وسرطان عنق الرحم، وسرطان القضيب، والإجهاض وغيرها الكثير. يتغذى هذا الفيروس على الأجزاء الرطبة من جلد جسم الإنسان: الفم والشرج وخاصة المنطقة التناسلية. ينتشر فيروس الورم الحليمي البشري عن طريق الاتصال المباشر بالجلد مثل الجنس أو الجنس الفموي أو التقبيل. على سبيل المثال، إذا كان لديك قروح مفتوحة وكان لديك اتصال مباشر مع شخص مصاب بالثآليل التناسلية، فمن الممكن أن ينتقل الفيروس مباشرة إلى جسمك. بمجرد أن يغزو فيروس الورم الحليمي البشري خلاياك، سيستغرق الأمر عدة أشهر إلى سنة على الأقل قبل أن يتم اكتشافه سريريًا. قد تستمر العدوى الطبيعية لمدة عام أو عامين. ومع ذلك، بعد 15-20 عامًا، تصاب حوالي 5-10٪ من النساء المصابات بآفات عنق الرحم السابقة للتسرطن، والتي تؤدي في النهاية إلى سرطان عنق الرحم. والخبر السار هو أن فيروس الورم الحليمي البشري يمكن الوقاية منه. هناك نوعان من اللقاحات المتاحة للوقاية من الإصابة بالفيروس. وهذه اللقاحات هي جارداسيل وسيرفاريكس.
من ناحية أخرى، يأتي الهربس في شكلين: الهربس التناسلي والهربس الفموي. الهربس الفموي هو الشكل الأكثر شيوعًا للهربس الذي يمكن أن يصاب به الشخص نتيجة الإصابة بفيروس الهربس البسيط. تشمل الأعراض القروح الباردة أو بثور الحمى. الهربس التناسلي هو أيضًا عدوى بفيروس الهربس البسيط ويتضمن أعراض التهاب القرنية والتهاب الدماغ والتهاب السحايا المولاري وشلل بيل. ينتقل الهربس من خلال الاتصال المباشر للجلد المكسور بجلد شخص مصاب. إنها تشبه العبوة البثرة التي تدوم من 2 إلى 21 يومًا. غالبًا ما يكون الهربس التناسلي بدون أعراض، مما يعني أنه يمكن أن تصاب به بدون أعراض. بمجرد الإصابة، يبقى الفيروس داخل الجسم حيث ينتقل داخل الأعصاب الحسية وينتقل عبر محور عصبي إلى النهايات العصبية في الجلد. يعاني الشخص المصاب بالهربس من نوبات مستمرة ويمكنه نقل العدوى للآخرين. لا يوجد علاج معروف لهذا المرض. ولكن يمكن منع ذلك عن طريق حواجز مثل الواقي الذكري. لا تزال لقاحات الهربس تخضع للاختبارات السريرية.
ولتجنب هذه الأمراض وما تجلبه من متاعب ومشاكل، فإن الامتناع عن ممارسة الجنس هو أفضل شيء.
يعد فيروس الورم الحليمي البشري أكثر أنواع العدوى المنقولة جنسيًا شيوعًا بين الشباب الناشطين جنسيًا (في بيئة عالمية)، في حين أن الهربس هو أكثر الأمراض المنقولة جنسيًا شيوعًا في الولايات المتحدة. 2.
يحتوي فيروس الورم الحليمي البشري على ثآليل للأعراض، بينما يسبب الهربس تقرحات أو بثور للأعراض. 3.
يختفي فيروس الورم الحليمي البشري ببساطة بمرور الوقت إذا كان لديك جهاز مناعة قوي، بينما سيظل فيروس الهربس موجودًا حتى تنقله إلى شريكك الجنسي التالي. 4.
فيروس الورم الحليمي البشري لديه 70 شكلا، في حين أن الهربس له شكلين. 5.
لقاحات فيروس الورم الحليمي البشري متاحة بالفعل، في حين أن الهربس لا يزال في مرحلة التجارب السريرية.
فيروس الورم الحليمي البشري (HPV)، وهو فيروس من عائلة الفيروسات البابوية، لديه القدرة على إصابة الخلايا الظهارية وتحويلها. تم التعرف على أكثر من 100 نوع من فيروس الورم الحليمي البشري، منها 35 نوعًا يصيب الجهاز البولي التناسلي البشري، مما يتسبب في تلف الظهارة الغشائية للجلد والأغشية المخاطية للأعضاء التناسلية. تعد عدوى فيروس الورم الحليمي البشري اليوم واحدة من أكثر الأمراض المنقولة جنسيًا شيوعًا والأكثر أهمية، والتي تصيب معظم السكان النشطين جنسيًا في العالم. فيروسات الورم الحليمي هي إحدى مجموعات الفيروسات التي ثبت أنها تسبب الأورام لدى البشر. تؤكد الدراسات الوبائية والفيروسية أن ما لا يقل عن 95% من جميع حالات سرطان الخلايا الحرشفية في عنق الرحم تحتوي على الحمض النووي لفيروس الورم الحليمي البشري. ولكن ليس فقط فيروسات الورم الحليمي لديها قدرة تحويلية ضد الخلايا الظهارية.
ترتبط فيروسات الهربس بعدد من أمراض الأورام وتعتبر عاملاً مساعداً في التسرطن، مما يؤدي إلى تطور خلل التنسج وسرطان عنق الرحم. من عائلة فيروسات الهربس الكبيرة، التي تضم أكثر من 100 فيروس متطابق أو متشابه في الشكل، 8 فقط تصيب البشر: أنواع HSV-1 و HSV-2، الفيروس النطاقي (فيروس الهربس من النوع 3)، فيروس ابشتاين بار (فيروس الهربس من النوع 4). ) ، الفيروس المضخم للخلايا (فيروس الهربس من النوع 5)، فيروس الهربس من النوع 6 هو العامل المسبب للطفح الجلدي المفاجئ، تم اكتشاف فيروس الهربس من النوع 7 في المرضى الذين يعانون من متلازمة التعب المزمن، HSV-8 متورط في حدوث ساركوما كابوسي. فيروسات الهربس لها انتروبية، أي. تؤثر على جميع الأعضاء والأنسجة تقريبًا. يمكن العثور على فيروسات HSV-2 وEBV وCMV في كثير من الأحيان أكثر من أنواع الهربس الأخرى في الجهاز البولي التناسلي البشري. هذا هو السبب في أن هذه الفيروسات هي الأكثر إثارة للاهتمام باعتبارها عوامل متآزرة في مسار الإصابة بفيروس الورم الحليمي البشري. يمكن أن يصل الهربس إلى حالة كامنة، وبالتالي يضمن النقل مدى الحياة. يحدث هذا بسبب دمج الحمض النووي للفيروس في الحمض النووي للخلية المضيفة (ما يسمى بالتكامل) أو من خلال تكوين إبسوم - وهو جزيء DNA خارج الصبغي للفيروس، يقع بشكل منفصل في الكاريوبلازم أو السيتوبلازم. من الخلية المصابة. في هذه الحالة، تكون فيروسات الهربس قادرة على الاستمرار لفترة طويلة في جسم الإنسان، ولكن مع انخفاض في الدفاع المناعي، يحدث إعادة التنشيط والتكاثر النشط للفيروس. من خلال الاندماج في بنية الحمض النووي البشري، يمكن لفيروسات الهربس أن تعمل كمولدات مطفرة، بما في ذلك. المواد المسرطنة. يعد تغيير نشاط بعض الجينات البشرية التي تتحكم في نمو الخلايا وانتشارها خاصية بالغة الأهمية بالنسبة لفيروسات الهربس، لأن ويضمن الانتشار المكثف غير المنضبط للخلايا المصابة تكاثرًا أكثر وضوحًا وفعالية للجزيئات الفيروسية. في الوقت نفسه، من المعروف أن فيروس الورم الحليمي البشري شديد التوجه نحو تكاثر مجموعات الخلايا ويصيب الخلايا الظهارية بشكل أكثر نشاطًا في هذه المرحلة.
وهكذا، فإن تفعيل فيروسات الهربس على الغشاء المخاطي للجهاز البولي التناسلي يؤدي إلى خلق الظروف المثالية لاختراق فيروس الورم الحليمي البشري في الخلايا الظهارية. مما سبق، يمكننا أن نستنتج أن المرضى الذين يعانون من حالات نقص المناعة الشديدة يشكلون مجموعة خطر للإصابة بفيروس الورم الحليمي البشري، وبالتالي فإن خطر الإصابة بخلل التنسج وسرطان عنق الرحم لدى هؤلاء المرضى أعلى بكثير. بادئ ذي بدء، تندرج النساء المصابات بفيروس نقص المناعة البشرية ضمن هذه المجموعة. يصاحب هذا المرض أضرار جسيمة في الجهاز المناعي، وبالتالي فإن إعادة تنشيط العدوى الهربسية ليس من غير المألوف بالنسبة لهؤلاء المرضى.
كان الغرض من دراستنا هو دراسة مدى انتشار فيروسات الهربس - HSV النوع 2، EBV وCMV في الجهاز البولي التناسلي للمرضى المصابين بفيروس نقص المناعة البشرية في مركز ليبيتسك للإيدز، وحدوث عدوى الهربس المشتركة مع فيروس الورم الحليمي البشري.
المواد والأساليب. تم إجراء الدراسات في المختبر السريري والمناعي التابع لمؤسسة الرعاية الصحية الحكومية "LOCPBS and IZ". للتحليل، تم أخذ قصاصات من الجهاز البولي التناسلي وفحصها بواسطة تفاعل البلمرة المتسلسل (PCR) لوجود الحمض النووي لفيروس الورم الحليمي البشري، ونمطه الوراثي وكميته، وحمض EBV DNA، وCMV، وHSV النوع 2.
بالنسبة للدراسة، استخدمنا أنظمة اختبار من NPF "DNA-technology"، موسكو - "CMV-gene"، "VEB-gene"، "HSV-gene"، NPF "Litekh"، موسكو - "Gerpol-2"، " مجمع Vipapol"، شركة ذات مسؤولية محدودة "InterlabService" معهد الأبحاث المركزي للإلكترونيات في Rospotrebnazor، موسكو - "AmliSens-VKR-screen-FL" و"AmpliSens-VKR-genotype-FL".
نتائج. أظهر تحليل انتشار فيروسات الهربس وفيروس الورم الحليمي البشري في الجهاز البولي التناسلي للمرضى المصابين بفيروس نقص المناعة البشرية أنه تم اكتشاف الحمض النووي EBV في 15.3% من النساء اللاتي تم فحصهن، والحمض النووي CMV في 13.7%، والحمض النووي HSV-2 في 1.3%. تم اكتشاف فيروس الورم الحليمي البشري في 18.3% من العينات.
قمنا بتحليل تفصيلي لـ 90 عينة إيجابية للحمض النووي لفيروس الورم الحليمي البشري. كنا مهتمين، في المقام الأول، بوجود عدوى مشتركة مع فيروسات الهربس - EBV، CMV وHSV-2. كما أظهرت الدراسة، في 20 (22.5%) حالة، تم العثور على فيروس الورم الحليمي البشري مع EBV، في 22 (24.7%) عينة، تم العثور على فيروس الورم الحليمي البشري مع CMV، تم اكتشاف مزيج HSV-2 وفيروس الورم الحليمي البشري فقط في 4 حالات و بلغت ما يزيد قليلاً عن 4%. تجدر الإشارة إلى أنه في 8 عينات تم اكتشاف الحمض النووي لثلاثة فيروسات - فيروس الورم الحليمي البشري، EBV وCMV. وفي 54 عينة بلغت (60%) تم اكتشاف فيروس الورم الحليمي البشري فقط.
وبالتالي، يمكن ملاحظة أن معدل اكتشاف فيروسات الهربس (EBV، CMV، HSV-2) مع عدوى فيروس الورم الحليمي البشري مجتمعة أعلى بكثير من معدل اكتشاف نفس العدوى الأحادية في النساء المصابات بفيروس نقص المناعة البشرية في الجهاز البولي التناسلي. لقد ثبت أن شدة الإصابة بفيروس الورم الحليمي البشري تعتمد على الوجود المتزامن لأنماط وراثية مختلفة من فيروس الورم الحليمي البشري وإصابة الخلايا الظهارية بالفيروس (كمية الحمض النووي الفيروسي).
كان الحمل الفيروسي (VL) لفيروس الورم الحليمي البشري في العينات التي تم تحليلها كما يلي: في 13 عينة، كان الحمل الفيروسي أقل من أو يساوي 3 لتر من نسخ فيروس الورم الحليمي البشري DNA لكل 105 خلايا ظهارية، وفي 12 عينة كان فيروس الورم الحليمي البشري أحادي العدوى وفقط في حالتين تم دمجهما مع عدوى CMV. يعتبر فيروس الورم الحليمي البشري (HPV VL) الذي يحتوي على أقل من 3 نسخ من الحمض النووي لفيروس الورم الحليمي البشري (HPV) في الممارسة السريرية بمثابة عدوى فيروس الورم الحليمي البشري العابرة وغير المهمة. في 29 عينة، تراوحت نسخ HPV VL من 3 إلى 5 لتر من نسخ الحمض النووي لفيروس الورم الحليمي البشري لكل 10 5 خلايا ظهارية. من بين هذه العينات، احتوت 12 عينة على الحمض النووي لفيروس الورم الحليمي البشري فقط، وفي 5 عينات، تم اكتشاف الحمض النووي لفيروس الورم الحليمي البشري مع حمض الهربس النووي. يعتبر تركيز فيروس الورم الحليمي البشري في 3 نسخ lg-5 lg مهمًا سريريًا - خطر الإصابة بخلل التنسج. في 48 عينة، كان فيروس الورم الحليمي البشري VL مرتفعًا جدًا - أكثر من 5 لتر من نسخ الحمض النووي لفيروس الورم الحليمي البشري لكل 10 5 خلايا ظهارية. جمعت 29 عينة من هذه المجموعة عدوى فيروس الورم الحليمي البشري مع فيروسات الهربس، وفي 19 عينة تم اكتشاف الحمض النووي لفيروس الورم الحليمي البشري فقط. يعتبر تركيز فيروس الورم الحليمي البشري الذي يزيد عن 5 نسخ من فيروس الورم الحليمي البشري خطرًا كبيرًا على إصابة المريض بخلل التنسج.
كان معدل انتشار الأنماط الجينية المختلفة بين مرضى فيروس الورم الحليمي البشري الإيجابي في مركز الإيدز كما يلي: النوع 16 - 25%، النوع 18 - 10%، النوع 31 - 22%، النوع 33 - 10%، النوع 35 - 17%، النوع 39 - 7%، النوع 45 - 8%، 51 النوع -1%، 52 النوع - 20%، 56 النوع - 5%، 58 النوع - 7%، 59 النوع -2%. بالإضافة إلى ذلك، تم اكتشاف أكثر من نمط جيني واحد في 44%.
الاستنتاجات. تشير النتائج التي تم الحصول عليها إلى الانتشار الواسع النطاق لعدوى فيروس الورم الحليمي البشري وفيروسات الهربس (EBV، CMV، HSV-2) في الجهاز البولي التناسلي للنساء المصابات بفيروس نقص المناعة البشرية. تؤكد الدراسات التي أجريت تكاثرًا أكثر نشاطًا لفيروس الورم الحليمي البشري في وجود عدوى مشتركة بفيروسات الهربس. على خلفية الإصابة بفيروس نقص المناعة البشرية، فإن فيروسات الهربس قادرة على تعزيز كبت المناعة، ومنع موت الخلايا المبرمج والتسبب في النشاط التكاثري للخلايا المصابة، مما يسهل بشكل كبير عملية الإصابة بعدوى فيروس الورم الحليمي البشري، مما يزيد بشكل كبير من خطر الإصابة بخلل التنسج وسرطان عنق الرحم لدى المرضى مع الإصابة بفيروس نقص المناعة البشرية. من المستحسن إجراء دراسة شاملة للجهاز البولي التناسلي لفيروس الورم الحليمي البشري وفيروسات الهربس لدى النساء اللاتي يعانين من حالات تثبيط المناعة، لأن له قيمة وقائية عالية.
الأدب
- كيسيليف في آي، كيسيليف أوي. فيروسات الورم الحليمي البشري في تطور سرطان عنق الرحم - S.-Pb.-M.، 2008.
- مازورينكو ن. دور فيروسات الورم الحليمي في تسرطن عنق الرحم // علم الأورام الحديث-2009.1.-P.7-10.
- Gurtsevich V. E.، Afanasyeva T. A. جينات عدوى Epstein-Barr الكامنة (EBV) ودورها في حدوث الأورام // المجلة الروسية<ВИЧ/СПИД и родственные проблемы>. 1998; ط2، رقم 1: 68-75.
- Lekstron-Himes J. A.، Dale J. K.، Kingma D. W. المرض الدوري المرتبط بعدوى فيروس Epstein-Barr // Clin. إنفيكت.2009. ديس. يناير 22(1): 22-27.
فيروس الورم الحليمي البشري (HPV) أو فيروس الورم الحليمي البشري (HPV) هو العدوى الأكثر انتشارا بين الناس، ويسبب أمراض الجلد والأغشية المخاطية (الثآليل)، ويمثلها أكثر من 120 نوعا من الفيروسات، ويرتبط بشكل مباشر بالأمراض الحميدة والسرطانية. الأمراض الخبيثة. طرق انتقال العدوى الأكثر شيوعًا: الاتصال الجنسي والمنزلي.
تم العثور على الإشارات الأولى للثآليل في أطروحات أطباء اليونان القديمة في القرن الأول قبل الميلاد. وكانوا يطلق عليهم "التين" لتشابههم الخارجي.
فيروسات الورم الحليمي هي فيروسات تحتوي على الحمض النووي وتتميز بتلف الخلايا القاعدية للبشرة، أو أعمق طبقة من الجلد أو الغشاء المخاطي. تتحلل الخلايا المصابة بالفيروس وتنقسم بنشاط ونتيجة لذلك يتشكل الورم الحليمي (من الحليمة اللاتينية - الحلمة واليونانية أوما - الورم).
حاليا، بفضل تطور علم الفيروسات، هناك أكثر من 120 نوعا من فيروسات الورم الحليمي البشري معروفة. كل واحد منهم لديه تسمية رقمية، والتي تم تخصيصها بالترتيب الزمني لاكتشافها.
حاليًا، يتم وصف 70 نوعًا من فيروس الورم الحليمي بتفاصيل كافية. لقد ثبت أن فيروسات الورم الحليمي البشري لها خصائص نسيجية مميزة لكل نوع. وهذا يعني أن كل نوع يؤثر على نسيج معين.
على سبيل المثال، فيروس الورم الحليمي البشري من النوع 1 يسبب الثآليل الأخمصية، فيروس الورم الحليمي البشري من النوع 2 يسبب ظهور الثآليل الشائعة على الجلد (الثآليل الشائعة)، فيروس الورم الحليمي البشري من النوع 3 يسبب الثآليل المسطحة، إلخ. (اقرأ عن الثآليل على اليدين والقدمين والجلد)
ونتيجة للبحث في عام 1994، تم تحديد ما يقرب من 34 نوعا من فيروس الورم الحليمي البشري، والتي تسبب تكوين الثآليل على الغشاء المخاطي والجلد في الأعضاء التناسلية، في العجان والشرج. والتي يتم تضمينها أيضًا في مجموعة العدوى الحليمية التناسلية مع طريق نموذجي للانتقال عن طريق الاتصال الجنسي. (اقرأ عن الثآليل على الأعضاء التناسلية أو الثآليل التناسلية)
تنقسم فيروسات الورم الحليمي وفقًا لدرجة احتمالية الإصابة بالسرطان (الورم الخبيث)، إلى فيروسات ذات مخاطر عالية ومتوسطة ومنخفضة للتسبب في الأورام. على سبيل المثال، يمكن أن يسبب فيروس الورم الحليمي البشري من النوع 6 و11 ورمًا لقميًا تناسليًا وهو ليس ورمًا سرطانيًا، ولكنه يمكن أن يؤدي إلى ورم لقمي عملاق.
وفي الوقت نفسه، يمكن أن يؤدي النوعان 16 و18 من فيروس الورم الحليمي البشري إلى الإصابة بسرطان عنق الرحم وسرطان الفرج لدى النساء وسرطان القضيب لدى الرجال. تعد عدوى فيروس الورم الحليمي البشري عاملاً إلزاميًا في تطور معظم حالات سرطان عنق الرحم، ولكنها ليست كافية - من الضروري أيضًا مشاركة العوامل المرتبطة: نقص المناعة، والتدخين، وعدم التوازن الهرموني وغيرها.
أحد العوامل الخطيرة لتشكيل الأورام هو العدوى الانتهازية المصاحبة، على سبيل المثال، فيروس الهربس البسيط، المشعرة، الميكوبلازما، الكلاميديا، المكورات البنية وغيرها من مسببات الأمراض المنقولة جنسيا.
تم اكتشاف مزيج من عدوى فيروس الورم الحليمي البشري وإصابتين في المتوسط في 33.3٪، مع ثلاثة في 46.2٪، مع أربعة في 20.5٪ من الحالات. وفقًا للعديد من الدراسات، فإن مزيج فيروس الورم الحليمي مع الهربس التناسلي، وعدوى الفيروس المضخم للخلايا، وداء المشعرات يخلق ظروفًا لتحفيز تطور سرطان عنق الرحم الغازي.
يرتبط وجود مرض السيلان بالتغيرات الورمية في منطقة الفرج. تساهم الكلاميديا والتريكوموناس في انحطاط الأنسجة في منطقة عنق الرحم، ويمكن أيضًا أن تكون بمثابة نوع من الحاضنة التي يمكن أن يبقى فيها الفيروس لمدة تصل إلى عدة أسابيع وأشهر. إن مثل هذا "الكومنولث" من العدوى يشكل خطورة على البشر، حيث أن خطر الإصابة بالسرطان يتضاعف.
فيروس الورم الحليمي البشري هو عدوى تنتقل عن طريق الاتصال ويمكن أن تنتقل العدوى عن طريق الاتصال المنزلي أو الجنسي. ويأتي الخطر من الأشكال التناسلية للفيروس، والتي تنتقل أثناء العلاقة الجنسية.
أسباب الإصابة بفيروس الورم الحليمي وطرق الإصابة به
الورم الحليمي والهربس من الأمراض الفيروسية التي لها صورة سريرية مماثلة وتتطور لأسباب مماثلة. ووفقا للإحصاءات، فإن ما يصل إلى 90٪ من البالغين مصابون بأحد الأمراض أو كليهما، في حين لا يصاب الجميع بشكل نشط من المرض. كيفية التمييز بين الهربس البسيط (HSV) وفيروس الورم الحليمي البشري (HPV)؟
السمة الرئيسية التي تختلف بها الأمراض هي طريقة العدوى. ينتشر الأول عن طريق الرذاذ المحمول جوا، والثاني عن طريق ملامسة الجلد. في هذه الحالة، يجب أن يكون المرض في شكل نشط. ماذا يعني ذلك؟
في معظم الأحيان، يختبئ العامل المسبب للهربس أو الورم الحليمي في أماكن نائية من جسم الإنسان: يوجد فيروس HSV-1 (البسيط) في الدماغ، والأعضاء التناسلية - في العجز، وفيروس الورم الحليمي البشري - في الغشاء المخاطي للأعضاء التناسلية. .
وزارة الصحة في الاتحاد الروسي: يعد فيروس الورم الحليمي أحد أكثر الفيروسات المسببة للسرطان. الورم الحليمي يمكن أن يصبح سرطان الجلد - سرطان الجلد!
وبالتالي، فإن الفرق الكبير بين الأمراض هو أنه حتى الأطفال الصغار يمكن أن يصابوا بالهربس. ينتشر فيروس الورم الحليمي في أغلب الأحيان عن طريق الاتصال الجنسي، حيث أن الطفح الجلدي يتركز بشكل رئيسي في منطقة الأعضاء التناسلية.
علاوة على ذلك، فإن وجود أحد الأمراض لا يؤثر بأي شكل من الأشكال على عدوى الآخر - فيروس الورم الحليمي البشري لا يسبب الهربس والعكس صحيح. هذان فيروسان مختلفان يظهران لأسباب مماثلة - بسبب ضعف المناعة، والإجهاد، والإرهاق، والتدخين، وما إلى ذلك.
هناك فرق معروف بين البكتيريا والفيروسات.
ويتكون ذلك من حقيقة أن الغزو البكتيري، كما رأينا أعلاه، ليس من السهل دائمًا إيقافه. ومع ذلك، إذا نجحنا في ذلك، فلن يبقى أي أثر لهذا الحادث في الجسم. أنت لا تطور حتى مناعة ضد البكتيريا.
وفي الوقت نفسه، يتمتع الفيروس بالقدرة على تشابك أجزاء من الحمض النووي الخاص به في الحمض النووي للخلايا الملتقطة. ومن خلال هذه الآلية، يتعلم جهاز المناعة في الجسم التعرف على الفيروسات ومهاجمتها.
وبفضله تنتقل مناعة الأم إلى الطفل أثناء النمو داخل الرحم. في النهاية، نظرًا لحقيقة أن جسمنا يجمع معلومات حول الالتهابات الفيروسية السابقة، فإننا نكتسب مناعة ضد أمراض الماضي.
ومع ذلك، بناءً على سلوك الفيروس في الجسم، يمكن للمرء أن يشك في أن لديه قدرة على إحداث طفرات. إن القدرة على تغيير الحمض النووي للخلية أمر خطير بما يكفي للحديث عن تسبب الفيروسات في الإصابة بالسرطان.
بعد كل شيء، الخلية الخبيثة هي في الواقع خلية معدلة من الجسم. فقط الخلية التي تتعطل فيها عملية الانقسام وموت الخلايا. إنها متحولة. وربما كانت التغييرات التي أدخلها الفيروس على كود الحمض النووي الخاص بها هي التي تسببت في تحولها من طبيعية إلى خبيثة.
بالإضافة إلى ذلك، نحن نعلم أن الفيروسات تتحور في كثير من الأحيان. في كل مرة نمرض فيها بسلالة جديدة من الأنفلونزا، من وقت لآخر تندلع أوبئة جدري الماء المتغيرة في العالم، ويموت الكثير من الناس بسبب أمراض كانت تعتبر في السابق غير ضارة.
وبالتالي، ينبغي التعرف على العدوى الفيروسية مسبقًا على أنها شديدة الطفرات. وحقيقة أنه قد يستهدف، من بين أمور أخرى، الأورام الخبيثة في الخلايا المصابة. في الوقت الحالي، يُعتقد أن الخطر الخاص للإصابة بالأورام الحليمية التناسلية والهربس هو خطر الإصابة بسرطان عنق الرحم لاحقًا.
يتم التعبير عنها من خلال الطفح الجلدي المؤلم على الأعضاء التناسلية. وهناك خطر انتقال هذا المرض إلى المولود الجديد، خاصة أثناء الولادة.
في الأطفال حديثي الولادة، يمكن أن يسبب الهربس التناسلي مضاعفات خطيرة. لذلك، من المهم بشكل خاص أن تخبر طبيب أمراض النساء الخاص بك عن أدنى إزعاج، حتى لو كنت لا تعتقد أنك مصاب بالهربس التناسلي.
يجب أن تكون النساء الحوامل المصابات بهذا الفيروس تحت إشراف طبي دقيق. في الواقع، في حالة تفشي الهربس، هناك خطر كبير لإصابة الطفل من الأم عن طريق مجرى الدم إذا كانت العدوى أولية أو من خلال قناة الولادة إذا كان هناك تفشي جديد أثناء الحمل.
في هذه الحالة، يصاب الطفل أثناء الولادة، ولكن ربما أيضًا قبل الولادة: يكون الجنين محميًا بواسطة الكيس السلوي، الذي يعزله تمامًا، ولكنه غالبًا ما يتشقق في نهاية الحمل ولا يعد بمثابة حاجز وقائي.
إذا كانت المرأة الحامل تعاني من الهربس التناسلي، فإن مجموعة من أطباء التوليد وأطباء الأطفال يناقشون إمكانية إجراء عملية قيصرية ومواصلة علاج المولود قبل الولادة.
في الواقع، نحن نعرف بالفعل كل الأشياء الأكثر أهمية عنها تقريبًا. وتنتقل هذه الفيروسات عن طريق الاتصال الجنسي. يمكنك الإصابة بالورم الحليمي في المنزل وأثناء التطور داخل الرحم. هذه الأمراض غير قابلة للشفاء. من الممكن فقط تخفيف أعراض تفاقم الهربس وإبطاء انتشار الأورام اللقمية.
في عام 2006، بدأت الولايات المتحدة الإنتاج الضخم لنوعين من اللقاح الأول ضد فيروس الورم الحليمي البشري. أحدهما يسمى “جارداسيل” ويشكل مناعة ضد أربع سلالات من الفيروس.
أما النوع الثاني، والذي يتم إنتاجه تحت اسم "Cervarix"، فهو يقوم بالتحصين فقط ضد سلالتين مسببتين للسرطان والأكثر شيوعًا. ويتم إجراء هذه التطعيمات والأدوية في ثلاث زيارات. وهذا الإجراء يوفر مناعة ضد الأنواع المعلنة من الثآليل التناسلية لمدة 6 سنوات قادمة.
بالمعنى الدقيق للكلمة، ينبغي ذكر هذه الأدوية في الفقرة التالية - المخصصة لعلاج هذه الأمراض. لكن الحقيقة هي أنه في الوقت الحالي لا يمكننا التوصية باستخدام Gardasil وCervarix.
هناك طرق مختلفة للإصابة بالفيروس. وترتبط جميعها بالتلامس بين شخص مريض وشخص سليم (التلامس الجسدي، الأشياء المشتركة، ملامسة الأسطح المخاطية أثناء التقبيل والجماع)، بينما يتم تحديد إمكانية الإصابة بعاملين: نشاط الجهاز المناعي وقدرة الفيروس على الالتصاق بالخلايا البشرية.
أما بالنسبة للثآليل الشائعة، فإن احتمالية انتقالها تتحدد حسب حالة المناعة. غالبًا ما تكون موضعية على الأصابع ، لأننا بأيدينا نمسك بأشياء مختلفة من الحياة اليومية الشائعة (مقابض الأبواب في المؤسسات العامة ، في وسائل النقل).
لكي تصاب بالثآليل الجلدية بأنواعها، يجب أن يكون هناك شق في جلد شخص آخر. يدخل فيروس الورم الحليمي البشري الدم من خلال الجروح والأظافر والشقوق وغيرها من الانتهاكات لسلامة الجلد.
هام: وجود الثآليل يشير إلى انخفاض المناعة الخلوية.
المسببات
تنتمي فيروسات الورم الحليمي إلى عائلة الفيروسات البابوية. إنهم قادرون على إصابة جميع الفقاريات تقريبًا. الفيروسات (أو خلايا الفيروس) ليس لها غلاف، ويتراوح قطرها من 50 إلى 55 نانومتر. يتم حفظ الفيروس جيدًا عند درجات حرارة تصل إلى 50 درجة مئوية لمدة نصف ساعة وهو مقاوم لإثيرات الكحول.
الهربس والورم الحليمي: أوجه التشابه والاختلاف والأسباب والعلاقات
تعد الفيروسات من أكثر أشكال الحياة إثارة للجدل على الأرض. ولا تزال هناك مناقشات حول ما إذا كان ينبغي اعتبارها كائنات حية أم لا. وبينما يتجادل الناس حول هذا الأمر، تنتشر الفيروسات بشكل مطرد وتصيب البشرية.
من بين جميع الأمراض الفيروسية البشرية، تخلق التهابات الجهاز البولي التناسلي مشاكل كبيرة للمرضى والأطباء، والتي لا يبدو أن المظاهر الخارجية تشكل تهديدا للحياة، ولكنها تقلل بشكل كبير من جودتها.
الخصائص العامة
دعونا نلقي نظرة على مرضين شائعين إلى حد ما: الهربس البولي التناسلي والورم اللقمي. ولنلاحظ على الفور أن كلا المرضين سببهما فيروسات، لكنهما مختلفان تماما. وهي تختلف عن بعضها البعض في نواح كثيرة:
- هيكل العامل الممرض.
- آلية تكاثر وانتشار الفيروس.
- المظاهر الخارجية.
- طرق العلاج.
- تنبؤ بالمناخ.
ربما ما يوحدهم هو مسار المرض. كل من الهربس والأورام اللقمية عرضة لمسار مزمن ومنتكس وفترات التفاقم تسبب الكثير من المتاعب للشخص المصاب.
مسببات الأمراض
وهذا ما يسميه الأطباء جميع الكائنات الحية الدقيقة التي تسبب أي التهابات في الكائنات الحية. ما هي أوجه التشابه والاختلاف بين مسببات الأمراض التي تسبب الأورام اللقمية والطفح الجلدي الهربسي؟
ينتقل نوعان شائعان جدًا من العدوى الفيروسية عن طريق ممارسة الجنس دون وقاية: فيروس الورم الحليمي البشري وفيروس الهربس البسيط. يميل بعض الخبراء إلى اعتبار فيروس الورم الحليمي وفيروس الهربس مترادفين، ولكن في الواقع لديهم اختلافات أكثر من أوجه التشابه.
ما هي أنواع فيروس الورم الحليمي البشري التي يمكن أن تسبب السرطان؟
عدوى فيروس الورم الحليمي البشري، مثل الهربس التناسلي وفيروس نقص المناعة البشرية/الإيدز، هي عدوى فيروسية تنتقل عن طريق الاتصال الجنسي. لا يوجد في الطب اليوم دواء يمكنه إزالة فيروس الورم الحليمي من جسم الإنسان، مما يعطي الأطباء الحق في القول بأن هذا المرض غير قابل للشفاء. ومع ذلك، هناك أدوية وطرق يمكنها إزالة الأورام الحليمية.
حاليًا، هناك أكثر من 70 نوعًا معروفًا من فيروس الورم الحليمي البشري.
الفيروسات 6، 11، 42، 43 و 44 هي سبب الثآليل التناسلية في الفرج والعجان وعنق الرحم، وكذلك الورم الحليمي التنفسي.
الثآليل التناسلية معروفة منذ العصور القديمة. أطلق عليه المعالجون في اليونان القديمة اسم "الأورام اللقمية" أو الثآليل التناسلية. لقد تعلموا اكتشاف فيروس الورم الحليمي البشري في أواخر الستينيات من هذا القرن بعد اكتشاف المجهر الإلكتروني.
ومنذ الفترة نفسها، كان هناك انتشار لا يمكن السيطرة عليه للمرض في جميع أنحاء الكوكب. في منتصف السبعينيات، اعتقد علماء الطب أن ما يقرب من 1.2٪ من سكان العالم مصابون بفيروس الورم الحليمي البشري. تشير أحدث البيانات إلى أن كل 6 من أبناء الأرض مصابون بفيروس الورم الحليمي.
يبدأ كل شيء بالاتصال الجنسي مع حامل الفيروس - بضع دقائق من المتعة الحسية و... بعد بضعة أشهر، تنمو الثآليل البيضاء الصغيرة الناعمة على ساق رفيع على الجلد الحساس والحساس للأعضاء التناسلية الأنثوية: الشفرين، المهبل، عنق الرحم، حول الفتحة الخارجية للإحليل أو فتحة الشرج (كل هذا يتوقف على البراعة في الاتصال الجنسي الحميم). هزار).
بالإضافة إلى ذلك، تعاني النساء من إفرازات بيضاء - إفرازات مائية من الجهاز التناسلي، والتي تتميز برائحة كريهة.
الجنس الأقوى أقل عرضة للمعاناة من الثآليل. كقاعدة عامة، يكون المرض بدون أعراض لدى الرجال، وفقط في حالة ضعف المناعة، تتناثر الثآليل بكثافة على الجذع ورأس "المكبس" الذكر، وأحيانًا الخصيتين وجلد العجان.
يمر المزيد من الوقت وتنمو الثآليل الرقيقة والبريئة، وتتحول إلى تكوينات تشبه مظهر مشط الديك أو القرنبيط. يؤدي تحويل الأورام الغدية إلى تعقيد حياة المريض إلى حد كبير: فهي تتداخل مع المشي، وتنقطع أثناء ممارسة الحب، مما يسبب الألم والنزيف، وإلى حد ما، تعقيد الحياة الجنسية.
ومن ثم يأتي المريض إلى الطبيب الذي يصف له الحبوب و"الحقن" التي تقوي جهاز المناعة أو يحرق هذه التكوينات بأشعة الليزر أو النيتروجين السائل. بعد هذا العلاج، لا يوجد أي أثر للثآليل.
طرق تشخيص وعلاج عدوى فيروس الورم الحليمي البشري: تخفيف سريع وغير مؤلم من الأمراض المزعجة. مشاورات الخبراء والمواعيد عبر الإنترنت.
التعقيدات: إذا كان وجودنا منظمًا بشكل بسيط جدًا، كما ترى، فلن يستحق العيش! وبالتالي، تستمر ملحمة الثآليل التناسلية. عندما تتمزق الثآليل، قد يحدث نزيف. لا يمكن للمرضى أن يمارسوا النشاط الجنسي بسبب... إنهم منزعجون من الثآليل.
يمكن أن تساهم الأنواع الفرعية من الفيروسات 16 و18 في الإصابة بالثآليل التناسلية. يحدث هذا دون أن يلاحظه أحد، ورم عنق الرحم لا يظهر نفسه في الوقت الحالي. وتذهب نسائنا الأعزاء إلى طبيب الأورام في مرحلة متقدمة من المرض وغالبًا ما "يحترقن" من السرطان خلال سنة أو سنتين.
الاستطراد الغنائي: يؤلمني أن أرى مدى أمية النساء الروسيات فيما يتعلق بعمل أعضائهن التناسلية. لنفترض أنني أستطيع أن أفهم نساء القوقاز، حيث يحد الدين والثقافة عمدا من المعرفة الجنسية للمرأة، ولكن السيدات من المناطق الوسطى من روسيا؟
من الصعب بالنسبة لي، كممثل للجنس الأقوى، أن أفهم نفسية المرأة التي تذهب إلى الطبيب عندما لم تعد قادرة على تحمله: يتفكك الورم أو تصبح الحياة الجنسية مستحيلة بسبب الأورام اللقمية، سيكون الطبيب سعيد بالمساعدة، لكنه لم يعد قادرًا على المساعدة.
أنا لا أفهم الرجال الذين، عندما يرون أن صحة نسائهم ليست في محلها، لا يصرون حتى على فحص حبيبتهم. هناك حالات صحيحة ومعاكسة عندما لا ترغب المرأة، بعد اكتشاف بعض الأمراض، في فحصها، في إشارة إلى حقيقة أنها تخشى النتائج المحتملة. كم منكم تزور طبيب أمراض النساء مرة كل ستة أشهر وتجري الفحوصات المناسبة؟
يشهد الخبراء الأمريكيون أنه أثناء ممارسة الجنس عن طريق الفم مع مريض مصاب بالثآليل التناسلية، يمكن أن تتأثر الحبال الصوتية والحنجرة ويمكن أن يحدث الورم الحليمي التنفسي.
الحمل: خلال فترة الحمل، تنخفض مناعة المرأة من الناحية الفسيولوجية، مما قد يكون عاملاً مثيراً لتكوين الثآليل التناسلية لدى النساء المصابات سابقاً بفيروس الورم الحليمي البشري.
إذا كانت المرأة مصابة بالثآليل التناسلية على الجهاز التناسلي أثناء الحمل والولادة، فقد يصاب الطفل أثناء الولادة بالتطور اللاحق للورم الحليمي التنفسي، أي. تنمو الثآليل التناسلية على الحبال الصوتية وفي تجويف الأنف.
يجب أن تلد المرأة ذات المظاهر النشطة في قسم التوليد (الملاحظة) الثاني. اعتمادا على موقع وعدد الأورام اللقمية، قد يوصي الطبيب إما بالولادة عن طريق العملية القيصرية أو الولادة المهبلية مع تطهير قناة الولادة باستخدام البوليفيدون اليود.
التشخيص: كشط المنطقة المصابة بحثًا عن فيروس الورم الحليمي البشري باستخدام PCR أو الفحص الخلوي.
يجب تمييز الأورام الحليمية الموجودة على القضيب عن الشعرات الحليمية التناسلية - حطاطات لؤلؤية (لؤلؤية) من القضيب. هذه الحليمات الظهارية، التي تؤطر قاعدة الرأس، هي تكوين تشريحي طبيعي ولا تحتاج إلى الإزالة.
تحدث في وقت البلوغ، وبحلول نهاية البلوغ يمكن أن تختفي من تلقاء نفسها. وفقًا لموقع الويب http://www.venuro.info/، تتميز لؤلؤة القضيب المصنوعة من عرق اللؤلؤ بوجود عقيدات كثيفة متقاربة (حطاطات) من نفس الحجم (عادة عدة مم) مع سطح لامع لامع، تذكرنا باللؤلؤ (ومن هنا الاسم).
العلاج: تدمير الأورام اللقمية بالليزر أو النيتروجين السائل، وهو علاج يقوي جهاز المناعة. هناك أدوية خاصة لعلاج الثآليل التناسلية: Solcoderm من Solco Basel.
الدواء عبارة عن محلول من الأحماض العضوية ونترات النحاس في حامض النيتريك. مصممة للاستخدام في الهواء الطلق. Solcoderm له تأثير الكي. تتخثر الأحماض التي يتكون منها الدواء (تتخثر) عند ملامستها لبروتينات نمو الورم الحليمي، يليها تحنيطها.
الدواء الثاني هو جهاز مناعي محلي - Aldara (imiquimod). الدارا هو معدل الاستجابة البيولوجية الذي يحفز إفراز الإنترفيرون وعامل نخر الورم. Imiquimod متاح على شكل كريم بنسبة 3%.
لا تستخدم الأدوية المذكورة أعلاه أثناء الحمل.
وقاية:
- تجنب الاتصال الجنسي العرضي وممارسة الجنس عن طريق الفم مع الغرباء؛
- استخدام الواقي الذكري؛
- بعد ساعتين من الجماع، قم بغسل الأعضاء التناسلية والعانة والفخذين الداخليين بمحلول البيتادين. يمكن للنساء استخدام البيتادين في التحاميل مباشرة بعد الجماع الجنسي واستخدام المرحاض على الأعضاء التناسلية.
في حالة الورم اللقمي، بالإضافة إلى العلاج، هناك حاجة إلى مراقبة مستمرة من قبل طبيب أمراض النساء والتوليد: الفحص مرة واحدة كل 6 أشهر، مسحات لعلم الأورام مرة واحدة في السنة.
إيفان يوريفيتش كوكوتكين، طبيب أمراض النساء والتوليد
تحدث عبارة فيروس الورم الحليمي البشري أو فيروس الورم الحليمي البشري في كثير من الأحيان ويعتقد بعض الناس أن الإصابة بهذه الكائنات الحية الدقيقة تؤدي إلى ظهور الأورام الحليمية فقط على الجسم.
ولكن ليس كل شيء ورديًا جدًا، فالإصابة بفيروس الورم الحليمي البشري تؤدي أحيانًا إلى تطور مرض خطير إلى حد ما - السرطان. من الممكن تخمين كيفية تصرف العدوى في الجسم، ولكن فقط من خلال معرفة نوع فيروس الورم الحليمي.
لقد جعلت الأبحاث التي أجريت على مدى العقود الماضية من الممكن إثبات أن فيروس الورم الحليمي البشري ينتقل فقط من شخص إلى آخر، ويمكن أن يكون حاملاً للعدوى أو مريضًا يعاني من علامات سريرية واضحة للورم الحليمي.
ثبت أن فيروس الورم الحليمي ينقسم إلى أنواع، وهناك أكثر من مائة منهم. اعتمادا على نوع الفيروس الذي دخل الجسم، ستحدث جميع التغييرات الخارجية والداخلية في المستقبل.
لقد أتاح تقسيم فيروس الورم الحليمي البشري إلى أنواع إمكانية تطوير أساليب علاجية للمرضى الذين لديهم كائنات دقيقة تم اكتشافها من خلال الاختبار.
صور لأنواع مختلفة من الأورام الحليمية
عليك أن تعلم أن الإصابة بنوع واحد من فيروس الورم الحليمي لا يضمن إصابة الجسم بأنواع فرعية أخرى. أي أنه يمكن لأي شخص أن يكون حاملاً لعدة أنواع من فيروس الورم الحليمي البشري في نفس الوقت، وقد لا يشكل بعضها أي خطر، والبعض الآخر يزيد من احتمالية الإصابة بالسرطان.
وينتقل الفيروس بعدة طرق، أهمها الجنس. تكون العدوى ممكنة عندما يستخدم عدة أشخاص نفس المنشفة أو ماكينة الحلاقة أو المقص. يمكن أن ينتقل العامل الممرض من المرأة التي تلد طفلها، كما أن هناك خطر الإصابة بالعدوى الذاتية، أي نقل الفيروس من جزء من الجسم إلى جزء آخر.
الكائنات الحية الدقيقة مجهرية للغاية بحيث تخترق بسهولة أدنى شقوق في الجلد وسحجات وخدوش. ووفقا لأحدث البيانات، فإن ما يصل إلى 90 في المائة من مجموع سكان الكوكب مصابون بأنواع مختلفة من الفيروس.
لا يصبح الفيروس نشطًا دائمًا على الفور. أي أنه يمكن أن يبقى في الجسم لفترة طويلة في حالة "النوم"، والتي يخرج منها عدد من العوامل المثيرة.
تصنيف الأورام هو تقسيم لأنواع الفيروسات التي تأخذ في الاعتبار احتمالية الإصابة بالسرطان اعتمادًا على النوع الفرعي. في المجموع، يتم استخدام التقسيم في الطب العملي إلى ثلاث مجموعات.
كيف يتطور الفيروس
يمكن أن تستغرق الفترة بين الإصابة وظهور العدوى ما يصل إلى ستة أشهر. ولذلك، قد يكون من الصعب في بعض الأحيان معرفة من أين ومن تم الحصول على العدوى.
وبعد دخوله إلى الأغشية المخاطية، يغزو الفيروس خلايا الجسم ويدمج الحمض النووي الخاص به في الحمض النووي للخلية البشرية. ثم يكتسب القدرة على التكاثر. تصبح الخلايا المصابة مصادر للفيروسات الجديدة التي تصيب الخلايا السليمة المجاورة (تندمج في الحمض النووي الخاص بها وتنتج فيروسات جديدة).
الأمراض الفيروسية التي تصيب الأعضاء التناسلية الأنثوية. (فيروس الهربس البسيط، فيروس الورم الحليمي، الفيروس المضخم للخلايا). عيادة. التشخيص. علاج
الفيروس المضخم للخلايا هو مرض فيروسي يؤثر على الغدد اللعابية والرحم وعنق الرحم. في أغلب الأحيان، ينتقل المرض عن طريق الاتصال - أثناء الاتصال الجنسي والتقبيل، ولكن في بعض الأحيان يمكن أن تحدث العدوى عن طريق نقل الدم وزرع الأعضاء والحمل والولادة والرضاعة الطبيعية.
إذا ظهر الفيروس المضخم للخلايا في شكل التهاب في الجهاز البولي التناسلي، لوحظ التهاب في الأعضاء التناسلية الداخلية، وتآكل عنق الرحم، والمهبل، والمبيضين. تشكو النساء من ألم في أسفل البطن وإفرازات مهبلية زرقاء وبيضاء.
يعتمد تشخيص الفيروس المضخم للخلايا على تحليل الحمض النووي، وكذلك فحص الدم واللعاب وإفرازات عنق الرحم. يؤخذ السائل الأمنيوسي من النساء الحوامل لتحليله.
لسوء الحظ، فإن علاج الفيروس المضخم للخلايا، حتى مع المستوى الحديث للتطور الطبي، لا يتخلص تماما من المرض. إذا كان المرض بدون أعراض ولا توجد اضطرابات في جهاز المناعة، فلا يتم العلاج على الإطلاق.
فيروس الورم الحليمي البشري (HPV، أو HPV - فيروس الورم الحليمي البشري) هو فيروس واسع الانتشار يسبب مجموعة متنوعة من الأمراض لدى كل من النساء والرجال.
يوجد الآن حوالي 100 نوع مختلف من فيروس الورم الحليمي البشري، منها 80 نوعًا هي الأكثر دراسة. يمكن لأنواع مختلفة من الفيروس أن تسبب أمراضًا مختلفة (انظر جدول أنواع فيروس الورم الحليمي البشري).
ما يقرب من 30 نوعا تسبب ضررا للأعضاء التناسلية الأنثوية.
وأخطرها أنواع فيروسات الورم الحليمي ذات خطر الإصابة بالسرطان بشكل كبير - أي. الفيروسات التي لها القدرة الأكبر على التسبب بسرطان الأعضاء التناسلية، وخاصة سرطان عنق الرحم. وتشمل هذه الفيروسات أنواع فيروس الورم الحليمي البشري 16، 18، 31، 33، 35، 39، 45، 51 و52.
التشخيص: اختبارات فيروس الورم الحليمي البشري - PCR ومسحة بابانيكولاو (تغيرات سابقة للتسرطن أو سرطانية في الظهارة).
أهم مظاهر عدوى فيروس الورم الحليمي البشري لدى النساء هي الأورام التناسلية والمسطحة، وخلل التنسج (مسببات السرطان) وسرطان عنق الرحم.
يعد فيروس الورم الحليمي البشري ثاني أكثر أنواع العدوى الفيروسية شيوعًا في منطقة الأعضاء التناسلية الأنثوية (بعد الهربس التناسلي).
توجد فيروسات الورم الحليمي في حوالي 70٪ من النساء. تحدث مظاهر مختلفة لعدوى فيروس الورم الحليمي البشري في حوالي 50٪ من الأفراد المصابين. ينتقل فيروس الورم الحليمي البشري عن طريق الاتصال الجنسي وعن طريق الاتصال المنزلي بالجلد والأغشية المخاطية للشخص المصاب.
في وجود الثآليل التناسلية، فإن احتمال الإصابة يقترب من 100٪. إن استخدام الواقي الذكري لا يمنع دائمًا العدوى، ولكنه يقلل من احتمالية حدوث العدوى عند الإصابة بالعدوى.
الثآليل التناسلية (أو كما يطلق عليها أيضًا الثآليل التناسلية) عبارة عن نمو حليمي بلون اللحم أو اللون الوردي والأحمر على الجلد والأغشية المخاطية للأعضاء التناسلية. يمكن العثور عليها إما بشكل فردي (في الشكل يتم مقارنتها بقرص الديوك) أو معًا (في هذه الحالة تشبه كرنب البحر).
غالبا ما تكون موجودة على جلد الأعضاء التناسلية الخارجية، حول فتحة الشرج، والفتحة الخارجية للإحليل، على الغشاء المخاطي للمهبل وعنق الرحم. تتميز الثآليل التناسلية بقدرة معتدلة على توليد الأورام (القدرة على التحول إلى سرطان).
ومع ذلك، يجب إزالتها ليس فقط لأسباب تجميلية، ولكن أيضًا لتقليل خطر الإصابة بسرطان عنق الرحم ومنع إصابة شريكك (شركائك) بالعدوى. تتم إزالة الثآليل التناسلية الصغيرة باستخدام الليزر أو المواد الكيميائية الخاصة ("الكي") أو النيتروجين السائل (التدمير بالتبريد) أو التيار الكهربائي الضعيف (التخثير الحراري).
تختلف الأورام اللقمية المسطحة عن الأورام اللقمية التناسلية في شكلها (لا تبرز فوق سطح الغشاء المخاطي) ولها إمكانات أكبر بكثير للإصابة بالسرطان.
لذلك، في حالة وجود أورام لقمية مسطحة، تتم الإشارة إلى التنظير المهبلي والخزعة (فحص قطعة من الأنسجة تحت المجهر). في أغلب الأحيان، توجد الأورام اللقمية المسطحة على الغشاء المخاطي لعنق الرحم والمهبل.
إذا لم يتم الكشف عن خلل التنسج في الخزعة، تتم إزالة مساحة صغيرة فقط من الأنسجة المحيطة بالورم اللقمي. إذا تم الكشف عن خلل التنسج، تتم إزالة مساحة أكبر من الأنسجة.
العلاج: بالنسبة لعدوى فيروس الورم الحليمي البشري في الأعضاء التناسلية، يمكن للطبيب فقط أن يصف العلاج. في هذه الحالة، من الضروري فحص وعلاج الشريك الجنسي للمريض.
· تدميري: الاستئصال الجراحي، والتخثير الكهربائي، والتجميد بالنيتروجين السائل (العلاج بالتبريد)، والعلاج بالليزر؛
· الكيميائية: استخدام المحاليل المركزة من الأحماض (سولكوديرم، 80٪ حمض ثلاثي كلورو أسيتيك، حمض النيتريك)، الفينول والتريكريسول (فريسول)، 5 فلورويوراسيل (5٪ مرهم فلورويوراسيل)، إلخ.
بالإضافة إلى ذلك، يتم وصف المعدلات المناعية: ألفا إنترفيرون المؤتلف (لافيروبيون، فيفيرون، ألفاريكين، جينفيرون)، محفزات تخليق الإنترفيرون، على سبيل المثال، ميثيل جلوكامين أكريدون أسيتات (سيكلوفيرون)، ألوفيرون (ألوكين ألفا)، إلخ.
تعد الأنماط الحليمية للأصابع علامة على القدرات الرياضية: تتشكل العلامات الجلدية عند 3-5 أشهر من الحمل ولا تتغير طوال الحياة.
المقاطع العرضية للسدود والشرائط الساحلية: في المناطق الحضرية، يتم تصميم حماية الضفة مع مراعاة المتطلبات الفنية والاقتصادية، ولكن يتم إعطاء أهمية خاصة للمتطلبات الجمالية.
الاحتفاظ الميكانيكي للكتل الأرضية: يتم توفير الاحتفاظ الميكانيكي للكتل الأرضية على المنحدر من خلال هياكل داعمة ذات تصميمات مختلفة.
أعراض وعلامات الهربس التناسلي وفيروس الورم الحليمي
وفي كلتا الحالتين، يعد الانتقال الجنسي هو الطريق الرئيسي. ومع ذلك، ليس سرا أن الأورام الحليمية (الثآليل والشامات) عادة ما تكون موجودة على جسد المرأة قبل فترة طويلة من بدء النشاط الجنسي. لذلك، في الوقت الحالي، سنترك السؤال حول جميع طرق الإصابة بالورم الحليمي مفتوحًا.
لكن حقيقة أن المكان الرئيسي، إذا جاز التعبير، لخلع الهربس التناسلي لدى كلا الجنسين هو مجرى البول، هي الحقيقة النقية. كما أنه يتكاثر بسهولة عند النساء في قناة عنق الرحم.
‘ الهربس التناسلي يشبه الهربس الفموي العادي. احمرار موضعي للجلد، يرافقه طفح جلدي على سطح الآفة. الطفح الجلدي صغير ويبكي. تستمر البثرة لمدة يوم أو يومين، ثم تهدأ مكونة قشرة صفراء.
تظهر الأعراض الأولى لعدوى الهربس بعد أسبوع من حدوثها. في بداية الطفح الجلدي، تشعر المرأة بحرقان وحكة وتورم في المنطقة المصابة. في بعض الأحيان - مع زيادة طفيفة في درجة حرارة الجسم والشعور بالضيق العام الخفيف.
عندما تجف البثور، يختفي الطفح الجلدي من تلقاء نفسه خلال بضعة أيام. عادة لا تستمر عملية تفاقم المرض بأكملها أكثر من أسبوع. في وجود المخدرات فترة الانتقال/العودة إلى
- مميزات استخدام العكازات
- عواقب أطوال الساق المختلفة
- كيفية اكتشاف الحمل خارج الرحم وماذا تفعل؟
- النزيف أثناء الحمل
- أعراض الحمل خارج الرحم وعواقبه
- بينوسول: ميزات الاستخدام لدى النساء الحوامل بينوسول أثناء علاج الثلث الثاني من الحمل
- مليكوين للرضاعة - تعليمات الاستخدام، التطبيق، المؤشرات، موانع الاستعمال، العمل، الآثار الجانبية، النظير، الجرعة، التركيب
- ماذا يجب على الوالدين أن يفعلوا إذا كانت بطن مولودهم الجديد تؤلمهم؟
- رذاذ بينوسول: تعليمات
- أوراق عنب الثور أثناء الحمل: كل الإيجابيات والسلبيات مقدار شرب أوراق عنب الثور أثناء الحمل
- ماذا يعني اللون الأخضر؟
- ألم في عضلات الظهر على طول العمود الفقري والرقبة
- جاركينيا كامبوجيا: علاج لإنقاص الوزن
- إذا كانت إحدى الساقين أقصر من الأخرى - ماذا تفعل؟
- العلاج بالأكواب الطبية: تعليمات الاستخدام والفوائد والأضرار
- مؤلم القدمين: ماذا تفعل في المنزل؟
- ما الذي يسبب تعرق القدمين في الأحذية الرياضية؟
- كيفية إعطاء الحقنة في الأرداف: تعليمات مفصلة للغاية
- كيفية التعافي بسرعة بعد الكسر
- كيف تتم إزالة الماء من جسم الإنسان؟