குரல்வளையின் தீங்கற்ற கட்டிகள். தொண்டை மற்றும் குரல்வளையின் தீங்கற்ற கட்டிகள்: அறிகுறிகள் மற்றும் சிகிச்சை குரல்வளை கட்டி என்றால் என்ன
குரல்வளையின் தீங்கற்ற கட்டிகள் குரல்வளையில் உள்ளூர்மயமாக்கப்பட்ட கட்டி வடிவங்கள் ஆகும். அவை மெட்டாஸ்டாசிஸ் அல்லது அல்சரேஷன் மற்றும் மெதுவான, ஆக்கிரமிப்பு இல்லாத வளர்ச்சியால் வகைப்படுத்தப்படுகின்றன. பெரும்பாலும், குரல்வளையின் தீங்கற்ற கட்டிகள் அறிகுறியற்றவை. சில சமயங்களில் அவை கரகரப்பு மற்றும் குரல் கரகரப்பு, சுவாசிப்பதில் சிரமம் மற்றும் இருமல் போன்றவற்றை வெளிப்படுத்துகின்றன. குறிப்பிடத்தக்க கட்டி அளவுகள் மூச்சுத்திணறல் மற்றும் அபோனியாவை ஏற்படுத்துகின்றன. ஒரு ஓட்டோலரிஞ்ஜாலஜிஸ்ட் குரல்வளையின் தீங்கற்ற கட்டிகளைக் கண்டறிவதற்கு பொறுப்பானவர், அவர் எண்டோஸ்கோபிக் பயாப்ஸி, ஹிஸ்டாலஜிக்கல் பரிசோதனை மற்றும் லாரிங்கோஸ்கோபி ஆகியவற்றைச் செய்கிறார். குரல்வளையின் தீங்கற்ற கட்டிகளுக்கு சிகிச்சையளிப்பதற்கான மிகவும் பயனுள்ள முறை அறுவை சிகிச்சையாக கருதப்படுகிறது. சிகிச்சையின் போக்கின் பண்புகள் கட்டியின் தன்மை, வகை மற்றும் வளர்ச்சியால் பாதிக்கப்படுகின்றன.
குரல்வளையின் தீங்கற்ற கட்டிகள் பல்வேறு திசு கட்டமைப்புகளை அடிப்படையாகக் கொண்டவை - பாத்திரங்கள், குருத்தெலும்பு மற்றும் இணைப்பு திசு, சளிச்சுரப்பியின் சுரப்பி கூறுகள், நரம்பு முனைகள் மற்றும் டிரங்குகள். அவை நோயாளியின் வாழ்நாளில் தோன்றலாம் அல்லது பிறவியாக இருக்கலாம். ஓட்டோலரிஞ்ஜாலஜியில், குரல்வளையின் அனைத்து தீங்கற்ற கட்டிகளிலும், மிகவும் பொதுவானது ஆஞ்சியோமா, ஃபைப்ரோமா, பாப்பிலோமா மற்றும் பாலிப்ஸ். லிபோமா, காண்ட்ரோமா, நீர்க்கட்டி, குரல்வளையின் நியூரோஃபைப்ரோமா மற்றும் நியூரோமா ஆகியவை மிகவும் குறைவாகவே கண்டறியப்படுகின்றன. குரல்வளையின் தீங்கற்ற கட்டிகள் பெண்களை விட ஆண்களில் அடிக்கடி தோன்றும்.
குரல்வளையின் தீங்கற்ற கட்டிகளின் வகைகள்
ஃபைப்ரோமாக்கள் என்பது குரல்வளையின் தீங்கற்ற கட்டிகள், அவை இணைப்பு திசு தோற்றம் கொண்டவை. பெரும்பாலான சந்தர்ப்பங்களில், இது ஒரு ஒற்றை கோள உருவாக்கம் ஆகும், இது மேல் மேற்பரப்பில் அல்லது குரல் மடிப்பின் இலவச விளிம்பில் மொழிபெயர்க்கப்பட்டுள்ளது. ஃபைப்ரோமாவின் அளவு 0.5-1.5 செ.மீ வரை இருக்கும்.லாரன்ஜியல் ஃபைப்ரோமாக்கள் மென்மையான மேற்பரப்பையும், சாம்பல் நிறத்தையும் கொண்டிருக்கும், மேலும் அவை பெடங்குலேட் செய்யப்படலாம். ஃபைப்ரோமாவின் கட்டமைப்பில் அதிக எண்ணிக்கையிலான இரத்த நாளங்கள் அதன் நிறத்தை சிவப்பு நிறமாக மாற்றலாம் (angiofibroma). குரல்வளையின் இந்த தீங்கற்ற கட்டிகள் பல்வேறு குரல் மாற்றங்களுடன் மருத்துவ ரீதியாக உள்ளன. இந்த வகை கட்டியானது பெரிய அளவில் இருந்தால் சுவாச பிரச்சனைகளை ஏற்படுத்தும்.
லாரன்ஜியல் பாலிப்கள் ஒரு தனி வகை நார்த்திசுக்கட்டிகள் என்று அழைக்கப்படுகின்றன, இதன் அமைப்பு, இணைப்பு திசு இழைகளுக்கு கூடுதலாக, அதிக அளவு திரவம் மற்றும் செல்லுலார் கூறுகளைக் கொண்டுள்ளது. இந்த தீங்கற்ற குரல்வளை கட்டிகள் ஒரு பரந்த அடித்தளம் அல்லது தடிமனான தண்டு மற்றும் பட்டாணி அளவை அடையலாம். கூடுதலாக, பாலிப்கள் நார்த்திசுக்கட்டிகளை விட குறைவான அடர்த்தியான நிலைத்தன்மையைக் கொண்டிருக்கலாம். இந்த வடிவங்கள் குரல் மடிப்புகளில் ஒன்றின் முன் பகுதியில் மொழிபெயர்க்கப்பட்டுள்ளன. பாலிப்பின் ஒரே வெளிப்பாடு, ஒரு விதியாக, குரல் கரகரப்பானது. பொதுவாக இருமல் அல்லது சுவாசத்தில் மாற்றங்கள் இல்லை.
ஆஞ்சியோமாக்கள் என்பது வாஸ்குலர் தோற்றம் கொண்ட குரல்வளையின் தீங்கற்ற கட்டிகள். ஆஞ்சியோமாக்கள் ஒற்றை வடிவங்கள் மற்றும் பிறவி இயல்புடையவை. இரத்த நாளங்களில் இருந்து கட்டிகள் (ஹெமன்கியோமாஸ்) காயமடையும் போது அதிக இரத்தப்போக்கு ஏற்படுகிறது, சுற்றியுள்ள திசுக்களில் வளரலாம் மற்றும் சிவப்பு நிறத்தில் இருக்கும். நிணநீர் நாளங்களில் இருந்து கட்டிகள் (லிம்பாங்கியோமாஸ்) வளர முனைவதில்லை மற்றும் மஞ்சள் நிறத்தைக் கொண்டிருக்கும்.
லாரன்ஜியல் பாப்பிலோமாக்கள் ஒரு சிறப்பு வகை தீங்கற்ற கட்டி. பெரியவர்களில், குரல்வளை பாப்பிலோமாக்கள் பரந்த காளான் வடிவ அடித்தளத்துடன் ஒற்றை அல்லது பல (குறைவாக பொதுவாக) அடர்த்தியான வளர்ச்சியாகும். அவை இளஞ்சிவப்பு அல்லது வெண்மை நிறத்தைக் கொண்டுள்ளன, மேலும் தீவிர இரத்த விநியோகத்துடன் அடர் சிவப்பு நிறமாக இருக்கலாம். மூச்சுக்குழாய் சளி பாப்பிலோமாவால் பாதிக்கப்படலாம், ஆனால் இது தனிமைப்படுத்தப்பட்ட நிகழ்வுகளில் மட்டுமே கவனிக்கப்படுகிறது. குழந்தைகளில் இளம் பாப்பிலோமாக்கள் காணப்படுகின்றன. இந்த வடிவங்கள் பெரும்பாலும் 1 மற்றும் 5 ஆண்டுகளுக்கு இடையில் தோன்றும். ஒரு குழந்தையின் பருவமடையும் போது, இளம் பாப்பிலோமாக்கள் தன்னிச்சையாக மறைந்துவிடும். பல பாப்பிலோமாக்கள் பெரும்பாலும் குழந்தை பருவத்தில் உருவாகின்றன; அவை சளி சவ்வின் முழு பகுதிகளையும் ஆக்கிரமித்துள்ளன. இல்லையெனில், இந்த நிகழ்வு பாப்பிலோமாடோசிஸ் என்று அழைக்கப்படுகிறது. இந்த தீங்கற்ற குரல்வளை கட்டிகள் தோற்றத்தில் காலிஃபிளவரை ஒத்திருக்கும். பொதுவாக புண் குரல் மடிப்புகளில் இடமளிக்கப்படுகிறது. உண்மை, சில சமயங்களில் இந்த செயல்முறையானது சப்லோடிக் பகுதி, எபிகுளோடிஸ், மூச்சுக்குழாய் மற்றும் ஆரிபிக்லோடிக் மடிப்புகளுக்கு பரவுகிறது. குரல்வளை பாப்பிலோமாடோசிஸ் மருத்துவ ரீதியாக குரல்வளை அபோனியாவாக மாறுவதன் மூலம் வெளிப்படுகிறது. குறிப்பிடத்தக்க கட்டி வளர்ச்சி இருக்கும் போது நாள்பட்ட குரல்வளை ஸ்டெனோசிஸ் ஏற்படுகிறது.
காண்டிரோமாக்கள் என்பது குருத்தெலும்பு திசுக்களில் இருந்து உருவாகும் அடர்த்தியான அமைப்பைக் கொண்ட குரல்வளையின் தீங்கற்ற கட்டிகள் ஆகும். சிறிது நேரம் கழித்து, காண்டிரோசர்கோமாவின் அடுத்தடுத்த வளர்ச்சியுடன் வீரியம் மிக்க சிதைவு ஏற்படலாம்.
லாரன்ஜியல் நீர்க்கட்டிகள் கரு கில் பிளவுகளிலிருந்து உருவாகின்றன, இது கரு வளர்ச்சியின் கோளாறுகளால் ஏற்படுகிறது. குழந்தைகளில் தக்கவைப்பு நீர்க்கட்டிகள் கண்டறியப்படுகின்றன. இந்த நீர்க்கட்டிகள் லாரன்ஜியல் மியூகோசாவின் சுரப்பிகளில் இருந்து உருவாகின்றன. குரல்வளை நீர்க்கட்டிகள் கிட்டத்தட்ட எந்த அறிகுறிகளையும் ஏற்படுத்தாது, ஏனெனில் அவை அரிதாகவே பெரிதாக இருக்கும்.
லிபோமாக்கள் குரல்வளையின் தீங்கற்ற கட்டிகள், முட்டை வடிவம், மஞ்சள் நிறம், பெரும்பாலும் pedunculated. இரண்டாவது உள்ளூர்மயமாக்கலின் லிபோமாக்கள் போன்ற குரல்வளையின் லிபோமாக்கள் கொழுப்பு திசுக்களைக் கொண்டிருக்கின்றன.
குரல்வளையின் மேலே குறிப்பிடப்பட்ட தீங்கற்ற கட்டிகளுக்கு அறுவை சிகிச்சை தலையீடு தேவைப்படுகிறது, ஏனெனில் எதிர்காலத்தில் அவை ஆரோக்கியத்திற்கு தீங்கு விளைவிக்கும்.
குரல்வளையின் தீங்கற்ற கட்டிகளின் காரணங்கள்
பல்வேறு டெரடோஜெனிக் காரணிகள் மற்றும் மரபணு முன்கணிப்பு ஆகியவற்றிற்கு கருவின் வெளிப்பாடு காரணமாக குரல்வளையின் பிறவி தீங்கற்ற கட்டிகள் எழுகின்றன. டெரடோஜெனிக் காரணிகள் கர்ப்ப காலத்தில் தாய்க்கு ஏற்படும் தொற்று நோய்கள் (தட்டம்மை, ரூபெல்லா, கிளமிடியா, வைரஸ் ஹெபடைடிஸ், மைக்கோபிளாஸ்மோசிஸ், எச்.ஐ.வி, சிபிலிஸ்), கர்ப்பிணிப் பெண்ணின் கருவுரு மருந்துகளை உட்கொள்வது, கதிர்வீச்சு வெளிப்பாடு போன்றவை.
பெறப்பட்ட இயற்கையின் குரல்வளையில் தீங்கற்ற கட்டிகள் தோன்றுவதற்கான முக்கிய காரணங்கள் சில வைரஸ் நோய்கள் (ஹெர்பெஸ் மற்றும் அடினோவைரஸ் தொற்றுகள், தட்டம்மை, இன்ஃப்ளூயன்ஸா, HPV), எரிச்சலூட்டும் பொருட்களுக்கு நீண்டகால வெளிப்பாடு (புகையிலை புகையை உள்ளிழுத்தல், மெல்லிய தூசி, புகைபிடிக்கும் வேலை. அறை), நாள்பட்ட அழற்சி நோய்கள் (டான்சில்லிடிஸ், அடினாய்டுகள், நாட்பட்ட ஃபரிங்கிடிஸ் மற்றும் லாரன்கிடிஸ்), கடுமையான குரல் அழுத்தம், நாளமில்லா அமைப்பின் செயல்பாட்டில் மாற்றங்கள்.
குரல்வளையின் தீங்கற்ற கட்டிகளின் அறிகுறிகள்
குரல்வளையில் தீங்கற்ற கட்டிகள் உள்ள நோயாளிகளில், குரல் குறிப்பிடத்தக்க அளவில் மாறுகிறது. அவர் கரகரப்பாக அல்லது கரகரப்பாக மாறுகிறார். நீண்ட தண்டுகள் கொண்ட குரல்வளையின் தீங்கற்ற கட்டிகள் அடிக்கடி இருமல் மற்றும் குரலில் ஏற்படும் மாற்றங்களால் வகைப்படுத்தப்படுகின்றன. குரல்வளையின் பகுதியில் கட்டி உள்ளூர்மயமாக்கப்பட்டு அதன் மூடுதலில் தலையிடும்போது குரல் (அபோனியா) முழுமையாக இல்லாதது ஏற்படலாம். பெரிய தீங்கற்ற குரல்வளை கட்டிகள் சுவாசிப்பதில் சிரமத்தை ஏற்படுத்துகின்றன. சில நேரங்களில் அவை மூச்சுத் திணறலுக்கு ஒரு முன்நிபந்தனையாக மாறும், இது குறிப்பாக ஒரு சிறு குழந்தையை பாதிக்கும்.
குரல்வளையின் தீங்கற்ற கட்டிகளைக் கண்டறிதல்
குரல்வளையின் சிறிய தீங்கற்ற கட்டிகள் குரல் நாண்களை மூடுவதில் தலையிடாது மற்றும் அறிகுறியற்றவை. பெரும்பாலான சந்தர்ப்பங்களில், ஒரு ஓட்டோலரிஞ்ஜாலஜிஸ்ட் மற்றொரு தோற்றம் கொண்ட ஒரு நோயாளியை பரிசோதிக்கும் போது தற்செயலாக அவற்றைக் கண்டுபிடிப்பார்.
தொண்டைக் குழியின் தீங்கற்ற கட்டிகள் மருத்துவ ரீதியாக மிகவும் பொதுவான அறிகுறிகளைக் கொண்டிருக்கின்றன, அதற்கு நன்றி அவை கண்டறியப்படலாம். அதே நேரத்தில், மருத்துவர் வீரியம் மிக்க செயல்முறைகள், ஸ்க்லரோமா மற்றும் வெளிநாட்டு உடல்களிலிருந்து தீங்கற்ற கட்டிகளை வேறுபடுத்த வேண்டும், இது ஒத்த அறிகுறிகளைக் கொண்டிருக்கலாம்.
குரல்வளையின் தீங்கற்ற கட்டியின் நோயறிதலை உறுதிப்படுத்த, மைக்ரோலாரிங்கோஸ்கோபி செய்யப்படுகிறது, இது கட்டியின் தோற்றத்தை இன்னும் விரிவாக ஆய்வு செய்ய அனுமதிக்கிறது. அதன் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்குப் பிறகு சரியான வகை உருவாக்கம் தீர்மானிக்கப்படலாம். தீங்கற்ற லாரன்ஜியல் கட்டியின் ஹிஸ்டாலஜி அகற்றப்பட்ட பிறகு மேற்கொள்ளப்படுகிறது. சில நேரங்களில் உருவாக்கத்தின் கூடுதல் எண்டோஸ்கோபிக் பயாப்ஸி பரிந்துரைக்கப்படுகிறது. ஸ்ட்ரோபோஸ்கோபி, ஃபோன்டோகிராபி, எலக்ட்ரோகுளோட்டோகிராபி மற்றும் அதிகபட்ச ஒலிப்பு நேரத்தை தீர்மானித்தல் ஆகியவற்றைப் பயன்படுத்தி குரல் நாண்கள் மற்றும் குரல் செயல்பாடுகளின் இயக்கம் மற்றும் மூடல் அளவு பற்றிய ஆய்வு மேற்கொள்ளப்படுகிறது. அல்ட்ராசவுண்ட், எம்ஆர்ஐ அல்லது சிடி மற்றும் மண்டை ஓட்டின் ரேடியோகிராஃபி ஆகியவற்றைப் பயன்படுத்தி குரல்வளையின் தீங்கற்ற கட்டிகளின் பரவலைக் கண்டறிதல் மேற்கொள்ளப்படுகிறது. இந்த கட்டத்தில், உருவாக்கம் பரவும் பகுதியை தீர்மானிக்க வேண்டியது அவசியம், இது இல்லாமல் சிகிச்சையைத் தொடங்க முடியாது.
தீங்கற்ற குரல்வளை கட்டிகளின் சிகிச்சை
குரல்வளையின் தீங்கற்ற கட்டிகள், வீரியம் மிக்க சாத்தியக்கூறுகள் மற்றும் சிக்கல்களின் வளர்ச்சி (சுவாசம் மற்றும் குரல் கோளாறுகள்) காரணமாக, அறுவை சிகிச்சை மூலம் அகற்றப்படும். சிறிய பாலிப்கள் மற்றும் நார்த்திசுக்கட்டிகளுக்கு குரல்வளை ஃபோர்செப்ஸ் அல்லது ஒரு சிறப்பு வளையத்துடன் எண்டோஸ்கோபிக் அகற்றுதல் செய்யப்படுகிறது. சிறிய குரல்வளை நீர்க்கட்டிகளை அவற்றின் சவ்வுடன் சேர்த்து அகற்றலாம். பெரிய குரல்வளை நீர்க்கட்டிகள் அகற்றப்படுவதற்கு முன்பு துளையிடப்படுகின்றன மற்றும் அனைத்து திரவங்களும் அவற்றிலிருந்து அகற்றப்படுகின்றன. நீர்க்கட்டி மீண்டும் வருவதைத் தவிர்க்க, அறுவைசிகிச்சைக்குப் பிறகு அடித்தளம் கிரையோட்ரீட் செய்யப்படுகிறது.
தீங்கற்ற லாரன்ஜியல் கட்டிகளை அகற்றுவதற்கான முறை நேரடியாக கட்டியின் வளர்ச்சி மற்றும் அளவைப் பொறுத்தது. எக்ஸோஃபிடிக் வளர்ச்சியால் வகைப்படுத்தப்படும் உள்ளூர் ஹெமாஞ்சியோமாக்கள் அகற்றப்படுகின்றன, மேலும் பாதிக்கப்பட்ட பகுதியில் கிரையோதெரபி, லேசர் கதிர்வீச்சு அல்லது டயதர்மோகோகுலேஷன் மூலம் மறுபிறப்பு எதிர்ப்பு சிகிச்சை மேற்கொள்ளப்படுகிறது. தீங்கற்ற கட்டிகளின் எண்டோஃபைடிக் வளர்ச்சிக்கும் அவற்றின் பரவலான தன்மைக்கும் உணவுக் குழாய்களின் ஸ்களீரோசிஸ் அல்லது அடைப்பு பயன்படுத்தப்படுகிறது.
லாரன்ஜியல் பாப்பிலோமாடோசிஸுக்கு சிகிச்சையளிப்பது மிகவும் கடினமான விஷயம், ஏனெனில் மாற்றப்பட்ட சளி சவ்வு பகுதிகளை அகற்றுவது அவசியம். அறுவைசிகிச்சை நுண்ணோக்கி இல்லாமல் இதுபோன்ற அறுவை சிகிச்சையை கற்பனை செய்வது சாத்தியமில்லை; ஆரோக்கியமான திசுக்களை அல்லது ஒரு குறிப்பிட்ட பாத்திரத்தை பாதிப்பில்லாமல் விட்டுவிட இதுவே ஒரே வழி.
பாப்பிலோமாடோசிஸின் வரையறுக்கப்பட்ட பகுதிகள் லேசர் அல்லது கிரையோடெஸ்ட்ரக்ஷன், டயதர்மோகோகுலேஷன் ஆகியவற்றைப் பயன்படுத்தி அகற்றப்படுகின்றன. மறுபிறப்பைத் தடுப்பதற்கான அறுவை சிகிச்சையானது இம்யூனோமோடூலேட்டரி மற்றும் வைரஸ் தடுப்பு சிகிச்சையுடன் இருக்க வேண்டும். பாப்பிலோமாடோசிஸ் உள்ள குழந்தைகளுக்கு நோய் எதிர்ப்பு சக்தியை அதிகரிக்க ஆட்டோவாக்சினேஷன் வழங்கப்படுகிறது. தேவைப்பட்டால், சிகிச்சையின் இரண்டாவது படிப்பு மேற்கொள்ளப்படலாம். அறுவைசிகிச்சைக்குப் பிறகு பாப்பிலோமாடோசிஸின் மறுபிறப்பு மற்றும் பாப்பிலோமா வளர்ச்சியில் குறிப்பிடத்தக்க அதிகரிப்பு, கீமோதெரபியின் சிறப்புப் படிப்பு தேவைப்படுகிறது. இல்லையெனில், ஒரு தீங்கற்ற கட்டி ஒரு வீரியம் மிக்க ஒன்றாக வளரும், இது போராட மிகவும் கடினமாக உள்ளது.
தீங்கற்ற குரல்வளை கட்டிகளின் முன்கணிப்பு
குரல்வளையின் தீங்கற்ற கட்டிகளுக்கு சரியான நேரத்தில் சிகிச்சையளிப்பது மீட்புக்கு சாதகமான முன்கணிப்பை அளிக்கிறது. உண்மை, சில வகையான கட்டிகள் அடிக்கடி மீண்டும் வருவதற்கான ஆபத்து உள்ளது. குரல்வளையின் அனைத்து தீங்கற்ற கட்டிகளின் இந்த அர்த்தத்தில் மிகவும் சாதகமற்றது, குறிப்பாக இளம் குழந்தைகளுக்கு குரல்வளை பாப்பிலோமாடோசிஸ் ஆகும். பெரியவர்களில், இத்தகைய மறுபிறப்புகள் மிகவும் அரிதாகவே நிகழ்கின்றன. இருப்பினும், அறுவை சிகிச்சைக்குப் பிறகு, முழுமையான குரல் மறுசீரமைப்பு எப்போதும் ஏற்படாது.
தீங்கற்றகட்டிகள்.குரல்வளையின் மூன்று பாகங்களில், தொண்டைப் பகுதியில் தீங்கற்ற கட்டிகள் குறைவாகவே காணப்படுகின்றன. ஹைப்போபார்னக்ஸின் மிகவும் பொதுவான தீங்கற்ற கட்டிகள் பாப்பிலோமாக்கள், சற்று குறைவாக அடிக்கடி - ஹெமாஞ்சியோமாஸ், அரிதாக - தசை திசுக்களில் இருந்து உருவாகும் நியோபிளாம்கள் ( லியோமியோமாஸ், ராப்டோமியோமாஸ்), நியூரோமாக்கள், ஃபைப்ரோமாக்கள்முதலியன இந்த உள்ளூர்மயமாக்கலின் கட்டிகளின் முக்கிய அறிகுறிகள் டிஸ்ஃபேஜியா: வெளிநாட்டு உடல் உணர்வு, விழுங்குவதில் சிரமம். இந்த கட்டிகளுக்கு வலி பொதுவானது அல்ல. ஹெமாஞ்சியோமாஸ் மூலம், குரல்வளையில் இருந்து இரத்தப்போக்கு சாத்தியமாகும். பெரிய அளவுகளை அடையும், நியோபிளாம்கள் உணவுக்குழாய் மற்றும் குரல்வளையின் நுழைவாயிலை சுருக்கி மறைக்க முடியும்.
பயாப்ஸி மற்றும் ஹிஸ்டாலஜிக்கல் பரிசோதனை ஆகியவை நோயறிதலில் முக்கியமானது.
சிகிச்சை அறுவை சிகிச்சை.
வீரியம் மிக்க கட்டிகள்.கட்டி செயல்முறையின் முதன்மை உள்ளூர்மயமாக்கலாக குரல்வளையை விட குரல்வளை குறைவாக உள்ளது. ஹைப்போபார்னெக்ஸின் வீரியம் மிக்க கட்டிகளில், முதன்மையானது செதிள் உயிரணு புற்றுநோய்.
பெரும்பாலும், ஹைப்போபார்னக்ஸின் கட்டிகள் பைரிஃபார்ம் பையின் பகுதியில் உள்ளூர்மயமாக்கப்படுகின்றன. இந்த உள்ளூர்மயமாக்கலின் நியோபிளாம்கள் குரல்வளையில் விரைவாக ஊடுருவுகின்றன. ஹைப்போபார்னெக்ஸின் பின்புற சுவரின் கட்டிகள் குறைவாகவே காணப்படுகின்றன. பெரும்பாலான நோயாளிகள் தொண்டையில் ஒரு வெளிநாட்டு உடலின் உணர்வைக் குறிப்பிடுகின்றனர், குறைவாக அடிக்கடி முதல் அறிகுறி வலி. குரல்வளையின் நியோபிளாம்கள் குரல்வளையை விரைவாக பாதிக்கும் என்பதால், டிஸ்ஃபேஜியாவின் அறிகுறிகள் குரல்வளைக்கு சேதம் விளைவிக்கும் அறிகுறிகளுடன் சேர்ந்துள்ளன: கரகரப்பு, மூச்சுத் திணறல், இருமல், சுவாசிப்பதில் சிரமம். கட்டி சிதைவதால், வாய் துர்நாற்றம் மற்றும் சளியில் இரத்தம் தோன்றும்.
ஹைப்போபார்னெக்ஸின் வீரியம் மிக்க கட்டிகளைக் கொண்ட நோயாளிகளுக்கு மிகவும் பயனுள்ள சிகிச்சையானது ஒருங்கிணைந்த மற்றும் சிக்கலான சிகிச்சை முறையைப் பயன்படுத்துவதாகும்.
குரல்வளையின் நியோபிளாம்கள்
சுவாசக் குழாயின் உறுப்புகளில், குரல்வளை நியோபிளாம்களின் மிகவும் பொதுவான உள்ளூர்மயமாக்கல்களில் ஒன்றாகும், அவை மிகவும் வேறுபட்டவை.
குரல்வளையின் முன்கூட்டிய நோய்கள் இரண்டு குழுக்களாக பிரிக்கப்பட்டுள்ளன:
1. கட்டாய நிபந்தனைகள் - வீரியம் மிக்க அதிக நிகழ்வுகளுடன்;
2. விருப்பமானது - வீரியம் குறைந்த நிகழ்தகவுடன்.
முதல் குழுவில் பாப்பிலோமா மற்றும் பாப்பிலோமாடோசிஸ், காண்ட்ரோமா, லுகோபிளாக்கியா, லுகோகெராடோசிஸ், நாட்பட்ட ஹைபர்பிளாஸ்டிக் லாரன்கிடிஸ், அரிட்டினாய்டு குருத்தெலும்புகளின் குரல் செயல்முறையின் தொடர்பு புண், குரல்வளை வென்ட்ரிக்கிள்களின் நீர்க்கட்டிகள் ஆகியவை அடங்கும்.
திடமான பாப்பிலோமா, ஃபைப்ரோமா, ஹெமாஞ்சியோமா, லிம்பாங்கியோமா மற்றும் லாரன்ஜியல் பேச்சிடெர்மா ஆகியவை விருப்ப முன்கூட்டிய நிலைகளில் அடங்கும்
தீங்கற்ற கட்டிகள்.பாப்பிலோமா- குரல்வளையின் மிகவும் பொதுவான கட்டிகளில் ஒன்று. இந்த உள்ளூர்மயமாக்கலின் அனைத்து தீங்கற்ற கட்டிகளிலும் இது 35 முதல் 45% வரை உள்ளது (சிரெஷ்கின் டி.ஜி., 1971; சாவென்கோ ஐ.வி., 1994; ஸ்வெட்கோவ் ஈ.ஏ., 2001). பாப்பிலோமாடோசிஸின் வளர்ச்சிக்கான காரணவியல் காரணி மனித பாப்பிலோமாவைரஸ் (HPV), பாப்பிலோமாவைரஸ் இனத்தைச் சேர்ந்த டிஎன்ஏ-உறுப்பினது என்பது இப்போது நிறுவப்பட்டுள்ளது. எனினும், Tsvetkov ஈ.ஏ. (2001) நோயின் வளர்ச்சிக்கு வைரஸின் இருப்பு மட்டும் போதாது என்பதைக் குறிக்கிறது, ஏனெனில் இது ஒரு மறைந்த வடிவத்தில் நீண்ட காலமாக இருக்கலாம். நோயாளியின் நோயெதிர்ப்புத் தடுப்பு நிலை, தொற்று, இடைப்பட்ட நோய், அதிர்ச்சி மற்றும் பிற காரணங்களால் HPV மீண்டும் செயல்படுத்தப்படலாம்.
பாப்பிலோமாடோசிஸ் காரணமாக குரல்வளை சேதத்தின் அடிப்படையில் இரண்டு வெவ்வேறு வடிவங்கள் உள்ளன: அ) இளம் பாப்பிலோமாடோசிஸ் (மீண்டும் வரும் குரல்வளை பாப்பிலோமாடோசிஸ் அல்லது சுவாச மறுநிகழ்வு பாப்பிலோமாடோசிஸ்), 10-14 வயதுக்குட்பட்ட குழந்தைகளில் வெளிப்படுகிறது மற்றும் ஆ) வயதுவந்த பாப்பிலோமாடோசிஸ், 18 வயதுக்குப் பிறகு வளரும் ( ப்ரீபிரஜென்ஸ்கி யு.பி. மற்றும் பலர்., 1980; ஸ்வெட்கோவ் ஈ.ஏ., 1996; வெயிஸ் மற்றும் பலர்., 1983). அத்தகைய பிரிவில், முக்கிய பங்கு பாப்பிலோமாடோசிஸின் நிகழ்வு மற்றும் வளர்ச்சியின் நேரத்தால் அல்ல, ஆனால் எட்டியோபாதோஜெனீசிஸில் உள்ள வேறுபாடுகள், நோயின் மருத்துவப் போக்கின் தன்மை மற்றும் பாப்பிலோமாக்களின் நோய்க்குறியியல் மற்றும் இம்யூனோஹிஸ்டோகெமிக்கல் அமைப்பு ஆகியவற்றால் வகிக்கப்படுகிறது.
ஒரு பொதுவான கட்டி செயல்முறை (பாப்பிலோமாடோசிஸ்) குழந்தை பருவத்தில் அடிக்கடி நிகழ்கிறது. பெரியவர்களுக்கு, ஒற்றை பாப்பிலோமாக்கள் மிகவும் பொதுவானவை, இருப்பினும் அவற்றில் கட்டி பல பிரிவுகள் அல்லது முழு குரல்வளையையும் ஆக்கிரமிக்கலாம். பாப்பிலோமாக்களின் விருப்பமான உள்ளூர்மயமாக்கல் கமிஷரின் குரல் மடிப்புகளின் நடுத்தர மூன்றில் ஒரு பகுதியாகும். நடுத்தர பிரிவில் இருந்து, பாப்பிலோமா முழு குரல்வளைக்கும் பரவுகிறது, மேலும் சில நேரங்களில் அதன் வரம்புகளுக்கு அப்பால் செல்கிறது.
பெரியவர்களுக்கும் குழந்தைகளுக்கும் உள்ள பாப்பிலோமாக்களுக்கு இடையிலான குறிப்பிடத்தக்க வேறுபாடுகளில் ஒன்று, பெரியவர்களில் கட்டிகள் வீரியம் மிக்கதாக மாறும். கட்டியின் வீரியம் 15-20% நோயாளிகளுக்கு ஏற்படுகிறது. இத்தகைய அதிக சதவீத வீரியம் பாப்பிலோமாவை ஒரு கட்டாய முன்கூட்டிய புற்றுநோயாக வகைப்படுத்துவதை சாத்தியமாக்குகிறது.
இந்த உள்ளூர்மயமாக்கலின் பாப்பிலோமாக்களின் மிகவும் பொதுவான மற்றும் ஒப்பீட்டளவில் ஆரம்ப அறிகுறி குரல் கரகரப்பாகும், இது படிப்படியாக தீவிரமடைகிறது, அபோனியா வரை. காலப்போக்கில், குரல் மாற்றம் சுவாசிப்பதில் சிரமத்துடன் சேர்ந்துள்ளது. குழந்தைகளில் சுவாசக் கோளாறுகள் அதிகம். பாப்பிலோமா, பல தீங்கற்ற கட்டிகளைப் போலவே, சீரற்ற முறையில் வளர்கிறது: அதிகரித்த வளர்ச்சியின் காலங்கள் உறவினர் அமைதியான காலங்களைத் தொடர்ந்து வருகின்றன.
நோய் கண்டறிதல் மற்றும் சிகிச்சை.குழந்தைகளில் குரல்வளை பாப்பிலோமாக்களைக் கண்டறிவது சில சிரமங்களுடன் தொடர்புடையது, ஏனெனில் 5-6 வயதுக்குட்பட்ட குழந்தைகளில் மறைமுக லாரிங்கோஸ்கோபி செய்வது கிட்டத்தட்ட சாத்தியமற்றது, மேலும் அவர்களுக்கு நேரடி லாரிங்கோஸ்கோபி குறிக்கப்படுகிறது. குழந்தைகளில் குரல்வளையை பரிசோதிக்கும் போது ஃபைப்ரோஸ்கோபியை தேர்வு செய்யும் முறையாகக் கருதலாம். தற்போது, குரல்வளையைப் படிப்பதற்கான முக்கிய மற்றும் அதிக தகவல் தரும் முறைகளில் ஒன்று மைக்ரோலாரிங்கோஸ்கோபி ஆகும்.
தற்போது, நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான உலக நடைமுறையில், பாப்பிலோமாக்களை அறுவை சிகிச்சை மூலம் அகற்றுதல் மற்றும் உடலில் இம்யூனோமாடலிங் விளைவு உட்பட ஒரு ஒருங்கிணைந்த முறை ஆதிக்கம் செலுத்துகிறது. செயல்பாட்டு நுண்ணோக்கியின் கட்டுப்பாட்டின் கீழ் மைக்ரோலாரிங்கோஸ்கோபியைப் பயன்படுத்தி ஆரோக்கியமான திசுக்களில் பாப்பிலோமாக்கள் குறைவாகவே அகற்றப்படுகின்றன. லாரன்ஜியல் பாப்பிலோமாடோசிஸின் சிக்கலான சிகிச்சையில் நோயெதிர்ப்பு சிகிச்சை ஒரு முக்கிய அங்கமாகும். உச்சரிக்கப்படும் ஆன்டிவைரல் செயல்பாடு கொண்ட பல்வேறு வடிவங்கள் மற்றும் இன்டர்ஃபெரான் வகைகள் பயன்படுத்தப்படுகின்றன (சாவென்கோ ஐ.வி., 1994; சிமிரேவா என்.என்., 2002).
வாஸ்குலர் கட்டிகள்அதிர்வெண்ணில் இரண்டாவது இடத்தைப் பிடித்தது, பாப்பிலோமாவுக்கு அடுத்தபடியாக. குரல்வளையில் உள்ள வாஸ்குலர் கட்டிகளில், மிகவும் பொதுவானவை ஹெமாஞ்சியோமாஸ், மிகவும் குறைவாக அடிக்கடி - லிம்பாங்கியோமாஸ். வாஸ்குலர் கட்டிகள் 20 முதல் 40 வயதுடைய ஆண்களுக்கும் பெண்களுக்கும் சமமாக அடிக்கடி நிகழ்கின்றன. இருப்பினும், இந்த நியோபிளாம்கள் குழந்தை பருவத்திலும் 40 வயதுக்கு மேற்பட்டவர்களிடமும் ஏற்படுகின்றன.
ஹெமாஞ்சியோமாக்கள் குரல்வளையின் மேல் பகுதியில் அமைந்துள்ளன, மேலும் அவை பரவக்கூடிய அல்லது இணைக்கப்படலாம். அவை மெதுவாக வளரும் மற்றும் அழிவுகரமான வளர்ச்சியைக் கொண்டுள்ளன.
ஹெமாஞ்சியோமாஸின் மருத்துவ வெளிப்பாடுகள் கட்டியின் இடம் மற்றும் அளவைப் பொறுத்தது. குரல்வளையின் மேல் பகுதியில் உள்ளூர்மயமாக்கப்பட்டால், ஒரு வெளிநாட்டு உடலின் உணர்வு ஏற்படுகிறது, சில நேரங்களில் இருமல். காலப்போக்கில், சில ஆண்டுகளுக்குப் பிறகு, பிற அறிகுறிகள் தோன்றும்: கரகரப்பு, வலி, பின்னர் சளியில் இரத்தம். கடுமையான தன்னிச்சையான இரத்தப்போக்கு சாத்தியமாகும். ஹெமாஞ்சியோமா குரல் மடிப்பில் இருந்து வந்தால், முதல் அறிகுறி அபோனியாவுக்கு குரல் படிப்படியாக மாறுகிறது. அப்போது இருமல், சளியில் ரத்தம், ரத்தக்கசிவு, ரத்தக்கசிவு, சுவாசிப்பதில் சிரமம் போன்றவை ஏற்படும். முதல் அறிகுறிகளில் ஒன்றாக மூச்சுத் தொந்தரவு என்பது குரல்வளையின் கீழ் பகுதியில் இருந்து வெளிப்படும் கட்டிகளின் சிறப்பியல்பு ஆகும்.
சிகிச்சைகுரல்வளையின் ஹெமாஞ்சியோமாஸ் சில சிரமங்களுடன் தொடர்புடையது, அவை உள்நோக்கி இரத்தப்போக்கு ஏற்படும் ஆபத்து காரணமாகும். மயக்கமருந்து கீழ் நேரடி லாரன்கோஸ்கோபி மூலம் என்டோலரிங்கிகல் முறையில் இணைக்கப்பட்ட ஹெமாஞ்சியோமாக்களை அகற்றலாம். பரவலான லாரன்ஜியல் ஹெமன்கியோமாஸ் நோயாளிகளுக்கு சிகிச்சை மீண்டும் மீண்டும் கிரையோதெரபி மூலம் பரிந்துரைக்கப்படுகிறது.
குரல்வளையின் டிஸ்கெரடோஸ்கள்.டிஸ்கெராடோசிஸ் என்பது ஸ்ட்ரேடிஃபைட் ஸ்குவாமஸ் எபிட்டிலியத்தின் டிஸ்ப்ளாசியா ஆகும், இதன் ஹிஸ்டாலஜிக்கல் வெளிப்பாடு ஹைபர்டிராபி, ஹைபர்பிளாசியா, ஹைபர்கெராடோசிஸ், பாராகெராடோசிஸ் மற்றும் அகாந்தோசிஸ் ஆகும். பாக்டீரியா, இரசாயன மற்றும் வெப்ப எரிச்சல், ஹார்மோன் கோளாறுகள் மற்றும் வைட்டமின் ஏ குறைபாடு போன்ற காரணங்களால் டிஸ்கெராடோசிஸின் காரணவியல் காரணிகள் சளி சவ்வுகளில் நாள்பட்ட செயல்முறைகளாகக் கருதப்படுகின்றன. குரல் கருவியின் தொழில்முறை சுமையாக. கெரடினைசேஷன் மற்றும் எபிட்டிலியத்தின் பெருக்கத்தின் அளவைப் பொறுத்து, பின்வரும் வகையான டிஸ்கெராடோசிஸ் வேறுபடுகின்றன: லுகோபிளாக்கியா, லுகோகெராடோசிஸ், பேச்சிடெர்மியா.
குரல்வளையின் லுகோபிளாக்கியாகுரல்வளையின் ஹைபர்மிக் சளி சவ்வில், முக்கியமாக குரல் மடிப்புகளில் நீளமான வெண்மையான புள்ளிகளின் தோற்றத்தில் எண்டோஸ்கோபிகல் வெளிப்படுத்தப்படுகிறது. லுகோகெராடோசிஸ்- சளி சவ்வின் கெரடினைசேஷன், வெண்மை-சாம்பல் பகுதிகளின் தோற்றத்தைக் கொண்டுள்ளது, இது சளி சவ்வின் மேற்பரப்பிலிருந்து ஓரளவு உயர்ந்து, மந்தமான சீரற்ற மேற்பரப்புடன் இருக்கும். உள்ளூர்மயமாக்கல் முக்கியமாக குரல் மடிப்புகள், முன்புற மற்றும் பின்புற கமிஷர்களில் உள்ளது.
பேச்சிடெர்மியாகுரல்வளையின் டிஸ்கெராடோசிஸையும் குறிக்கிறது மற்றும் அழற்சி செயல்முறையின் பின்னணிக்கு எதிராக உருவாகிறது. இது குரல்வளை சளிச்சுரப்பியின் ஹைபர்பைசியாவால் வகைப்படுத்தப்படுகிறது, இது குரல் மடிப்புகளின் எபிடெலியல் அடுக்கின் தடித்தல் மற்றும் குறிப்பிடத்தக்க சுருக்கத்தால் வெளிப்படுகிறது. எபிடெர்மல் அடுக்குகள் குரல் மடிப்புகளில் அவற்றின் பின்புற மூன்றில் அல்லது இண்டெரிடெனாய்டு இடத்தில் அமைந்துள்ளன. லுகோகெராடோசிஸ் அல்லது லுகோபிளாக்கியாவைப் போலன்றி, பேச்சிடெர்மா அரிதாகவே புற்றுநோயாக மாறும், எனவே இது ஒரு விருப்பமான முன்கூட்டிய புற்றுநோயாக வகைப்படுத்தப்படுகிறது.
டிஸ்கெராடோசிஸின் மருத்துவ வெளிப்பாடு கூச்ச உணர்வு, ஒரு வெளிநாட்டு உடல், இருமல், விழுங்கும் போது வலி, தொடர்ச்சியான கரகரப்பு மற்றும் சில நேரங்களில் அபோனியா.
டிஸ்கெராடோசிஸ் சிகிச்சை அறுவை சிகிச்சை ஆகும். தேர்வு முறை நுண்ணுயிர் அறுவை சிகிச்சையுடன் மைக்ரோலாரிங்கோஸ்கோபி ஆகும்.
குரல்வளையின் தீங்கற்ற கட்டிகள் மற்றும் முன்கூட்டிய நிலைகளுக்கு கூடுதலாக, விருப்பமான அல்லது கட்டாய முன்கணிப்பு இல்லாத சில கட்டி நோய்களில் வசிக்க வேண்டியது அவசியம், ஆனால் அவை வேறுபட்ட நோயறிதலில் கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். கட்டி போன்ற அமைப்புகளில் பாடும் முடிச்சுகள் ("ஸ்க்ரீமர்ஸ் நோடூல்ஸ்") மற்றும் குரல் மடிப்பு பாலிப்கள், அத்துடன் குறிப்பிடப்படாத (பிந்தைய அறுவை சிகிச்சை, உட்புகுத்தல் மற்றும் தொடர்பு) கிரானுலோமாக்கள் ஆகியவை அடங்கும்.
கிரானுலோமாஸ்மிகவும் அரிதானவை மற்றும் காயம் அல்லது நாள்பட்ட குறிப்பிடப்படாத அழற்சி செயல்முறையின் விளைவாக நிகழ்கின்றன. கிரானுலோமாவின் உருவ அமைப்பு மெல்லிய எபிடெலியல் அடுக்குடன் மூடப்பட்ட கிரானுலேஷன் திசு ஆகும். அவை காளான் வடிவ அல்லது பாலிபாப்பிட் வடிவத்தைக் கொண்டுள்ளன, அவற்றின் அளவுகள் பரவலாக வேறுபடுகின்றன.
பாடும் முடிச்சுகள்அடிக்கடி காணப்படுகின்றன, பெரும்பாலும் பெண்களில், குரல் மடிப்புகளின் முன்புற மற்றும் நடுத்தர மூன்றில் எல்லையில், அவற்றின் இலவச விளிம்பில் உள்ளூர்மயமாக்கப்படுகின்றன மற்றும் சமச்சீராக ஒருவருக்கொருவர் எதிரே அமைந்துள்ளன. அவற்றின் அளவுகள், ஒரு விதியாக, ஒரு தினை தானியத்தை விட பெரியதாக இல்லை.
குரல் மடிப்பு பாலிப்கள்பெரும்பாலும் குரல் மடிப்பின் முன்புற அல்லது நடுத்தர மூன்றில் உள்ளூர்மயமாக்கப்பட்டு, பிரகாசமான இளஞ்சிவப்பு அல்லது பிரகாசமான சிவப்பு நிறம் மற்றும் பரந்த அடித்தளத்தைக் கொண்டிருக்கும். பெண்களை விட ஆண்களில் பாலிப்கள் இரண்டு மடங்கு அதிகம். முனைகளைப் போலன்றி, செயல்முறை ஒரு வழி.
கட்டி போன்ற வடிவங்களின் சிகிச்சையானது எண்டோலரிஞ்சியல் தலையீடு (முனைகளை அகற்றுதல்) அல்லது வழக்கமான லாரிங்கோஸ்கோபி அல்லது நுண்ணோக்கின் கீழ் (இது மிகவும் விரும்பத்தக்கது) மூலம் மேற்கொள்ளப்படுகிறது. தேர்வு முறை cryodestruction ஆகும்.
வீரியம் மிக்க கட்டிகள். ENT உறுப்புகளின் அனைத்து வீரியம் மிக்க கட்டிகளிலும் 50-60% குரல்வளையின் வீரியம் மிக்க நியோபிளாம்கள். அவர்களில் 70% வேலை செய்யும் வயதுடைய (40-60 வயது) ஆண்களுக்கு ஏற்படுகிறது. குரல்வளையின் வீரியம் மிக்க நியோபிளாம்களில், எபிடெலியல் நியோபிளாம்கள் ஆதிக்கம் செலுத்துகின்றன - புற்றுநோய்கள் (98%). குரல்வளை புற்றுநோயின் வளர்ச்சிக்கு பங்களிக்கும் காரணிகளில், முதன்மையாக புகைபிடித்தல், குரல் திரிபு மற்றும் ஆல்கஹால் துஷ்பிரயோகம் ஆகியவை கவனிக்கப்பட வேண்டும்.
வீரியம் மிக்க செயல்முறையின் இருப்பிடத்தைப் பொறுத்து, வெஸ்டிபுலர் (மேல்), குரல் (நடுத்தர) மற்றும் கீழ் (சப்லோடிக்) பிரிவுகளின் புற்றுநோய் வேறுபடுகிறது. பெரும்பாலான உள்நாட்டு மற்றும் வெளிநாட்டு ஆய்வுகள் மிகவும் சாதகமற்ற படிப்பு மற்றும் மிகவும் பொதுவான இடம் (60-70%) வெஸ்டிபுலர் புற்றுநோயாகும். குறைவாக பொதுவாக, குரல் பகுதி பாதிக்கப்படுகிறது (25-30%) மற்றும், மிகவும் அரிதான சந்தர்ப்பங்களில், சப்லோடிக் பகுதி (0.5-3%).
குரல்வளையின் வெஸ்டிபுலர் பகுதியின் புற்றுநோய் அதிக அளவு மெட்டாஸ்டாசிஸை அளிக்கிறது மற்றும் விரைவாக அருகிலுள்ள உறுப்புகளில் (பேரிக்காய் வடிவ பைகள், நாக்கின் வேர், முதலியன) வளரும். வெஸ்டிபுலர் பகுதியின் புற்றுநோயின் விருப்பமான உள்ளூர்மயமாக்கல் எபிகுளோடிஸ் ஆகும், குறைவான அடிக்கடி குரல்வளை மற்றும் தவறான மடிப்புகளின் வென்ட்ரிக்கிள்கள், மேலும் அரிட்டினாய்டு குருத்தெலும்புகள், அரிபிக்ளோட்டிக் மடிப்புகள் மற்றும் இன்டர்அரிடெனாய்டு இடைவெளி. நடுத்தர மற்றும் கீழ் பிரிவுகளின் புற்றுநோய்கள் மெதுவான வளர்ச்சி மற்றும் மெட்டாஸ்டாசிஸ் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. குரல்வளையின் கட்டிகள் மேல்நோக்கி குரல்வளை வென்ட்ரிக்கிளிலும் கீழ்நோக்கி சப்குளோட்டிக் பகுதியிலும் வளரக்கூடும். சப்வோகல் பகுதியின் கட்டிகள் மூச்சுக்குழாய் நோக்கி வளரும் மேலும் குரல் மடிப்புகளை நோக்கி மேல்நோக்கி வளரும்.
தொலைதூர மெட்டாஸ்டேஸ்கள் முதன்மையாக நுரையீரல் மற்றும் மீடியாஸ்டினத்தில் தோன்றும்.
a - நிலை I, b - நிலை II, c - நிலை III (Likhachev A.G., 1953).
மருத்துவ படம்.வெஸ்டிபுலர் மண்டலத்தின் புற்றுநோயால், ஒரு வெளிநாட்டு உடல், அசௌகரியம் மற்றும் மூச்சுத் திணறல் போன்ற உணர்வு உள்ளது. படிப்படியாக, விழுங்கும்போது வலி ஏற்படுகிறது, இது பெரும்பாலும் காதுக்கு பரவுகிறது. கட்டி பரவும் போது, அறிகுறிகள் ஹீமோப்டிசிஸ், வாய் துர்நாற்றம், அதிகரிக்கும் கரகரப்பு மற்றும் குரல்வளை ஸ்டெனோசிஸ் ஆகியவற்றால் கூடுதலாக இருக்கும்.
செயல்முறை குரல் மடிப்புகளை (படம் 3) பாதிக்கும் போது, முக்கிய மற்றும் ஆரம்ப அறிகுறி தொடர்ந்து முற்போக்கான கரகரப்பானது, படிப்படியாக அபோனியாவாக மாறும். இந்த அறிகுறி பின்னர் இருமல், வலி மற்றும் சுவாசிப்பதில் சிரமம் (ஸ்டெனோசிஸ்) ஆகியவற்றுடன் சேர்ந்துள்ளது.
பரிசோதனை.நோயறிதலில், நேரடி மற்றும் மறைமுக லாரிங்கோஸ்கோபி, மைக்ரோலாரிங்கோஸ்கோபி, சளியின் சைட்டோலாஜிக்கல் பரிசோதனை, பன்க்டேட் கட்டி ஊடுருவல் மற்றும் குரல்வளையின் ரேடியன்யூக்லைடு ஸ்கேனிங் ஆகியவை பயன்படுத்தப்படுகின்றன. கூடுதலாக, ரேடியோகிராபி மற்றும் கம்ப்யூட்டட் டோமோகிராபி ஆகியவை குரல்வளையை ஆய்வு செய்யும் போது பரவலாகப் பயன்படுத்தப்படுகின்றன. நாக்கின் வேர், ஹையாய்டு எலும்பு, வால்குலா, எபிக்ளோடிஸ், லாரன்ஜியல் லுமன் மற்றும் கர்ப்பப்பை வாய் மூச்சுக்குழாய் ஆகியவை ரேடியோகிராஃபில் தெளிவாகத் தெரியும். கணக்கிடப்பட்ட டோமோகிராபி (படம் 4, 5, 6) செயல்முறையின் I மற்றும் II நிலைகளில் ஏற்கனவே உள்ள கட்டியை சரியான நேரத்தில் அடையாளம் காணவும், கட்டியின் வடிவம் மற்றும் அளவை மதிப்பிடவும், எலும்பு, குருத்தெலும்பு மற்றும் மென்மையான திசு கட்டமைப்புகளின் நிலையை தீர்மானிக்கவும் உதவுகிறது. கட்டியைச் சுற்றி, மற்றும் அண்டை உறுப்புகளில் படையெடுப்பின் அளவை தெளிவுபடுத்துகிறது.

படம்.4.வெஸ்டிபுலர் குரல்வளையின் புற்றுநோய்
(வலதுபுறத்தில் அரிபிக்ளோட்டிக் மடிப்பு உருவாக்கம், பைரிஃபார்ம் சைனஸ் வரை நீட்டிக்கப்படுகிறது).

தைராய்டு மற்றும் அரிட்டினாய்டு குருத்தெலும்புகளின் தட்டின் நோயியல் கால்சிஃபிகேஷன்).

படம்.6.குரல்வளையின் துணை குளோட்டிக் பகுதியின் புற்றுநோய் (கழுத்தின் மென்மையான திசுக்களுக்கு பரவுகிறது,
கிரிகோயிட் குருத்தெலும்பு கடுமையான அழிவு.
சிகிச்சை.குரல்வளை புற்றுநோய்க்கான சிகிச்சையின் முக்கிய முறைகள் அறுவை சிகிச்சை, கதிர்வீச்சு மற்றும் ஒருங்கிணைந்த (கதிர்வீச்சு மற்றும் அறுவை சிகிச்சை) ஆகும். அறுவைசிகிச்சை சிகிச்சையின் போது, நோயின் நிலை, பரவல் மற்றும் செயல்முறையின் அளவைப் பொறுத்து, வெவ்வேறு தொகுதிகளின் செயல்பாடுகள் பயன்படுத்தப்படுகின்றன:
2. குரல்வளையின் பிரித்தெடுத்தல் (உறுப்பின் செயல்பாட்டைப் பாதுகாக்கும் போது குரல்வளையின் ஒரு பகுதியை அகற்றுதல்) - முன்புற கமிஷருக்கு பரவிய குரல் மடிப்புகளின் முன்புற 2/3 இல் கட்டி உள்ளூர்மயமாக்கப்படும் போது செய்யப்படுகிறது; ஒரு குரல் மடிப்பு சேதத்துடன்; குறைந்த குரல்வளையின் வரையறுக்கப்பட்ட புற்றுநோயுடன்; மேல் குரல்வளையின் வரையறுக்கப்பட்ட புற்றுநோய்க்கு, அரிட்டினாய்டு குருத்தெலும்புகள் அப்படியே இருந்தால்.
குரல்வளையின் பக்கவாட்டுப் பிரித்தல் - குரல்வளையின் கட்டிகளுக்கு, குரல்வளை வென்ட்ரிக்கிள் மற்றும் வெஸ்டிபுலர் மடிப்பு வரை நீட்டிக்கப்படுகிறது, மேலும் ஒரு புறத்தில் உள்ள சப்க்ளோட்டிக் பகுதி வரை மற்றும் குரல் மடிப்பின் மட்டுப்படுத்தப்பட்ட இயக்கத்தை ஏற்படுத்துகிறது. முரண்பாடுகள் - epiglottis, commissure மற்றும் arytenoid குருத்தெலும்புகளுக்கு பரவுகிறது.
எதிர் பக்கத்தின் குரல்வளை சுவரின் முன்புற கமிஷர் மற்றும் முன்புற பிரிவுகளுக்கு மாற்றத்துடன் ஆன்டிரோலேட்டரல் ரெசெக்ஷன் அதே தான்.
குரல்வளையின் கிடைமட்டப் பிரித்தல் - வெஸ்டிபுலர் குரல்வளையின் கட்டிகளுக்கு.
குரல்வளையின் ஒருங்கிணைந்த பிரிவுகள் - கட்டிகள் அண்டை உறுப்புகளுக்கு பரவும்போது.
3. லாரன்ஜெக்டோமி (குரல்வளையின் அழித்தல்) - கழுத்தின் முன்புற மேற்பரப்பில் ஒரு டிராக்கியோஸ்டமியை உருவாக்குவதன் மூலம் குரல்வளையின் முழுமையான நீக்கம் (சுவாசப் பாதையுடன் ஒரு அனஸ்டோமோசிஸ்).
4. பிராந்திய நிணநீர் கணுக்களின் மெட்டாஸ்டேடிக் புண்களின் சிகிச்சை:
கழுத்து திசுக்களின் ஃபாஸியல்-ஷீத் எக்சிஷன்.
கிரெய்லின் செயல்பாடு.
குரல்வளையின் வீரியம் மிக்க கட்டிகளுக்கான கதிர்வீச்சு சிகிச்சையானது அறுவை சிகிச்சைக்குப் பிறகு தொடர்ந்து இரண்டாவது இடத்தில் உள்ளது. கீமோதெரபி படிப்படியாக அறிமுகப்படுத்தப்பட்டு, நோயெதிர்ப்பு சிகிச்சையின் சாத்தியக்கூறுகள் ஆய்வு செய்யப்படுகின்றன.
தொண்டையில் உள்ள கட்டி என்பது தொண்டை மற்றும் குரல்வளையில் எழும் நியோபிளாம்களை உள்ளடக்கிய ஒரு சிக்கலான கருத்தாகும். இந்த நோயியலில் மூச்சுக்குழாய் மற்றும் சுற்றியுள்ள மென்மையான அல்லது எலும்பு திசுக்களில், குரல் நாண்களின் பகுதியில் தோன்றும் கட்டிகளும் அடங்கும். தொண்டையின் எந்தப் பகுதியிலும் வீரியம் மிக்க அல்லது தீங்கற்ற நியோபிளாம்கள் ஏற்படலாம், ஏனெனில் குரல்வளை நாசோபார்னக்ஸ், ஓரோபார்னக்ஸ் மற்றும் விழுங்கும் துறையாகவும் பிரிக்கப்பட்டுள்ளது, மேலும் குரல்வளை பல வகையான திசுக்களைக் கொண்டுள்ளது - இணைப்பு திசு, சளி, ஃபைப்ரோகார்ட்டிலஜினஸ். மனித தொண்டையில் புற்றுநோய்க்கு ஆளாகக்கூடிய ஏராளமான பாத்திரங்கள் மற்றும் நரம்பு முனைகள் உள்ளன.
புற்றுநோயுடன், தொண்டையில் அமைந்துள்ள நிணநீர் மண்டலங்களுக்கு சேதம் ஏற்படுவதற்கான அதிக நிகழ்தகவு உள்ளது. கூடுதலாக, தொண்டையின் முன்புறத்தில், தோலின் கீழ், தைராய்டு சுரப்பி உள்ளது, இது ஒரு வீரியம் மிக்க நியோபிளாஸமாக மாறக்கூடும். இருபது முதல் நாற்பத்தைந்து வயதுடைய ஆண்களுக்கு குரல்வளை மற்றும் குரல்வளையின் திசுக்களில் உள்ள தீங்கற்ற கட்டிகள் மற்றும் புற்றுநோயியல் மிகவும் பொதுவானது என்று ஆராய்ச்சி காட்டுகிறது. தொண்டை மற்றும் குரல்வளையின் பெரும்பாலான வடிவங்கள் நோயின் வளர்ச்சியின் ஆரம்ப கட்டத்தில் அறிகுறிகளைக் கொண்டிருக்கவில்லை, எனவே அவை தோராயமாக அல்லது பிந்தைய நிலைகளில் கண்டறியப்படுகின்றன. கட்டி நோய்களை முன்கூட்டியே கண்டறிதல் மற்றும் தடுப்பது தொண்டை புற்றுநோய்களின் மொத்த எண்ணிக்கையில் குறைவதற்கு வழிவகுக்கிறது.
காரணங்கள்
தொண்டையில் கட்டிகளின் வளர்ச்சிக்கான சரியான காரணங்கள் நிறுவப்படவில்லை, ஆனால் முக்கிய காரணிகள் என்று நிரூபிக்கப்பட்டுள்ளது:
- பரம்பரை முன்கணிப்பு;
- வெளிப்புற ஆக்கிரமிப்பு காரணிகளின் தாக்கம்;
- தொண்டையின் நாள்பட்ட தொற்று அழற்சி நோய்கள்.
உறவினர்களில் ஒருவர் ஏற்கனவே குரல்வளை அல்லது குரல்வளையின் புற்றுநோயை சந்தித்தபோது ஒரு மரபணு காரணி ஏற்படுகிறது. வெளிப்புற காரணிகளில் பின்வருவன அடங்கும்:
- புகைபிடித்தல், செயலற்ற புகைத்தல் உட்பட;
- ஆல்கஹால் முறையான வெளிப்பாடு;
- அபாயகரமான தொழில்களில் நிலக்கரி அல்லது கல்நார் தூசி, பென்சீன், பெட்ரோலிய பொருட்கள் அல்லது பீனாலிக் ரெசின்களை உள்ளிழுத்தல்;
- காரமான மற்றும் உப்பு உணவுகளுக்கு அடிமையாதல்;
- இரசாயன அல்லது வெப்ப தீக்காயங்களின் வரலாறு.
உள் காரணிகளில் டான்சில்லிடிஸ், டான்சில்லிடிஸ், ஃபரிங்கிடிஸ், டிராக்கிடிஸ், சைனசிடிஸ், எப்ஸ்டீன்-பார் வைரஸ், தொற்று மோனோநியூக்ளியோசிஸ் போன்ற பல்வேறு நாட்பட்ட நோய்கள் அடங்கும். அவர்களின் வேலையின் தன்மை காரணமாக, அவர்களின் குரல் நாண்களில் (அறிவிப்பாளர்கள், பாடகர்கள், குறிப்பாக ஓபரா பாடகர்கள், பாதிரியார்கள்) அதிக அழுத்தத்தை ஏற்படுத்தும் நபர்களுக்கு பெரும்பாலும் கட்டிகள் ஏற்படுகின்றன. எண்பது முதல் தொண்ணூறு சதவிகித நோயாளிகள் ஆண்கள், எனவே தொண்டை கட்டிகள் ஏற்படுவதில் பாலினம் முக்கிய பங்கு வகிக்கிறது.

வகைப்பாடு
மற்றும் குரல்வளை, அதன் போக்கின் தன்மைக்கு ஏற்ப, வீரியம் மிக்கதாகவோ அல்லது தீங்கற்றதாகவோ இருக்கலாம். அவை இரண்டும் பிறவியாக இருக்கலாம், அதாவது, கருப்பையக வளர்ச்சியின் போது எழுகிறது, அத்துடன் வாங்கியது, வாழ்நாள் முழுவதும் வளரும். தொண்டையில் உள்ள தீங்கற்ற கட்டிகள் வீரியம் மிக்கவற்றை விட பத்து மடங்கு அதிகமாக காணப்படுகின்றன. அவை எந்த திசுக்களில் இருந்து உருவாகின்றன என்பதைப் பொறுத்து, அத்தகைய நியோபிளாம்கள் பிரிக்கப்படுகின்றன:
- தொண்டையில் உள்ள பாப்பிலோமா - மேல்தோல் திசுக்களில் இருந்து;
- ஃபைப்ரோமா மற்றும் பாலிப் - இணைப்பு திசு செல்கள் இருந்து;
- lymphangioma மற்றும் hemangioma - வாஸ்குலர் செல்கள் இருந்து;
- காண்டிரோமா - குருத்தெலும்பு திசுக்களால் ஆனது;
- லிபோமா - கொழுப்பு திசுக்களில் இருந்து;
- நியூரோமா - நரம்பு முடிவின் உயிரணுக்களிலிருந்து.
கலப்பு வகை ஃபைப்ரோங்கியோமா, வாஸ்குலர் மற்றும் நார்ச்சத்து திசுக்களின் செல்கள், நரம்பு மற்றும் இணைப்பு திசுக்களில் இருந்து உருவாகும் நியூரோஃபைப்ரோமா மற்றும் பிறவற்றை உள்ளடக்கியது.
தொண்டையில் மிகவும் பொதுவான வீரியம் மிக்க கட்டியானது ஸ்குவாமஸ் செல் கார்சினோமா ஆகும், இது எழுபது சதவிகித வழக்குகளில் ஏற்படுகிறது. பெரும்பாலும் இவை குரல்வளை அல்லது குரல்வளையின் சளி சவ்வின் neoplasms ஆகும். இருபது சதவிகித வழக்குகளில், ஒரு நபருக்கு எபிடெலியல் அல்லாத கட்டமைப்பின் கட்டி இருப்பது கண்டறியப்படுகிறது - லிம்போமா, சர்கோமா, லிம்போசர்கோமா, அடினோகார்சினோமா, நியூரோஎண்டோகிரைன் நியோபிளாசம்.
கட்டியின் அளவு, மெட்டாஸ்டேஸ்களின் இருப்பு மற்றும் உடல் முழுவதும் புற்றுநோய் செயல்முறையின் பரவல் ஆகியவற்றைப் பொறுத்து, புற்றுநோய் வளர்ச்சியின் நான்கு நிலைகள் உள்ளன:
- முதல் கட்டத்தில், நியோபிளாசம் இன்னும் பெரிய அளவில் வளரவில்லை மற்றும் புண் போல் தோன்றலாம். கட்டியானது supraglottic பகுதியில் உள்ளூர்மயமாக்கப்பட்டுள்ளது, இது இன்னும் குரல் ஒலியில் மாற்றத்திற்கு வழிவகுக்கவில்லை.
- இரண்டாவது கட்டத்தில், கட்டி சுற்றியுள்ள திசுக்களை பாதிக்கலாம், இது சப்ராக்லோட்டிக் பகுதியிலிருந்து சப்ஃபாரிஞ்சீயல் இடத்திற்கு பரவுகிறது. குரல் நாண்கள் அசாதாரண இயக்கத்தைப் பெறுகின்றன, கரடுமுரடான தன்மை ஏற்படுகிறது, மேலும் பிராந்திய நிணநீர் முனையங்கள் பாதிக்கப்படாது.
- மூன்றாவது கட்டத்தில், புற்றுநோயியல் செயல்முறை குளோட்டிஸுக்கு நகர்கிறது, குரல் நாண்கள் இனி சாதாரணமாக நகர முடியாது, கட்டியின் பக்கத்தில் ஒரு கர்ப்பப்பை வாய் நிணநீர் முனை பாதிக்கப்பட்டு மூன்று சென்டிமீட்டராக அதிகரிக்கிறது.
- நான்காவது நிலை மூன்று துணை நிலைகளாக பிரிக்கப்பட்டுள்ளது.
- 4A - தைராய்டு குருத்தெலும்பு பாதிக்கப்படுகிறது, அதே போல் குரல்வளை மற்றும் குரல்வளையைச் சுற்றியுள்ள திசுக்கள். புற்றுநோயியல் செயல்முறை உணவுக்குழாய், தைராய்டு சுரப்பி, மூச்சுக்குழாய் ஆகியவற்றிற்கு பரவுகிறது. கட்டியின் இருபுறமும் உள்ள நிணநீர் முனைகளுக்கு மெட்டாஸ்டேஸ்கள் பரவுகின்றன, இதன் விளைவாக அவை ஆறு சென்டிமீட்டருக்கும் அதிகமாக அதிகரிக்கின்றன.
- 4B - முதுகெலும்பு கால்வாய், கரோடிட் தமனி, உறுப்புகள் மற்றும் மார்பு குழியின் திசுக்களின் புற்றுநோய் ஏற்படுகிறது. நிணநீர் முனைகளில் பல மெட்டாஸ்டேஸ்கள் ஏற்படுகின்றன, அவற்றின் அளவு எந்த அளவிலும் இருக்கலாம்.
- 4C - தொலைதூர உறுப்புகளுக்கு மெட்டாஸ்டாஸிஸ் ஏற்படுகிறது.

பெரும்பாலும் புற்றுநோயின் முதல் அறிகுறிகள் மூன்றாவது கட்டத்தில் மட்டுமே தோன்றும், அறுவை சிகிச்சை தலையீடு இனி பயனுள்ளதாக இருக்காது, எனவே அவ்வப்போது வழக்கமான பரிசோதனைகளை நடத்துவது முக்கியம்.
அறிகுறிகள்
தொண்டையில் உள்ள கட்டிகளின் அறிகுறிகள் நோயியலின் தன்மையைப் பொறுத்து மாறுபடும். தீங்கற்ற நியோபிளாம்களுடன், தொண்டையில் ஒரு வெளிநாட்டு பொருளின் உணர்வு, புண், அவ்வப்போது இருமல், அத்துடன் மூக்கு வழியாக சுவாசிப்பதில் சிரமம், குரலில் மாற்றம் - கரகரப்பு அல்லது நாசி ஒலி போன்ற அறிகுறிகள் இருக்கும். பெரிய கட்டிகள் விழுங்குதல் மற்றும் சுவாசத்தின் செயல்பாட்டை பாதிக்கலாம்.
வீரியம் மிக்க கட்டிகளின் வெளிப்பாடுகள் மிகவும் உச்சரிக்கப்படுகின்றன. இவற்றில் அடங்கும்:
- ஒரு தொற்று நோய் இல்லாமல் அடிக்கடி உலர் இருமல் தொடங்குகிறது;
- தொண்டை புண் ஏற்படுகிறது, இது இயற்கையில் வெட்டுகிறது மற்றும் பாதிக்கப்பட்ட பக்கத்தில் காது அல்லது கோவில் பகுதிக்கு பரவுகிறது;
- பாலாடைன் டான்சில்கள் பெரிதாகின்றன;
- செவித்திறன் குறைபாடு ஏற்படலாம்;
- குரல் மடிப்புக்கு சேதம் ஏற்படுவது குரலில் மாற்றம் அல்லது அதன் இழப்புக்கு வழிவகுக்கிறது;
- ஸ்பூட்டத்தில் இரத்தம் இருக்கலாம், இது கட்டியின் சிதைவைக் குறிக்கிறது;
- வாயில் இருந்து ஒரு விரும்பத்தகாத வாசனை உள்ளது;
- பீரியண்டல் திசுக்களில் ஒரு அழற்சி செயல்முறை உருவாகிறது, இது அவற்றின் இழப்புக்கு வழிவகுக்கிறது;
- கர்ப்பப்பை வாய் நிணநீர் கணுக்கள் பெரிதாகி வலியடைகின்றன;
- தொண்டை வீக்கம் மற்றும் ஆதாமின் ஆப்பிள் பெரிதாகிறது.
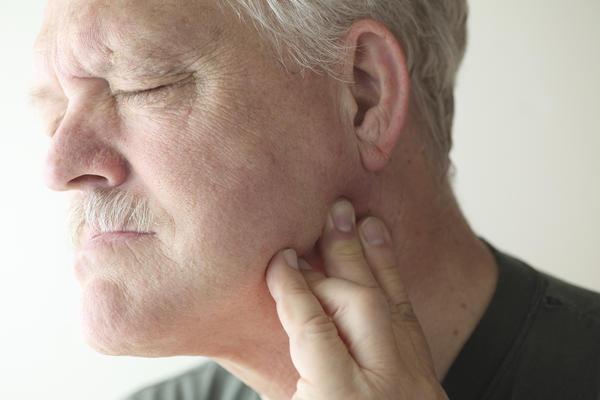
நோயியல் வளர்ச்சியின் இறுதி கட்டங்களில், கட்டி சிதையத் தொடங்கும் போது, புற்றுநோய் போதை ஏற்படுகிறது, இதன் விளைவாக பலவீனம் தோன்றுகிறது, மலட்டுத்தன்மையற்ற ஹைபர்தர்மியா ஏற்படுகிறது, பசியின்மை மறைந்து உடல் எடை குறைகிறது. ஒரு நபர் சோர்வாக உணர்கிறார் மற்றும் வேலை செய்ய முடியாது.
ஏதேனும் அறிகுறிகள் தோன்றினால், நீங்கள் உடனடியாக ஒரு மருத்துவரை அணுகி நோயறிதல் நடவடிக்கைகளுக்கு உட்படுத்த வேண்டும்.
பரிசோதனை
தொண்டையில் ஒரு கட்டி இருந்தால், நோயறிதல் அனமனிசிஸ் சேகரித்தல் மற்றும் நோயாளியின் புகார்களைக் கேட்பதன் மூலம் தொடங்குகிறது. அடுத்து, மருத்துவர் ஒரு படபடப்பு பரிசோதனையை நடத்துகிறார், இதன் போது அவர் கர்ப்பப்பை வாய் நிணநீர் கணுக்கள் மற்றும் கழுத்தையே படபடக்கிறார். வாய்வழி குழி, நாக்கு, டான்சில்ஸ் ஆகியவற்றைப் பரிசோதிக்க மருத்துவர் கண்ணாடியைப் பயன்படுத்த வேண்டும், மேலும் தொண்டையின் சளி சவ்விலிருந்து ஒரு ஸ்மியர் எடுக்க வேண்டும். ஆரம்ப பரிசோதனையின் போது கட்டி காட்சிப்படுத்தப்படாவிட்டால், ஆனால் நிணநீர் முனையின் விரிவாக்கம் இருந்தால், நுண்ணிய ஊசி ஆஸ்பிரேஷன் செய்யப்படுகிறது, அதன் பிறகு சேகரிக்கப்பட்ட உயிரியல் பொருள் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்கு அனுப்பப்படுகிறது, மேலும் நோயாளி கூடுதல் கண்டறியும் நடவடிக்கைகளுக்கு அனுப்பப்படுகிறார்:
- லாரிங்கோஸ்கோபி மற்றும் ஃபைப்ரோலாரிங்கோஸ்கோபி - மேற்பரப்பு நிலப்பரப்பு, அதன் நிறம் ஆகியவற்றில் ஏற்படும் மாற்றங்களைத் தீர்மானிக்க உதவுகிறது மற்றும் பிளேக் இருப்பதை அடையாளம் காண உதவுகிறது. செயல்முறையின் போது, சந்தேகத்திற்கிடமான திசுக்களின் இலக்கு பயாப்ஸி செய்யப்படுகிறது.
- டிராக்கியோஸ்கோபி என்பது புற்றுநோயியல் செயல்முறையின் பரவலின் அளவை தீர்மானிக்க மூச்சுக்குழாய் பரிசோதனை ஆகும்.
- மெட்டாஸ்டேஸ்களைக் கண்டறிய தைராய்டு சுரப்பி மற்றும் கர்ப்பப்பை வாய் நிணநீர் முனைகளின் அல்ட்ராசவுண்ட் பரிசோதனை.
- மார்பு, தாடை மற்றும் இன்ட்ராசெரெப்ரல் சைனஸின் எக்ஸ்ரே - அதே நோக்கத்திற்காக.
- காந்த அதிர்வு அல்லது ஒரு கான்ட்ராஸ்ட் ஏஜெண்டின் அறிமுகத்துடன் கூடிய கம்ப்யூட்டட் டோமோகிராபி ஆகியவை கட்டியின் இருப்பிடம், அளவு மற்றும் வளர்ச்சியின் அளவை தீர்மானிக்க மிகவும் தகவலறிந்த முறைகள் ஆகும்.

குரல் நாண்கள் எவ்வளவு அசையாமல் உள்ளன மற்றும் குளோட்டிஸின் வடிவம் மாறுகிறது என்பதைத் தீர்மானிக்க, ஒலிப்பு பண்புகள் பற்றிய ஆய்வு ஃபோன்டோகிராபி, எலக்ட்ரோக்ளோட்டோகிராபி மற்றும் ஸ்ட்ரோபோஸ்கோபி மூலம் மேற்கொள்ளப்படுகிறது. பொது மருத்துவ அளவுருக்களை தீர்மானிக்க இரத்தம் மற்றும் சிறுநீரை எடுத்துக்கொள்வது கட்டாயமாகும், மேலும் கட்டி குறிப்பான்கள் இருப்பதை சோதிக்கவும். ஒரு முழுமையான பரிசோதனைக்குப் பிறகுதான் மருத்துவர் சிகிச்சையை பரிந்துரைக்க முடியும்.
சிகிச்சை
குரல்வளை அல்லது குரல்வளையில் கட்டிகள் ஏற்படும் போது, கட்டியின் அளவு, அதன் அமைப்பு மற்றும் இருப்பிடத்தைப் பொறுத்து சிகிச்சை முறைகள் வேறுபட்டிருக்கலாம். தீங்கற்ற கட்டிகளுக்கு மிகவும் பயனுள்ள சிகிச்சை அறுவை சிகிச்சை ஆகும். லாரன்ஜியல் ஃபோர்செப்ஸ் அல்லது கண்ணியைப் பயன்படுத்தி எண்டோஸ்கோபிக் அறுவை சிகிச்சை மூலம் சிறிய ஒற்றை பாலிப்கள் அல்லது நார்த்திசுக்கட்டிகள் அகற்றப்படுகின்றன. நீர்க்கட்டிகளுக்கு, நியோபிளாஸின் உள்ளடக்கங்களை பூர்வாங்க உறிஞ்சுதல் மேற்கொள்ளப்படுகிறது, அதன் பிறகு அது மென்படலத்துடன் வெளியேற்றப்படுகிறது, மறுபிறப்பைத் தடுக்க அடித்தளம் கிரையோதெரபிக்கு உட்படுத்தப்படுகிறது.

பாப்பிலோமாடோசிஸ் கண்டறியப்பட்டால், சளிச்சுரப்பியின் நோயியல் ரீதியாக மாற்றப்பட்ட பகுதி அகற்றப்படுகிறது. புற்றுநோய் சிகிச்சையானது விரிவான முறையில் மேற்கொள்ளப்படுகிறது - ரசாயன மற்றும் கதிர்வீச்சு சிகிச்சையுடன் சேர்த்து, கட்டியை அறுவை சிகிச்சை மூலம் அகற்றுவது பயன்படுத்தப்படுகிறது. பெரிய கட்டிகளுக்கு, குரல்வளை அல்லது குரல்வளையின் பகுதியளவு பிரித்தல் ஒரு தற்காலிக ட்ரக்கியோஸ்டமியை நிறுவுவதன் மூலம் செய்யப்படலாம், மேலும் அதை அகற்றிய பிறகு, குரல்வளை அறுவை சிகிச்சை செய்யப்படுகிறது.
முன்கணிப்பு மற்றும் தடுப்பு
தொண்டையின் தீங்கற்ற கட்டிகளின் முன்கணிப்பு பெரும்பாலான சந்தர்ப்பங்களில் சாதகமானது, குறிப்பாக கட்டி இன்னும் சிறியதாக இருக்கும்போது நோயியல் கண்டுபிடிக்கப்பட்டால். தொண்டை கட்டி வீரியம் மிக்கதாக இருந்தால், முன்கணிப்பு தரவு நோய் கண்டறியப்பட்ட கட்டத்தில் சார்ந்துள்ளது. முதல் கட்டத்தில், ஐந்தாண்டு உயிர்வாழ்வு விகிதம் தோராயமாக எண்பது சதவீதம், இரண்டாவது கட்டத்தில் - எழுபத்திரண்டு வரை, மூன்றாவது கட்டத்தின் கட்டியுடன், ஐம்பத்தைந்து சதவீதம் நோயாளிகள் உயிர் பிழைக்கிறார்கள், நான்காவது - நூற்றுக்கு இருபத்தைந்து பேருக்கு மேல் இல்லை. தடுப்பு நடவடிக்கைகளில் கெட்ட பழக்கங்களை கைவிடுதல், மேல் சுவாசக் குழாயின் தொற்று நோய்களின் சரியான நேரத்தில் சிகிச்சை மற்றும் பிற நோயியல் காரணிகளைத் தவிர்ப்பது ஆகியவை அடங்கும்.
குரல்வளையில் உள்ள கட்டி வடிவங்கள், மெதுவான, ஆக்கிரமிப்பு இல்லாத வளர்ச்சி, அல்சரேஷன் மற்றும் மெட்டாஸ்டாசிஸ் இல்லாமை ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. தீங்கற்ற குரல்வளை கட்டிகள் அறிகுறியற்றதாக இருக்கலாம். மற்ற சந்தர்ப்பங்களில், அவை கரகரப்பு மற்றும் கரகரப்பு, இருமல் மற்றும் சுவாசப் பிரச்சனைகளாக வெளிப்படுகின்றன. குறிப்பிடத்தக்க கட்டி அளவுகளுடன், முழுமையான அபோனியா மற்றும் மூச்சுத்திணறல் ஏற்படலாம். குரல்வளையின் தீங்கற்ற கட்டிகளைக் கண்டறிதல் ஒரு ஓட்டோலரிஞ்ஜாலஜிஸ்ட்டால் மேற்கொள்ளப்படுகிறது மற்றும் லாரிங்கோஸ்கோபி, எண்டோஸ்கோபிக் பயாப்ஸி மற்றும் ஹிஸ்டாலஜிக்கல் பரிசோதனை ஆகியவை அடங்கும். குரல்வளையின் தீங்கற்ற கட்டிகளின் சிகிச்சை அறுவை சிகிச்சை மூலம் மேற்கொள்ளப்படுகிறது. அதன் நுட்பம் கட்டியின் வகை மற்றும் அதன் வளர்ச்சியின் தன்மையைப் பொறுத்தது.

பொதுவான செய்தி
குரல்வளையின் தீங்கற்ற கட்டிகள் பல்வேறு திசு அமைப்புகளிலிருந்து உருவாகின்றன: இரத்த நாளங்கள், நரம்பு டிரங்குகள் மற்றும் முனைகள், குருத்தெலும்பு மற்றும் இணைப்பு திசு, சளிச்சுரப்பியின் சுரப்பி கூறுகள். அவை பிறவியாக இருக்கலாம் அல்லது நோயாளியின் வாழ்நாளில் தோன்றலாம். ஓட்டோலரிஞ்ஜாலஜியில் குரல்வளையின் மிகவும் பொதுவான தீங்கற்ற கட்டிகள் ஃபைப்ரோமாஸ், பாலிப்ஸ், பாப்பிலோமாஸ் மற்றும் ஆஞ்சியோமாஸ் ஆகும். காண்டிரோமாக்கள், லிபோமாக்கள், நீர்க்கட்டிகள், நியூரோமாக்கள் மற்றும் குரல்வளையின் நியூரோஃபைப்ரோமாக்கள் மிகவும் அரிதாகவே காணப்படுகின்றன. ஆண்களில் குரல்வளையின் தீங்கற்ற கட்டிகள் அடிக்கடி ஏற்படுகின்றன என்பது குறிப்பிடத்தக்கது.

காரணங்கள்
குரல்வளையின் பிறவி தீங்கற்ற கட்டிகளின் நிகழ்வு மரபணு முன்கணிப்பு மற்றும் கருவில் உள்ள பல்வேறு டெரடோஜெனிக் காரணிகளின் வெளிப்பாடு ஆகியவற்றுடன் தொடர்புடையது. பிந்தையது கர்ப்ப காலத்தில் தாயின் தொற்று நோய்கள் (ரூபெல்லா, தட்டம்மை, வைரஸ் ஹெபடைடிஸ், கிளமிடியா, மைக்கோபிளாஸ்மோசிஸ், சிபிலிஸ், எச்.ஐ.வி), கதிர்வீச்சு வெளிப்பாடு மற்றும் கர்ப்பிணிப் பெண்ணால் கருவுற்ற மருந்துகளை எடுத்துக்கொள்வது ஆகியவை அடங்கும்.
பெறப்பட்ட இயற்கையின் குரல்வளையின் தீங்கற்ற கட்டிகளின் வளர்ச்சிக்கான காரணங்கள் நோயெதிர்ப்பு மண்டலத்தில் உள்ள கோளாறுகள், சில வைரஸ் நோய்கள் (HPV, அடினோவைரல் மற்றும் ஹெர்பெஸ் தொற்றுகள், காய்ச்சல், தட்டம்மை), நாள்பட்ட அழற்சி நோய்கள் (நாள்பட்ட தொண்டை அழற்சி மற்றும் தொண்டை அழற்சி, டான்சில்லிடிஸ், அடினாய்டுகள். ), எரிச்சலூட்டும் பொருட்களுக்கு நீண்டகால வெளிப்பாடு (நன்றாக சிதறடிக்கப்பட்ட தூசி, புகையிலை புகை, ஒரு புகை அறையில் வேலை செய்தல்), நாளமில்லா அமைப்பின் செயல்பாட்டில் மாற்றங்கள், கடுமையான குரல் அழுத்தம்.
அறிகுறிகள்
குரல்வளையின் தீங்கற்ற கட்டிகள் கொண்ட நோயாளிகளின் முக்கிய புகார் குரல் மாற்றம் ஆகும். குரல் கரகரப்பாக அல்லது கரகரப்பாக மாறும். குரல்வளையின் தீங்கற்ற கட்டிகள், நீண்ட தண்டு கொண்டவை, குரல் மற்றும் அடிக்கடி இருமல் ஆகியவற்றில் இடைப்பட்ட மாற்றங்கள் வகைப்படுத்தப்படுகின்றன. கட்டியானது குரல் நாண்களின் பகுதியில் உள்ளூர்மயமாக்கப்பட்டு, அவற்றின் மூடுதலில் குறுக்கிடுகிறது என்றால், குரல் (அபோனியா) முழுமையாக இல்லாதது ஏற்படலாம். குரல்வளையின் பெரிய தீங்கற்ற கட்டிகள் சுவாசிப்பதில் சிரமத்தை ஏற்படுத்துகின்றன மற்றும் மூச்சுத்திணறல் ஏற்படலாம், இது இளம் குழந்தைகளில் மிகவும் பொதுவானது.
- நார்த்திசுக்கட்டிகள்- இணைப்பு திசு தோற்றத்தின் குரல்வளையின் தீங்கற்ற கட்டிகள். பொதுவாக இவை குரல் மடிப்புகளின் இலவச விளிம்பில் அல்லது மேல் மேற்பரப்பில் அமைந்துள்ள ஒற்றை கோள வடிவங்கள். அவற்றின் அளவு 0.5 முதல் 1.5 செ.மீ. ஃபைப்ரோமா அமைப்பு அதிக எண்ணிக்கையிலான இரத்த நாளங்களைக் கொண்டிருக்கும் போது, அது சிவப்பு நிறத்தைக் கொண்டுள்ளது (angiofibroma). மருத்துவ ரீதியாக, குரல்வளையின் இந்த தீங்கற்ற கட்டிகள் பல்வேறு குரல் மாற்றங்களாக வெளிப்படுகின்றன. அவை பெரிய அளவை அடையும் போது, அவை சுவாச பிரச்சனைகளுக்கு வழிவகுக்கும்.
- குரல்வளை பாலிப்கள்ஒரு தனி வகை நார்த்திசுக்கட்டிகள், இதன் அமைப்பு, இணைப்பு திசு இழைகளுக்கு கூடுதலாக, செல்லுலார் கூறுகள் மற்றும் அதிக அளவு திரவத்தை உள்ளடக்கியது. குரல்வளையின் இந்த தீங்கற்ற கட்டிகள் நார்த்திசுக்கட்டிகளை விட குறைவான அடர்த்தியான நிலைத்தன்மையைக் கொண்டுள்ளன, தடிமனான தண்டு அல்லது அகலமான தளத்தைக் கொண்டுள்ளன, மேலும் அவை பட்டாணியின் அளவை எட்டும். அவை பெரும்பாலும் குரல் மடிப்புகளில் ஒன்றின் முன் பகுதியில் உள்ளூர்மயமாக்கப்படுகின்றன. ஒரு விதியாக, பாலிப்பின் ஒரே வெளிப்பாடு குரல் கரகரப்பாகும். சுவாசம் அல்லது இருமல் மாற்றங்கள் பொதுவாக கவனிக்கப்படுவதில்லை.
- குரல்வளை பாப்பிலோமாக்கள்பெரியவர்களில் அவை ஒற்றை, குறைவாக அடிக்கடி பல, அடர்த்தியான காளான் வடிவ வளர்ச்சியுடன் பரந்த அடித்தளத்துடன் இருக்கும். அவை வெண்மை அல்லது இளஞ்சிவப்பு நிறத்தைக் கொண்டுள்ளன, மேலும் தீவிர இரத்த விநியோகத்துடன் அவை அடர் சிவப்பு நிறமாக இருக்கலாம். சில சந்தர்ப்பங்களில், மூச்சுக்குழாய் சளிச்சுரப்பிக்கு பாப்பிலோமாக்கள் பரவுவது கவனிக்கப்படுகிறது. குழந்தைகளில், இளம் பாப்பிலோமாக்கள் காணப்படுகின்றன, இது பெரும்பாலும் 1 முதல் 5 ஆண்டுகள் வரை தோன்றும். இந்த வகையான தீங்கற்ற குரல்வளை வடிவங்கள் குழந்தையின் பருவமடையும் போது தன்னிச்சையாக காணாமல் போகும் வாய்ப்பு உள்ளது. குழந்தை பருவத்தில், பல பாப்பிலோமாக்கள் அடிக்கடி உருவாகின்றன, சளிச்சுரப்பியின் முழு பகுதிகளையும் ஆக்கிரமித்துள்ளன. அத்தகைய சந்தர்ப்பங்களில் அவர்கள் பாப்பிலோமாடோசிஸ் பற்றி பேசுகிறார்கள். வெளிப்புறமாக, குரல்வளையின் இத்தகைய தீங்கற்ற கட்டிகள் அவற்றின் மெல்லிய மடல் அமைப்பால் வேறுபடுகின்றன மற்றும் காலிஃபிளவரை ஒத்திருக்கும். காயம் பொதுவாக குரல் மடிப்புகளில் இடமளிக்கப்படுகிறது, ஆனால் செயல்முறை எபிகுளோடிஸ், சப்லோடிக் பகுதி, ஆரிபிக்லோட்டிக் மடிப்புகள் மற்றும் மூச்சுக்குழாய் ஆகியவற்றிற்கு பரவுகிறது. மருத்துவ ரீதியாக, குரல்வளை பாப்பிலோமாடோசிஸ் கரடுமுரடான தன்மை அபோனியாவாக மாறுவதன் மூலம் வெளிப்படுகிறது. பாப்பிலோமாக்களின் குறிப்பிடத்தக்க வளர்ச்சியுடன், குரல்வளையின் நீண்டகால ஸ்டெனோசிஸ் ஏற்படுகிறது.
- ஆஞ்சியோமாஸ்- வாஸ்குலர் தோற்றத்தின் குரல்வளையின் தீங்கற்ற கட்டிகள். ஒரு விதியாக, அவை இயற்கையில் பிறவி மற்றும் ஒற்றை வடிவங்களைக் குறிக்கின்றன. ஹெமாஞ்சியோமாஸ் (இரத்த நாளங்களில் இருந்து வரும் கட்டிகள்) சிவப்பு நிறத்தில் இருக்கும், சுற்றியுள்ள திசுக்களில் வளரலாம் மற்றும் காயமடையும் போது அதிக இரத்தப்போக்கு ஏற்படலாம். லிம்பாங்கியோமாஸ் (நிணநீர் நாளங்களில் இருந்து கட்டிகள்) மஞ்சள் நிறத்தில் இருக்கும் மற்றும் வளர முனைவதில்லை.
- குரல்வளை நீர்க்கட்டிகள்கரு வளர்ச்சியில் ஏற்படும் இடையூறுகளின் விளைவாக கரு கில் பிளவுகளிலிருந்து உருவாகலாம். குழந்தைகளின் வெளியேற்றக் குழாய்கள் தடுக்கப்படும்போது குரல்வளை சளி சுரப்பிகளில் இருந்து உருவாகும் தக்கவைப்பு நீர்க்கட்டிகளையும் குழந்தைகள் அனுபவிக்கின்றனர். அவை அரிதாகவே பெரியவை, எனவே எந்த அறிகுறிகளையும் ஏற்படுத்தாது.
- காண்டிரோமாஸ்- குரல்வளையின் அடர்த்தியான தீங்கற்ற கட்டிகள், குருத்தெலும்பு திசுக்களில் இருந்து உருவாகின்றன. காலப்போக்கில், அவர்கள் காண்டிரோசர்கோமாவின் வளர்ச்சியுடன் வீரியம் மிக்க சிதைவுக்கு உட்படலாம்.
- லிபோமாஸ்- குரல்வளையின் தீங்கற்ற கட்டிகள் மஞ்சள் நிறத்திலும், முட்டை வடிவ வடிவத்திலும், பெரும்பாலும் துடுப்புகளாக இருக்கும். பிற உள்ளூர்மயமாக்கல்களின் லிபோமாக்களைப் போலவே, லாரன்ஜியல் லிபோமாக்களும் கொழுப்பு திசுக்களைக் கொண்டிருக்கின்றன.
பரிசோதனை
குரல் நாண்களை மூடுவதைத் தடுக்காத குரல்வளையின் சிறிய தீங்கற்ற கட்டிகள் அறிகுறியற்றவை மற்றும் மற்றொரு நோய்க்கான நோயாளியை பரிசோதிக்கும் போது ஒரு ஓட்டோலரிஞ்ஜாலஜிஸ்ட்டால் தற்செயலாக கண்டுபிடிக்கப்படலாம். தொண்டைக் குழியின் மருத்துவ ரீதியாக வெளிப்படுத்தப்பட்ட தீங்கற்ற கட்டிகள் மிகவும் பொதுவான அறிகுறிகளைக் கொண்டுள்ளன, அவை அவற்றைக் கண்டறிய அனுமதிக்கின்றன. இருப்பினும், குரல்வளையின் தீங்கற்ற கட்டிகளை வெளிநாட்டு உடல்கள், ஸ்க்லரோமா மற்றும் இதே போன்ற அறிகுறிகளைக் கொடுக்கக்கூடிய வீரியம் மிக்க செயல்முறைகளிலிருந்து வேறுபடுத்துவது அவசியம்.
ஒரு தீங்கற்ற கட்டியின் நோயறிதலை உறுதிப்படுத்துவது குரல்வளையின் எண்டோஸ்கோபியின் படி மேற்கொள்ளப்படுகிறது, இது அதன் தோற்றத்தை விரிவாக ஆய்வு செய்ய அனுமதிக்கிறது. அதன் ஹிஸ்டாலஜிக்கல் பரிசோதனையின் பின்னர் உருவாக்கத்தின் வகையை துல்லியமாக தீர்மானிக்க முடியும். குரல்வளையின் தீங்கற்ற கட்டியின் ஹிஸ்டாலஜி பெரும்பாலும் அகற்றப்பட்ட பிறகு செய்யப்படுகிறது. சில சந்தர்ப்பங்களில், உருவாக்கத்தின் எண்டோஸ்கோபிக் பயாப்ஸி சுட்டிக்காட்டப்படுகிறது. குரல் செயல்பாடு, குரல் நாண்களின் மூடல் மற்றும் இயக்கம் ஆகியவற்றின் ஆய்வு ஃபோன்டோகிராபி, ஸ்ட்ரோபோஸ்கோபியைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது, அதிகபட்ச ஒலிப்பு மற்றும் எலக்ட்ரோகுளோட்டோகிராஃபி நேரத்தை தீர்மானிக்கிறது. குரல்வளையின் தீங்கற்ற கட்டிகளின் பரவலைக் கண்டறிய, மண்டை ஓடு ரேடியோகிராபி, அல்ட்ராசவுண்ட், CT அல்லது MRI ஆகியவற்றைப் பயன்படுத்தலாம்.
சிகிச்சை
சிக்கல்களின் வளர்ச்சி (குரல் மற்றும் சுவாசக் கோளாறுகள்), அத்துடன் வீரியம் மிக்க சாத்தியக்கூறுகள் காரணமாக, குரல்வளையின் தீங்கற்ற கட்டிகள் அறுவை சிகிச்சை மூலம் அகற்றப்பட வேண்டும். சிறிய நார்த்திசுக்கட்டிகள் மற்றும் பாலிப்களுக்கு, அவை ஒரு சிறப்பு வளையம் அல்லது குரல்வளை ஃபோர்செப்ஸைப் பயன்படுத்தி எண்டோஸ்கோபிகல் முறையில் அகற்றப்படுகின்றன. தனிமைப்படுத்தப்பட்ட லாரன்ஜியல் பாப்பிலோமாக்கள் அதே வழியில் அகற்றப்படுகின்றன. சிறிய குரல்வளை நீர்க்கட்டிகள் அவற்றின் சவ்வுடன் சேர்ந்து அகற்றப்படுகின்றன. குரல்வளை நீர்க்கட்டிகள் பெரியதாக இருந்தால், அவை முதலில் துளையிடப்பட்டு, அவற்றில் உள்ள திரவம் உறிஞ்சப்பட்டு, நீர்க்கட்டி திறக்கப்பட்டு அதன் சுவர்கள் அகற்றப்படும். அகற்றப்பட்ட பிறகு நீர்க்கட்டி மீண்டும் வருவதைத் தடுக்க, அடித்தளம் கிரையோட்ரீட் செய்யப்படுகிறது.
வாஸ்குலர் தோற்றத்தின் குரல்வளையின் தீங்கற்ற கட்டிகளை அகற்றும் முறையானது கட்டியின் அளவு மற்றும் அதன் வளர்ச்சியின் தன்மையைப் பொறுத்தது. எக்ஸோஃபிடிக் வளர்ச்சியால் வகைப்படுத்தப்படும் உள்ளூர் ஹெமாஞ்சியோமாக்கள் அகற்றப்படுகின்றன, அதன் பிறகு பாதிக்கப்பட்ட பகுதியின் மறுபிறப்பு எதிர்ப்பு சிகிச்சையானது டயதர்மோகோகுலேஷன், கிரையோதெரபி அல்லது லேசர் கதிர்வீச்சு மூலம் மேற்கொள்ளப்படுகிறது. குரல்வளையின் இந்த வகை தீங்கற்ற கட்டிகளின் பரவலான தன்மை மற்றும் எண்டோஃபைடிக் வளர்ச்சியைக் கருத்தில் கொண்டு, ஸ்க்லரோசிஸ் அல்லது அவர்களுக்கு உணவளிக்கும் பாத்திரங்களின் அடைப்பு பயன்படுத்தப்படுகிறது.
மிகவும் கடினமான பணி குரல்வளை பாப்பிலோமாடோசிஸ் சிகிச்சை ஆகும். அறுவைசிகிச்சை சளிச்சுரப்பியின் மாற்றப்பட்ட பகுதிகளை அகற்றுவதைக் கொண்டுள்ளது. ஆரோக்கியமான திசுக்களின் எல்லைகளை இன்னும் துல்லியமாக தீர்மானிக்க அறுவை சிகிச்சை நுண்ணோக்கியைப் பயன்படுத்தி இது செய்யப்படுகிறது. பாப்பிலோமாடோசிஸின் வரையறுக்கப்பட்ட பகுதிகளை டயதர்மோகோகுலேஷன், லேசர் அல்லது கிரையோடெஸ்ட்ரக்ஷன் மூலம் அகற்றலாம். மறுபிறப்பைத் தடுக்க, அறுவை சிகிச்சை ஆன்டிவைரல் மற்றும் இம்யூனோமோடூலேட்டரி சிகிச்சையுடன் இருக்க வேண்டும். பாப்பிலோமாடோசிஸ் உள்ள குழந்தைகளில் நோய் எதிர்ப்பு சக்தியை அதிகரிப்பதற்காக, ஆட்டோவாக்சினேஷன் பயன்படுத்தப்படுகிறது மற்றும் நச்சுத்தன்மை சிகிச்சை மேற்கொள்ளப்படுகிறது. அறுவைசிகிச்சைக்குப் பிறகு பாப்பிலோமாடோசிஸின் மறுபிறப்பு மற்றும் பாப்பிலோமா வளர்ச்சியில் குறிப்பிடத்தக்க அதிகரிப்பு ஆகியவை சைட்டோஸ்டேடிக் மருந்துகளுடன் கீமோதெரபிக்கான அறிகுறியாகும்.
முன்னறிவிப்பு
சரியான நேரத்தில் சிகிச்சையுடன், தீங்கற்ற லாரன்ஜியல் கட்டிகள் பெரும்பாலும் மீட்புக்கு சாதகமான முன்கணிப்பைக் கொண்டுள்ளன. சில வகையான கட்டிகள் அடிக்கடி மீண்டும் வருவதால் முக்கிய சிரமம் தொடர்புடையது. குரல்வளையின் அனைத்து தீங்கற்ற கட்டிகளிலும், இந்த அர்த்தத்தில் மிகவும் சாதகமற்றது லாரன்ஜியல் பாப்பிலோமாடோசிஸ், குறிப்பாக இளம் குழந்தைகளில். வயதான காலத்தில், பாப்பிலோமாடோசிஸின் மறுபிறப்புகள் மிகவும் அரிதாகவே நிகழ்கின்றன, ஆனால் பல சந்தர்ப்பங்களில், அறுவை சிகிச்சைக்குப் பிறகு, முழுமையான குரல் மறுசீரமைப்பு ஏற்படாது.
- குவிமாடங்களில் குறுக்குவெட்டுகள்: ஹாகியா சோபியாவில் உள்ள இன்வர் ஷெய்டேவ் டோவின் தனித்துவமான தொகுப்பு
- நிஸ்னி நோவ்கோரோட் மாகாணம்
- நிச்சயமானவர், காதலன் அல்லது வருங்கால கணவரின் பெயருக்கு அதிர்ஷ்டம் சொல்வது
- டேவிட் ஸ்டெர்னின் கருத்துக்கள்
- உங்கள் வருங்கால கணவரின் பெயரை எப்படி கண்டுபிடிப்பது, ஒரு கனவில் அவரை எப்படி பார்ப்பது?
- தூக்கு மேடையின் கனவு விளக்கம், ஒரு கனவில் தூக்கு மேடையை ஏன் கனவு காண்கிறீர்கள்?
- ஒரு கனவில், ஒரு மனிதனுடன் தேநீர் குடிப்பது
- வெள்ளை ஸ்வான்ஸ் ஏன் கனவு காண்கிறது?
- கனவு விளக்கம்: பாலங்களைப் பற்றி ஏன் கனவு காண்கிறீர்கள்?
- "நீங்கள் ஏன் ஒரு கனவில் ஒரு வயல் பற்றி கனவு காண்கிறீர்கள்?
- நிறைய தேயிலை வீடுகளைப் பற்றி ஏன் கனவு காண்கிறீர்கள்?
- நீர்நிலைகளைப் பாதுகாப்பதற்கான நடவடிக்கைகளின் செயல்திறன்
- நிலப்பரப்பு வரைபடங்களில் சின்னங்கள்
- புவியியல் வரைபடங்களில் வழக்கமான அடையாளங்கள் மற்றும் பெயர்கள்
- துருக்கிய மொழிகளின் குழு: மக்கள், வகைப்பாடு, விநியோகம் மற்றும் சுவாரஸ்யமான உண்மைகள் அல்தாய் குடும்பம்
- ஊடாடும் கண்காட்சி “சோலாரிஸ் நிகழ்ச்சிகள் மற்றும் திரைப்படத் திரையிடல்கள்
- உண்மையில் "மைண்ட் கேம்ஸ்" கேம் "மெக்சிகன் ஜாப்" தொழில்நுட்ப தேடல்களின் கிளப்
- பெர்ம் மாகாணத்தின் பழைய வரைபடங்கள் பெர்ம் மாகாணத்தின் பழைய நிலப்பரப்பு வரைபடம்
- வெசிகோன்ஸ்கி மாவட்டத்தின் குடியிருப்புகள்
- அப்காசியாவின் வரலாற்றில் ஆரம்பகால கிறிஸ்தவம்