الألياف العصبية المايلينية للقرص البصري. الألياف المايلينية لرأس العصب البصري الألياف المايلينية للعصب البصري
طب العيون - EURODOCTOR.ru -2005
العصب البصريفي تطوره وبنيته هو جزء من الدماغ يقع في المحيط. وهو يتألف من عمليات الخلايا العصبية الشبكية الثالثة. هذه العمليات تشكل العصب البصري.
في قاع العين يمكنك رؤية الجزء داخل العين من العصب البصري - القرص البصري. في منطقة القرص، تتجمع عمليات الخلايا العقدية معًا لتشكل القرص ثم تدور بزاوية 90 درجة. ثم يغادر العصب البصري مقلة العين، ويمر عبر قناة عظمية في الجمجمة، ويشكل تصالبًا بصريًا في قاعدة الجمجمة.
ثم ينقسم العصب إلى ثلاثة أجزاء تنتهي في مراكز الرؤية تحت القشرية، حيث تتم المعالجة الأولية للمعلومات البصرية وتشكيل ردود الفعل الحدقة. من مراكز الرؤية تحت القشرية يبدأ المسار البصري المركزي (Graziole Optical radiance)، الذي ينتهي في قشرة الفصوص القذالية للدماغ.
التشوهات الخلقية في العصب البصري:
|
تصحيح الرؤية بالليزر في OJSC "الطب" لماذا أخترتنا؟
حجز موعد عبر الهاتف - (495)506-61-01 |
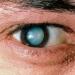
هذا شذوذ خلقي نادر (1% من السكان)، حيث تشع حزم المايلين البيضاء من القرص البصري في اتجاهات مختلفة، مثل البتلات. تم وصف ألياف المايلين مع قصر النظر لأول مرة بواسطة F. Berg (1914).
يبدأ تكوين الميالين في ألياف العصب البصري عند التصالب في الشهر السابع من الحمل، وينتشر نحو العين ويكتمل عند الصفيحة المصفوية خلال الشهر الأول بعد الولادة. عادة، لا تمتد ألياف العصب البصري المايلينية إلى أقصى الحافة الخلفية للصفيحة المصفوية. تحدث ألياف المايلين إذا استمرت عملية الميالين إلى ما بعد الصفيحة المصفوية. التفسير الأكثر منطقية لهذه الحقيقة هو تغاير الخلايا الدبقية قليلة التغصن أو الخلايا الدبقية في طبقة الألياف العصبية للشبكية.
فرضية أخرى هي أن المايلين ينتشر في شبكية العين من خلال عيب خلقي في الصفيحة المصفوية. ب. ستراتسما وآخرون. (1978) لم يجد عيبًا في الصفيحة المصفوية أثناء الدراسات المورفولوجية، لذا فإن النسخة الثانية حول التسبب في ألياف المايلين تبدو أقل احتمالًا.
جي إس. أبلغ بارسما (1980) عن تطور ألياف المايلين لدى رجل يبلغ من العمر 23 عامًا. تم تصوير قاع المريض قبل 7 سنوات أثناء فحصه بواسطة طبيب عيون لمرض السكري، ولكن لم يتم تحديد أي ألياف ميالين في الفحص الأول.
تُعرف الأشكال الموروثة من الشذوذ بأنواع الوراثة الجسدية المتنحية والجسدية السائدة.
عيادة
 يكون المرض دائمًا من جانب واحد تقريبًا. لا يوجد سوى عدد قليل من الأوصاف للآفات الثنائية في الأدب.
يكون المرض دائمًا من جانب واحد تقريبًا. لا يوجد سوى عدد قليل من الأوصاف للآفات الثنائية في الأدب.
من خلال تنظير العين، تظهر ألياف الميالين على شكل خطوط بيضاء لامعة ومرتبة بشكل شعاعي مع حواف تشبه الريش ("ذيول الثعلب")، وتمتد من القرص البصري إلى المحيط على طول الأقواس الوعائية. يمكن تغطية أوعية القرص البصري بهذه الألياف، مما يجعل الوصول إليها غير ممكن للتصور.
وفي 33% من الحالات، ترتبط هذه الألياف بالقرص البصري. عادة ما يكون وجودها بدون أعراض، ولكن في بعض الأحيان تكون التغيرات في المجالات البصرية ممكنة، وقد تتوافق الأورام العتمية النسبية أو المطلقة مع مناطق ألياف المايلين في المجالات البصرية.
يتم تشخيص ألياف المايلين مباشرة بعد الولادة أو في مرحلة الطفولة المبكرة.
حدة البصرمع هذا الشذوذ هو 0.01-1.0. عادة ما يتم ملاحظة انخفاض حدة البصر في المرضى الذين يعانون من آفات تشمل البقعة. في 50٪ من المرضى الذين يعانون من ألياف القرص البصري المايلينية، يتم اكتشاف قصر النظر المحوري، والذي يمكن أن يصل إلى -20.0 د.
في تطور الحول في هذه المتلازمة، إلى جانب عوامل الانكسار، يلعب التأثير الوقائي للمايلين دورًا مهمًا. تتراوح عيوب المجال البصري من تضخم البقعة العمياء إلى الأورام العصبية المركزية، اعتمادًا على مساحة الذيول المايلينية.
الدراسات الفيزيولوجية الكهربية - تكون معلمات سعة ERG ضمن الحدود الطبيعية، على الرغم من أن عدم تناسق المؤشرات أمر شائع (سعة ERG للعين المصابة عادة ما تكون أقل من العين السليمة). عند تسجيل VEP للتوهج، تكون معلمات وقت الاتساع للمكون P 100، كقاعدة عامة، طبيعية. في بعض الأحيان يلاحظ انخفاض في سعة المكون P 100. عند تسجيل VEP للأنماط القابلة للعكس، يظهر جميع المرضى تقريبًا انخفاضًا في السعة وزيادة في زمن الوصول للمكون P 100، خاصة عند استخدام المحفزات ذات التردد المكاني العالي.
في فاه نقص التألق وانسداد جزء من الأوعية الدموية في منطقة تكون الألياف بسبب التدريع الجزئي طوال فترة الدراسة.
يتم تأكيد التشخيص عن طريق قياس محيط الجسم، وبيانات VEP، وERG، والتصوير بالرنين المغناطيسي.
تشخيص متباين:
- ورم القولون في العصب البصري والمشيمية
- البؤر الالتهابية المشيمية الشبكية المتجاورة من التوكسوبلازما ومسببات أخرى
- ثبات غشاء Bergmeister للقرص البصري
- خلل التعظم القحفي.
- قرص مخروطي الشكل
- ورم كولوبوما في المنطقة البقعية.
- مخروط قصير النظر
- بقايا الأنسجة الهيالويدية،
- الورم العصبي الليفي
علاج
يشمل علاج المرضى الذين يعانون من القرص البصري المايليني وألياف الشبكية التصحيح البصري لضعف الرؤية (النظارات أو العدسات اللاصقة) والانسداد المتزامن للعين السليمة.
يجب أن يبدأ علاج الأطفال الذين يعانون من هذا الشذوذ في أقرب وقت ممكن: يمكن تحقيق النتائج المثلى عند إجراء العلاج لدى الأطفال الذين تتراوح أعمارهم بين 6 أشهر إلى سنتين. لمراقبة فعالية العلاج وتأثير الانسداد على العين الزميلة عند الأطفال الصغار، من الضروري استخدام تسجيل VEP. التصحيح البصري المبكر والانسداد المناسب للعين يمكن أن يحقق حدة عالية حتى عند الأطفال الذين يعانون من ألياف المايلين التي تشمل البقعة.
- شذوذ خلقي نادر تتباعد فيه حزم المايلين البيضاء عن القرص البصري في اتجاهات مختلفة مثل البتلات. تم وصف ألياف المايلين مع قصر النظر لأول مرة بواسطة F. Berg (1914).طريقة تطور المرض. تحدث ألياف المايلين إذا استمرت عملية الميالين إلى ما بعد الصفيحة المصفوية. التفسير الأكثر منطقية لهذه الحقيقة هو تغاير الخلايا الدبقية قليلة التغصن أو الخلايا الدبقية في طبقة الألياف العصبية للشبكية. فرضية أخرى هي أن المايلين ينتشر في شبكية العين من خلال عيب خلقي في الصفيحة المصفوية. ب. ستراتسما وآخرون. (I978) لم يجد عيبًا في الصفيحة المصفوية أثناء الدراسات المورفولوجية، لذا فإن النسخة الثانية حول التسبب في ألياف المايلين تبدو أقل احتمالًا. جي إس. أبلغ بارسما (1980) عن تطور الألياف المايلينية في 23 -رجل يبلغ من العمر سنة. تم تصوير قاع هذا المريض 7 قبل سنوات خلال فحص طبيب العيون بسبب مرض السكري، ولكن لم يتم اكتشاف أي ألياف ميالينية أثناء الفحص الأول.
الاعراض المتلازمة.
يكون المرض دائمًا من جانب واحد تقريبًا. لا يوجد سوى عدد قليل من الأوصاف للآفات الثنائية في الأدب. في تنظير العين، تشبه ألياف المايلين "ذيول الثعلب" البيضاء على شكل مروحة من القرص البصري على طول الأقواس الوعائية (الشكل 13.32؛ 13.33). ش 50 %
يعاني المرضى الذين يعانون من ألياف القرص البصري المايلينية من قصر النظر المحوري، والذي يمكن أن يصل إلى -20,0
الديوبتر


الوظائف البصرية. حدة البصر لهذا الشذوذ هو 0,01- 1,0 . عادة ما يتم ملاحظة انخفاض حدة البصر في المرضى الذين يعانون من آفات تشمل البقعة. في تطور الحول في هذه المتلازمة، إلى جانب عوامل الانكسار، يلعب التأثير الوقائي للمايلين دورًا مهمًا. تتراوح عيوب المجال البصري من تضخم البقعة العمياء إلى الأورام العصبية المركزية، اعتمادًا على مساحة الذيول المايلينية.
الدراسات الكهربية. تكون معلمات سعة ERG ضمن الحدود الطبيعية، على الرغم من أن عدم تناسق المؤشرات أمر شائع (سعة ERG للعين المصابة عادة ما تكون أقل من العين السليمة). عند تسجيل VEP إلى توهج، تكون معلمات وقت السعة للمكون P100، كقاعدة عامة، طبيعية. في بعض الأحيان يلاحظ انخفاض في سعة المكون P100. عند تسجيل VEPs للأنماط القابلة للعكس، يُظهر جميع المرضى تقريبًا انخفاضًا في السعة وزيادة في زمن وصول مكون P100، خاصة عند استخدام المحفزات ذات التردد المكاني العالي.
علاج. يشمل علاج المرضى الذين يعانون من ألياف الميسلين في القرص البصري والشبكية التصحيح البصري لضعف البصر (النظارات أو العدسات اللاصقة) والانسداد المتزامن للعين السليمة. يجب أن يبدأ علاج الأطفال الذين يعانون من هذا الشذوذ في أقرب وقت ممكن: يمكن تحقيق النتائج المثلى عند إجراء العلاج لدى الأطفال الذين تتراوح أعمارهم بين 6 شهر- 2 سنين. لتحديد مدى فعالية العلاج وتأثير الانسداد على العين الزميلة عند الأطفال الصغار، من الضروري استخدام تسجيل VEP. التصحيح البصري المبكر والانسداد المناسب للعين يمكن أن يحقق حدة عالية حتى عند الأطفال الذين يعانون من ألياف المايلين التي تشمل البقعة.
يختلف حجم القرص البصري وموضعه وشكله بشكل كبير. هناك حالات شاذة في الأوعية الدموية في رأس العصب البصري وشبكية العين، وأورام القولون المشيمية والعصب البصري، وتضخم الصباغ على شبكية العين. تشمل تشوهات القرص البصري الضخامة الحليمة، ونقص تنسج القرص، ومخرج القرص المائل، ورم الثُلامة القرصي، والحفرة البصرية، وبراق القرص البصري، وألياف الميالين، وتشوهات الأوعية الدموية، والجهاز الهيالويد المستمر، وعلامة توهج الصباح.
توسيع القرص البصري — ميغالوبيلا- لوحظ في كثير من الأحيان مع الانكسار قصر النظر. من خلال تنظير العين، يتم اكتشاف وجود قرص بصري شاحب ومتضخم. يرجع شحوب القرص في هذه الحالات إلى توزيع المحاور العصبية على مساحة أكبر ورؤية أفضل للصفيحة المصفوية.
تخفيض القرص البصري — نقص تصبغ(الشكل 3-1) - أكثر شيوعا في المرضى الذين يعانون من مد البصر. وفي هذه الحالة يكون حجم القرص صغيراً بالنسبة لأوعية الشبكية. في كثير من الأحيان في هذه الحالات يكون هناك تعرج طفيف في أوعية الشبكية. القرص البصري محاط بحلقة مشيمية شبكية أو حلقة صبغية.
خروج مائل من القرص البصري (الشكل 3-2، 3-3) يمكن أن يكون على وجه واحد أو على الوجهين. غالبًا ما يتم تعريف الانكسار لدى هؤلاء المرضى على أنه الاستجماتيزم قصير النظر. القرص البصري ذو شكل غير عادي مع بروز إحدى حوافه، مما يخلق انطباعًا بوجود حدود غير واضحة. غالبًا ما يكون لأوعية الشبكية مسار غير عادي، ينتشر نحو الجانب الأنفي. يمكن الجمع بين الخروج المائل لرأس العصب البصري مع ترقق البقعة أو انفصال الظهارة الصبغية أو الظهارة العصبية.
كولوبوما يشمل مرض القرص البصري عيبًا واسع النطاق في القرص والمنطقة المحيطة بالحليمة، وغالبًا ما يقترن بالورم القولوني المشيمي. في هذه الحالة، يتم تقليل الوظائف البصرية بشكل حاد، ويتم تحديد العيوب في مجال الرؤية، المقابلة لتوطين ورم القولون (الشكل 3-4، 3-5).
حفرة القرص البصري هي درجة خفيفة من ورم القولون.
في بعض الحالات، لوحظ تصبغ العصب البصري، عندما يتم ترسيب الصباغ على سطح القرص دون تغيير في شكل خطوط أو بقع تمر على القرص من المنطقة المحيطة بالحليمة.
ألياف المايلين توجد في إحدى العينين أو كلتيهما، ولها مظهر مخطط ولون أبيض مصفر. غالبًا ما تتوضع ألياف المايلين في المنطقة المحيطة بالحليمة أو على رأس العصب البصري، ولكن يمكن أيضًا أن تتواجد على محيط قاع العين. ولا تتأثر الوظائف البصرية (الشكل 3-6، 3-7، 3-8).
نظام الهيالويد المستمر يمثل الأغشية الحليمية وما قبل الحليمية، والتي يمكن أن تأخذ شكل غشاء ضام ضخم أو خيوط رفيعة تمتد من رأس العصب البصري إلى الجسم الزجاجي. التغييرات عادة ما تكون من جانب واحد. تظل حدة البصر مع التغيرات الطفيفة عالية، ولكن مع أغشية النسيج الضام الخشنة واسعة النطاق، تنخفض بشكل حاد إلى أجزاء من المئات (الشكل 3-9).
أعراض "توهج الصباح". من خلال تنظير العين، يتميز ببروز القرص البصري على شكل فطر محاط بحلقة مصطبغة مشيمية شبكية مرتفعة. الأوعية الموجودة على القرص لها انقسام ومسار غير طبيعي. الوظائف البصرية لا تتغير (الشكل 3-10).
Drusen من القرص البصري وحفرة القرص البصري تم وصف الحالات الشاذة الأكثر شيوعًا كوحدات تصنيفية منفصلة في فصل "علم أمراض رأس العصب البصري".
تشوهات الأوعية الدموية في رأس العصب البصري يمكن ملاحظتها في شكل حلقات الأوعية الدموية والتعرج المرضي. لا تتأثر الوظائف البصرية، ولكن التغيرات الوعائية يمكن أن تؤدي لاحقا إلى ضعف دوران الأوعية الدقيقة وتكوين الخثرة (الشكل 3-11).
تشمل تشوهات قاع العين أيضًا ما يلي: الأورام القولونية في المشيمية، تخلف المنطقة البقعية، والتي غالبا ما يتم دمجها مع الحالات الشاذة التنموية الأخرى (القدرة على القزحية، صغر المقلة). يمكن أن تكون شذوذًا تنمويًا حقيقيًا أو تتطور نتيجة لأمراض الجنين، وخاصة داء المقوسات. وقد أظهرت الدراسات النسيجية أن شبكية العين في منطقة ثلامة المشيمية يتم الحفاظ عليها، على الرغم من انخفاضها بشكل كبير، وغالبا ما تكون الظهارة الصبغية غائبة، والمشيمية متخلفة، والصلبة ضعيفة. الأورام القولونية في المشيمية التي لا تؤثر على المنطقة الوسطى من قاع العين لا تقلل من حدة البصر وعادة ما تصبح اكتشافًا لطبيب العيون (الشكل 3-12 3-12 أ 3-12 ب).
تراكمات الصباغ الخلقية في كثير من الأحيان تكون متعددة، ولها شكل بقع ويتم تجميعها في قطاعات منفصلة من قاع العين، ولا تسبب انخفاضًا في حدة البصر أو تغيرات في المجال البصري (الشكل 3-13، 3-14).
| أعراض "توهج الصباح". | |
 |
طبقة الألياف العصبية الشبكية المايلينية (MRNFL) هي مرض شبكي يتجلى في تكوين الميالين للألياف العصبية في شبكية العين. تظهر الآفة عادةً على شكل خطوط رمادية وبيضاء ذات حواف ريشية تقع على طول مسار الألياف العصبية. نسبة الإصابة حوالي 1.0٪.
السبب وراء تحول الألياف العصبية إلى الميالين ليس واضحًا تمامًا. الخلايا قليلة التغصن هي الخلايا الداعمة الرئيسية للجهاز العصبي المركزي وهي مسؤولة عن عزل المحاور الطويلة بالمايلين. يسمح هذا العزل بإجراء الإمكانات النشطة بشكل أسرع ودون تدخل. عملية تكون الميالين هي عملية طبيعية تحدث عادة في أجزاء أخرى من الجهاز العصبي. ومع ذلك، عادة لا توجد ألياف المايلين في شبكية العين. ويرجع ذلك إلى حقيقة أن طبقة الألياف العصبية تمتد أمام طبقة المستقبلات الضوئية ويجب أن تكون شفافة للضوء حتى لا تعيق تدفقه إلى المستقبلات الضوئية. المايلين كثيف جدًا وعندما تتشكل المايلين في ألياف العصب الشبكي، حيث يحدث ذلك، لا يصل الضوء إلى الطبقة المستقبلة للضوء و"لا ترى" العين الجزء المغطى بالمايلين من الشبكية. اعتمادا على مدى الآفة، قد يكون أو لا يكون فقدان المجالات البصرية ملحوظا. أثناء التطور الطبيعي، تسمح الصفيحة المصفوية، وهي جزء مثقوب من الصلبة، للألياف العصبية الشبكية بالخروج من العين في الموقع حيث يتشكل العصب البصري وتمنع هجرة سلائف الخلايا الدبقية قليلة التغصن إلى العين النامية والمتطورة.
يتم تنفيذ هذه الوظيفة الحاجزة بمساعدة عمليات الخلايا النجمية التي تتراكم على الصفيحة المصفوية. وهكذا، يتوقف تشكل الميالين في العصب البصري عند مستوى الصفيحة المصفوية، وتبقى ألياف الشبكية خالية من الميالين. عندما تتعطل هذه العملية، تصبح هذه الألياف مغطاة بالمايلين، والذي يتجلى في شكل المرض قيد المناقشة.
كشفت دراسة نسيجية للألياف العصبية الشبكية المايلينية أجراها ستراتسما وزملاؤه عن وجود خلايا تشبه الخلايا الدبقية قليلة التغصن في شبكية العين. ومن المثير للاهتمام أن نفس الدراسة أظهرت أن الصفيحة المكربروسا تبدو طبيعية تمامًا. قد يشير هذا إلى أن سلائف الخلايا قليلة التغصن هاجرت إلى شبكية العين قبل تكوين وظيفة حاجز الصفيحة المصفوية. يمكن أيضًا أن يكون الميالين للألياف العصبية في شبكية العين نتيجة لتنشيط الخلايا الدبقية الصغيرة أثناء نمو الجنين.
يمكن أن يكون تأثير الألياف المايلينية على الرؤية مختلفًا تمامًا ويعتمد على موقع الآفة وحجمها. في معظم الحالات، تعتبر الألياف المملنة نتيجة عرضية بدون أعراض. ومع ذلك، هناك أيضًا آفات كبيرة تغطي منطقة البقعة الصفراء وتؤدي إلى النقص. بالإضافة إلى ذلك، يمكن أن تسبب الألياف الميالينية قصر النظر المحوري عند الأطفال، مما يؤدي في كثير من الأحيان إلى تفاقم المشكلة. في بعض الأحيان يمكن للألياف المايلينية أن تسبب ابيضاض الدم.
يمكن أن تكون الألياف الميالينية إما آفة معزولة أو مصحوبة بتغييرات جهازية ومحلية. قد تشمل التغيرات العينية انسداد الشرايين أو الوريد، ونزيف الجسم الزجاجي، ونقص تنسج العصب البصري، والأوعية الدموية. بعض التغيرات الجهازية التي قد تترافق مع ألياف الشبكية المايلينية تشمل الورم الليفي العصبي من النوع 1، تشوهات القحفي الوجهي، اعتلال الشبكية الزجاجي مع تغيرات الهيكل العظمي، ومتلازمة وحمة الخلية القاعدية.
في معظم الحالات، لا تتطلب ألياف الشبكية المايلينية العلاج. وفي حالات أخرى، يتم العلاج اعتمادا على المشاكل المرتبطة بها. على سبيل المثال، يتم علاج الحول بالإطباق. يمكن تحقيق أفضل النتائج عندما لا يكون تباين الانكسار واضحًا ولا تكون البقعة متأثرة. عادةً ما يرتبط خلل التنسج البصري والحول بسوء التشخيص. وينبغي تصحيح قصر النظر، إن وجد، بصريا. إذا كان هناك توسع الأوعية الدموية، فيجب إجراء العلاج بليزر الأرجون.
يمكن الخلط بين الألياف العصبية الشبكية المايلينية وحالات أخرى أكثر خطورة مثل بقع القطن والصوف، والغشاء فوق الشبكي، والانفصال الظهاري الصباغي للشبكية، وارتشاح الشبكية، وحتى ورم أرومي الشبكي.
- العلاج الكهربائي: مؤشرات وموانع العلاج الكهربائي
- العلاج الكهربائي - العلاج باستخدام العلاج الكهربائي الحالي في العلاج الطبيعي
- علاج الالتهابات المنقولة جنسيا
- الساركويد - الأسباب والأعراض والعلاج والعلاجات الشعبية
- ماذا يجب أن تأكل إذا كنت تعاني من التهاب البنكرياس؟
- عرق النسا - التهاب العصب الوركي: الأسباب والأعراض والعلاج لماذا لا يتم علاج عرق النسا المزمن
- منتجات تنظيف الكبد
- اختبار السكر في الدم: طبيعي، داء السكري ومقدمات السكري
- تمارين لداء العظم الغضروفي في أجزاء مختلفة من العمود الفقري
- التغذية لسرطان الرحم
- لماذا يحدث الألم في العجان؟
- أسباب إعتام عدسة العين طرق استعادة الرؤية بعد الجراحة
- أنواع الخراجات وعلاماتها وعلاجها ومضاعفاتها فترات الخراج
- ما الذي يسبب مرض السكري: الأسباب والعلاج والوقاية والعواقب
- علاج متلازمة الالتهاب والألم المزعج في منطقة العجان عند الرجال
- من سمات الزاوية الشرسوفية المنفرجة
- اليود في جسم الإنسان
- الهربس - الأنواع والأعراض والأسباب
- الحكة بسبب أمراض الكلى. تهيج الكلى
- المظاهر الجلدية لأمراض الكلى. تهيج الكلى